Hemos leído con gran atención el interesante estudio de Sánchez-Yepes et al.1, recientemente publicado en Enfermedades Infecciosas y Microbiología Clínica, en relación con el uso de biomarcadores de inflamación e infección (BMIeI) (procalcitonina [PCT] y proteína C reactiva [PCR]) en los pacientes sometidos a trasplante de progenitores hematopoyéticos. Aunque compartimos su última conclusión al afirmar que estos no pueden sustituir la valoración clínica y diagnóstica ni los estudios microbiológicos oportunos2, nos gustaría exponer algunas consideraciones después de haber analizado retrospectivamente la utilidad de estos BMIeI en algunos de los subgrupos de pacientes con bacteriemia confirmada (inmunodeprimidos y ancianos), a partir de las bases de datos de algunos estudios realizados por nuestro grupo3–7.
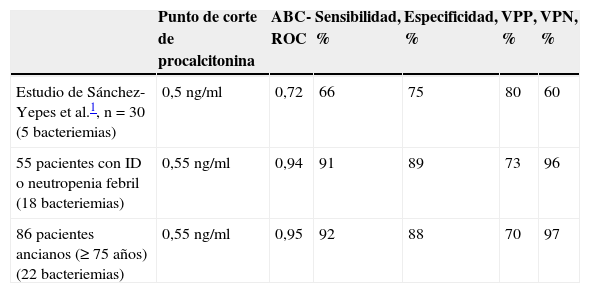
En los últimos 10 años se ha descrito un aumento en la incidencia de las infecciones en los servicios de urgencias8, de forma muy significativa (p<0,001) en los pacientes con neoplasia (9,3 vs. 3,6%), inmunodeprimidos y neutropénicos (4,6 vs. 1,3%) y en los mayores de 70 años (31,7 vs. 24,8%)8, y asimismo, de la gravedad clínica y mortalidad en estos subgrupos9. Y en ellos, la sospecha y confirmación de la existencia de bacteriemia adquiere una mayor relevancia por su susceptibilidad y gravedad, ya que las manifestaciones clínicas de los procesos infecciosos son, a menudo, inespecíficas y variables10, lo que dificulta el reconocimiento precoz de estas situaciones en estos enfermos2,10. Los BMIeI se han posicionado como herramientas de ayuda para el clínico, mejorando el diagnóstico precoz, el manejo de la infección aguda y la adecuación del tratamiento empírico antimicrobiano2. Creemos que en el estudio de Sánchez-Yepes et al.1, aunque con un diseño muy interesante e ilustrativo en la evolución clínica y de las determinaciones de BMIeI, la muestra tan limitada (n=30 episodios con solo 5 bacteriemias) impide sacar conclusiones y se constituye como el principal factor determinante a la hora del escaso rendimiento diagnóstico de la PCT para detectar bacteriemia (al segundo día del inicio de la fiebre, con un punto de corte de 0,5ng/ml, se obtiene un área bajo la curva de rendimiento diagnóstico [ABC-ROC] de 0,72, una sensibilidad del 66%, una especificidad del 75%, un VPP del 80% y solo un 60% de VPN), al compararlo con nuestros datos (tabla 1)3–7 y recientes revisiones2, que sitúan los rendimientos de PCT para el diagnóstico de bacteriemia en rangos muy superiores (ABC-ROC de hasta 0,99), con una sensibilidad de hasta el 96%, una especificidad del 94%, un VPP del 92% y un VPN del 98%. Estos datos contrastan con los valores medios aportados por los autores, donde se señala que los valores medios de PCT, cuando existe bacteriemia, son los más elevados (18,71±17,4ng/ml al segundo día de la neutropenia febril), y con diferencias significativas (p<0,05) respecto al resto de los pacientes. Además, otro factor fundamental que no se ha tenido en cuenta, y que es determinante tanto para la primera cuantificación de BMIeI como para su interpretación en determinaciones sucesivas al monitorizar la evolución, es que todos los pacientes del estudio de Sánchez-Yepes et al.1 recibieron profilaxis antibacteriana previa, lo que obliga a considerar posibles falsos negativos en las concentraciones de respuesta en sangre de los BMIeI2.
Rendimiento diagnóstico de bacteriemia de la procalcitonina
| Punto de corte de procalcitonina | ABC-ROC | Sensibilidad, % | Especificidad, % | VPP, % | VPN, % | |
|---|---|---|---|---|---|---|
| Estudio de Sánchez-Yepes et al.1, n=30 (5 bacteriemias) | 0,5ng/ml | 0,72 | 66 | 75 | 80 | 60 |
| 55 pacientes con ID o neutropenia febril (18 bacteriemias) | 0,55ng/ml | 0,94 | 91 | 89 | 73 | 96 |
| 86 pacientes ancianos (≥75 años) (22 bacteriemias) | 0,55ng/ml | 0,95 | 92 | 88 | 70 | 97 |
ABC-ROC: área bajo la curva receiver operating characteristic; ID: inmunodepresión; VPN: valor predictivo negativo; VPP: valor predictivo positivo.
Los 55 pacientes con inmunodepresión y/o neutropenia febril son un grupo heterogéneo recogido de los estudios citados en las referencias 3-7, que cumplían sus criterios de inmunodepresión o neutropenia con menos de 1.000PMN/mm3.
Los 86 pacientes ancianos son un grupo heterogéneo recogido de los estudios citados en las referencias 3-7, que tenían 75 o más años como factor de inmunosupresión (inmunosenescencia).
A pesar de estas consideraciones, y a la hora de comparar la utilidad de la PCT con la PCR, los autores muestran cómo todos los pacientes estudiados tenían en situación basal niveles normales de PCT (<0,5ng/ml), por lo que valores superiores obligan a considerar siempre la existencia de infección bacteriana y/o bacteriemia2, pero no ocurría lo mismo con la PCR, ya que «los resultados de la PCR basal, neutropenia e inicio de la fiebre mostraron que las medias de todos los subgrupos se encontraban por encima de los valores de normalidad (0,5mg/dl)». Afirmación en consonancia con la estimación de que entre el 25-50% de los pacientes con neoplasias y ancianos tienen valores de PCR superiores a la normalidad de etiología distinta a la infección bacteriana o bacteriemia2 (es decir, falsos positivos). En nuestros estudios3–7 registramos 55 pacientes con neoplasias e inmunodepresión, de los cuales 37 (67,2%) tuvieron hemocultivos negativos y diagnóstico de fiebre sin foco o de etiología no infecciosa (y de estos, 35 [94,6%] tenían la PCR inicial elevada, con una PCT<0,5ng/ml]). Y de los 86 pacientes≥75 años, 64 (74,4%) tuvieron hemocultivos negativos y diagnóstico de fiebre sin foco o de etiología no infecciosa (y de estos, 42 [65,6%] tenían la PCR inicial elevada, con una PCT<0,5ng/ml). Por ello, y al hilo de todo lo comentado, aunque estamos a la espera de los resultados de un estudio diseñado específicamente para determinar la utilidad de la PCT y PCR en pacientes inmunodeprimidos y ancianos respecto al resto de los casos, en los servicios de urgencias las determinaciones iniciales de PCT>0,5ng/ml, siempre y en todos los subgrupos de pacientes y situaciones, nos obligan a descartar bacteriemia. Por el contrario, la valoración de la PCR, sobre todo en inmunodeprimidos y ancianos, en una determinación aislada o inicial en el Servicio de Urgencias, tiene un rendimiento diagnóstico muy limitado como para afirmar o descartar el origen infeccioso bacteriano de los síndromes febriles y de respuesta inflamatoria sistémica2.