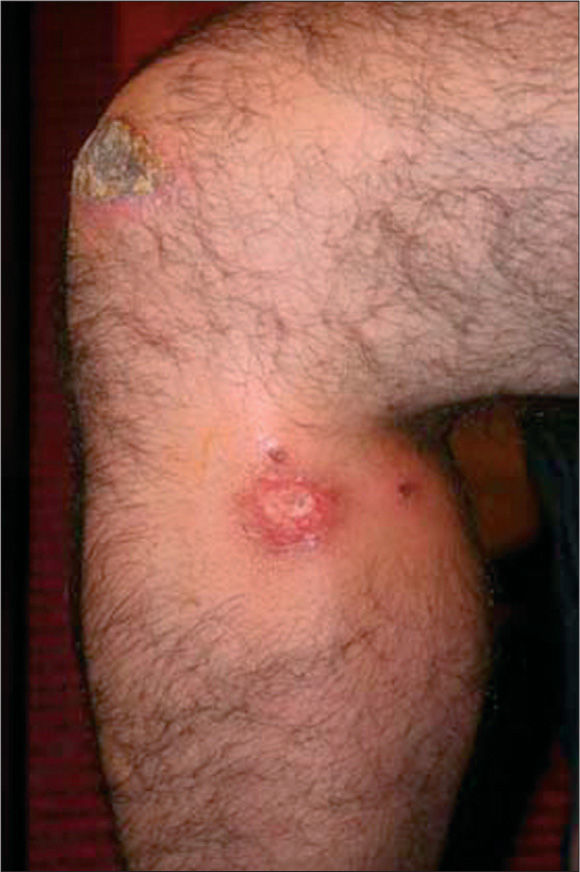
Paciente varón de 50 años que consulta por presentar tres lesiones cutáneas abscesificadas y necróticas en el miembro inferior izquierdo de 1 mes de evolución. No tiene antecedentes médicos de interés. El paciente había viajado hacía 1 mes y medio a Argelia, donde sufrió una excoriación en la rodilla izquierda al descender de una superficie rocosa en el desierto del Sahara. La excoriación, de menos de 5 mm y con escaso sangrado, evolucionó de manera tórpida, aumentando su tamaño hasta 5 cm, con ulceración central necrótica, enrojecimiento y dolor intenso perilesional. A los 10 días apareció una lesión de similares características en la zona dorsal del tercio superior de la misma extremidad con otras dos lesiones satélites de menor tamaño. A los 4 días aparece de nuevo otra lesión en la zona dorsal del tercio inferior de la extremidad inferior izquierda (figs. 1 y 2). El paciente no tuvo sensación febril, malestar general ni otra sintomatología. Acudió a su médico de familia, que le pautó ciprofloxacino oral 500 mg/12 h durante 10 días a los 15 días de haberse iniciado el proceso, pero no se objetivó mejoría.
En la exploración física no se observaron otras lesiones, afectación articular ni adenopatías. No presentaba focos infecciosos dentales. La auscultación cardíaca fue normal. Se realizó un hemograma y bioquímica general que no mostraron alteraciones. La radiografía del miembro inferior izquierdo no evidenció signos de infección ni alteraciones anatómicas. Se realizó una ecografía de las lesiones y se confirmó afectación de la piel y del tejido adiposo subcutáneo. Se procedió a realizar una toma de muestra bacteriológica y para hongos de la primera lesión mediante punción-aspiración con aguja fina. La muestra se sembró para bacteriológico general, bacterias anaerobias y hongos. En la tinción de Gram de la muestra se observaron cocos grampositivos en cadena y más de 10 leucocitos polimorfonucleares por campo de visión.
EvoluciónSe recomendó al paciente comenzar tratamiento antibiótico intravenoso, pero rechazó el ingreso hospitalario, por lo que se pautó tratamiento con amoxicilina-ácido clavulánico 875-125 mg cada 8 h que se mantuvo 21 días (el paciente había cumplido un ciclo de tratamiento antibiótico con quinolonas orales hacía 16 días) antes de obtener los resultados del cultivo, y se le advirtió de que si aparecía fiebre, malestar general o una nueva lesión en cualquier localización debería acudir a nuestro centro de manera urgente.
A las 24 h de la toma de muestra de la lesión creció en cultivo puro Streptococcus agalactiae (SGB) sensible a amoxicilina y a ciprofloxacino. El microorganismo se identificó y se comprobó su sensibilidad y resistencias mediante el sistema automatizado VITEK® 2 bioMérieux. Se revisó de nuevo la evolución del paciente de manera ambulatoria a los 5 días, momento en el que se objetivó ligera mejoría de las tres lesiones. No se realizó cambio de tratamiento a amoxicilina, a pesar de la sensibilidad universal de SGB, por la posibilidad de infección polimicrobiana con anaerobios no aislados en el cultivo, además de por la buena respuesta clínica obtenida, no lograda previamente con ciprofloxacino, al que también era sensible SGB. Posteriormente se hizo un seguimiento semanal del paciente y después quincenal hasta constatar la completa curación de las lesiones (1 mes después desde la primera visita). Durante ese tiempo no aparecieron nuevas lesiones, fiebre ni otros focos de infección. Se realizó de manera programada un estudio de los factores de riesgo más frecuentemente asociados a las infecciones por SGB, y todas las pruebas fueron negativas.
DiagnósticoCelulitis de miembro inferior con focos diseminados por SGB.
ComentariosUna de las infecciones invasoras más frecuentes producidas por SGB es la infección de piel y tejidos blandos, seguido de las infecciones osteoarticulares, de la neumonía y de la sepsis1. De hecho, la infección de piel y tejidos blandos supone entre el 15 y el 40% de todas las infecciones invasoras por SGB2, aunque no se debe olvidar que en el adulto sano el microorganismo que con mayor frecuencia causa dichas infecciones es Streptococcus pyogenes3. SGB puede llegar a producir también celulitis (como el caso que presentamos) y fascitis necrotizante4, aunque no suelen evolucionar de manera tan grave como las producidas por Streptococcus pyogenes. En diversos estudios realizados fundamentalmente en la década de 1990 se ha demostrado que existen factores de riesgo para desarrollar infección invasora por SGB5. En un estudio de casos y controles diseñado para evidenciar los factores de riesgo asociados a estas infecciones adquiridas en la comunidad, se encontró que hasta el 63% de los pacientes presentaba al menos un factor de riesgo, de los que fueron estadísticamente significativos los siguientes: diabetes mellitus, infarto cerebral previo, cirrosis y cáncer de mama6, aunque también se han descrito otros como la edad avanzada, el alcoholismo, las úlceras de decúbito y la infección por virus de la inmunodeficiencia humana. A pesar de ello, las infecciones invasoras por SGB adquiridas en la comunidad en adultos sanos no inmunocomprometidos y que no se encuentran en período gestacional, han resultado ser más frecuentes de lo que se consideraba hasta la década de 19907.
Ante la aparición de lesiones cutáneas en un paciente que ha viajado a una región geográfica con características microbiológicas y parasitológicas diferentes de las de nuestro entorno, es importante realizar el diagnóstico diferencial teniendo en cuenta las características del área visitada8, sin olvidar que puede aparecer sobreinfección bacteriana en muchas de estas lesiones. Aunque cada vez se describen más casos de infecciones invasoras por SGB adquiridas en la comunidad en adultos sanos, ante la aparición de uno de estos cuadros es importante descartar los factores de riesgo más frecuentemente asociados a estas infecciones, ya que puede ser la primera manifestación de enfermedades como la diabetes mellitus o de una neoplasia.