Evaluar mediante un análisis de coste-efectividad la aplicación de una técnica de biología molecular al diagnóstico de tuberculosis frente a la alternativa diagnóstica clásica.
MétodosSe realizó un análisis de coste-efectividad para evaluar la aplicación teórica de un procedimiento de biología molecular que incluye 2 alternativas de una técnica para la detección precoz de Mycobacterium tuberculosis Complex y resistencia a rifampicina (alternativa1: una determinación a pacientes seleccionados; alternativa2: 2 determinaciones a todos los pacientes). Ambas alternativas se compararon con el procedimiento habitual de diagnóstico microbiológico de tuberculosis realizado a 1972 pacientes durante 2008-2012 (microscopia y cultivo). La medida de la efectividad se hizo en QALY y la incertidumbre se trató mediante análisis de sensibilidad univariable, multivariable y probabilístico.
ResultadosPara el método habitual se obtuvo un valor de 8.588€/QALY. En la alternativa1 el gasto fue de 8.487€/QALY, mientras que en la alternativa2 el cociente coste-efectivo ascendió a 2.960€/QALY. La alternativa2 fue la de mayor eficiencia diagnóstica, alcanzando una reducción del 75% del número de días que un paciente con tuberculosis permanece sin tratamiento adecuado, así como una reducción del 70% del número de días que un paciente sin tuberculosis permanece ingresado.
ConclusiónLa aplicación de una técnica microbiológica molecular en el diagnóstico de tuberculosis es sumamente coste-efectiva frente al método habitual. Su introducción en el procedimiento diagnóstico de rutina supondría una mejora en la calidad asistencial de los pacientes al evitar ingresos y tratamientos innecesarios, reflejándose en un ahorro económico al hospital.
To perform a cost-effectiveness analysis of a molecular biology technique for the diagnosis of tuberculosis compared to the classical diagnostic alternative.
MethodsA cost-effectiveness analysis was performed to evaluate the theoretical implementation of a molecular biology method including two alternative techniques for early detection of Mycobacterium tuberculosis Complex, and resistance to rifampicin (alternative1: one determination in selected patients; alternative2: two determinations in all the patients). Both alternatives were compared with the usual procedure for microbiological diagnosis of tuberculosis (staining and microbiological culture), and was accomplished on 1,972 patients in the period in 2008-2012. The effectiveness was measured in QALYs, and the uncertainty was assessed by univariate, multivariate and probabilistic analysis of sensitivity.
ResultsA value of €8,588/QALYs was obtained by the usual method. Total expenditure with the alternative1 was €8,487/QALYs, whereas with alternative2, the cost-effectiveness ratio amounted to €2,960/QALYs. Greater diagnostic efficiency was observed by applying the alternative2, reaching a 75% reduction in the number of days that a patient with tuberculosis remains without an adequate treatment, and a 70% reduction in the number of days that a patient without tuberculosis remains in hospital.
ConclusionThe implementation of a molecular microbiological technique in the diagnosis of tuberculosis is extremely cost-effective compared to the usual method. Its introduction into the routine diagnostic procedure could lead to an improvement in quality care for patients, given that it would avoid both unnecessary hospitalisations and treatments, and reflected in economic savings to the hospital.
España es un país de baja incidencia de tuberculosis (TB), aunque se diagnostican aproximadamente 5.000 casos al año1. Por ello, es necesario desarrollar actividades que aseguren un diagnóstico preciso y precoz, así como el seguimiento y el cumplimiento de un tratamiento adecuado2,3. Sin embargo, el diagnóstico microbiológico de TB es complejo. La baciloscopia (BK) es una técnica rápida, sencilla y económica, pero presenta una sensibilidad baja y, por tanto, un número elevado de falsos negativos, con el consecuente retraso diagnóstico, así como algunos falsos positivos2. Un retraso en el diagnóstico incrementa el riesgo de transmitir la infección y prolongar la enfermedad de los pacientes. Por el contrario, un resultado falso positivo puede causar la prescripción de un tratamiento innecesario, toxicidad farmacológica y selección de cepas resistentes, así como el retraso del diagnóstico correcto de enfermedades crónicas, condicionando un incremento de la morbilidad y de los costes4.
La aplicación de técnicas de amplificación de ácidos nucleicos (TAAN) a tiempo real directamente sobre muestras clínicas, como Xpert MTB/RIF® (Xpert), permite la detección precoz del complejo Mycobacterium tuberculosis (MTBC) y de la resistencia a rifampicina (RIF) con sensibilidad y especificidad elevadas en 2h5,6. Por esta razón, tanto la Organización Mundial de la Salud7 como el European Centre for Disease Prevention and Control8 recomiendan su uso en los casos pulmonares bacilíferos. Pese al relativamente elevado coste económico de estas técnicas frente a las convencionales, su aplicación sistemática en pacientes con elevada sospecha de TB permitiría un ahorro económico, sobre todo por reducir estancias hospitalarias9.
Dado que los costes del Xpert se presentan como la principal barrera para su implantación en los procesos diagnósticos de TB, el objetivo de este estudio ha sido evaluar mediante un análisis de coste-efectividad 2 alternativas diagnósticas de TB que incluyen la tecnología Xpert MTB/RIF® frente al método convencional utilizado en nuestro centro.
MétodosSe hizo un estudio retrospectivo de los 1.972 pacientes que acudieron al Hospital General La Mancha Centro (HGMC) con sospecha de TB entre el 1 de enero de 2008 y el 31 de diciembre de 2012. Se ha considerado como criterio de inclusión la solicitud a pacientes ingresados de 3 esputos en un periodo inferior a 8días, de los cuales se dispone del resultado de BK y cultivo para micobacterias, obteniéndose en caso positivo la identificación de especie y la susceptibilidad a los distintos antituberculosos.
Se ha realizado un análisis de coste-efectividad para evaluar 3 estrategias de diagnóstico microbiológico de TB. La primera de ellas se basa en el método habitual de diagnóstico de TB en nuestro hospital, mientras que las otras 2 estrategias (vías alternativas1 y 2) se evalúan mediante la aplicación teórica de la tecnología Xpert MTB/RIF® (Sunnyvale, CA, EE.UU.) sobre los mismos pacientes. Para comparar los costes y la efectividad de las 3 estrategias se construyó un árbol de decisión usando la aplicación TreeAge Pro 2011® (TreeAge Software Inc. Williamstown, MA, EE.UU.).
El método habitual de diagnóstico de TB en el HGMC consiste en solicitar una radiografía de tórax, una prueba de Mantoux y obtener de cada paciente 3 esputos consecutivos y realizar BK (auramina-rodamina) y cultivo en el medio líquido MGIT (BD, S.A.), considerando como patrón de oro diagnóstico el aislamiento de MTBC3. Mientras se obtienen los resultados de la BK, el paciente permanece hospitalizado en aislamiento respiratorio. Si el resultado de alguna BK es positivo, el paciente puede recibir el alta precoz (antes de 7días) con tratamiento empírico y seguimiento en consulta en espera de los resultados del cultivo y antibiograma. Por el contrario, en caso de que las 3BK sean negativas se distinguen 2 situaciones:
- 1.
En pacientes con sospecha clínica elevada de TB (SCETB) (contexto clínico-epidemiológico compatible y radiología sugerente de TB) se completa el estudio con la realización de una tomografía axial computarizada (TAC) y la obtención de un lavado broncoalveolar y/o aspirado bronquial mediante fibrobroncoscopia, manteniendo al paciente sin tratamiento antituberculoso; en caso de que alguna BK sea positiva, el paciente es tratado empíricamente, habiendo permanecido en aislamiento una media de 2 semanas, mientras que los pacientes que presentan SCETB y resultados de BK negativos comienzan igualmente el tratamiento empírico, pero permanecen ingresados sin aislamiento una media de 3 semanas hasta recibir el resto de pruebas diagnósticas (demora de pruebas de imagen, anatomía patológica, cultivos).
- 2.
En el caso de que las 3 BK sean negativas sin SCETB, el paciente es ingresado sin condiciones de aislamiento una media de 11días en los que se observa su evolución, siendo dado de alta sin tratamiento antituberculoso, con diagnóstico o no de otra enfermedad respiratoria.
Los tiempos de ingreso en cada situación han sido facilitados por el Servicio de Medicina Interna y son una estimación basada en la práctica clínica habitual tras 20 años de experiencia en el manejo de pacientes con TB.
La primera alternativa propuesta consiste en incorporar el diagnóstico precoz de TB mediante Xpert de una muestra de esputo en pacientes con BK positiva o SCETB. El modelo sigue el mismo procedimiento que el método habitual, pero sin considerar la obtención de muestras por métodos invasivos. En el caso de que alguna BK fuera positiva se realizaría una determinación de Xpert para confirmar que realmente es MTBC. En caso de que el resultado del Xpert sea negativo y exista una SCETB, se consideraría la posibilidad de tratar al paciente empíricamente, permaneciendo ingresado sin aislamiento una media de 3 semanas hasta la obtención de los resultados microbiológicos. En el caso de que las 3 BK sean negativas y el paciente presente SCETB se realizaría el análisis mediante Xpert del último esputo, mientras que en pacientes con 3BK negativas y sin SCETB se aplicaría el método convencional. Si el resultado del Xpert es positivo, independientemente del resultado de la BK, el paciente recibiría tratamiento empírico y el alta precoz, tal como sucedía con el método habitual, pero con la posibilidad de adecuar el tratamiento antituberculoso al disponer del dato de resistencia a RIF.
La segunda alternativa propuesta incluye la posibilidad de realizar 2 determinaciones con Xpert a todos los pacientes del estudio, con independencia de la sospecha clínica y del resultado de la BK. Si el resultado del Xpert es positivo se procede igual que en la alternativa anterior. En el caso de un resultado Xpert negativo se realizaría una segunda determinación con otra muestra. Los pacientes con BK positiva y 2 determinaciones Xpert negativas serían tratados empíricamente hasta la obtención del resultado del cultivo y del antibiograma. Los pacientes con las 3 BK negativas y las 2 determinaciones de Xpert negativas serían dados de alta sin tratamiento hasta la obtención del resultado del cultivo.
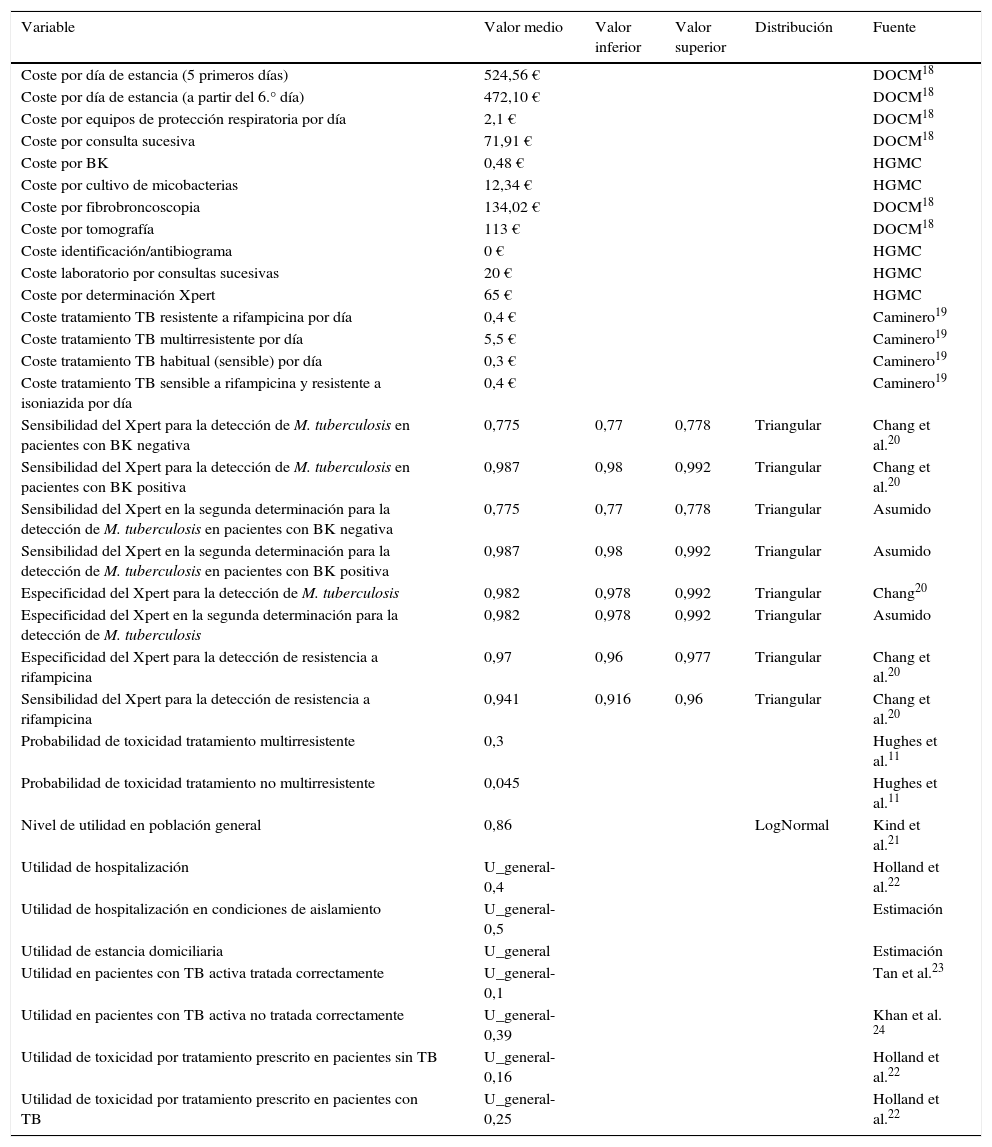
El modelo incluye varios tipos de variables. Por una parte, se definen variables de carácter bibliográfico aplicadas a todos los pacientes como costes, utilidades y probabilidades (tabla 1). Se definen también variables numéricas estimadas por aplicación de los procedimientos clínicos habituales a cada tipo de paciente y definidas para cada rama del árbol de decisión (tabla 2). Por último, se han calculado variables que permiten estimar el coste y la utilidad para cada rama del árbol y que utilizan para su definición variables bibliográficas y numéricas (tabla 2). No se ha incluido la mortalidad como variable a medir debido a que en la población estudiada no se dio ningún caso de fallecimiento asociado a la patología tuberculosa.
Variables utilizadas en la construcción del árbol de decisión
| Variable | Valor medio | Valor inferior | Valor superior | Distribución | Fuente |
|---|---|---|---|---|---|
| Coste por día de estancia (5 primeros días) | 524,56 € | DOCM18 | |||
| Coste por día de estancia (a partir del 6.° día) | 472,10 € | DOCM18 | |||
| Coste por equipos de protección respiratoria por día | 2,1 € | DOCM18 | |||
| Coste por consulta sucesiva | 71,91 € | DOCM18 | |||
| Coste por BK | 0,48 € | HGMC | |||
| Coste por cultivo de micobacterias | 12,34 € | HGMC | |||
| Coste por fibrobroncoscopia | 134,02 € | DOCM18 | |||
| Coste por tomografía | 113 € | DOCM18 | |||
| Coste identificación/antibiograma | 0 € | HGMC | |||
| Coste laboratorio por consultas sucesivas | 20 € | HGMC | |||
| Coste por determinación Xpert | 65 € | HGMC | |||
| Coste tratamiento TB resistente a rifampicina por día | 0,4 € | Caminero19 | |||
| Coste tratamiento TB multirresistente por día | 5,5 € | Caminero19 | |||
| Coste tratamiento TB habitual (sensible) por día | 0,3 € | Caminero19 | |||
| Coste tratamiento TB sensible a rifampicina y resistente a isoniazida por día | 0,4 € | Caminero19 | |||
| Sensibilidad del Xpert para la detección de M. tuberculosis en pacientes con BK negativa | 0,775 | 0,77 | 0,778 | Triangular | Chang et al.20 |
| Sensibilidad del Xpert para la detección de M. tuberculosis en pacientes con BK positiva | 0,987 | 0,98 | 0,992 | Triangular | Chang et al.20 |
| Sensibilidad del Xpert en la segunda determinación para la detección de M. tuberculosis en pacientes con BK negativa | 0,775 | 0,77 | 0,778 | Triangular | Asumido |
| Sensibilidad del Xpert en la segunda determinación para la detección de M. tuberculosis en pacientes con BK positiva | 0,987 | 0,98 | 0,992 | Triangular | Asumido |
| Especificidad del Xpert para la detección de M. tuberculosis | 0,982 | 0,978 | 0,992 | Triangular | Chang20 |
| Especificidad del Xpert en la segunda determinación para la detección de M. tuberculosis | 0,982 | 0,978 | 0,992 | Triangular | Asumido |
| Especificidad del Xpert para la detección de resistencia a rifampicina | 0,97 | 0,96 | 0,977 | Triangular | Chang et al.20 |
| Sensibilidad del Xpert para la detección de resistencia a rifampicina | 0,941 | 0,916 | 0,96 | Triangular | Chang et al.20 |
| Probabilidad de toxicidad tratamiento multirresistente | 0,3 | Hughes et al.11 | |||
| Probabilidad de toxicidad tratamiento no multirresistente | 0,045 | Hughes et al.11 | |||
| Nivel de utilidad en población general | 0,86 | LogNormal | Kind et al.21 | ||
| Utilidad de hospitalización | U_general-0,4 | Holland et al.22 | |||
| Utilidad de hospitalización en condiciones de aislamiento | U_general-0,5 | Estimación | |||
| Utilidad de estancia domiciliaria | U_general | Estimación | |||
| Utilidad en pacientes con TB activa tratada correctamente | U_general-0,1 | Tan et al.23 | |||
| Utilidad en pacientes con TB activa no tratada correctamente | U_general-0,39 | Khan et al. 24 | |||
| Utilidad de toxicidad por tratamiento prescrito en pacientes sin TB | U_general-0,16 | Holland et al.22 | |||
| Utilidad de toxicidad por tratamiento prescrito en pacientes con TB | U_general-0,25 | Holland et al.22 |
Variables medidas para cada paciente del árbol de decisión
| Variable |
|---|
| Número de días con estancia en condiciones de aislamiento |
| Número de BK realizadas para el diagnóstico |
| Número de consultas sucesivas |
| Número de cultivos realizados en diagnóstico |
| Número medio de días desde la llegada al laboratorio de la primera muestra hasta el resultado del cultivo |
| Número total de días de estancia hospitalaria |
| Número de días en estancias inferiores a 6 días |
| Número de estancias a partir de 6 días |
| Número de fibrobroncoscopias y TAC realizadas en el proceso diagnóstico |
| Número de días desde la emisión del cultivo positivo por el laboratorio de microbiología hasta la obtención de resultados de identificación y antibiograma |
| Número de identificaciones y antibiogramas realizados en el paciente |
| Número de días con tratamiento para MTBC sensible a todos los fármacos de primera línea salvo rifampicina |
| Número de días con tratamiento para MTBC multirresistente |
| Número de días con tratamiento habitual sensible a todos los fármacos de primera línea |
| Número de días con tratamiento para MTBC sensible a todos los fármacos de primera línea salvo isoniazida |
| Número de determinaciones realizadas por Xpert |
| Días con el paciente a la espera de tratamiento y/o diagnóstico |
| Días de tratamiento para MTBC multirresistentes en los que el tratamiento es incorrecto |
| Días de tratamiento para MTBC no multirresistente en los que el tratamiento es incorrecto |
| Días de tratamiento para MTBC multirresistentes con tratamiento correcto |
| Días de tratamiento para MTBC no multirresistente con tratamiento correcto |
La medida de la efectividad se hizo en Quality Adjusted-Life-Years o años de vida ajustados por calidad (QALY). El cálculo de la utilidad final (equivalente a la efectividad) de cada rama del árbol se realiza mediante la ponderación anual de las utilidades diarias para cada paciente desde la sospecha diagnóstica hasta la finalización del tratamiento, o bien hasta que el diagnóstico de TB es descartado. Para hacer este cálculo se estima la utilidad del paciente por día hasta completar un año. En el caso de pacientes con una duración del proceso superior al año se considera que la utilidad anual presenta el mismo valor que la utilidad total. Se identifican 2 utilidades finales: la utilidad en los pacientes con TB y en aquellos sin TB.
La incertidumbre se trató mediante análisis de sensibilidad univariable, multivariable y de tipo tornado10.
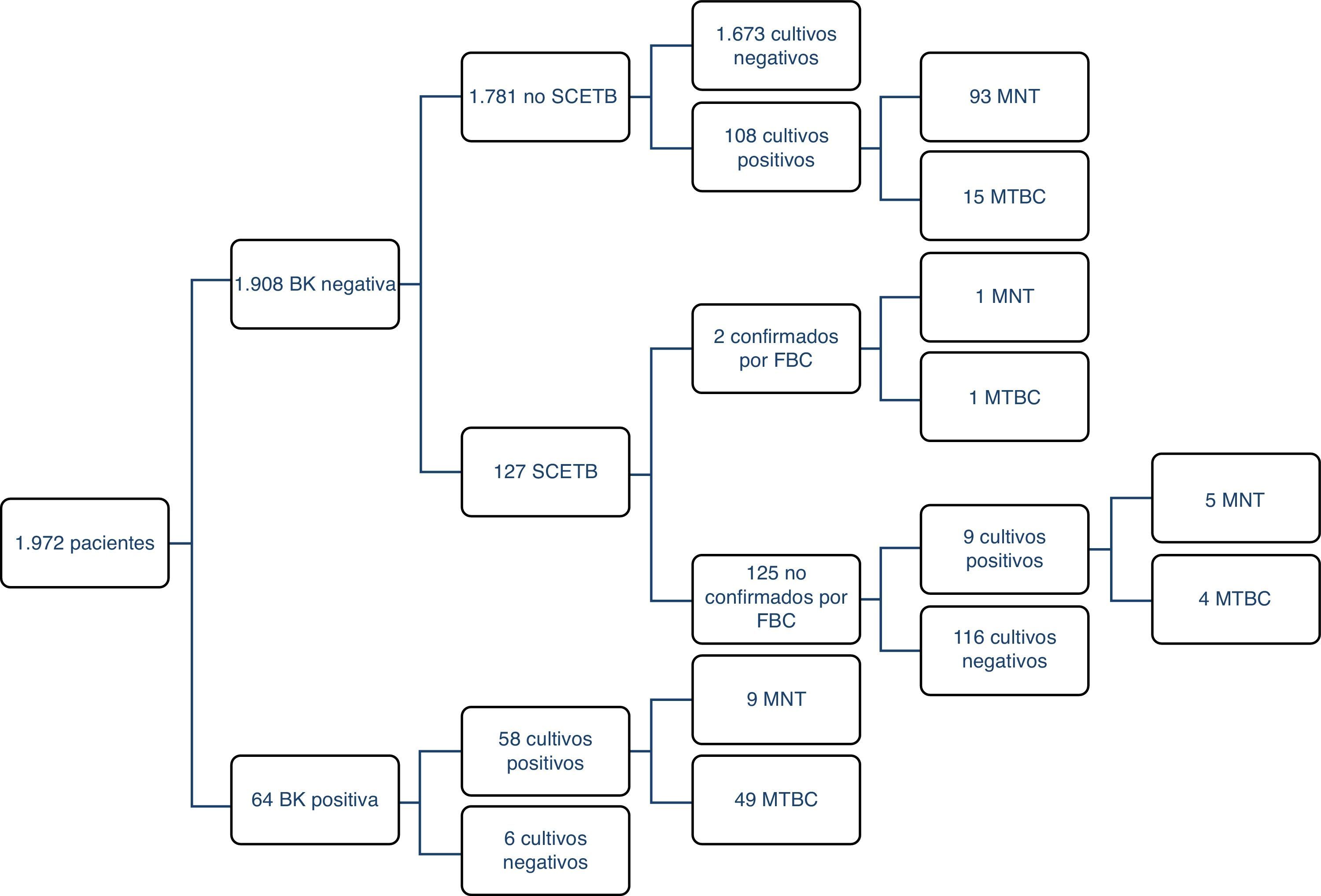
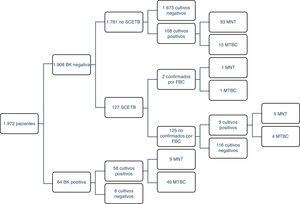
ResultadosDe los 1.972 pacientes estudiados se confirmó la enfermedad mediante cultivo en 69 de ellos (3,5%), aunque hubo 177 cultivos positivos; por tanto, se aislaron 108 micobacterias atípicas. El 71% (49/69) de los casos de TB se pudieron detectar precozmente mediante BK. Hubo 4 cepas de MTBC resistentes a los antituberculosos de primera línea (8%), 2 de ellas resistentes a isoniazida, una resistente a RIF y otra multirresistente. El grupo más numeroso fue el de pacientes con sospecha no confirmada de TB, sin SCETB y con resultado de BK negativo, que permanecieron ingresados una media de 11 días (3 en aislamiento). En la figura 1 se muestra una descripción detallada de los resultados obtenidos mediante el método habitual.
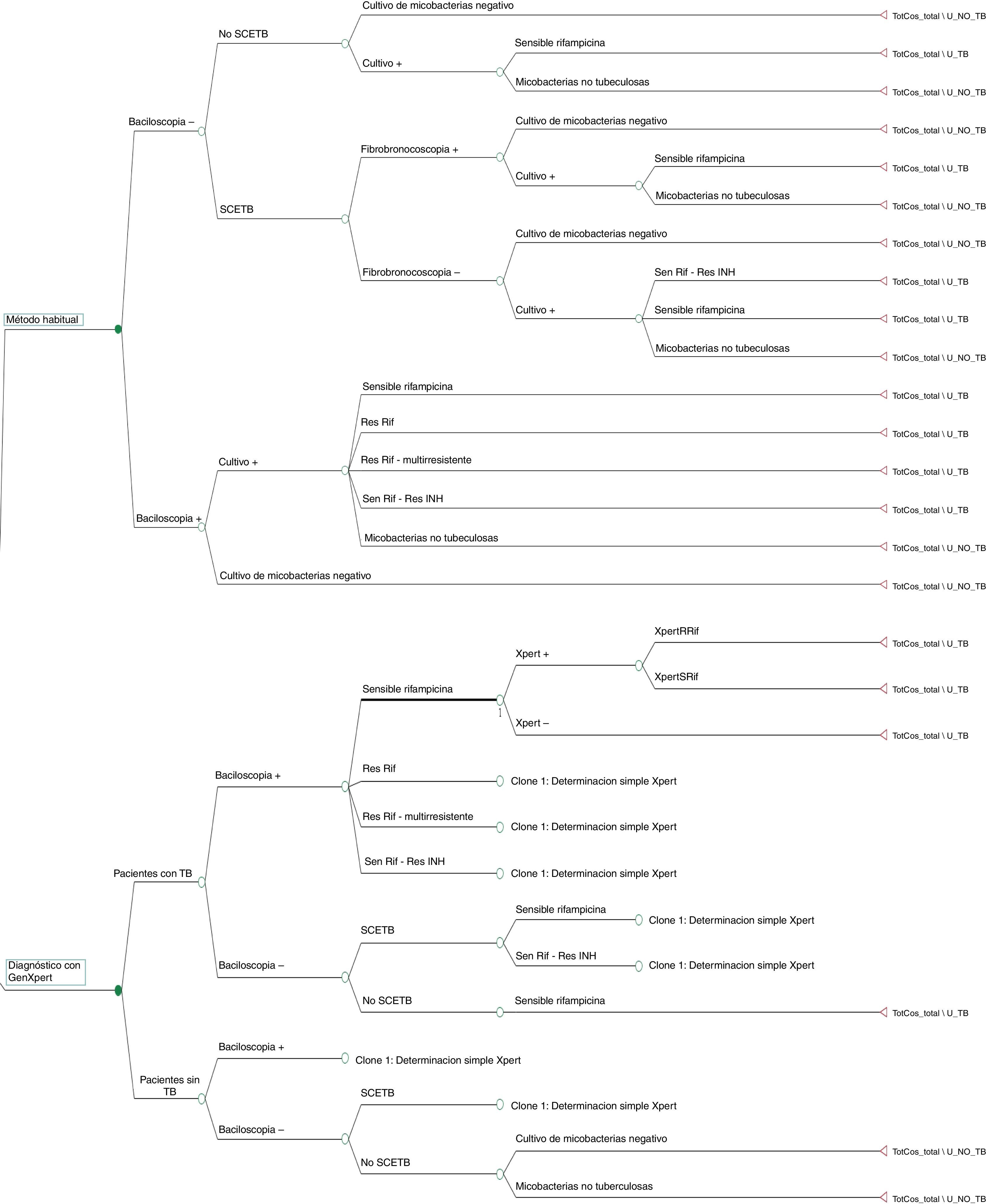
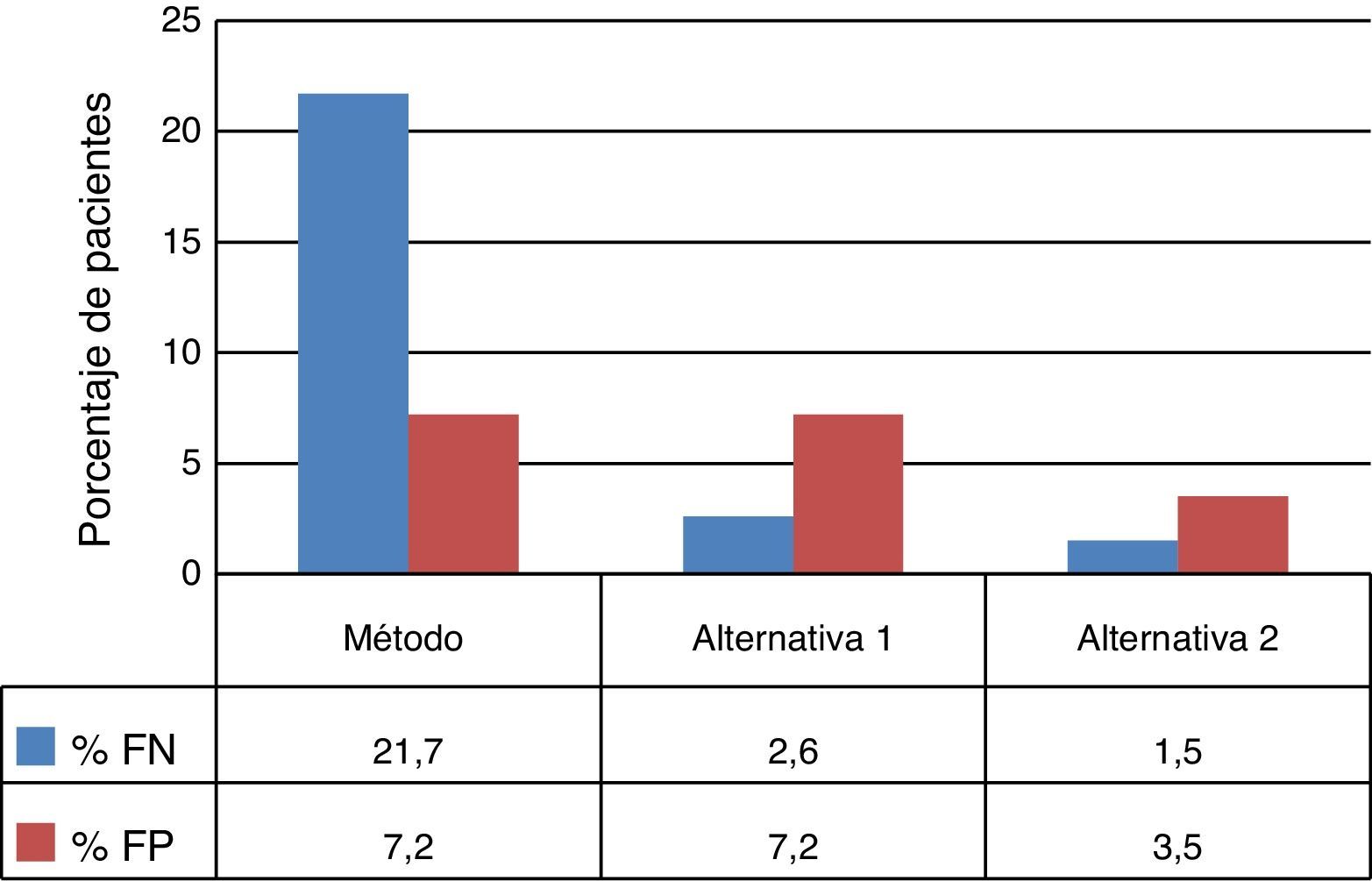
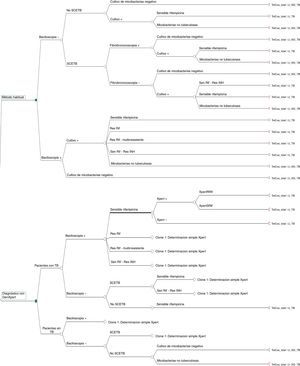
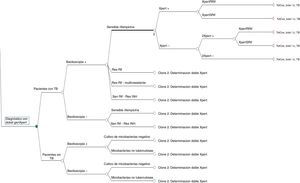
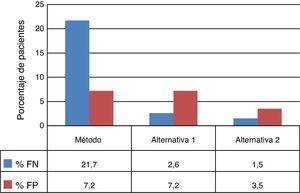
El árbol de decisión con las 3 alternativas se muestra en la figura 2. Una vez calculadas las probabilidades para cada rama del árbol de decisión se estimaron los consumos de recursos por los 1.972 pacientes al aplicar las distintas alternativas (tabla 3). De los 3 métodos evaluados, las 2 alternativas al método habitual presentaron mayor eficiencia diagnóstica, con una disminución del porcentaje de pacientes con TB que han permanecido sin tratamiento hasta la obtención del resultado del cultivo (porcentaje de falsos negativos). Además, en la alternativa2 se observa una disminución del número de pacientes sin TB que reciben tratamiento inadecuado hasta la obtención de los resultados del cultivo y/o antibiograma (fig. 3).
Estimaciones de recursos consumidos por las 3 alternativas evaluadas
| Método habitual | Alternativa 1 | Alternativa 2 | |
|---|---|---|---|
| Número total de días de pacientes con TB sin tratamiento | 522 | 403 | 126 |
| Número total de días con prescripción a los pacientes de tratamiento habitual (para MTBC no multirresistente) incorrecto | 5.974 | 3.177 | 2.233 |
| Número total de días en los que el paciente está en aislamiento | 7.533 | 7.039 | 8.200 |
| Número de consultas sucesivas | 462 | 460 | 2.135 |
| Días totales de estancia hospitalaria | 29.124 | 28.807 | 8.588 |
| Número de determinaciones de Xpert | 0 | 206 | 3.847 |
Para el método habitual se ha obtenido un cociente de 8.588€/QALY. La estimación del coste en pacientes con TB fue de 6.329€/QALY y de 8.659€/QALY en pacientes sin TB. En la alternativa1 se obtiene un coste total de 8.487€/QALY, siendo el gasto por paciente con TB de 7.222€/QALY, y por paciente sin TB, de 8.532€/QALY. En la alternativa2 se observa un cociente coste-efectivo de 2.969€/QALY. Los pacientes con TB presentaron un gasto de 5.510€/QALY, mientras que el gasto para aquellos en los que se descartó el diagnóstico de TB fue de 2.878€/QALY. Por tanto, la alternativa 2 presenta un ratio coste-efectivo dominante.
Estudio de sensibilidadUn análisis de sensibilidad tipo tornado indicó que el parámetro con mayor influencia en el gasto por paciente fue el coste por estancia durante los 5 primeros días. La disminución de 300€/día supone una reducción del coste por paciente de 1.614€/día al aplicar la alternativa2, frente a los 6.194€ obtenidos al aplicar el método habitual. La segunda variable con mayor influencia en el modelo fue el coste de las medidas de protección. Se han tomado como valores posibles el intervalo entre 2,1 y 200€, en donde el mínimo valor se corresponde con el coste de las medidas de barrera (mascarillas) y el máximo a permanecer en una habitación en aislamiento. La variación en este parámetro tuvo una influencia mayor en la alternativa2, si bien esta continúa siendo la alternativa dominante. La variación en el coste de la determinación de Xpert influyó de manera más notable, aunque moderada, en la alternativa2. También se ha realizado el estudio de la sensibilidad para los valores de la utilidad (QALY) de la población general, analizando el intervalo comprendido entre 0,80 y 1 QALY.
Con la aplicación del método de Monte Carlo se obtuvo una curva de aceptabilidad que indica que la alternativa2 es la más rentable, con independencia del umbral elegido, con una probabilidad del 100%.
DiscusiónLos resultados de este trabajo sugieren que, en nuestro medio y con las suposiciones realizadas en el modelo, el diagnóstico de TB con la tecnología Xpert es más coste-efectiva que el procedimiento convencional. De las 2 alternativas al método actual ha resultado dominante la que incluye la posibilidad de realizar 2 determinaciones de Xpert, de manera que la aplicación de esta tecnología como método de cribado evidenciaría una mejora en la calidad de vida de los pacientes con TB por permitir iniciar un tratamiento adecuado sin demoras, así como una disminución del gasto hospitalario derivado de la reducción del número de estancias de los pacientes sin TB.
El estudio de las 3 ramas del árbol de decisión muestra que hay diferencias entre los QALY medidos en los 3 procedimientos diagnósticos, con un mayor número de QALY ganados por aplicación de la alternativa2 (reducción del 70% de las estancias hospitalarias y del 75% de días sin tratamiento adecuado). Sin embargo, la diferencia más notable reside en la disminución del coste por paciente, un 65% menor en la alternativa2 respecto al método habitual. Esta disminución de costes permitiría un ahorro teórico anual de 1,8millones de euros debido, sobre todo, a una reducción del número de estancias hospitalarias asociadas a la sospecha de un proceso tuberculoso.
Debido a que la sensibilidad de Xpert en pacientes con BK negativa es relativamente baja6,10-12, no se recomienda su aplicación a no ser que exista una SCETB, puesto que de lo contrario se reduciría el valor predictivo positivo de la técnica13. Algunos estudios muestran un aumento de la sensibilidad de este test al realizar una segunda determinación en pacientes con resultado negativo14. De esta manera se justificaría la utilización de Xpert como técnica de cribado, con el inconveniente de aumentar el gasto de laboratorio y el número de falsos positivos con respecto a la alternativa1, aunque todavía resultaría inferior a los falsos positivos obtenidos con el método actual (75 vs. 200). Además, según algunos autores el daño de no tratar a un paciente con TB es mayor que tratar con antituberculosos a un paciente sin TB15. Por otra parte, tras 2 resultados negativos de Xpert se podría descartar el diagnóstico de TB, e incluso podría dejar de realizarse el cultivo microbiológico, ya que el valor predictivo negativo de la prueba es cercano al 100%16, si bien esta posibilidad no ha sido evaluada en nuestro estudio. Por esta razón podría parecer contradictorio haber considerado en la alternativa 2 prescribir tratamiento empírico a los pacientes con BK+ y 2 resultados del Xpert negativos; sin embargo, se ha considerado esta posibilidad por tratarse del peor escenario que podríamos encontrarnos, que además incluye la posible resistencia de algunos clínicos a dejar de tratar a un paciente con BK+, así como la posibilidad de una infección por una micobacteria no tuberculosa (en este caso habría que individualizar la terapia). La realización de una tercera determinación de Xpert, tras 2 resultados negativos, podría ser desaconsejable, ya que el número de falsos positivos se estima superior a 100.
Otros estudios de coste-efectividad de Xpert realizados en países en vías de desarrollo con elevada carga de TB muestran que Xpert es coste-efectivo y su introducción podría suponer un cambio importante en la morbimortalidad de la infección mediante la mayor detección de casos y, por tanto, de tratamientos dirigidos5,6. La aplicación de esta tecnología en zonas de baja prevalencia como España reduciría su rentabilidad, si bien su potencial en situaciones de mayor prevalencia sería considerable (población inmigrante, sin techo, usuarios de drogas por vía parenteral y pacientes VIH y, en general, cuando existe elevada sospecha de TB)10. Nuestro estudio muestra que la aplicación teórica de esta técnica a cualquier paciente con sospecha de TB es más coste-efectiva que su aplicación solo a pacientes seleccionados, ya que el hecho de obtener un resultado fiable y rápido que descarte la infección da lugar a altas hospitalarias, independientemente de la verdadera enfermedad del paciente. Así, la diferencia fundamental entre la alternativa2 y el método habitual radica en la forma de considerar a un paciente sin SCETB, de manera que, según el método habitual, este tipo de pacientes permanecen ingresados, mientras que los pacientes con 2Xpert negativos son dados de alta precozmente.
Una limitación del estudio es la consideración del coste de la estancia hospitalaria sin condiciones de aislamiento respiratorio. Sin embargo, en el estudio de sensibilidad se ha tenido en cuenta la posibilidad de un aumento del coste hospitalario debido al establecimiento de condiciones de aislamiento, comportándose este factor como el segundo más influyente en la estimación de costes. No obstante, la cuantificación del ahorro obtenido con la alternativa2 ha de tomarse con cautela, ya que no se ha considerado la posibilidad de hospitalización del paciente para realizar el diagnóstico y tratamiento de la enfermedad no tuberculosa. Además, se observa que la aplicación de la alternativa2 supone un aumento importante del número de consultas sucesivas, para asegurar la revisión de los pacientes que, a pesar de la sospecha de TB, fueron dados de alta sin diagnóstico y, por ello, sin tratamiento. Por otra parte, podría interpretarse como una mejora en la atención sanitaria al paciente por una mayor vigilancia a un coste total menor, contribuyendo además a la descongestión de los centros hospitalarios si el seguimiento se realizara en los centros de atención primaria2.
Consideramos que en estudios futuros sería conveniente evaluar el beneficio real que la práctica clínica con la aplicación de la tecnología Xpert tendría en los costes y la calidad de vida de los pacientes con sospecha de TB. Asimismo, existen en el mercado otras TAAN disponibles para ser evaluadas como alternativas17.
En conclusión, este estudio sugiere que la aplicación de la tecnología Xpert en el diagnóstico de TB es sumamente coste-efectiva comparada con el método convencional. El impacto de introducir la tecnología Xpert abarca el ámbito económico y sanitario, de manera que su aplicación supondría una mejora en la calidad asistencial de los pacientes por evitar estancias y tratamientos innecesarios, permitiendo además iniciar un tratamiento precoz dirigido, romper la cadena de transmisión de la infección y conseguir un ahorro económico considerable para al hospital.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.
Este proyecto ha sido premiado en el V Premio AEFA a la Calidad y a la Innovación.