Mycobacterium scrofulaceum (M. scrofulaceum) pertenece al grupo de las micobacterias no tuberculosas, con forma de presentación habitual como adenopatías cervicales en la infancia1. Existen pocos casos descritos hasta la fecha de infección diseminada, por lo que exponemos a continuación un caso en un adulto inmunodeprimido.
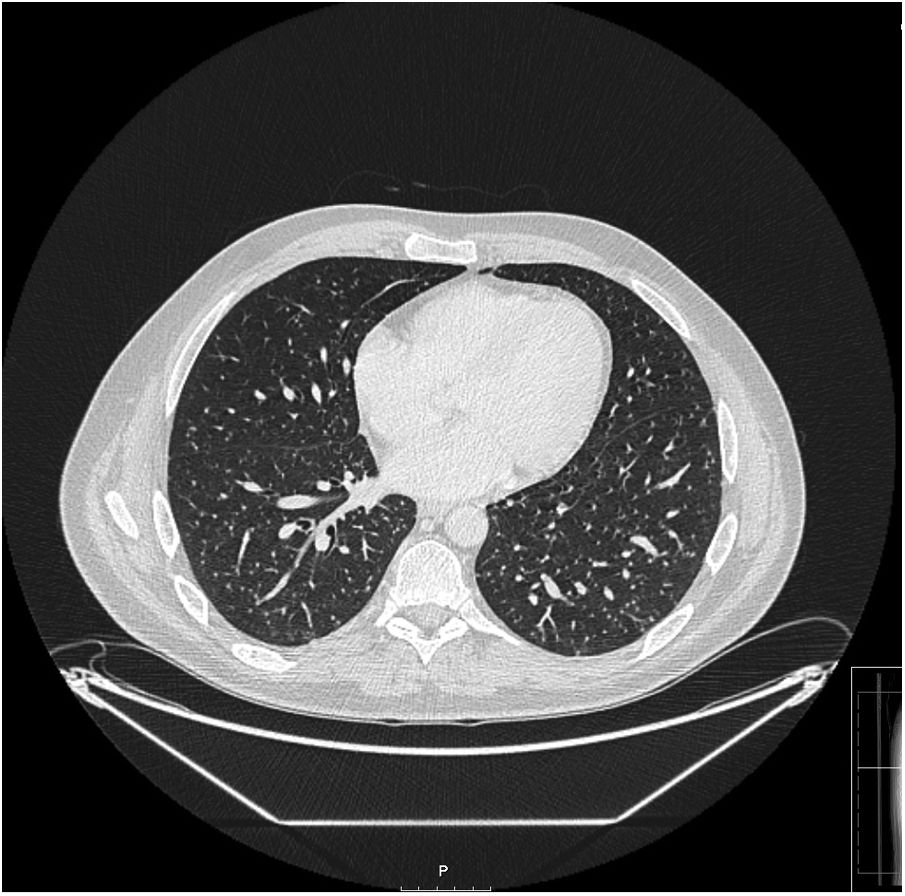
Varón de 38 años diagnosticado de artropatía psoriásica que estaba siendo tratado con golimumab desde hacía 2 años (previamente había recibido etanercept y adalimumab). Consultaba por malestar general, cefalea, tos y fiebre de 39° sin respuesta a antibioterapia ambulatoria. En la exploración física presentaba rigidez de nuca por lo que, ante tomografía axial computarizada (TAC) cerebral normal, se realizó punción lumbar con líquido cefalorraquídeo compatible con meningitis linfocitaria, con 12 leucocitos/mm3 (100% mononucleares), glucosa 67mg/dl, proteínas 28mg/dl y ADA 1,7u/l. El cultivo ordinario, Lowenstein y PCR múltiple del líquido cefalorraquídeo fueron negativos. Ante ensanchamiento mediastínico en la radiografía se realizó una TAC, con micronódulos pulmonares, adenopatías mediastínicas, mesentéricas y esplenomegalia, hallazgos sugestivos de tuberculosis miliar (fig. 1). Tras broncoscopia con biopsia de adenopatía paratraqueal derecha se inició tratamiento antituberculoso empírico (isoniacida, rifampicina, pirazinamida y etambutol) en espera de resultados microbiológicos. La biopsia ganglionar mostró granulomas epitelioides necrosantes con presencia de bacilos ácido alcohol resistentes, pero en los cultivos del material se aisló M. Scrofulaceum sensible a todos los antibióticos testados, por lo que se ajustó antibioterapia a claritromicina, rifampicina y etambutol. No se aisló este germen en sangre ni en líquido cefalorraquídeo.
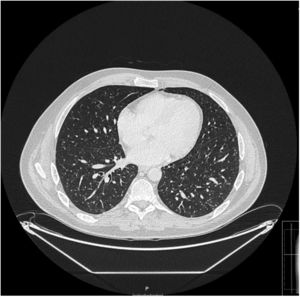
El paciente presentó buena tolerancia al tratamiento. Una TAC a los 6 meses mostró práctica resolución de las adenopatías y micronódulos pulmonares, y tras completar 12 meses de tratamiento en la actualidad se encuentra asintomático.
Las micobacterias atípicas o no tuberculosas se encuentran de manera frecuente en el medio ambiente, especialmente en el agua. Suelen transmitirse por inhalación o inoculación directa, no se propagan entre personas y no suelen causar enfermedad en sujetos inmunocompetentes2. Existen más de 150 especies descritas, y dentro de estas M. scrofulaceum representa solo el 2,2% de estas infecciones. Su forma de presentación típica es la linfadenitis cervical o escrófula en la infancia, seguida de la neumonía cavitada lentamente progresiva, más frecuente en ancianos y con enfermedad pulmonar crónica1. La infección diseminada por M. scrofulaceum es excepcional. Desde la primera comunicación en 19713 hemos encontrado solo 10 casos descritos en la literatura, 6 de ellos en adultos: un paciente tenía infección por VIH4, 2 leucemia3,5, en otro se desconocía su situación inmunológica6 y los otros 2 no tenían una inmunodeficiencia conocida, excepto una leve linfopenia en uno de ellos1,7.
Nuestro paciente también estaba inmunosuprimido debido al tratamiento crónico con golimumab. Se trata de un anticuerpo monoclonal contra el factor de necrosis tumoral (anti-TNF), que actúa disminuyendo la respuesta inmunitaria mediante el bloqueo de esta citocina proinflamatoria. Se utiliza en enfermedades como la artritis reumatoide, la artritis psoriásica o la espondilitis anquilosante. Sin embargo, por su acción sobre el sistema inmune, puede aumentar el riesgo de padecer infecciones bacterianas, por micobacterias (principalmente tuberculosis pero también atípicas), fúngicas invasivas y oportunistas8. Al igual que con otros anti-TNF se han descrito casos de reactivación de tuberculosis latente con el uso de golimumab9, por lo que es obligado descartar esta posibilidad y tratarla en su caso, antes de empezar un tratamiento con este fármaco. En nuestro paciente se había descartado infección tuberculosa latente mediante Mantoux (0mm) previo al inicio de tratamiento. El riesgo de infección por micobacterias no tuberculosas también está aumentado en pacientes tratados con anti-TNF, con mayor frecuencia por M. avium complex10. Sin embargo, no hemos encontrado en la literatura ningún caso descrito hasta la fecha de infección por M. scrofulaceum asociada al uso de golimumab, ni tampoco a otros anti-TNF.
En lo que respecta al tratamiento se recomienda, al igual que en la TB, suspensión del fármaco anti-TNF durante el tratamiento de la infección. Con respecto a la antibioterapia no está protocolizada la pauta a seguir ni tampoco su duración. Dado que M. scrofulaceum muestra mayores tasas de resistencia antibiótica que otras micobacterias1 se recomienda terapia combinada guiada por antibiograma durante al menos un año, individualizando según el nivel de inmunocompetencia del paciente.
Conflicto de interesesNo tenemos ningún conflicto de intereses y este trabajo no ha sido financiado por ninguna institución.