INTRODUCCIÓN
Sedar al paciente tratado en la unidad de cuidados intensivos (UCI), es un procedimiento rutinario que se realiza para el tratamiento de la ansiedad, adaptarlo a la asistencia de la ventilación e incluso para realizarle procedimientos invasivos rápidos o para proporcionarle los cuidados de enfermería. Mantenerlo con agitación psicomotriz conlleva complicaciones fisiológicas, como inducción de isquemia miocárdica o cerebral hasta eventos inesperados como la autoextubación espontánea o la retirada indeseable de catéteres arteriales, urinarios, venosos o los nasogástricos1,2.
En lo que concierne al proceso de sedación, la importancia del conocimiento que las enfermeras especialistas en cuidados intensivos (EECI) deben tener al respecto, radica en que usualmente son las encargadas de aplicar el fármaco indicado e, incluso, son las que comunican al médico las condiciones en que el paciente se encuentra como resultado de su acción. Utilizar sedantes tiene inconvenientes relacionados con sus características farmacológicas o con su dosificación insuficiente o excesiva3-6, por ello, durante su uso, el personal de enfermería debe estar atento al nivel de sedación que el paciente tiene y para llevarlo a cabo debe recurrir a algún instrumento de evaluación. No obstante, la aplicación rutinaria de estos u otros construidos para monitorizar los efectos de diversos fármacos utilizados en la UCI, no parece ser la regla7,8. Soliman et al7, documentan que la frecuencia promedio con la que países europeos utilizan alguno para evaluar el nivel de sedación es de un 43% en promedio, en tanto que Bair et al8, cuando evalúan la frecuencia con la que médicos y enfermeras utilizan las guías para el uso de sedantes, analgésicos y fármacos paralizantes, determinan que su seguimiento se lleva a cabo en sólo el 23% de los pacientes atendidos.
Los instrumentos que evalúan el nivel de sedación deben ser válidos, confiables y fáciles de utilizar a la cabecera del paciente. Además de tales ventajas, Devlin et al4 refieren que deben facilitar la comunicación entre el personal médico y de enfermería encargado de la atención del paciente, y garantizar la seguridad y bienestar de este último. Por su parte, Hansen-Flaschen et al9 indican que también deben ser fáciles de implementar y de aprender por parte de personal que los va a aplicar.
La escala de Ramsay (ER) se describió y se utiliza desde 197410 y aun cuando se ha modificado con el tiempo11, la esencia de su evaluación sigue siendo la misma y, por ello, parece ser una de las más utilizadas en el medio clínico3,7. En los países europeos que la utilizan, se aplica hasta en el 74% de los casos7, debido a que ha demostrado tener una fiabilidad intraobservador aceptable cuando se compara con la de Riker o con otras4,9, aunque también se ha criticado por su falta de discriminación y de descriptores específicos que permitan, a quienes la utilizan, diferenciar entre los varios niveles de sedación. Quizá por estos inconvenientes, Jacobi et al5 no la proponen entre los instrumentos a utilizar cotidianamente, aunque otros10 si lo hacen, pues en su experiencia el instrumento tiene buena fiabilidad y concordancia interobservador, lo que a su juicio la califica como una escala con adecuada reproducibilidad en la práctica clínica. En cuanto a la frecuencia de su aplicación, Covington3 señala que debe utilizarse cuantas veces se requiera; esto es, cada hora cuando se evalúa el nivel de sedación o cada 24 h si se evalúa el estado neurológico de manera integral.
En la ciudad de Mérida, en el estado de Yucatán (México), son los hospitales generales de más de 200 camas los que cuentan con UCI para la atención de adultos (UCIA) y de pacientes en edad pediátrica (UCIP) y, por tanto, son las EECI que en ellas desempeñan su actividad las que deben utilizar cotidianamente alguna escala para determinar el nivel de sedación de los pacientes a su cuidado. Hasta donde se sabe, no hay datos que evalúen el conocimiento y la aplicación que ese grupo de profesionales tiene y hace de la ER, seleccionada para investigarse por su sencillez de contenido y aplicación.
El objetivo principal del presente estudio ha sido evaluar el nivel de conocimiento que las EECI tienen de la ER y la forma en que la aplican en su trabajo cotidiano. Como objetivo secundario, se propuso identificar factores que pudieran estar asociados que conocieran o no dicha escala.
MATERIAL Y MÉTODOS
Para obtener la información, se construyó un cuestionario (anexo 1) que incluye aspectos demográficos (edad, sexo, experiencia como EECI y tipo de UCI en la que trabajaba) y acerca de la ER (si sabía qué evalúa, su estratificación clínica, sus correspondientes definiciones operativas y la frecuencia de su uso por semana y por día). Este apartado tiene preguntas de opción múltiple que incluyen varias respuestas (tanto la esperada como otras incorrectas que hacen referencia a otro tipo de escalas) con el propósito fundamental de que la participante no seleccionara aleatoriamente sino por conocimiento y la forma en que estaría aplicando la ER, si es que lo hacía.
El cuestionario pudo ser autocontestado o aplicado mediante entrevista realizada por alguna de las o los investigadoras. Para evitar la comunicación entre el personal, la recogida de datos se realizaba un mismo día y al mismo tiempo y, como mínimo, a 4 participantes de un mismo turno de trabajo. La participación de la enfermera pudo terminar a la mitad de la entrevista cuando a la pregunta de si «sabe que evalúa la escala de Ramsay», respondía que no. Se aplicó en 3 UCIA y 2 UCIP seleccionadas aleatoriamente, de un total de 7 localizadas en 4 hospitales (designados como A, B, C y D) del sector público, de la ciudad de Mérida y cuyo personal de los 3 turnos de trabajo (mañana, tarde y noche) fue invitado a participar.
Se incluyó personal con diploma de la especialidad, con o sin licenciatura en enfermería, que tuviera cuanto menos 1 año de actividad en alguna UCIA o UCIP y que estuviera en activo durante mayo de 2003. Se excluyó personal no especializado en cuidados intensivos que durante el período de estudio estuviera trabajando en alguno de los referidos servicios, así como las coordinadoras de las UCIA y de las UCIP. Antes de aplicar las encuestas, el proyecto se aprobó previamente por los correspondientes comités de ética e investigación; además, a cada EECI se le solicitó verbalmente su consentimiento para participar, previa explicación del objetivo del estudio.
«La experiencia como intensivista» se definió como el tiempo, en años, que cada participante estaba desempeñando su actividad en una UCI. «El tipo de UCI» se refería a si se trataba de una UCIA o una UCIP. «El conocimiento que se tiene acerca de la ER» se refería a si el personal entrevistado sabía o no qué evalúa dicha escala. La pregunta acerca de la «estratificación clínica y sus respectivas definiciones operativas» abordó aspectos como los niveles 1 a 6 que componen la ER y sus definiciones o interpretaciones clínicas4,10. Las preguntas «frecuencia de uso de la ER por semana y por día», exploraron acerca de si las EECI sabían cuántas veces a la semana y cuántas veces al día deberían aplicarla, y la respuesta considerada como más adecuada que sirvió de referencia es la que cita Covington3, que sugiere que para fines de evaluar la profundidad de la sedación, debería aplicarse diariamente y cada hora durante la correspondiente jornada.
El tamaño de la muestra tomó en cuenta la existencia de al menos 100 EECI en la ciudad de Mérida, nivel de confianza del 95% y frecuencia mínima y máxima esperada del evento (conocimiento de la ER) de un 35 a un 43%, porcentaje este último que corresponde al promedio de uso de alguna escala de evaluación documentado por Soliman et al7, que dio como resultado 60 participantes, número que se dividió por igual entre los 4 hospitales participantes, para ello se tomó tomando en cuenta el número aproximado con el que usualmente cada uno cubre las necesidades de los 3 turnos de trabajo de una UCI que da atención a 6 u 8 pacientes en promedio.
Para el análisis de la información se utilizó estadística inferencial. Para las variables numéricas se utilizaron paramétricas como la t de Student para una muestra y muestras independientes de 2 colas, en tanto que las categóricas se analizaron con la χ2 o la prueba exacta de Fisher, según conviniera. La razón de momios (RM) y sus respectivos intervalos de confianza (IC) del 95%, también se consideraron para calcular la probabilidad del evento (que conociera o no la ER). El tamaño de la muestra se calculó con el paquete estadístico Epi-Info 2001 (Center for Disease Control and Prevention, Atlanta Ga) y el análisis de los datos con el paquete estadístico SPSS 8.0 (SPSS, Chicago, Ill, USA).
RESULTADOS
Aceptaron participar 59 mujeres y 1 varón, el cual se eliminó y sustituyó con una enfermera para homogeneizar la muestra. Cuarenta y cuatro (73,3%) trabajaban con adultos y 16 (16,7%) con pacientes en edad pediátrica. La edad de la muestra estuvo entre 28 y 54 años, promedio de 38,8 ± 5,3 (IC del 95%, 37,4-40,1), en tanto que los años con experiencia como intensivista variaron de 1-17, promedio de 7,6 ± 4 (IC del 95%, 6,6-8,6).
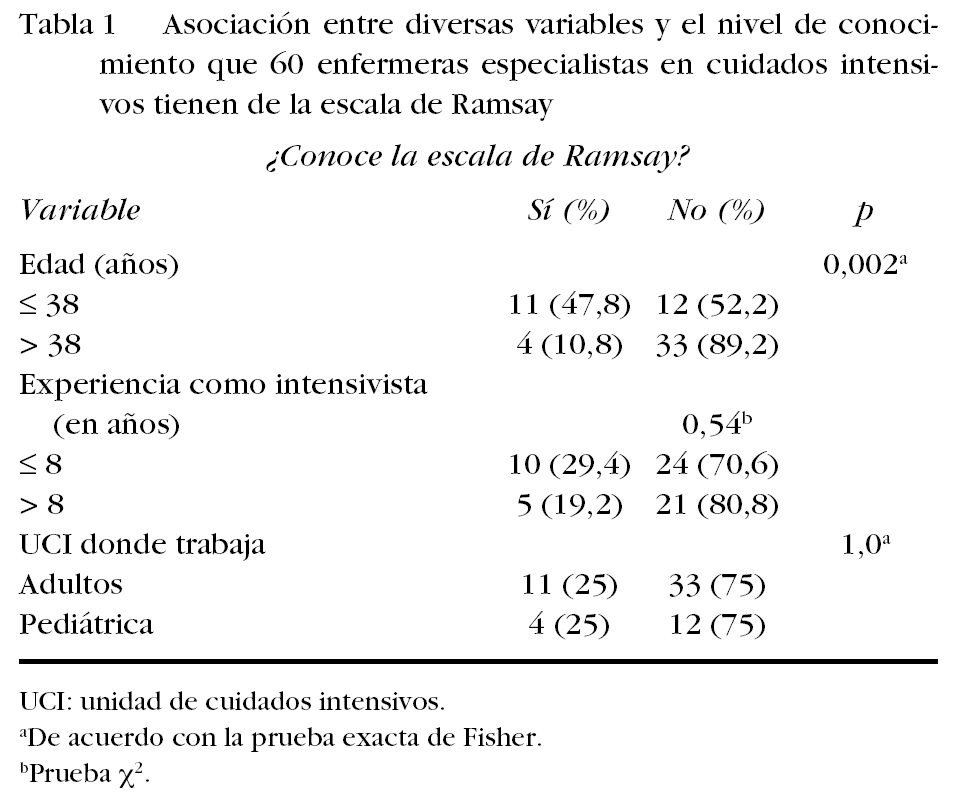
Cuarenta y cinco (75%) EECI refirieron no conocer la ER y 15 (25%) refirieron que sí la conocían; la edad promedio del primer grupo fue 35,9 ± 5,5 años y la del segundo 39,8 ± 4,9 años (p = 0,02). En cuanto al promedio de años con experiencia como EECI, la de grupo que sí la conocía fue de 6,3 ± 4,5 años y la del grupo que no la conocía fue de 8 ± 3,7 años (p = 0,17).
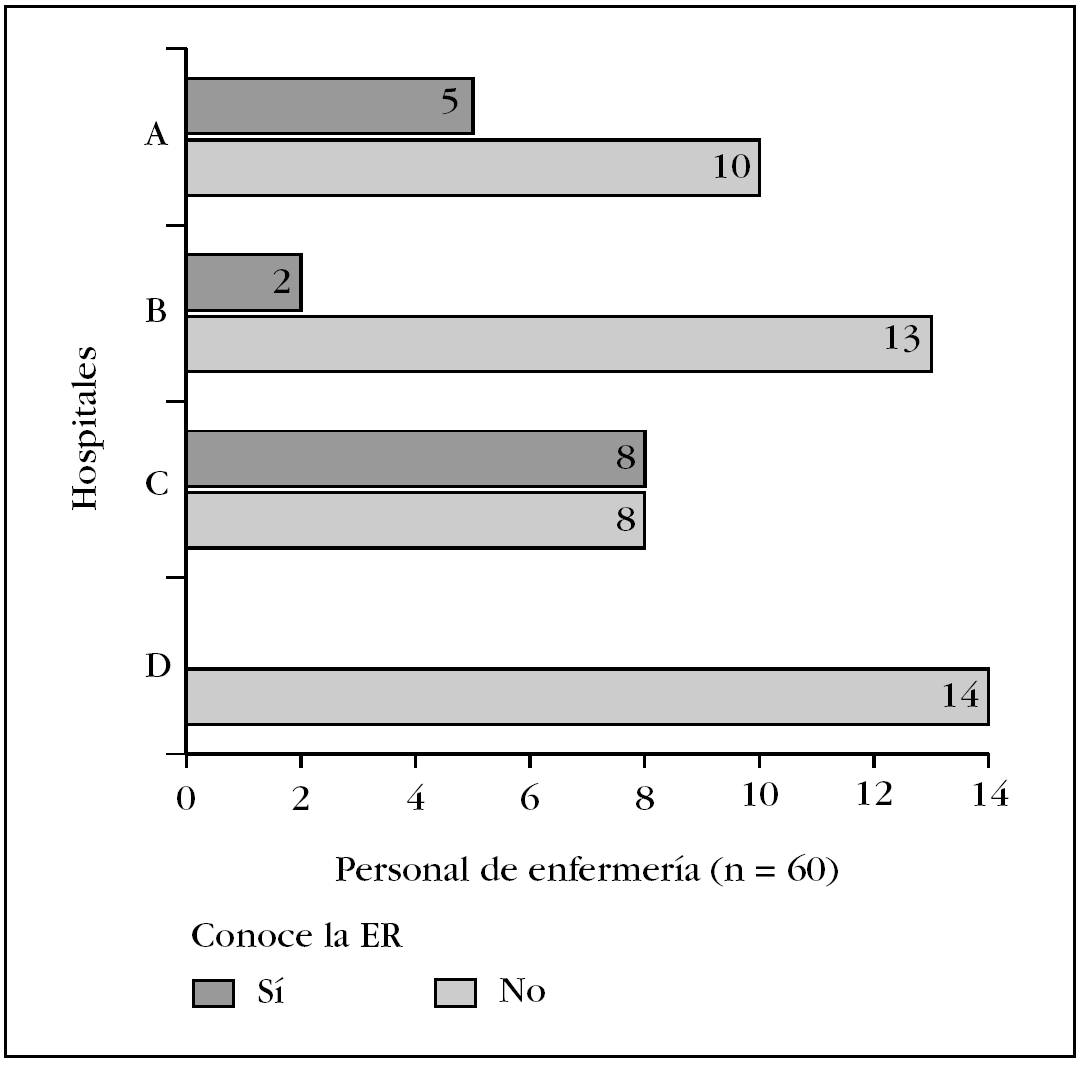
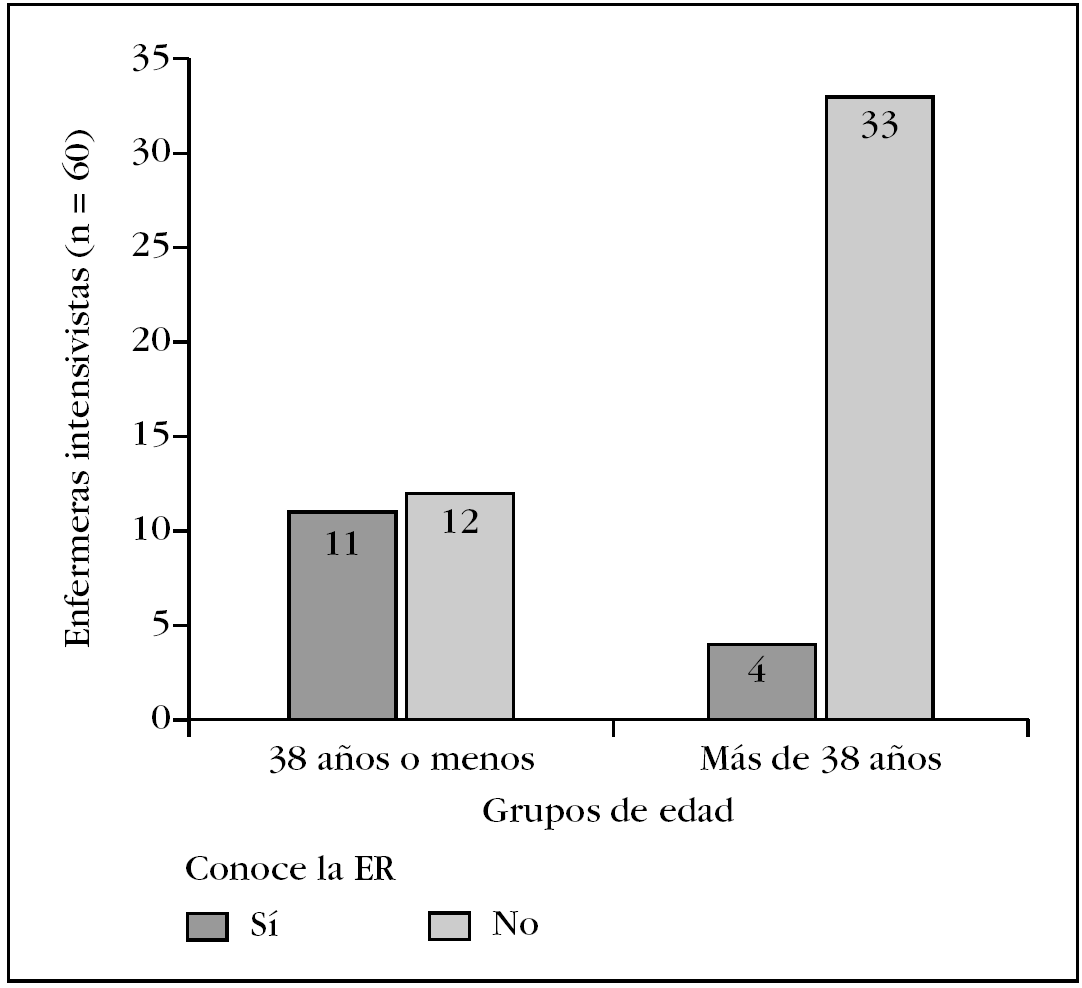
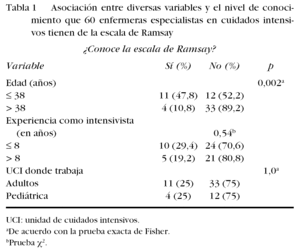
Cuando se compararon las respuestas que dieron las participantes de los diferentes hospitales acerca de si sabían qué evalúa la ER, se observaron diferencias significativas (χ2 con p = 0,009) en la distribución de la respuesta «NO» que predominó en el hospital D, en el que ninguna de las entrevistadas conocía la referida escala (fig. 1). Para determinar la influencia que la edad pudo tener acerca de si conocían o no la ER, esa variable se categorizó como ≤ 38 frente a > 38 años, punto de corte que se escogió considerando la edad promedio de la muestra. Once de 23 (47,8%) EECI del primer grupo y 4 de 37 (10,8%) del segundo, refirieron saber qué evalúa la ER (prueba exacta de Fisher con p = 0,002) (fig. 2). La probabilidad (RM) de que las enfermeras ≤ 38 años de edad tuvieran conocimiento de qué evalúa dicha escala fue de 4 (IC del 95%, 1,5-12,3), en tanto la probabilidad de que profesionales > 38 años de edad no tuvieran tal conocimiento fue de 0,6 (IC del 95%, 0,4-0,9).
Figura 1. Distribución del conocimiento que enfermeras especialistas en cuidados intensivos (n = 60) de 4 hospitales generales de la ciudad de Mérida, Yucatán (México) (A a D) tienen de la escala de Ramsay (ER). Las diferencias entre hospitales fueron estadísticamente significativas (χ2, p = 0,009).
Figura 2. Distribución del conocimiento, de acuerdo con la edad, que enfermeras especialistas en cuidados intensivos (n = 60) tienen de la escala de Ramsay (ER). La diferencia entre grupos de edad fue estadísticamente significativa (prueba exacta de Fisher, p = 0,002).
Cuando el mismo análisis se hizo en función de los años de experiencia como EECI, variable que se categorizó como ≤ 8 frente a > 8 años (punto de corte seleccionado basándose en el promedio muestral obtenido), resultó que 10 de 34 (29,4%) del primer grupo y 5 de 26 (19,2%) del segundo, conocían la ER p exacta de Fisher con p = 0,54), y se observó una tendencia favorable a conocer la ER en el grupo de enfermeras con menos años de experiencia como intensivistas (RM 1,5; IC del 95%, 0,6-3,9).
En el análisis hecho en relación con el tipo de UCI en la que las entrevistadas trabajaban (UCIA o UCIP), no se observaron diferencias respecto a si sabían qué evalúa la ER, pues 11 de 44 (25%) que ejercían en las UCIA y 4 de 16 (25%) que lo hacían en las UCIP respondieron que lo sabían (prueba exacta de Fisher con p = 1,0). Aún así, las EECI que trabajaban en las UCIA mostraron una tendencia favorable de saber acerca de la ER (RM para este grupo de 1,0; IC del 95%, 0,4-2,6). Los datos complementarios se muestran en la tabla 1.
De las 15 enfermeras que refirieron conocer la ER, el 100% mencionó correctamente qué evalúa. Cuando se les preguntó acerca del número de niveles de sedación que la conforman, 13 de 15 (86,7%) contestaron correctamente que 6, e incluso supieron describir sus correspondientes definiciones operativas, en tanto que 2 (13,3%) respondieron incorrectamente y no supieron describir las definiciones operativas. A la pregunta de si la utilizaban, 9 de 15 (60%) respondieron afirmativamente y que lo hacían todos los días, 5 (33,3%) la utilizaban cada tercer día y 1 (6,7%) respondió que no la utilizaba. Independientemente de si la utilizaban o no, al preguntar a este mismo grupo acerca de las veces que la ER debe aplicarse al día, 11 (73,3%) respondieron que cuantas veces fuera necesario, 2 (13,3%) que 3 veces al día y otras 2 (13,3%) que 2 veces al día.
DISCUSIÓN
Aplicar protocolos de monitorización a los pacientes atendidos en las UCIA o UCIP, independientemente de qué aspectos de su tratamiento aborden3,8,12,13, es una forma ya comprobada de ofrecerles seguridad, bienestar y eficiencia en la atención6,14. En lo que respecta a la sedación, datos de diversos investigadores permiten concluir que, por motivos no especificados, no hacer uso de algún instrumento para evaluar su profundidad no es conducta exclusiva de las EECI, sino también del personal médico7,15-17.
En la presente encuesta, se ha podido documentar que una importante proporción de EECI no conoce (no sabe qué evalúa) y por lo tanto no aplica uno de los instrumentos más sencillos que evalúan el nivel de sedación, como es la ER. La frecuencia de utilización documentada en el presente estudio (25%) fue escasamente inferior a la reportada por Watling et al16 (26%) para una muestra compuesta de varias UCI de los Estados Unidos, pero relativamente mayor a la referida por autores daneses (16%)17. Soliman et al7, documentan, entre diversos países europeos, amplia variabilidad en el uso de alguna de tales herramientas (entre las que también está la ER), Austria es el país que menos las utiliza (18%), y países como el Reino Unido e Irlanda son de los que con más frecuencia hacen uso de alguna (72%). Por su parte, autores estadounidenses15 documentan que sólo el 42,5% de los médicos intensivistas utiliza la ER modificada como herramienta de monitorización y un 21,6% no utiliza ni ésta ni alguna otra.
La diferencia encontrada en la distribución del conocimiento que las EECI de los diferentes hospitales tenían acerca de la ER, resultó relevante estadísticamente significativa. Tal resultado refleja la notoria influencia que el ámbito hospitalario puede tener en el desempeño del personal de enfermería. Detectar deficiencias en su trabajo o en el nivel de sus conocimientos, ofrecerle educación continua acorde a sus necesidades, facilitarle el acceso a ésta e incluso proporcionarle personal entrenado en prácticas educativas que los guíen en el aprendizaje18,19, son algunas de las estrategias que los gestores pueden considerar como medios eficientes para reducir el bajo rendimiento que aquél pudiera tener. Autores iraníes, al evaluar los motivos de la baja calidad de la atención que las enfermeras proporcionan, documentan, entre diversos factores externos, cómo la estructura organizacional del sistema de salud (que incluye las reglas que regulan el desempeño diario, la centralización de las órdenes por parte del personal médico, etc.) y nivel de educación profesional de la enfermera (en la parte que le corresponde proporcionar al gestor), entre otros, influyen positivamente o inhiben su capacidad para analizar y tomar decisiones trascendentes para el bienestar o la vida misma del paciente18.
Otro dato importante que ha demostrado esta investigación, es la aceptación por parte de las EECI de que no conocían la ER, y hasta donde se sabe, no conocerla no se ha referido previamente como una explicación de porqué un instrumento de evaluación no se aplica por un grupo de enfermeras intensivistas. No obstante, tal desconocimiento no sólo se da en el tratamiento de la sedación del paciente críticamente enfermo20-22, sino también en otras áreas de la atención especializada de enfermería23-25. Erkes et al20, cuando evalúan el conocimiento que un grupo de EECI tiene acerca del manejo del dolor, encuentran que la puntuación promedio obtenida para considerar que «sí saben» está por debajo de la mínima requerida por el correspondiente instrumento de evaluación. Hallazgos parecidos refieren Cunningham y Gould21 al evaluar el conocimiento que EECI tienen acerca del cuidado ocular en el paciente ventilado en la UCI, y documentan un bajo nivel en este aspecto y, por ello, de la puesta en práctica de los correspondientes procedimientos preventivos. Por su parte, Munro y Grap22, al encuestar a un grupo de 90 intensivistas acerca de sus conocimientos y actitudes en terapéutica antimicrobiana en la UCI, concluyen que si bien la puntuación promedio de la prueba de conocimiento acerca del tema es del 53,8%, agregan que las entrevistadas reconocen que su conocimiento al respecto no es óptimo.
Entre los objetivos del estudio, se planteó identificar factores potenciales asociados con el conocimiento que las EECI tienen acerca de la ER y su contenido. Se concluyó que ni los años de experiencia como intensivistas ni el tipo de UCI en la que se trabajaba estuvieron asociados con el problema. Tales hallazgos concuerdan en parte con los que observan diversas autoras que evalúan la asociación «años de experiencia» y «nivel de conocimiento» en aspectos de medicina critica20-22 o de medicina nuclear24 y encuentran que no hay asociación entre una y otra, ni entre el nivel educativo y los años de experiencia como especialista. Por otro lado, contrario a nuestros hallazgos están los de diversos autores12,25 que señalan que el personal de enfermería con más años de ejercicio de determinada especialidad y, por tanto, con mayor experiencia, tienden a seguir los protocolos de tratamiento con más frecuencia (que puede interpretarse como que sí los conocen) respecto al personal con menos años de experiencia.
En la presente encuesta, sólo la edad ≤ 38 años estuvo significativamente asociada con que las EECI conocieran la ER, resultado que puede tener varias explicaciones. Una sería que en ese grupo de edad tendrían más reciente el curso de medicina crítica, y eso les daría la ventaja de recordar más acerca de los datos que caracterizan la ER e incluso ponerlos correctamente en práctica3. Otra explicación sería que, a menor edad mayor interés en la actualización continua requerida para hacer eficiente su desempeño, tal y como sucede con cualquier grupo de enfermería que se preocupa por esta actualizado20,24,26. Una tercera explicación considera aspectos de actitud personal, como sería la importancia que la EECI da al procedimiento que debe realizar (como aplicar la ER), pues en no pocas ocasiones puede dejar de hacerlo al creer que esa actitud tendrá una mínima repercusión en la evolución del paciente27. Asimismo, la carga de trabajo que el personal tiene en función del número de pacientes que atiende, puede ser una cuarta explicación para no realizar procedimientos que forman parte de un protocolo establecido, como sería aplicar la ER. Needleman et al28 han documentado que cuanto mayor es el número de horas que estas profesionales dedican a los pacientes, menor proporción de eventos adversos y menor tiempo de estancia tendrán, y menor será también la mortalidad.
CONCLUSIONES
Esta investigación determinó que el 75% de las EECI no sabe qué evalúa la ER, y por tanto no la aplica. La distribución de su conocimiento fue significativamente menor en las enfermeras de mayor edad y en función del hospital en el que trabajaban. Dos tercios de las enfermeras que refirieron saber qué evalúa la referida escala, la aplicaría adecuadamente.
AGRADECIMIENTOS
Nuestro agradecimiento a las autoridades médicas y administrativas de los hospitales participantes, al permitirnos realizar la investigación. Un reconocimiento muy especial al personal de EECI que accedió a participar.
Correspondencia:
Jaime Jesús Durán-Nah
Calle 12-A, 371 entre 37 y 39
Fraccionamiento Pedregales de Tanlum
97210 Mérida. Yucatán. México
E-mail: durannah@prodigy.net.mex