INTRODUCCIÓN
El Hospital de Terrassa (HT) es un centro de nivel B, con 250 camas y que cubre un área de población de 150.000 personas junto con una población flotante estimada de 300.000 personas/día. Se dispone de una unidad de cuidados intensivos (UCI) polivalente de 6 camas, con una media anual aproximada de 270 ingresos.
La estrategia del tratamiento del enfermo con síndrome de distrés respiratorio del adulto (SDRA) es compleja, requiere entre otros, una rápida identificación, soporte ventilatorio2 y postural3.
La indicación de decúbito prono (DP)4 está justificada ante los criterios diagnósticos de SDRA5: hipoxemia severa refractaria al oxígeno, imagen radiológica de infiltrados bilaterales difusos, presión capilar pulmonar < 18 o, en su ausencia, la no presencia de signos de fallo ventricular izquierdo.
El DP ha demostrado ser una técnica que incrementa la oxigenación pero aún existen dudas en su eficacia en la mortalidad3.
En 1998 se empezó a practicar el DP en nuestra UCI. Se asumió el plan de cuidados en el DP según las propuestas de Hernández et al6, Oliva et al7 y Subirana et al8, que eran las referencias en nuestro entorno cercano, junto a Vollman y Bander9 y otros autores10-12 en el plano internacional.
En 2000 se planteó rediseñar el protocolo debido al alto porcentaje de complicaciones asociadas al DP que se habían recogido y que coincidían plenamente con los datos del metaanálisis publicado por Curley13. Se decidió incorporar el concepto de la lateralización que se proponía desde la terapia cinética (TC), y a partir de ese momento se analizó su impacto.
Según Phillips1, sus beneficios incluyen la mejoría en el aclaramiento mucociliar, la apertura alveolar en las zonas dependientes del pulmón, el incremento de la relación ventilación-perfusión (V/Q) y la prevención de atelectasias.
La rotación continua lateralizada (RCL) tiene sus inicios a principios de los años noventa. Basham et al14 presentaron un metaanálisis de 6 estudios que evaluaban la efectividad de la RCL. Estos análisis mostraron un significante descenso de la neumonía nosocomial, de las atelectasias, del número de horas de intubación y de la estancia en UCI. No fue significativo el efecto en el desarrollo de SDRA, úlceras por presión (UP), embolia pulmonar y mortalidad, que atribuyeron a otros factores. Un análisis de costes de Summer et al15 demostró una disminución potencial del 35% en los costes de UCI con el descenso asociado del uso de ventiladores mecánicos y de la estancia en UCI.
Cuando en las UCI se aplicó la estrategia posicional a DP como técnica de tratamiento también fueron conscientes del aumento de cargas de trabajo y cuidados enfermeros, que justifican por sí mismos un plan de cuidados específico para atajar las complicaciones.
OBJETIVOS
Medir y comparar la eficacia ventilatoria, hemodinámica y la aparición de complicaciones entre un modelo de DP estático con el modelo de DP con lateralizaciones.
PACIENTES Y MÉTODOS
Se trata de un estudio descriptivo-comparativo con caso y grupo control. Se tomó el control histórico retrospectivo en el primer grupo de enfermos y prospectivo con la introducción de la nueva intervención en el segundo grupo. No se realizó mediciones pretest. Se realizó en la UCI del HT en un total de 41 enfermos seleccionados por diagnóstico clínico de SDRA con prescripción de tratamiento postural en DP.
La recogida de datos se inició en enero de 1998 y finalizó en abril de 2003. A finales del año 2000, se modificó el protocolo de plan de cuidados en DP para incorporar el concepto de la lateralización.
Todos los pacientes de ambos grupos se ventilaron en la modalidad CMV (controled mandatory ventilation) con PEEP (positive end-expiration pressure).
Todos los pacientes obtuvieron una puntuación < 9 en la escala Braden en el período de estudio, y se consideraron de alto riesgo para el desarrollo de UP y se les asignó una superficie especial para el tratamiento de la presión (SEMP).
Los datos recogen 2 momentos: el primero en decúbito supino (DS) previo al DP, y el segundo en el retorno a DS posterior al DP. Se obtuvieron datos de los pacientes aunque únicamente se analizará el subgrupo respondedores (R): los que incrementan la pO2/FiO2 más de 20 puntos en las primeras 2 h de permanencia en DP.
Para analizar la ventilación por hipoxemia junto con potencial compromiso hemodinámico, se monitorizó la frecuencia cardíaca (FC), la presión arterial (PA), los parámetros ventilatorios y las gasometrias arteriales, únicamente durante el primer ciclo de terapia postural. Para controlar y monitorizar la complicaciones se diseñó una hoja de registro donde se incluyeron las incidencias durante el giro a DP, las complicaciones y las UP que surgieron durante el período DP de ambos grupos.
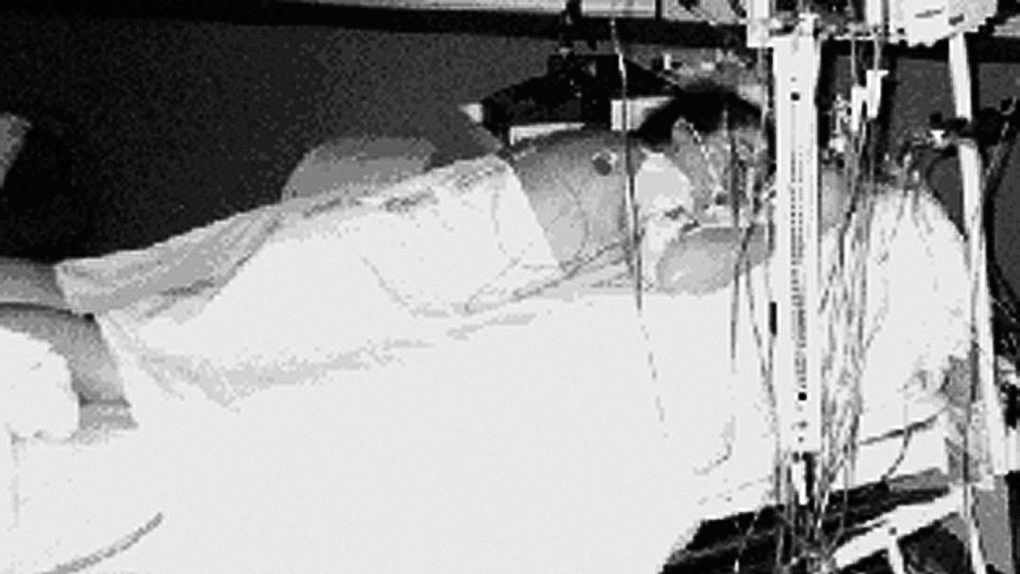
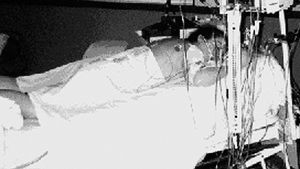
En el grupo 1 (G1) DP estático se mantuvo a los pacientes en DP según modelo del Hospital de Sabadell y Sant Pau (fig. 1). Cada 2 h se contralateralizó cabeza y brazos junto a la rehidratación de las zonas de presión.
Figura 1. Decúbito prono estático.
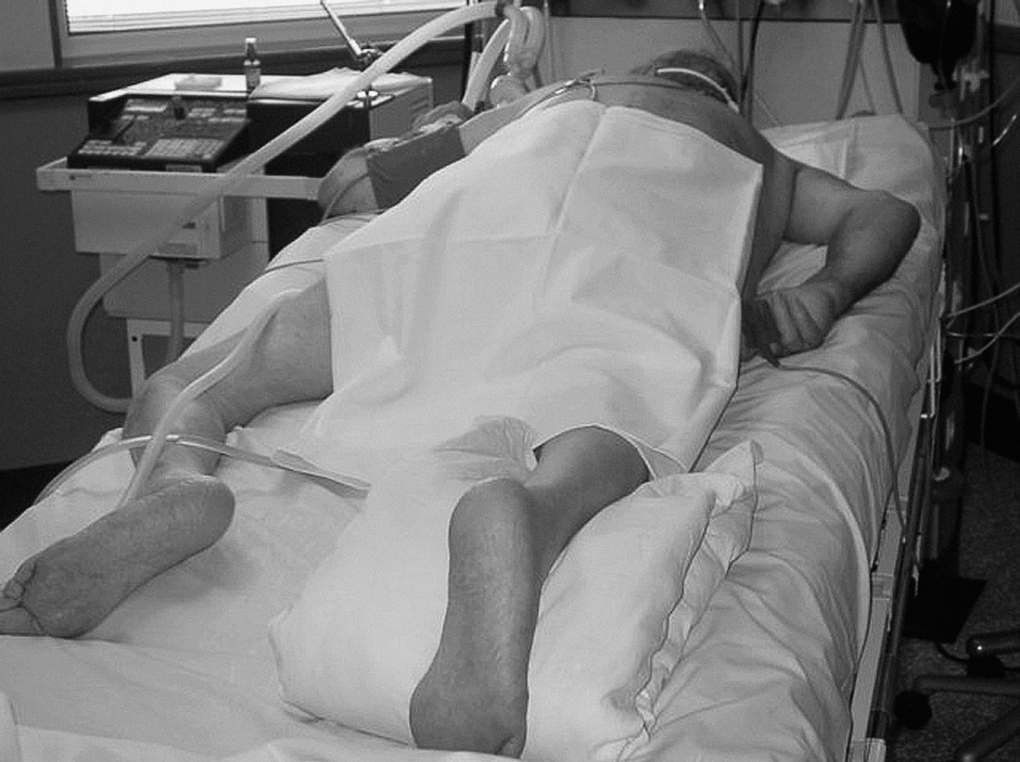
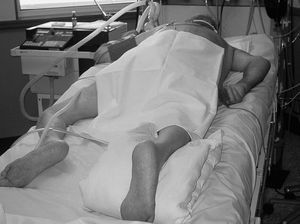
El grupo 2 (G2) DP en RCL se mantuvo lateralizado (fig. 2).
Figura 2. Decúbito prono lateralizado.
Las Acciones que se programaron para mantener al paciente lateralizado fueron:
Flexión completa y aducción de pierna.
Rotación externa del brazo del lado de la pierna flexiona. Rotación interna del otro brazo y las manos en posición fisiológica.
Cada 2 h, contralateralización de cabeza, brazos y piernas. Revisión e hidratación de zonas de presión.
Previamente a la colocación en DP se pidió consentimiento a los familiares para su realización, a pesar de considerarse como un cuidado habitual de la unidad.
El análisis estadístico se realizó con el paquete de SPSS. Se utilizó la prueba de Fisher para las variables dicotómicas cualitativas y la t de Student para las variables cuantitativas, junto con el test de normalidad de Kruskall-Wallis para verificar problemas de heterocedasticidad con muestras pequeñas.
RESULTADOS
En el G1 DP estático se incluyeron 25 pacientes (16 varones/9 mujeres) en el período enero 1998 hasta diciembre 2000. La media de edad era de 56 ± 16 años, un peso medio de 77,5 ± 20 kg, que permanecieron en DP una media de 37 ± 30 h (rango, 8-158) con una supervivencia final del 24%. El G2 DP en RCL estaba formado por 16 pacientes (10 varones/6 mujeres), desde enero de 2001 a abril de 2003. Los datos medios del grupo son 64 ± 17 años, 71 ± 23 kg, permanecieron en DP 27 ± 36 h (rango, 0,5-125) y sobrevivió el 31,25%. Los resultados obtenidos se muestran en la tabla 1.
El porcentaje de pacientes considerados R es similar en ambas muestras. En el G1 2 pacientes murieron durante su estancia en DP, mientras que en el G2 este hecho también sucedió 1 vez.
Los subgrupos R G1 y G2 presentaron aumentos significativos en la oxigenación en todos los ciclos S1-S2. El análisis no muestra diferencias estadísticamente significativas al comparar las pO2/FiO2 del G1 con el G2.
Los valores de la pO2 no presentan cambios significativos para ninguno de los grupos R de G1 y G2 en el ciclo DS a DS. La distensibilidad del sistema respiratorio muestra un tendencia estadísticamente significativa al incremento en el G2.
Los subgrupos R de G1 y G2 no presentan alteraciones hemodinámicas significativas en los períodos DS. El análisis no muestra significación estadística para estas variables. La frecuencia cardíaca media también muestra una tendencia estadística a la mejora en el G2.
En el G1 se detectaron 3 (12%) incidencias en el momento del primer giro a DP, correspondientes a una salida del drenaje torácico, un vómito masivo y una taquicardia supraventricular. En el G2 solamente se detectó 1 (6,25%) incidencia, que fue un caso de desaturación brusca con inestabilidad hemodinámica.
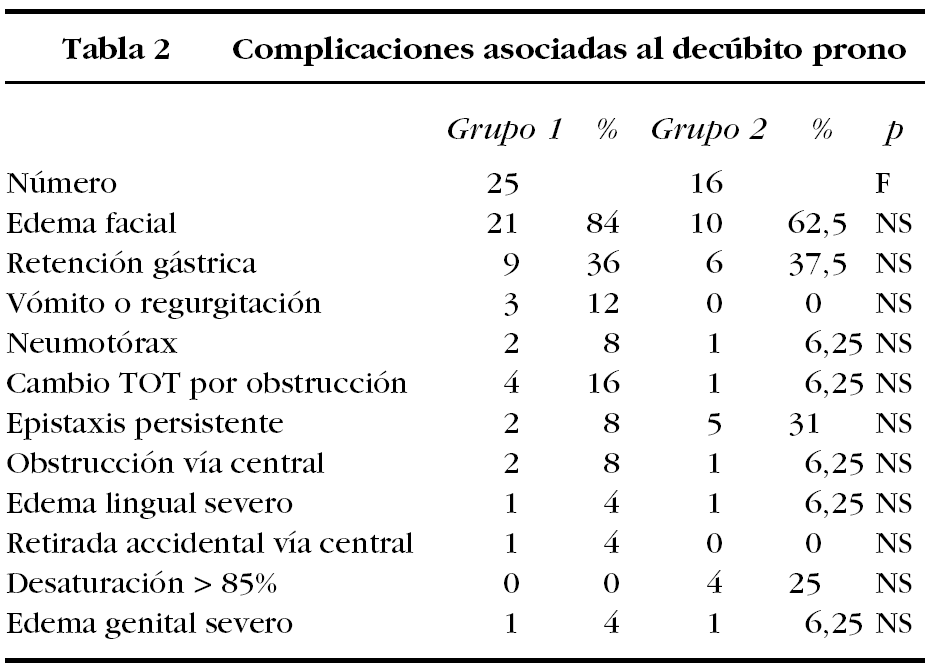
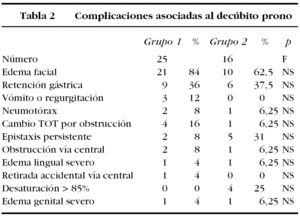
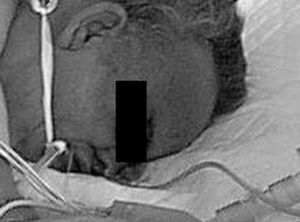
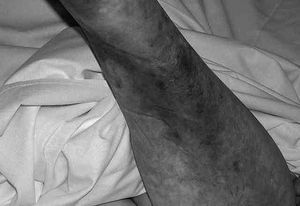
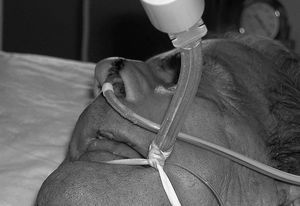
Los resultados de las complicaciones asociadas al DP detectadas entre grupos se muestran en la tabla 2 y en las figuras 3-5.
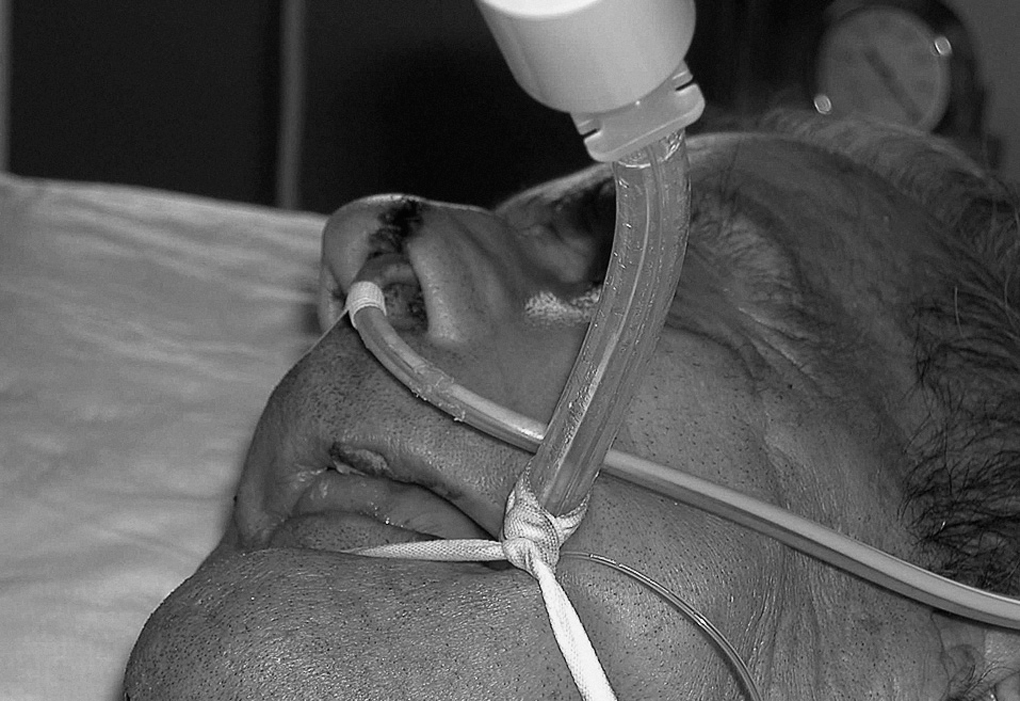
Figura 3.Epistaxis nasal.
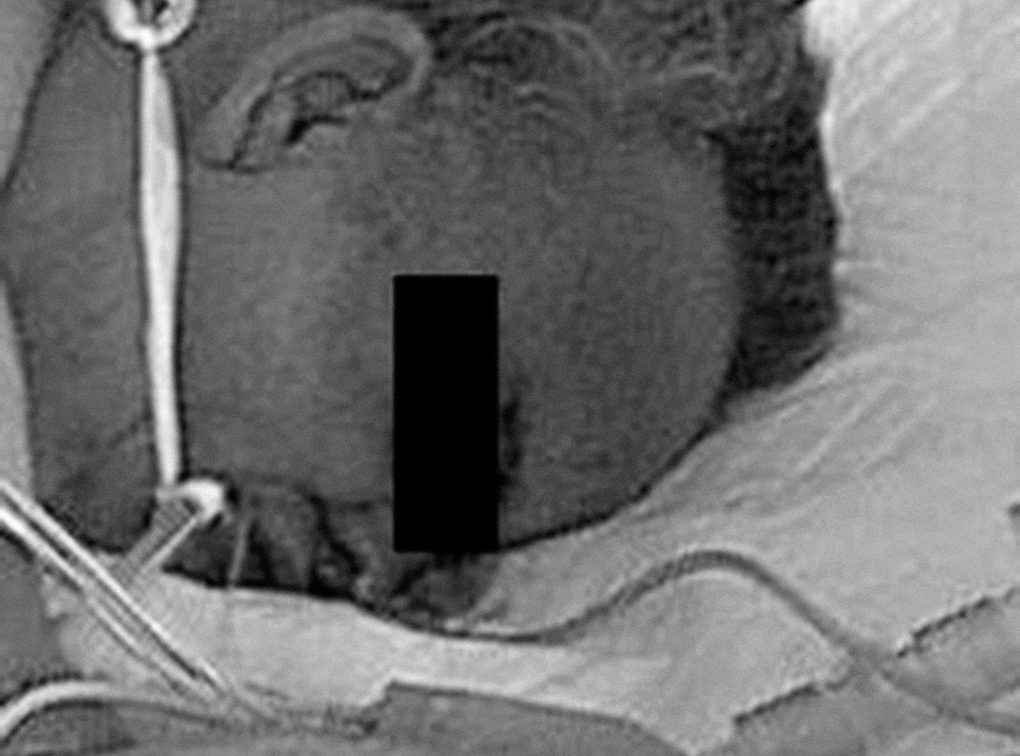
Figura 4. Úlcera por presión en cara anterior tibial.
Figura 5. Úlcera por presión en nariz y labio.
La aparición de UP asociadas al DP y sus grados de incidencia se muestran en la tabla 3.
DISCUSIÓN
La mejora oxigenatoria del DP quedó demostrada en la década de los noventa del siglo pasado. También es conocido que el giro provoca una curva de aumento oxigenatorio con su punto máximo alrededor de las primeras 24 h como presentaron Muñiz et al16. Basham et al14 concluyen que la CRL no mejora el SDRA, pero afirman que previene otras complicaciones pulmonares.
Con nuestro estudio se demuestra que de ciclo DS a DS los pacientes R de ambos grupos mejoran su oxigenación sin empeorar la distensibilidad pulmonar y con estabilidad hemodinámica. La mejora oxigenatoria permite reducir la FiO2 entre 15 y 20 puntos en pacientes que pueden generar fibrosis por oxígeno. Esto es compatible con las conclusiones de Servillo et al11 acerca de la importancia de la liberación del abdomen y los teóricos beneficios pulmonares de la RCL.
Estos datos son de vital importancia ante pacientes con atelectasias inducidas por ventilación mecánica, atrapamiento de secreciones e inmovilidad de la caja torácica ausencia de movilidad costoesternal como explican Jones y Moffatt17. Como sentencian Hynes-Gay et al18, la diferencia en los valores absolutos de la CSR entre grupos se debe al uso de modalidades protectoras de bajo volumen tidal.
Los pacientes en DP no están afectados en su hemodinámica sistémica como ya mostraron Hernández et al6 y Vollman y Bander9. Kiefer et al19 y Hering et al20 afirman que los enfermos con liberación abdominal, reducen total o parcialmente el aumento de la presión intraabdominal (PIA) propia del DP. La PIA puede ejercer presión en el retorno venoso y disminuir la precarga cardíaca.
Rauh et al21 demostraron, en pacientes sin lesión pulmonar, que un incremento en la PlA actúa como factor extrapulmonar de compresión del parénquima pulmonar, aumenta las presiones intratorácicas, presión venosa central incluida, y afecta a la CSR. Un motivo de reflexión lo presentan Murria y Patterson22 con casos de cirugía abdominal donde el sostén abdominal se convierte en imprescindible bajo su práctica.
El origen de las complicaciones asociadas al DP es multifactorial. Para tratarlas requieren una revisión de conocimientos. Si se toman los argumentos de la fisiopatología en DP, nuestros pacientes lateralizados se beneficiarían de una reducción en el estasis venoso toracoabdominal y de la hipertensión cervical, al compararse con el grupo estático. Esto podría mejorar el edema facial y los trastornos gastrointestinales de los pacientes pronados. Episodios de epistaxis sólo están recogidos en la revisión de Curley13, se cree que nuestro aumento se debe a un mayor número de manipulaciones traumáticas.
La técnica de giro a DP es segura, siempre y cuando se realice por un equipo entrenado y con el sustento de un protocolo, como afirman Hernández et al5, y lo confirma el bajo porcentaje de complicaciones que se presentaron en nuestro estudio.
Nuestro método para lateralizar y mantener en inclinación prona reduce el número de recursos materiales y humanos, aunque no existan escalas con suficiente sensibilidad para detectar las cargas propias del DP, tal y como concluyeron Ortiz y Jam23.
Las UP en DP están íntimamente relacionadas con 2s factores24: zonas corporales con escasa distancia entre epidermis y hueso, junto con la presencia de drenajes y sondas aplicados en el paciente crítico pronado.
La mejora que experimentaron en el G2 de las UP es multifactorial. Davis et al25 afirman que la RCL previene la formación de UP porque el continuo movimiento impide la prolongada isquemia en puntos fijos. La lateralización corporal descongestiona la piel en el plano anterior y reduce la hiperlateralización cervical con el alivio de tensiones faciales, que es la localización del 60% de las UP en el G1 y solamente del 25% en el G2.
CONCLUSIONES
Utilizar el DP con CRL según el método que se ha utilizado en este estudio, es una técnica que no perjudica las mediciones fisiológicas que se han analizado, y muestra tendencias a la mejora en los datos respiratorios y hemodinámicos.
Nuestros resultados aportan ciertos beneficios en el manejo de las complicaciones.
LIMITACIONES DEL ESTUDIO
Por las condiciones particulares en las que se inició este trabajo (puesta en marcha de un protocolo de pronación de pacientes con SDRA), no se realizó un cálculo probabilístico del tamaño de la muestra a estudiar, sino que se recogieron los datos de todos los pacientes que en 3 años estuvieron diagnosticados de SDRA y tuvieron la indicación de posición en DP. Este hecho determinó el tamaño de la muestra.
Estas mismas condiciones, hicieron que el protocolo de investigación se diseñara posteriormente a la recogida de datos del G1, lo cual condicionó en cierta medida la definición y determinación de las variables del estudio.
AGRADECIMIENTOS
Al equipo de enfermería de la UCI del Hospital de Terrassa. Por su ayuda técnica a Cristina Martínez del Departamento de Investigación del Colegio de Enfermería de Barcelona.
Correspondencia:
Carles Calaf Tost
Angel Guimerà, 231, 3.o-1.a
08223 Terrassa. Barcelona. España
Email: ccalaft@yahoo.es