Analizar la incidencia del uso de contención mecánica (CM) o restricción física en una unidad de cuidados intensivos y valorar el procedimiento.
Procedimientos básicosEstudio descriptivo, prospectivo. Criterios de inclusión: pacientes que precisaron CM desde marzo a junio de 2010. Variables: demográficas, situación clínica, indicaciones, técnicas y dispositivos… Análisis estadístico con media, desviación estándar y porcentajes, con el programa SPSS 14.0.
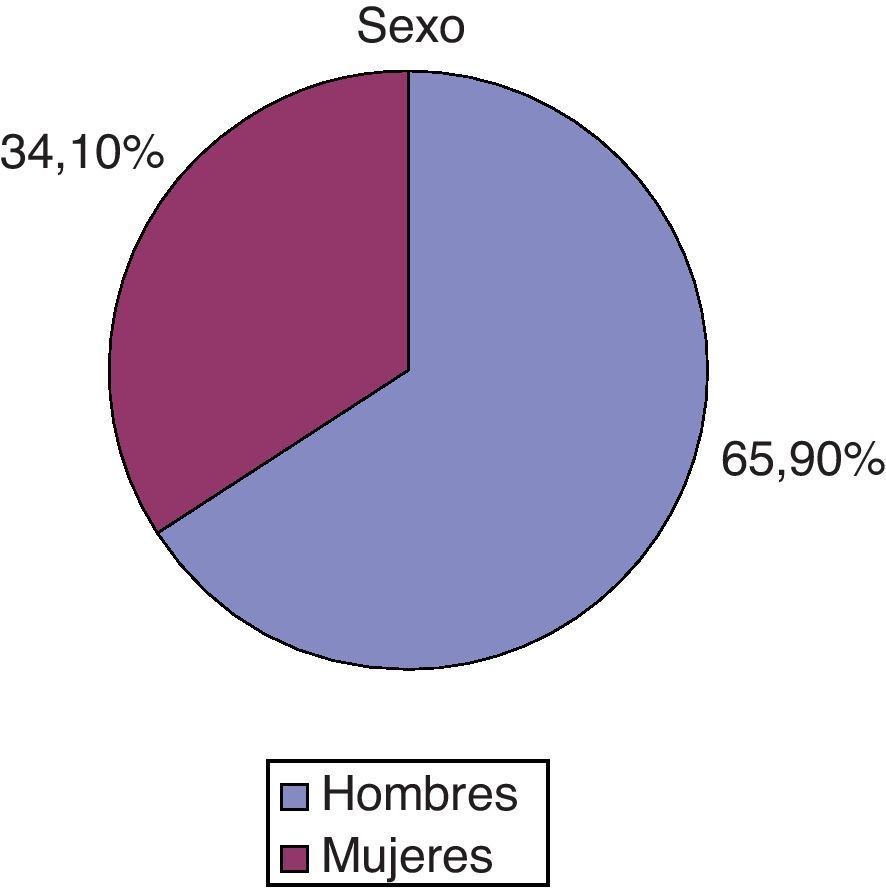
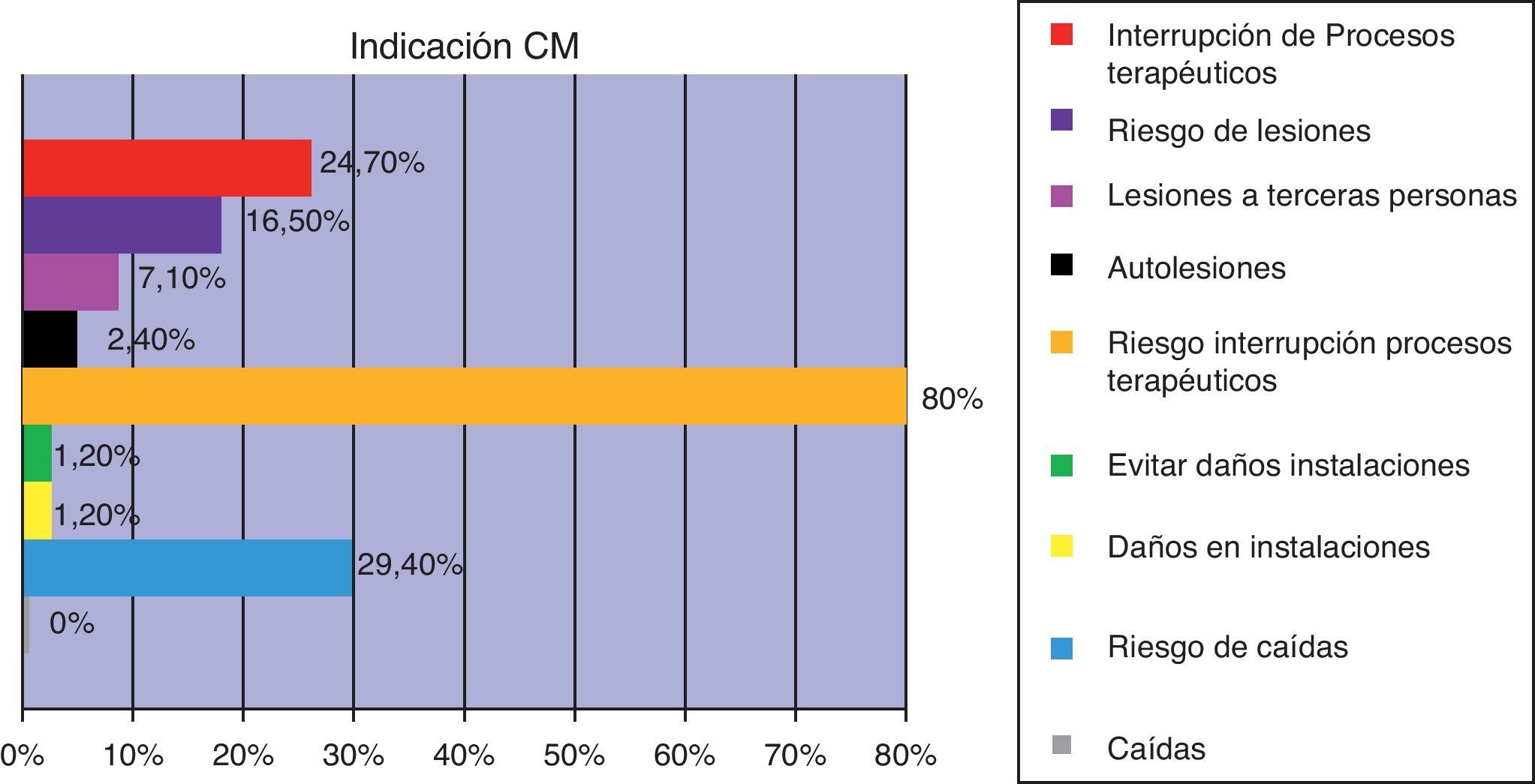
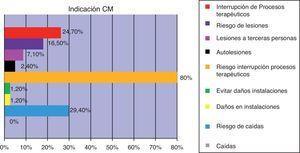
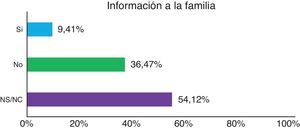
Resultados85 casos: 65,9% hombres, edad media de 64,19 (±17,9) y con NEMS de 29,3 (±8,2). Incidencia de CM: 15,6%. Indicación principal de CM: riesgo de interrupción grave de procesos terapéuticos (80%). Fue decisión enfermera (94,1%). Medida urgente: 85,9%. Registro del procedimiento: 57,6%. Información a la familia: 9,4%. Alternativa previa: contención verbal (100%), farmacológica (48,2%).
ConclusionesExiste incidencia relevante de CM. Motivo principal: evitar la interrupción de procesos terapéuticos. La enfermera toma la decisión inicial. Es necesario la información/formación de los profesionales por sus repercusiones éticas y legales.
To analyze the impact of the use of mechanical restraint (MR) or physical restraints in a Critical Care unit and to evaluate the procedure.
Basic ProceduresA descriptive, prospective study. Inclusion criteria: patients who required MR from March to June 2010. Variables: demographic, clinical presentation, indications, techniques and devices. A statistical analysis with mean, standard deviation and percentages using the program SPSS 14.0.
ResultsA total of 85 cases were studied: 65.9% male, mean age 64.19 (±17.9), NEMS 29.3 (±8.2). Incidence of MR: 15.6%. Main indication for MR: Risk of serious disruption of treatment processes (80%). Decision nurse (94.1%). Urgent action: (85.9%). Registration procedure: 57.6%. Information to the family: 9.4%. Previous actions: verbal containment (100%), pharmacological (48.2%).
ConclusionsThere is a relevant incidence of MR. The principal reason is that of avoiding interruption of the therapeutic process. The nurse makes the initial decision. Necessary information/training of professionals for legal and ethical repercussions is needed.
La contención mecánica (CM) o restricción física es un procedimiento utilizado para restringir la movilidad de un paciente usando los dispositivos adecuados con el fin de evitar que se produzcan daños al propio enfermo, a terceras personas y/o al entorno cuando hayan fracasado otras medidas alternativas como la contención verbal y la farmacológica1,2.
La CM, debido a sus implicaciones éticas y legales, debe estar plenamente justificada y ser considerada como el último recurso terapéutico. El uso de medidas de restricción debe estar en consonancia con el objetivo de mantener tanto la excelencia clínica como la dignidad y confort del paciente. Exclusivamente pueden estar justificadas en situaciones clínicas determinadas y una vez descartado el uso de tratamientos alternativos a la restricción3.
El uso adecuado de la CM supone uno de los elementos clave para mejorar la seguridad de los pacientes.
Mejorar la seguridad de los pacientes implica la promoción y desarrollo del conocimiento de la cultura de seguridad entre los profesionales con el diseño de sistemas de información y notificación de efectos adversos4.
La Agencia de Calidad del Sistema Nacional de Salud elaboró una serie de recomendaciones sobre las Estrategias en Seguridad del Paciente para favorecer la labor de los profesionales sanitarios y realizar una práctica más segura. Enfatiza la importancia de que los profesionales adquieran las competencias necesarias en la aplicación de la mejor evidencia disponible, al igual que en la comunicación y diálogo con los pacientes y el resto de los profesionales, para contribuir a una asistencia sanitaria más segura4.
En las unidades de cuidados intensivos (UCI) el riesgo de que se produzcan efectos adversos en la atención sanitaria a los pacientes es mayor debido a diversos factores como son la gravedad y vulnerabilidad del enfermo crítico, los avances científicos y tecnológicos, las barreras de comunicación, etc., provocando principalmente un riesgo para los enfermos, un coste económico adicional, daño a los profesionales e instituciones y pudiendo erosionar la confianza de los pacientes en el sistema sanitario4.
Por ello, en los últimos años se han desarrollado múltiples iniciativas institucionales para la promoción de la seguridad del paciente, como la Declaración de Viena, liderada por la European Society of Intensive Care Medicine (ESCIM) y a la que se adhirió la Sociedad Española de Medicina Intensiva y Unidades Coronarias (SEMICYUC) para adquirir el compromiso por parte de los profesionales de intensivos de mejorar la calidad y seguridad de la asistencia a los enfermos críticos5.
Las UCI deben actualizar regularmente la información sobre seguridad del paciente con el fin de introducir nuevas medidas que puedan ser útiles para la mejora continua. Disponer de protocolos actualizados basados en la evidencia servirá para prevenir efectos adversos. De acuerdo a las recomendaciones de la SEMICYUC sobre la seguridad en la UCI, y con respecto al tema que tratamos, se recomienda reducir al mínimo las medidas de limitación de la movilidad en la UCI y que estas no se utilicen de manera rutinaria. La UCI debe establecer directrices explícitas sobre la utilización de medidas de limitación de la movilidad6.
El uso de la CM en las unidades de críticos varía considerablemente entre naciones y continentes7–12.
En España existen varios protocolos de CM donde se recogen las indicaciones, tipo de contención, material, personal necesario y aspectos legales. No obstante, están dirigidos al paciente psiquiátrico y/o geriátrico sin figurar referencias al paciente crítico1,2,13–17.
Por otro lado, contamos con las siguientes directrices sobre la utilización de medidas de limitación de la movilidad basadas en las publicadas por el American College of Critical Care Medicine (ACCM)6:
- •
Se recomienda que la institución y el profesional promuevan el desarrollo de prácticas seguras en relación con el uso de sistemas de restricción.
- •
Se recomienda la evaluación del paciente para determinar si el tratamiento de un problema evitaría la necesidad de utilizar medidas de restricción.
- •
Se recomienda documentar en la historia clínica la utilización de sistemas de retención y el motivo. Las órdenes de restricción deberían tener una duración limitada de un período de 24 h. Si es preciso continuar con las medidas de restricción deben ordenarse por escrito y considerar reducirlas o suspenderlas cada 8 h.
- •
Se recomienda controlar el desarrollo de complicaciones de las medidas de restricción cada 4 h como mínimo y, más frecuentemente, si el paciente está agitado o si está clínicamente indicado. Cada evaluación de complicaciones debe ser documentada en la historia clínica.
- •
Se recomienda facilitar al paciente/familiar información periódica sobre la necesidad y la naturaleza del tratamiento de restricción.
- •
Se recomienda elegir la opción de terapia de restricción menos agresiva, capaz de optimizar la seguridad del paciente, su comodidad y dignidad.
- •
Los analgésicos, sedantes y neurolépticos utilizados para el tratamiento del dolor, ansiedad o alteraciones psiquiátricas en la UCI deben ser utilizados como fármacos para reducir la necesidad de terapias de restricción.
- •
El paciente que reciba agentes de bloqueo neuromuscular debe tener adecuada sedación y analgesia. El uso de agentes bloqueantes neuromusculares requiere una frecuente evaluación de bloqueo para minimizar las graves secuelas asociadas a la parálisis a largo plazo. Los agentes bloqueantes neuromusculares no deben utilizarse como agentes de restricción, salvo que esté indicado por la condición del paciente; en este caso se deben implantar sistemas de evaluación de la profundidad de la hipnosis (BIS, entropía etc.).
En el Hospital Clínico San Carlos de Madrid (HCSC), existe un protocolo de Contención de Movimientos de Pacientes creado a partir de un grupo de trabajo multidisciplinar con el fin de identificar situaciones de aplicación, homogeneizar la indicación y potenciar las medidas alternativas, así como establecer el procedimiento y las medidas de seguimiento especial. Desde este punto de partida ha sido necesario ver la situación particular de la Unidad de Críticos II y si se ajusta al mismo, con el objetivo de mejorar la calidad de la asistencia a pacientes y prevenir riesgos legales derivados de la intervención de los profesionales implicados.
Objetivo generalAnalizar la incidencia del uso de la CM en nuestra unidad y valorar cómo se realiza el procedimiento.
Objetivos específicos- •
Averiguar la incidencia de la utilización de CM en la Unidad de Críticos II.
- •
Valorar si la CM en nuestra unidad se utiliza como última medida para garantizar la seguridad del paciente.
- •
Identificar las causas del uso de la CM.
- •
Descubrir qué profesional decide la orden de aplicar la CM.
- •
Comprobar si el procedimiento de la CM queda registrado y valorar dónde se realiza.
Descriptivo, prospectivo.
ÁmbitoUCI polivalente de 24 camas, denominada Críticos II.
Criterios de inclusiónPacientes ingresados en la Unidad de Críticos II del HCSC del 1 de marzo al 30 de junio de 2010 y que requirieron CM.
Criterios de exclusiónTodos los pacientes ingresados en la Unidad de Críticos II durante la fecha de estudio a los que no se les aplicaron medidas de CM.
Método de muestreoDe oportunidad, restrictivo. Seguimiento de los pacientes incluidos, hasta fin de la contención, éxitus o traslado.
Método de recogida de datosSe utilizó un cuestionario con 25 ítems a rellenar por el personal implicado en el estudio (Anexo 1).
Variables estudiadasDemográficas (sexo, edad, diagnóstico médico, NEMS, fecha de ingreso y alta en la unidad, fecha de inicio y retirada de la CM); características de la CM (turno, duración, material utilizado, personal responsable de la orden, medidas alternativas, medida urgente, situación clínica del paciente, registro, información a la familia) y su indicación.
Descripción de la intervenciónDurante el mes de febrero de 2010 se diseñó el cuestionario.
Los datos se recogieron desde el 1 de marzo hasta el 30 de junio de 2010. Se diseñó una base de datos en Microsoft Access para gestionar los resultados. Análisis estadístico descriptivo con media y desviación estándar para variables cuantitativas y porcentajes para cualitativas a través del programa SPSS 14.0.
Limitaciones y posibles sesgos del estudioAl no existir un registro específico para la CM, la información relativa a las características de la misma fue en muchos casos subjetiva u omitida por el personal de enfermería.
No se puede descartar un posible condicionamiento en la recogida de datos al informar al personal médico y de enfermería sobre la realización del estudio.
El estudio se ha realizado bajo la autorización institucional y la gestión de los datos de los pacientes se desarrolló de forma confidencial.
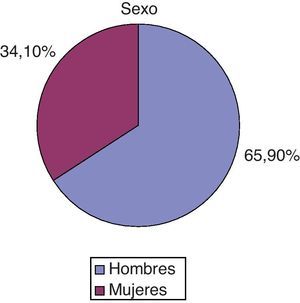
ResultadosEl total de pacientes ingresados en la Unidad de Críticos II durante el periodo de estudio fue de 544. Se utilizó CM en 85 casos. Fueron hombres el 65,9% (fig. 1). La media de NEMS en hombres fue de 29,35 (± 8,4) y en mujeres de 29,29 (± 8,19). La media de edad de la muestra fue de 64,19 (± 17,9).
Los motivos de ingreso fueron: 27,1% por causas médicas (intoxicaciones, cetoacidosis, PCR, etc.), 23,5% posquirúrgicos digestivos, 21,2% por causas neurológicas, 15,3% respiratorias, 7,1% otras cirugías, 3,5% poscirugía torácica y traumatología y 2,4% poscirugía urológica.
La incidencia de CM fue del 15,6%. La estancia media de los pacientes que la necesitaron fue de 16,56 días (± 28,79) y se mantuvo durante una media de 2,24 días (± 7,3) (2,65 días los hombres y 1,44 las mujeres).
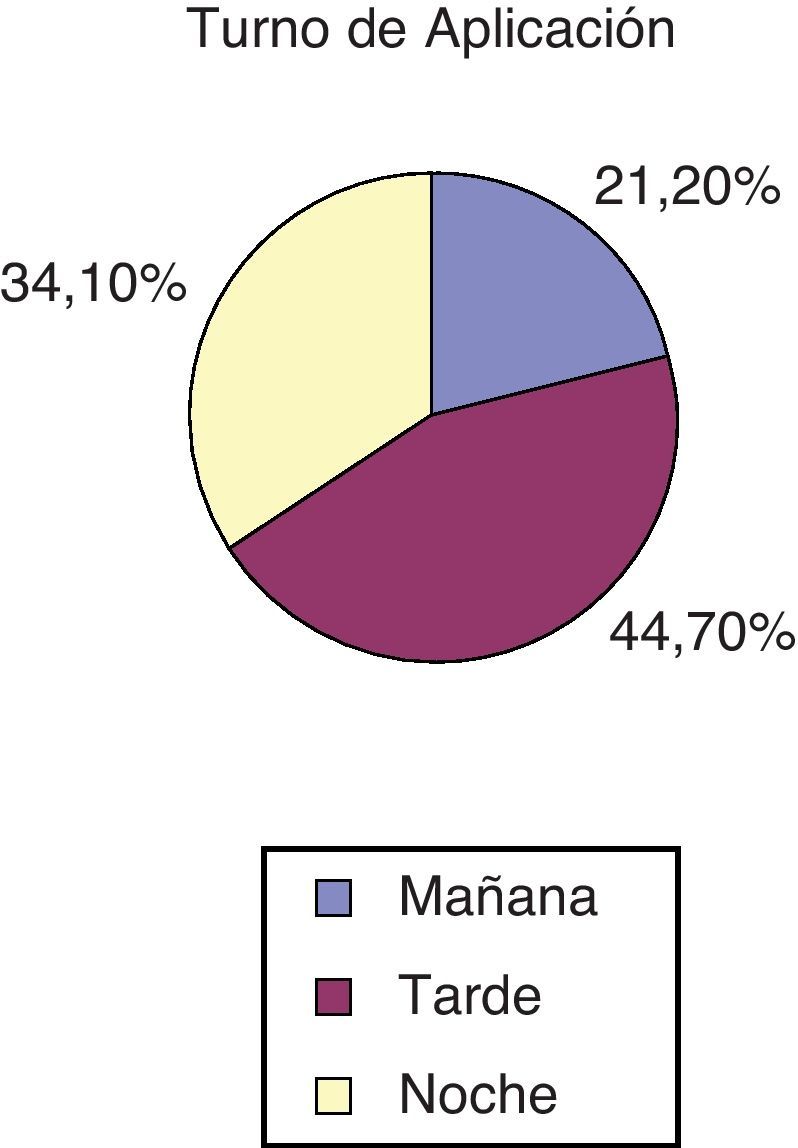
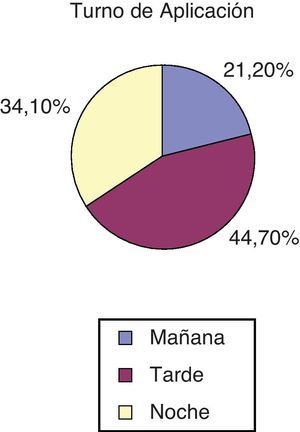
La distribución de los turnos en los que se realizó la CM se muestra en la figura 2.
La retirada se realizó en un 56,5% en el turno de mañana; un 15,3% en la tarde y un 22,4% en la noche.
La decisión de CM fue tomada por el personal de enfermería en un 94,1% de los casos y por el personal médico en el 5,9%.
En el 85,9% de los casos la CM se aplicó como medida urgente.
Como alternativas previas a la CM, la contención verbal fue aplicada en el 100% de los casos y la contención farmacológica en un 48,2%.
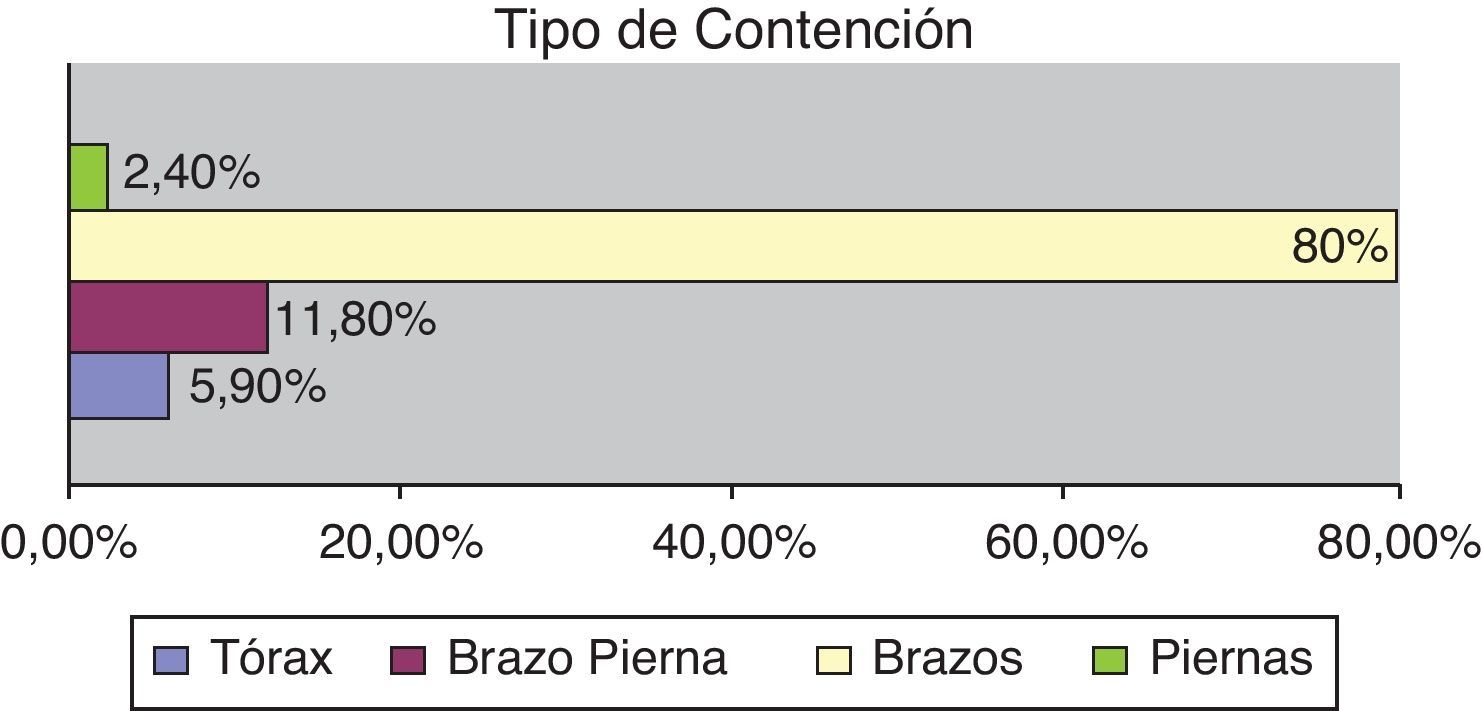
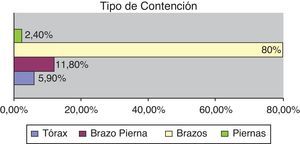
El tipo de contención aplicada fue en su mayoría en brazos, según se muestra en la figura 3.
Los dispositivos utilizados fueron en el 55,3% de los casos, vendas y muñequeras y en el 44,7% restante material homologado.
Las indicaciones para aplicar CM se recogen en la figura 4. La interrupción de procesos terapéuticos englobó la autorretirada del tubo endotraqueal, sondas, catéteres, drenajes.
La situación clínica de los pacientes que han requerido CM fue: 63,5% agitación psicomotriz; 22,4% confusión/desorientación y 14,1% violencia/agresividad.
El registro de la CM se realizó en el 57,6% de los casos, de los cuales el 14,2% se recogió en la gráfica diaria del paciente y el 85,8% en las notas de enfermería.
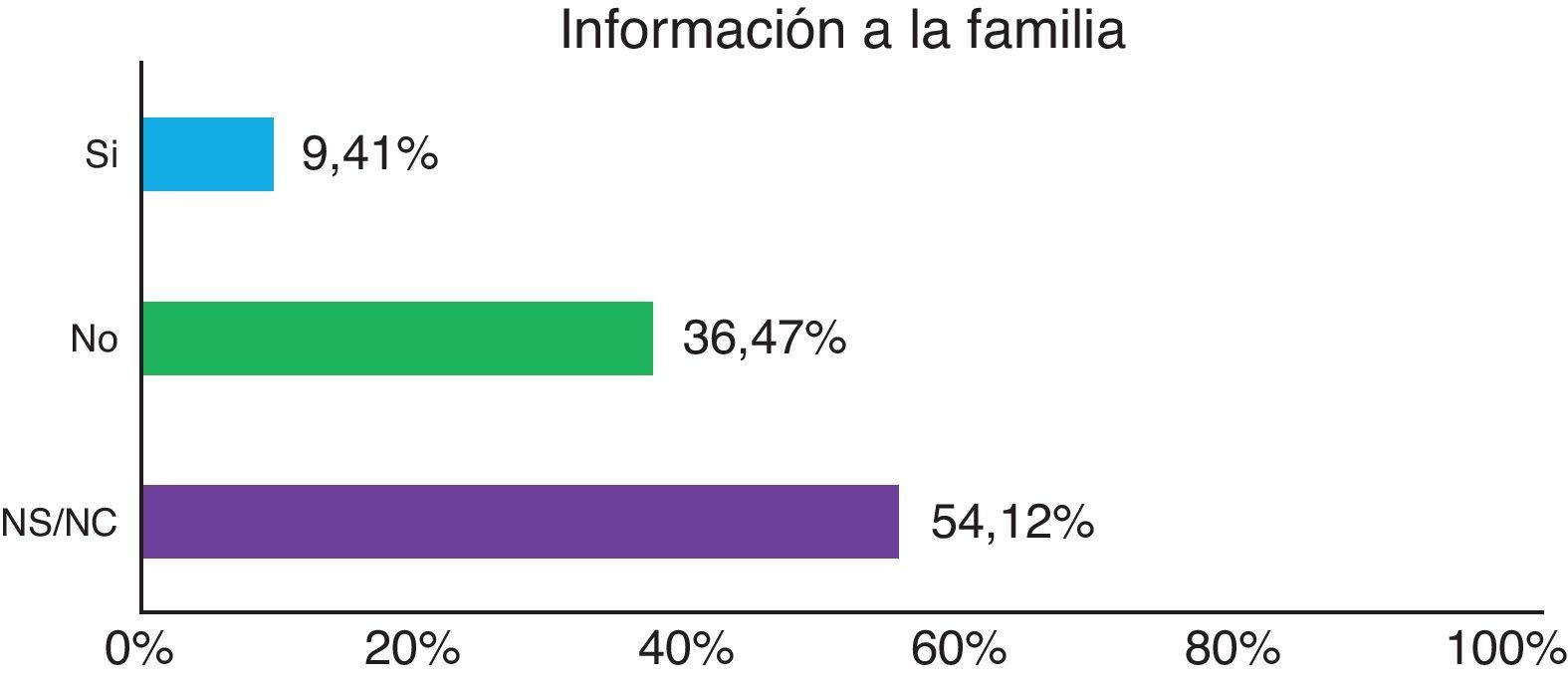
Se informó a la familia de la aplicación de la CM en el 9,4% de los casos y en todos ellos informó inicialmente la enfermera (fig. 5).
El 35,2% de los casos con patología médica en el momento de la CM presentó agitación psicomotriz; el 33% con poscirugía digestiva estaban violentos/agresivos; el 7% con patología neurológica presentaron confusión/desorientación.
La medicación parenteral como medida alternativa se utilizó en un 63,4% de los pacientes que presentaron agitación psicomotriz, en un 24,4% de los pacientes violentos/agresivos y en un 12,2% en los pacientes que presentaban confusión/desorientación.
DiscusiónEn nuestro estudio el motivo principal de CM fue evitar la interrupción de procesos terapéuticos, fundamentalmente la autorretirada de catéteres, drenajes, sondas, tubo endotraqueal etc., del mismo modo que lo descrito en estudios realizados en EE. UU., donde concretamente utilizaron la CM para evitar las autoextubaciones6.
La CM en la Unidad no se utilizó como última medida para garantizar la seguridad de los pacientes, desestimándose en muchos casos la contención farmacológica; sucede así igualmente en EE. UU. y Australia, todo lo contrario a lo que sucede en Inglaterra y Noruega, donde abogan por la restricción farmacológica7,11.
El profesional que toma la decisión de aplicar CM en nuestro estudio es la enfermera, estando dicha posibilidad reflejada en los protocolos revisados3,4,11–14. No obstante, los protocolos contemplan que aunque la enfermera pueda tomar la decisión de CM en una situación de urgencia, esta decisión siempre debe ser corroborada por el personal médico. Sin embargo, los resultados de nuestra investigación muestran que la prescripción médica no se realizó tras haber aplicado la enfermera la CM.
Con respecto al registro de la CM, en nuestra investigación tan solo se realizó en la mitad de los casos y al no existir un registro específico como muestran los protocolos revisados, dependiendo del profesional, se recogía en la gráfica o en las notas de enfermería.
En la mayoría de los casos, desconocemos si la familia fue o no informada antes de la aplicación de CM con las repercusiones éticas, legales y profesionales que implica5.
El hecho de que se aplicara CM con mayor frecuencia en el turno de tarde puede estar relacionado con varios factores. Por un lado, la mayoría de las cirugías largas ingresan en el turno de tarde con el paciente generalmente intubado, siendo en este turno donde se inicia el despertar. Por otro lado, a los pacientes que son sedados para descanso nocturno se les realizan las ventanas de sedación a lo largo de la mañana (turno mayoritario de retirada), siendo la tarde quienes tienen que afrontar al paciente despierto.
Finalmente, la utilización de dispositivos no homologados en brazos, en la mayoría de los casos, puede deberse a la falta de información e instrucción del personal sobre cuál es la mejor forma para asegurar la protección y seguridad de los pacientes. La sujeción de brazos es la que evita al paciente llevar a cabo la autorretirada de todos aquellos elementos que porta y que aseguran su bienestar.
Conclusiones- •
Existe una incidencia relevante de CM en nuestra unidad fundamentalmente relacionada con el riesgo de interrupción de procesos terapéuticos.
- •
La contención farmacológica, como alternativa previa a la CM, para controlar situaciones clínicas como la agitación psicomotriz, la violencia y agresión o los estados confusionales en pacientes con destete lento, en los que es posible la retirada accidental del tubo endotraqueal, es poco y mal usada.
- •
Existe una falta de formación de los profesionales y de concienciación de las repercusiones éticas y legales de la técnica.
- •
Es preciso elaborar un registro específico de CM para el paciente crítico.
- •
La enfermera toma la decisión inicial de aplicar CM y no se corrobora posteriormente con la prescripción por parte del médico.
- •
El registro de CM se realizó solo en la mitad de los casos, quedando reflejado en las notas de enfermería.
Los autores declaran no tener ningún conflicto de intereses.
A todo el personal de Críticos II por su apoyo y colaboración.
A Fernando Martínez Sagasti por su aportación y ayuda durante la elaboración del póster.
A Paco Ortuño por las traducciones y ayuda en la redacción del artículo.