La encefalopatía hipóxico-isquémica es una de las principales causas de daño neurológico en el neonato. Actualmente, la hipotermia terapéutica es el tratamiento de elección para reducir la mortalidad y la discapacidad en los niños que presentan esta patología.
ObjetivoIdentificar los cuidados enfermeros en recién nacidos con encefalopatía hipóxico-isquémica moderada a severa tratados con hipotermia terapéutica activa.
Materiales y métodosSe realizó una revisión de la literatura científica en diferentes bases de datos (PubMed, Lilacs, IBECS, Cinhal, OvidSP, Cuiden, Embase y Cochrane Plus) durante los últimos 5 años. La valoración documental se realizó por pares y la calidad se evaluó mediante las escalas CEBM y GRADE.
ResultadosDe los 22 artículos seleccionados y revisados se evidencia que la hipotermia terapéutica es efectiva al reducir la morbimortalidad de los neonatos con encefalopatía hipóxico-isquémica. Los cuidados enfermeros durante el tratamiento de hipotermia se centran en 4 pilares básicos: los cuidados generales para la estabilización del recién nacido, la preparación del material, la administración del tratamiento médico en todas sus fases y el soporte emocional de la familia.
ConclusionesLa hipotermia terapéutica es efectiva al reducir las secuelas y la mortalidad de los neonatos con encefalopatía hipóxico-isquémica. Los cuidados enfermeros son esenciales y están presentes durante todo el tratamiento, detectan precozmente complicaciones en los niños y ofrecen apoyo psicológico a los padres. La formación del personal de enfermería en estos cuidados es fundamental.
Hypoxic-ischaemic encephalopathy is one of the main causes of neurological damage in the new-born. Therapeutic hypothermia is the current treatment to reduce mortality and disability in new-borns with this condition.
ObjectiveTo identify nursing care in new-borns with severe to moderate hypoxic-ischaemic encephalopathy, treated with active therapeutic hypothermia.
Materials and methodsA review of the scientific literature was carried out in different databases (PubMed, Lilacs, IBECS, Cinhal, OvidSP, Cuiden, Embase and Cochrane Plus) over the last five years. The documentary assessment was carried out by peers and the quality was evaluated using the CEBM and GRADE scales.
ResultsOf the 22 articles selected and reviewed, it is evident that therapeutic hypothermia is effective in reducing the mobility and mortality of neo-nates with hypoxic-ischaemic encephalopathy. Nursing care during hypothermia treatment focuses on four basic pillars: general care for stabilisation of the new-born, preparation of the material, administration of medical treatment in all its phases and emotional support of the family.
ConclusionsTherapeutic hypothermia is effective in reducing the sequelae and mortality of neonates with hypoxic-ischaemic encephalopathy. Nursing care is essential throughout the treatment, in the early detection of complications in the infant and psychological support for parents. It is essential for nurses to receive training in this care.
Según la Sociedad Española de Neonatología (SEN) se denomina neonato a todo recién nacido con 37 o más semanas de edad gestacional (SEG), y prematuro, a todo aquel cuya edad gestacional sea inferior a 37 semanas. A su vez, los pacientes prematuros se pueden clasificar en moderados-tardíos (nacen con 32-36 SEG), muy prematuros (entre 28 y 31 SEG) y prematuros extremos (nacen con 27 o menos SEG)1.
Las patologías más prevalentes en el neonato son debidas a causas respiratorias, neurológicas, sepsis y malformaciones congénitas. En el prematuro están derivadas de su inmadurez, principalmente por el acortamiento gestacional y por la hipoxia al nacer1.
La encefalopatía hipóxico-isquémica (EHI) es un síndrome clínico de disfunción neurológica causado por una hipoxia cerebral secundaria a diversos procesos adaptativos del recién nacido tras el nacimiento. En primer lugar, se produce una lesión cerebral mediante un complejo proceso: fase primaria de la lesión, ocasionada por el daño asfíctico y el deterioro del metabolismo oxidativo. Tras la reperfusión cerebral se produce una recuperación parcial del mismo, denominada fase de latencia, también conocida como ventana terapéutica, que es el intervalo anterior a la fase de daño secundario. En la fase de daño secundario se producen alteraciones bioquímicas, moleculares y celulares en cascada que conducen a la lesión cerebral. Esta fase comienza entre las 6 y las 15horas del daño asfíctico y puede extenderse hasta varios días. Durante la fase de ventana terapéutica es donde una intervención terapéutica puede aminorar las lesiones cerebrales, siendo esta un periodo idóneo para el inicio del tratamiento2–4.
El examen neurológico del neonato permite establecer la presencia o la ausencia de encefalopatía aguda. Se han diseñado una serie de esquemas de graduación que clasifican la EHI en distintos estadios (leve, moderada y grave). La EHI leve no conlleva ningún riesgo de mortalidad ni de minusvalía moderada o severa ulterior, aunque entre un 6 y un 24% presentan leves retrasos en el desarrollo psicomotor. En la EHI moderada existe una alteración de la conciencia en las primeras 6horas de vida, asociada a antecedentes perinatales indicativos de agresión hipóxico-isquémica, presentan un riesgo de muerte próximo al 10%, y un 30-40% de los supervivientes presentarán discapacidad. El neonato con EHI grave está estuporoso o en coma, intensamente hipotónico y puede presentar convulsiones sutiles y clónicas multifocales. Entre las 24 y 72horas de vida, parece agudizarse el deterioro de la capacidad para despertar, con frecuencia aparece disfunción del tronco encefálico y algunos recién nacidos presentan signos de hipertensión intracraneal. El riesgo de muerte en neonatos con EHI grave se aproxima al 60%, y la gran mayoría de los que sobreviven tendrán secuelas y discapacidad permanente3,5. Algunos estudios apuntan que el 20% de los neonatos que sobreviven con EHI grave tienen parálisis cerebral1–3. Este impacto sobre la salud infantil y las implicaciones familiares, sociales e incluso legales, en términos de incapacidad, hace que esta patología constituya un importante problema sociosanitario6.
La incidencia de la EHI es desigual en el mundo; las tasas más altas se encuentran en los países con pobres recursos. En estos, la Organización Mundial de la salud (OMS) estima que hasta un 25% de los recién nacidos y un 8% de todas las muertes por debajo de 5 años se relacionan con asfixia perinatal. Algunos autores indican que la distribución de esta patología no solo difiere entre países, sino también entre regiones de un mismo país3,7.
En España, un estudio realizado en 90 unidades neonatales mostró una incidencia de 0,77/1.000 recién nacidos vivos de 35 SEG afectos de EHI moderada-grave, no observando diferencias entre comunidades. De ellos, el 18% fallecieron durante el periodo neonatal y el 36% durante el primer año de vida5.
Durante el siglo XX no se dispuso de ninguna aproximación terapéutica específica para esta patología. Su tratamiento se limitaba a proporcionar cuidados generales de soporte y a tratar sus complicaciones, como por ejemplo las crisis convulsivas3. En 2006 la Academia Americana de Pediatría consideró esta enfermedad como «una de las frustraciones clínicas no resueltas en la medicina neonatal contemporánea»8. Afortunadamente, a partir de entonces diversos autores han demostrado que la hipotermia terapéutica es una intervención eficaz para reducir la mortalidad, la morbilidad y la discapacidad en los niños que sobreviven tras esta enfermedad2–7,9,10. Entendiendo por discapacidad todas aquellas consecuencias derivadas de alteraciones graves en el neurodesarrollo del recién nacido tras el alta hospitalaria, como la parálisis cerebral y sus problemas asociados (déficit cognitivo, problemas de comportamiento, alteraciones oromotoras y visuales, trastornos de la memoria, convulsiones, etc.)6.
Dentro de las modalidades de hipotermia terapéutica encontramos 2 tipos principalmente: la pasiva y la activa. La pasiva o hipotermia no inducida se entiende como el enfriamiento al no aplicar medidas de calentamiento activo, como no encender el calentador de la cuna térmica o no tapar al recién nacido, manteniendo la temperatura entre 33 y 34°C. Su utilidad principal está en hospitales emisores y durante el transporte del recién nacido con EHI a un centro de referencia para evitar la demora en el inicio de tratamiento con hipotermia activa11.
La hipotermia inducida o activa consiste en reducir de forma intencionada la temperatura central de los neonatos entre 3 o 4°C mediante equipos de enfriamiento. En ella, se pueden distinguir 3 fases: enfriamiento, mantenimiento y recalentamiento. La fase de enfriamiento consiste en producir un enfriamiento moderado hasta alcanzar una temperatura deseada de 33-34°C. Esta fase ha de iniciarse antes de las 6horas de vida, estudios experimentales han demostrado que este periodo representa la ventana terapéutica para iniciar el tratamiento de la EHI. Una vez que se ha alcanzado la temperatura de 33-34°C, durante las 72horas siguientes, se lleva a cabo la fase de mantenimiento con un control estricto de la temperatura corporal del recién nacido. Posteriormente, en la fase de recalentamiento, debe iniciarse un recalentamiento lento y progresivo, a un ritmo menor de 0,5°C por hora, para disminuir la aparición de complicaciones como las convulsiones.
Además, durante todo el manejo del neonato con EHI hay que evitar la hipertermia, que daría lugar a un empeoramiento del daño neurotóxico2,4. Se ha demostrado que la hipotermia terapéutica es eficaz para reducir el deterioro neurológico, especialmente en neonatos con EHI moderada4. En estudios realizados mediante equipos de enfriamiento la hipotermia moderada sostenida se consigue de 2 formas: mediante enfriamiento corporal total o mediante un enfriamiento selectivo de la cabeza. Ambos métodos han obtenido buenos resultados2,3.
En España, esta terapia se está llevando a cabo desde el año 2008. Su implementación ha sido progresiva hasta alcanzar el 60% en los centros terciarios de todas las comunidades en el año 20155. Con esta terapia se han obtenido mejoras en la morbimortalidad de los neonatos con EHI puesto que disminuye el metabolismo cerebral y la excitabilidad neuronal. Además, reduce la síntesis y liberación de radicales libres y óxido nítrico, disminuye la peroxidación lipídica, la liberación de aminoácidos excitotóxicos (glutamato), reduce la actividad de la apoptosis y preserva antioxidantes endógenos2. En nuestro país ha existido un gran progreso en la implantación de este tratamiento. Arnáez et al.5, tras analizar y evaluar 90 unidades neonatales de nivel 3 en nuestro país, concluyen que el 90% de los recién nacidos con EHI moderada o grave candidatos al tratamiento reciben esta terapia.
Sin embargo, este tratamiento no está exento de riesgos. Puede producir complicaciones graves como son: alteraciones en la coagulación, aumentando el riesgo de trombosis debido al enlentecimiento del flujo sanguíneo y disminución del gasto y frecuencia cardíaca, siendo la bradicardia sinusal la arritmia más frecuente. También hay una tendencia a la hiperglucemia, una disminución del metabolismo y, a nivel renal, puede aparecer oligoanuria, pues la hipotermia favorece la retención hídrica tisular12. A pesar de ello, el tratamiento con hipotermia constituye una intervención eficaz para reducir la mortalidad y la discapacidad de los supervivientes, siendo mayores los beneficios que las complicaciones3–6.
En un metaanálisis en el que se incluyeron 13 ensayos clínicos y una muestra total de 1.806 neonatos, se describieron los beneficios y los efectos adversos de este tratamiento. Como efectos adversos, se halló que la aplicación de terapia con hipotermia aumentaba el riesgo de trombocitopenia y arritmia cardíaca, con un alto riesgo de coagulopatía y sangrado intracraneal durante su aplicación. Como beneficios se describe su eficacia protectora manifestada por la reducción de la mortalidad, y como eventos adversos, el riesgo de infección sistémica, hipoglucemia y lesión renal aguda. Además, durante el seguimiento de neonatos a los 12 y 24 meses de vida, la hipotermia moderada mejoró la tasa de supervivencia13.
A la vez, los resultados de un ensayo clínico realizado en Estados Unidos con una muestra de 364 neonatos (≥36SEG) con EHI pertenecientes a 18 centros apoyan la aplicación actual del enfriamiento durante las primeras 72horas a 33,5°C puesto que se constató que, con este tratamiento, se redujo la muerte o la discapacidad a los 18 meses de edad14.
Respecto a los cuidados de los niños con hipotermia terapéutica, son varios los autores que afirman que las enfermeras desempeñan un papel fundamental en el tratamiento de los niños con EHI moderada-severa. Estos apuntan que las enfermeras deben proporcionar los cuidados básicos tanto a los recién nacidos como a su familia, sea cual sea el pronóstico final6,15,16. Cabe destacar que, en aquellos casos donde el neonato no supere esta enfermedad, se deben proporcionar cuidados para evitar su sufrimiento físico, ofreciendo apoyo psicológico y humano a la familia y, llegado el caso, continuar facilitando el contacto de esta con el niño para permitir una muerte digna17.
Finamente, hay que destacar que los recién nacidos tratados con hipotermia inducida, debido a su estado crítico, requieren ser ingresados en unidades de cuidados intensivos neonatales (UCIN), en las que existe una gran complejidad de nuevas tecnologías, y sus tratamientos prolongados requieren de cuidados enfermeros muy especializados. Por todo lo expuesto anteriormente, se plantea realizar una revisión bibliográfica con el objetivo de identificar los cuidados enfermeros en los recién nacidos con EHI moderada-severa, tratados con hipotermia terapéutica activa.
Materiales y métodosDiseñoSe realizó una revisión de la literatura científica mediante una búsqueda bibliográfica en bases de datos nacionales e internacionales durante los meses de enero y febrero de 2017. La búsqueda partió de una pregunta de investigación en formato PICO18 (Pacientes: neonatos con EHI; Intervención: tratamiento con hipotermia; Comparación: no presenta; Outcomes o resultado: cuidados enfermeros). Las bases de datos electrónicas consultadas fueron: PubMed, Lilacs, IBECS, Cinhal, OvidSP, Cuiden Plus, Embase y Cochrane Plus. Para la búsqueda se han empleado descriptores de Medical Subject Headings (MeSH) y descriptores de las Ciencias de la Salud (DeCS). Los MeSH utilizados fueron: «newborn», «hypotermia induced», «nursing care», «premature», «nurse's role», «hypoxia-ischemia, brain»; y los DeCs: «cuidado», «hipotermia inducida», «neonato», «encefalopatía», «hipotermia» e «hipoxia-isquemia encefálica». Los operadores booleanos usados han sido «AND» y «OR».
Criterios de selecciónLos criterios de inclusión establecidos fueron: estudios realizados en neonatos con EHI moderada o severa, tratados con hipotermia inducida; documentos publicados en español, inglés o portugués durante los años 2011-2016; estudios cualitativos, cuantitativos, revisiones bibliográficas y sistemáticas, protocolos y guías clínicas. Se han incluido también algunos artículos de años anteriores por su relevancia. También se realizó una búsqueda manual de aquellos trabajos no publicados, como protocolos internos de diferentes hospitales españoles, con el fin de evitar el sesgo de publicación. Estos han sido adquiridos directamente de los propios centros.
Se excluyeron todos aquellos documentos y estudios basados en pacientes pediátricos y adultos con patologías diferentes, EHI leve y los documentos de baja calidad científico-técnica.
Extracción de los datosLa extracción de los datos se realizó en varias fases. En primer lugar, se realizó una fase de valoración documental buscando minimizar sesgos y ofrecer más fiabilidad en los resultados. Cada artículo fue revisado por 2 de los autores del estudio seleccionando aquellos concordantes por título y resumen. Posteriormente, los artículos se valoraron según el objetivo de la revisión y los criterios de inclusión. Se eliminaron los duplicados. A continuación, se realizó una evaluación metodológica mediante la lectura crítica de los documentos. Para ello, se emplearon varias escalas, dependiendo del tipo de estudio: Strengthening the Reporting of Observational studies in Epidemiology (STROBE)19 para los estudios observacionales, Critical Appraisal Skills Programme España (CASPe)20 para revisiones narrativas y el Instrumento para la Evaluación de Guías de Práctica Clínica AGREEII. Finalmente, se evaluaron los niveles de evidencia y grados de recomendación de todos los documentos seleccionados, empleando las recomendaciones de la escala GRADE17,21 y del Centre for Evidence-Based Medicine (CEBM) de Oxford22.
Consideraciones éticasLos datos obtenidos se trataron según el Reglamento general de protección de datos de la Unión Europea 2016/679 del Parlamento Europeo, aplicable en España el 25 de mayo de 2018, y la Ley 41/2002, de 14 de noviembre, básica reguladora de la autonomía del paciente, de derechos y obligaciones en materia de información y documentación clínica.
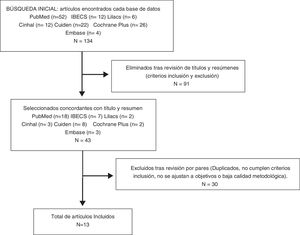
ResultadosEn la búsqueda inicial se halló un total de 134 documentos. Después de aplicar los filtros correspondientes, descartar los duplicados y los que no cumplían los criterios de selección correspondientes, y leer el título y el resumen, se seleccionaron un total de 43 artículos. Siguiendo con el cribado, tras la lectura crítica de los artículos se retiraron 30, seleccionando un total de 13 artículos para la realización de esta revisión (fig. 1).
En la tabla 1 se muestran los resultados obtenidos en base a los cuidados enfermeros aplicados en neonatos durante el tratamiento de hipotermia inducida y en la tabla 2 los cuidados incluidos en protocolos y guías de práctica clínica. Del total de estudios incluidos en esta revisión, 10 son trabajos realizados en España. Concretamente, se han hallado 4 revisiones narrativas12,23–25, un estudio observacional prospectivo26, una revisión integradora27, 2 guías de práctica clínica28,29 y 2 protocolos30,31. Fuera de nuestro país solamente se han encontrado un estudio exploratorio cualitativo realizado en Suecia32 y la guía de práctica clínica desarrollada en Chile33.
Tabla de análisis y síntesis. Estudios de cuidados enfermeros
| Autores | País | Tipo de estudio | Variables resultado | Conclusión | Nivel de evidenciaRecomendaciónCEBM |
|---|---|---|---|---|---|
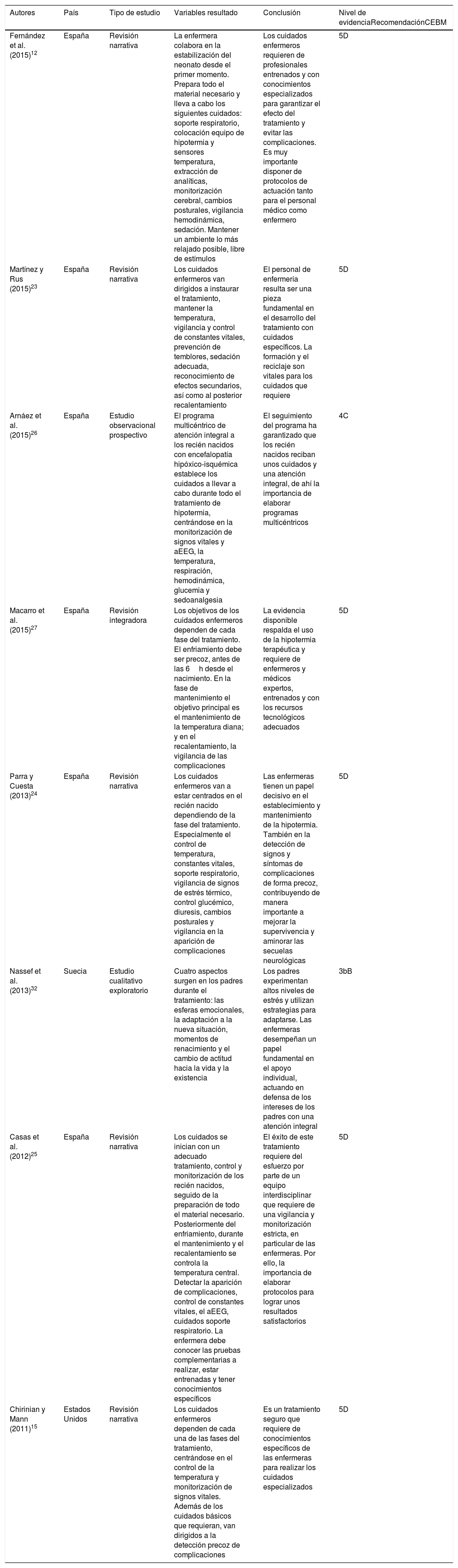
| Fernández et al. (2015)12 | España | Revisión narrativa | La enfermera colabora en la estabilización del neonato desde el primer momento. Prepara todo el material necesario y lleva a cabo los siguientes cuidados: soporte respiratorio, colocación equipo de hipotermia y sensores temperatura, extracción de analíticas, monitorización cerebral, cambios posturales, vigilancia hemodinámica, sedación. Mantener un ambiente lo más relajado posible, libre de estímulos | Los cuidados enfermeros requieren de profesionales entrenados y con conocimientos especializados para garantizar el efecto del tratamiento y evitar las complicaciones. Es muy importante disponer de protocolos de actuación tanto para el personal médico como enfermero | 5D |
| Martínez y Rus (2015)23 | España | Revisión narrativa | Los cuidados enfermeros van dirigidos a instaurar el tratamiento, mantener la temperatura, vigilancia y control de constantes vitales, prevención de temblores, sedación adecuada, reconocimiento de efectos secundarios, así como al posterior recalentamiento | El personal de enfermería resulta ser una pieza fundamental en el desarrollo del tratamiento con cuidados específicos. La formación y el reciclaje son vitales para los cuidados que requiere | 5D |
| Arnáez et al. (2015)26 | España | Estudio observacional prospectivo | El programa multicéntrico de atención integral a los recién nacidos con encefalopatía hipóxico-isquémica establece los cuidados a llevar a cabo durante todo el tratamiento de hipotermia, centrándose en la monitorización de signos vitales y aEEG, la temperatura, respiración, hemodinámica, glucemia y sedoanalgesia | El seguimiento del programa ha garantizado que los recién nacidos reciban unos cuidados y una atención integral, de ahí la importancia de elaborar programas multicéntricos | 4C |
| Macarro et al. (2015)27 | España | Revisión integradora | Los objetivos de los cuidados enfermeros dependen de cada fase del tratamiento. El enfriamiento debe ser precoz, antes de las 6h desde el nacimiento. En la fase de mantenimiento el objetivo principal es el mantenimiento de la temperatura diana; y en el recalentamiento, la vigilancia de las complicaciones | La evidencia disponible respalda el uso de la hipotermia terapéutica y requiere de enfermeros y médicos expertos, entrenados y con los recursos tecnológicos adecuados | 5D |
| Parra y Cuesta (2013)24 | España | Revisión narrativa | Los cuidados enfermeros van a estar centrados en el recién nacido dependiendo de la fase del tratamiento. Especialmente el control de temperatura, constantes vitales, soporte respiratorio, vigilancia de signos de estrés térmico, control glucémico, diuresis, cambios posturales y vigilancia en la aparición de complicaciones | Las enfermeras tienen un papel decisivo en el establecimiento y mantenimiento de la hipotermia. También en la detección de signos y síntomas de complicaciones de forma precoz, contribuyendo de manera importante a mejorar la supervivencia y aminorar las secuelas neurológicas | 5D |
| Nassef et al. (2013)32 | Suecia | Estudio cualitativo exploratorio | Cuatro aspectos surgen en los padres durante el tratamiento: las esferas emocionales, la adaptación a la nueva situación, momentos de renacimiento y el cambio de actitud hacia la vida y la existencia | Los padres experimentan altos niveles de estrés y utilizan estrategias para adaptarse. Las enfermeras desempeñan un papel fundamental en el apoyo individual, actuando en defensa de los intereses de los padres con una atención integral | 3bB |
| Casas et al. (2012)25 | España | Revisión narrativa | Los cuidados se inician con un adecuado tratamiento, control y monitorización de los recién nacidos, seguido de la preparación de todo el material necesario. Posteriormente del enfriamiento, durante el mantenimiento y el recalentamiento se controla la temperatura central. Detectar la aparición de complicaciones, control de constantes vitales, el aEEG, cuidados soporte respiratorio. La enfermera debe conocer las pruebas complementarias a realizar, estar entrenadas y tener conocimientos específicos | El éxito de este tratamiento requiere del esfuerzo por parte de un equipo interdisciplinar que requiere de una vigilancia y monitorización estricta, en particular de las enfermeras. Por ello, la importancia de elaborar protocolos para lograr unos resultados satisfactorios | 5D |
| Chirinian y Mann (2011)15 | Estados Unidos | Revisión narrativa | Los cuidados enfermeros dependen de cada una de las fases del tratamiento, centrándose en el control de la temperatura y monitorización de signos vitales. Además de los cuidados básicos que requieran, van dirigidos a la detección precoz de complicaciones | Es un tratamiento seguro que requiere de conocimientos específicos de las enfermeras para realizar los cuidados especializados | 5D |
aEEG: electroencefalograma integrado por amplitud; CEBM: Centre for Evidence-Based Medicine de Oxford.
Fuente: elaboración propia.
Tabla de análisis y síntesis. Guías y protocolos de cuidados enfermeros
| Autores | País | Tipo de estudio | Variables resultado | Conclusión | Nivel de evidenciaRecomendaciónGRADE |
|---|---|---|---|---|---|
| Grupo de trabajo de la Guía de Práctica Clínica sobre Encefalopatía Hipóxico-Isquémica Perinatal en el Recién Nacido (2015)28 | España | Guía de práctica clínica | Guía para el tratamiento de los recién nacidos con encefalopatía hipóxico-isquémica a nivel nacional. Consenso sobre la reanimación empleando oxígeno al 21% frente a mayores concentraciones, evitar hipocapnia e hipoglucemia. Uso de unidades especializadas de nivel III, seguimiento individualizado, cuidados al final de la vida y adecuación del esfuerzo terapéutico, tratamiento de crisis eléctricas, pruebas diagnósticas y pronóstico. Guía para madres y padres, inclusión de los mismos en el control del dolor y confort, traslado de la madre al mismo centro, información, cuidados | Importancia de realizar el tratamiento en unidades neonatales especializadas con profesionales formados y con un equipo interdisciplinar. Importancia de tener una guía de práctica clínica común para garantizar cuidados de calidad, centrándose en la familia y llegado el momento ofrecer cuidados al final de la vida | AltoFuerte |
| Jerez-Calero et al. (2014)31 | España | Protocolo | Los cuidados enfermeros van dirigidos a la preparación de todo el material y los cuidados al recién nacido: cambios posturales, monitorización, información a los padres, canalización accesos venosos, minimizar las manipulaciones así como los estímulos de ruidos y luz. En la fase de enfriamiento colocar el equipo y las sondas de temperatura. En la de mantenimiento reducir estímulos, extremar asepsia, vigilancia monitorización, control del sangrado, glucemias, acercamiento de los padres. En el recalentamiento vigilar la aparición de convulsiones, retirar el equipo de hipotermia y continuar los cuidados generales del niño crítico | Las enfermeras tienen un papel decisivo en los recién nacidos tratados con hipotermia, lo que requiere de programas de formación y protocolos de cuidados enfermeros | AltoFuerte |
| Alberola et al. (2013)30 | España | Protocolo | Inicio de los cuidados con la preparación del equipo, la monitorización hemodinámica, monitor NIRS cerebral y aEEG, canalización de catéteres. Una vez enfriado realizar controles de temperatura y cambios posturales. Cuidados respiratorios, detección precoz de convulsiones, extracción de analíticas, sedación y alimentación individualizada. Colaborar en exploraciones complementarias | La aplicación del protocolo es esencial para aportar unos cuidados adecuados dependiendo de cada una de las fases del tratamiento y para la detección de complicaciones | ModeradoFuerte |
| Novoa et al. (2012)33 | Chile | Guía de práctica clínica | Guía para el tratamiento de los recién nacidos con encefalopatía hipóxico-isquémica en Chile. Consenso sobre los cuidados: control de temperatura, frecuencia cardíaca, respiratoria y presión arterial, seguimiento cuidadoso de los efectos adversos y la aparición de complicaciones, manejo de los accesos vasculares, administración de medicación, monitorización | El tratamiento debe realizarse en hospitales terciarios que cuenten con UCI neonatal, con médicos y enfermeros entrenados, un equipo interdisciplinar y con protocolos estandarizados | AltoFuerte |
| Blanco et al. (2011)29 | España | Guía de práctica clínica | Estandarización del manejo de los recién nacidos con encefalopatía hipóxico-isquémica tratados con hipotermia inducida en España. Los cuidados se inician con el traslado a los centros de referencia. Las recomendaciones de cuidados son: el control de la temperatura central, la preparación del equipo de hipotermia, la monitorización aEEG, el mantenimiento de la temperatura en cada fase, cuidados de soporte respiratorio, analíticas, control hemodinámico, el tratamiento de las crisis epilépticas, la nutrición y la fluidoterapia del niño | El tratamiento ha cambiado el pronóstico de los recién nacidos gracias a la amplitud de cuidados que se les aportan. Para continuar mejorando su neurodesarollo, se debe realizar un seguimiento de todos los niños tratados | AltoFuerte |
aEEG: electroencefalograma integrado por amplitud; GRADE: Grading of Recommendations, Assessment, Development and Evaluation; NIRS: monitor near infrared spectroscopy cerebral.
Fuente: elaboración propia.
Respecto a la calidad metodológica de los 13 estudios revisados, se observa mayor nivel de evidencia y grado de recomendación en las 3 guías de práctica clínica28,29,33 y en los 2 protocolos30,31 incluidos.
Los resultados obtenidos muestran que los cuidados enfermeros, durante el tratamiento de hipotermia, pueden clasificarse en 3 grandes bloques:
- –
Cuidados generales para la estabilización del recién nacido.
- –
Preparación del material y administración de pautas médicas.
- –
Soporte emocional a la familia.
En la mayoría de los estudios revisados12,15,23–27,29–31,33, se describen los cuidados enfermeros dependiendo de cada una de las fases del tratamiento, centrándose principalmente en el control de la temperatura y monitorización de signos vitales.
Una revisión narrativa, realizada por Fernández et al.12, evidencia los cuidados realizados por la enfermera durante el tratamiento. Estos profesionales colaboran en la estabilización del neonato durante todo el proceso, realizan cuidados de soporte respiratorio, monitorización cerebral y vigilan la estabilización hemodinámica.
Según Macarro et al.27, el objetivo principal de los cuidados enfermeros son el mantenimiento de la temperatura diana en la fase de mantenimiento y la vigilancia de complicaciones en la fase de recalentamiento. Casas et al.25 resaltan que el éxito de este tratamiento requiere de un esfuerzo de todo el equipo interdisciplinar precisando de una monitorización y vigilancia estricta, en particular de las enfermeras.
En 2 de los estudios realizados en España12,31 destaca que la intervención enfermera debe ir dirigida también a proporcionar un ambiente relajado y libre de estímulos. Jerez-Calero et al.31 recomiendan disminuir las manipulaciones y minimizar los estímulos ambientes de luz y ruido.
Preparación del material y administración del tratamiento médicoDiversos estudios indican que las enfermeras son las encargadas de la preparación de todo el material necesario para la instauración del tratamiento (equipo de hipotermia y monitores para la vigilancia hemodinámica y neurológica)12,25,29–31. Alberola et al.30 destacan la necesidad de preparar el equipo de monitorización hemodinámica, el electroencefalograma integrado por amplitud (aEEG), el monitor near infrared spectroscopy cerebral (NIRS) y todo el material necesario para la canalización de catéteres.
Respecto a la administración de tratamiento médico, algunos estudios destacan la importancia de la preparación, la administración y el control de la sedación durante todo el proceso12,23,26,29,30,33. Otras pautas médicas descritas son la realización de extracciones sanguíneas12,29,30, destacando aquellas específicas para el control de la glucemia24,26,28,31. La guía española para el tratamiento de recién nacidos con EHI28 aconseja evitar la hipocadnia y la hipoglucemia.
Alberola et al.30 indican que la extracción de analíticas, la sedación, la alimentación individualizada y la colaboración en exploraciones complementarias forman parte de los cuidados enfermeros durante el tratamiento de hipotermia.
Soporte emocional de la familiaUn estudio cualitativo realizado en Suecia por Nassef et al.32 a padres de neonatos con tratamiento de hipotermia describe los aspectos emocionales y los momentos de estrés que estos sufren ante la situación de sus hijos. Los autores concluyen que las enfermeras desempeñan un papel fundamental prestando un apoyo individual a los padres.
En España, Jerez et al.31 y la guía de práctica clínica editada por el Ministerio de Sanidad, Servicios Sociales e Igualdad (MSSSI) y la Agència de Qualitat i Avaluació Sanitàries de Catalunya (AQuAS)28 inciden en la importancia de favorecer, por parte de las enfermeras, el acercamiento de los padres a los niños. En concreto, este documento contiene un anexo con una guía para madres y padres con recomendaciones de cuidados hacia la familia y el recién nacido, incluyendo a los padres en los cuidados de confort de su hijo, facilitando su contacto mediante el traslado de la madre al mismo centro y dando importancia a la adecuación del esfuerzo terapéutico, si la situación así lo requiere.
DiscusiónLos resultados de esta revisión muestran que los cuidados enfermeros durante el tratamiento de hipotermia se centran en 3 pilares básicos: los cuidados generales para la estabilización del recién nacido, la preparación de todo el material necesario y la administración de pautas médicas durante todo el proceso (fármacos, extracción de analíticas, fluidoterapia, etc.), y el soporte emocional de la familia.
Cuidados generales para la estabilización del recién nacidoLa mayoría de los estudios coinciden en que los cuidados al recién nacido, durante el tratamiento de hipotermia, estarán centrados en su estabilización. Estos se basan principalmente: en el control de la temperatura y monitorización de signos vitales12,23–27,29–31,33, en la monitorización cerebral y el control de la sedoanalgesia12,26,30, el control de diuresis24 y en la realización de cambios posturales12,24. Dos estudios resaltan que la intervención enfermera también debe ir dirigida a proporcionar un ambiente relajado y libre de estímulos12,31. Y como cuidado relevante, en el que coinciden la mayoría de los autores, se encuentra la vigilancia durante todo el tratamiento para detectar precozmente sus complicaciones15,23–25,27–31,33; siendo las más prevalentes: alteraciones en la coagulación, riesgo de trombosis, bradicardia sinusal, hiperglucemia, una disminución del metabolismo y oligoanuria, pues la hipotermia favorece la retención hídrica tisular12.
En la atención al recién nacido prematuro o enfermo existe un riesgo añadido debido a su especial complejidad, su bajo peso y su vulnerabilidad. Estos disponen de menos recursos fisiológicos para amortiguar los daños o complicaciones de las patologías que sufren y de sus tratamientos. La necesidad de un mayor número de procedimientos invasivos y la administración de determinados medicamentos aumentan el riesgo de complicaciones1. Por ello, estos pacientes con EHI requieren de una vigilancia estricta durante todas las fases de tratamiento, siendo fundamental el control y vigilancia del recién nacido por parte de todo el equipo interdisciplinar, pero especialmente de la enfermera, que está presente de forma continua, como indican algunos autores15,24,25,31.
Preparación del material y administración de pautas médicasPrácticamente la totalidad de los estudios coinciden en que las enfermeras son las encargadas de la preparación de todo lo necesario para la instauración del tratamiento, es decir, material para el soporte respiratorio, canalización de accesos venosos y arteriales, equipo de hipotermia, sensores de temperatura, etc.12,23,25,29–31.
Además de la administración de fármacos y sueroterapia, algunos autores también puntualizan como cuidados el control de la glucemia y la extracción de pruebas analíticas necesarias durante todo el proceso12,24,26,28,30,31.
Diversos autores afirman que las intervenciones y actividades enfermeras son fundamentales en el tratamiento de la hipotermia15,16,31. La preparación y administración de fármacos y la aplicación de algunos procedimientos requieren de profesionales con un alto nivel de conocimientos y experiencia específica1. Por ello, con la incorporación de estos profesionales al equipo interdisciplinar se garantiza el efecto del tratamiento y se evitan complicaciones12,23,24,27.
Soporte emocional de la familiaEn el estudio realizado en Suecia se constata la efectividad de las enfermeras en el apoyo a los padres de recién nacidos, con tratamiento de hipotermia, que sufrían con altos niveles de estrés32.
En la misma línea, en España 2 estudios coinciden en la importancia de favorecer, por parte de las enfermeras, el acercamiento de los padres a sus hijos, incluyéndolos en su tratamiento, dándoles información y apoyo emocional durante todo el proceso28,31. En el cuidado de los recién nacidos, se siguen las recomendaciones según los Cuidados Centrados en el Desarrollo y la familia (CCD). Estos se basan en una filosofía que abarca los conceptos de interacción dinámica entre recién nacido, familia y ambiente. Se aplica al periodo neonatal, intentando optimizar tanto el macroambiente (ruidos, luces…) como el microambiente (postura, manipulaciones, dolor…) en los que se desarrolla el niño. Esta corriente implica a la familia para potenciar su papel de cuidador principal del neonato, de una manera activa y continuada. Se reconoce como una unidad a la familia y al recién nacido y, por lo tanto, debe formar parte en los cuidados y las competencias enfermeras1,34,35.
Aun no siendo un objetivo de este estudio, en la mayoría de artículos se incide en la necesidad de que las enfermeras reciban una formación especializada y específica. Los autores resaltan la necesidad de trabajar con protocolos y guías para mejorar los cuidados prestados a los neonatos tratados con hipotermia12,15,23,25–27,30,31,33.
LimitacionesDestacan los bajos niveles de evidencia y recomendación de la mayoría de los estudios sobre cuidados enfermeros. Aun siendo una limitación importante, también supone la oportunidad de abrir nuevas líneas de investigación para demostrar la efectividad de los cuidados y los beneficios que tienen para el recién nacido y su familia. Por ello se precisa realizar estudios de investigación en cuidados con elevados grados de evidencia y recomendación para garantizar unos cuidados enfermeros de calidad.
ConclusionesLos cuidados enfermeros son esenciales en el tratamiento de la hipotermia terapéutica. Estos profesionales aportan cuidados integrales que incluyen no solo al recién nacido, sino también a su familia. Los cuidados prestados al neonato tienen como objetivo su estabilización hemodinámica durante todo el proceso, la preparación del material necesario y la administración de tratamientos y pautas médicas. Por ello, la formación y la especialización de estos profesionales, unido a la elaboración de protocolos y guías clínicas, son fundamentales para llevar a cabo el tratamiento de hipotermia con la máxima efectividad y seguridad posible.
FinanciaciónEsta investigación no ha recibido ningún tipo de financiación.
Conflicto interesesLos autores declaran no tener ningún conflicto de intereses.