El catéter de Swan-Ganz permite monitorizar parámetros hemodinámicos fundamentales para el control del paciente crítico: presión en diferentes cavidades y grandes vasos, cálculo del gasto cardiaco, medida de la temperatura central y la saturación venosa mixta, administración de fármacos y extracción de muestras de sangre. El catéter dispone de diferentes luces y dispositivos para realizar dichas funciones.
La enfermera tiene un papel fundamental en la colocación, mantenimiento y retirada del catéter, tanto para mantener su funcionamiento óptimo como para minimizar los riesgos que conlleva.
The Swan-Ganz catheter makes it possible to monitor important hemodynamic parameters to control the critical patient: pressure in several cavities and large veins, calculation of cardiac output, measurement of central temperature and oxygen saturation, drug administration and drawing of blood samples. The catheter has different lumens and devices to perform these functions.
Nurses have a very important role in the placement, maintenance and removal of the catheter, both to maintain optimum functioning and to reduce the risks involved.
Es frecuente en las Unidades de Cuidados Intensivos la implantación del catéter de Swan-Ganz para el diagnóstico y tratamiento del paciente hemodinámicamente comprometido. La enfermera/o de Cuidados Intensivos tiene un papel fundamental en los procedimientos de implantación y retirada del dispositivo, así como en la valoración, atención y evaluación de los pacientes portadores.
El catéter atraviesa las cavidades derechas del corazón y llega hasta alguna rama de la arteria pulmonar, permitiendo disponer de una monitorización constante de las presiones que soporta la circulación pulmonar. Está indicada su colocación en los cuadros graves de inestabilidad cardiocirculatoria, como la insuficiencia cardiaca congestiva, el edema de pulmón y el infarto agudo de miocardio (IAM) complicado.
Aunque hay varios modelos en el mercado, que incorporan sofisticados elementos que permiten obtener múltiples datos e incluso actuar sobre el paciente, todos tienen en común que captan las presiones de la sangre en el corazón derecho y en el territorio pulmonar.
Para poder interpretar los datos obtenidos mediante las mediciones de presiones es necesario un conocimiento profundo de la fisiología del aparato cardiocirculatorio. Una adecuada información al paciente, una correcta asistencia en la colocación y unos expertos cuidados en el mantenimiento del Swan-Ganz garantizan que este cumpla eficazmente con su función, a la vez que reducen al mínimo los riesgos.
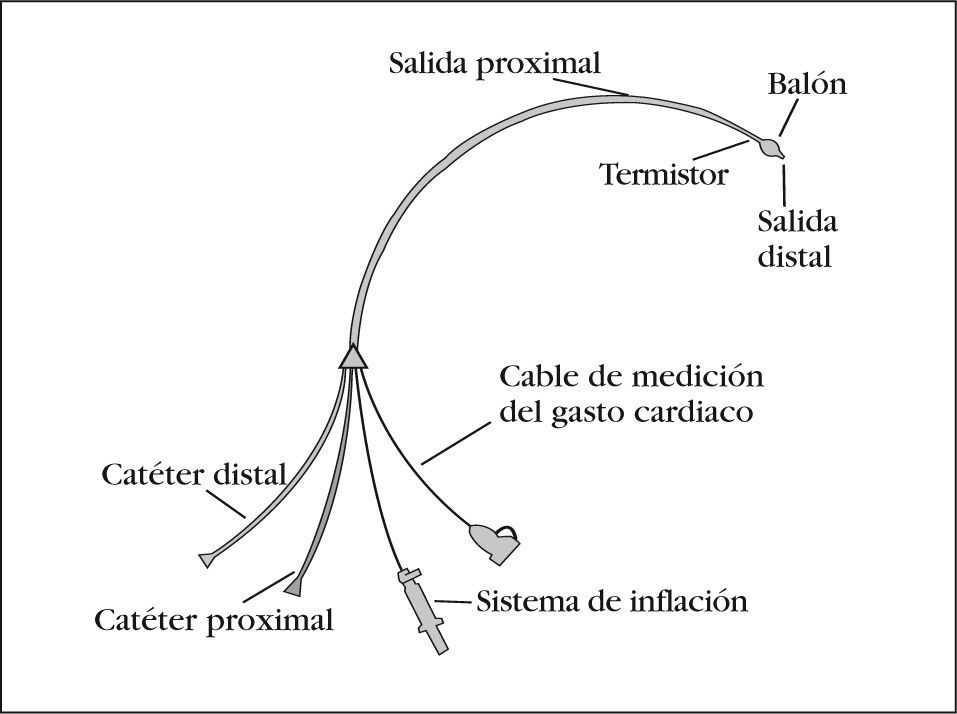
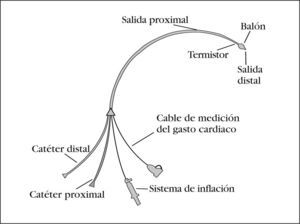
DESCRIPCIÓN DEL CATÉTERCatéter semirrígido, radiopaco, cuya longitud oscila entre 40-110 cm, señalizado cada 10 cm. El catéter puede estar recubierto de material o sustancia que reduzcan la trombogénesis y el riesgo de colonización bacteriana. Dispone de varias luces1–3 (fig. 1):
- 1.
Distal (termina en la punta del catéter), que se utiliza para medir la presión de enclavamiento (inflando el globo) y de la arteria pulmonar (con el globo desinflado).
- 2.
Proximal, que termina aproximadamente a 30 cm de la punta del catéter y se usa para inyectar el bolus térmico y para medir la presión venosa central (PVC).
- 3.
Neumática, para inflado del balón de baja presión, el cual se encuentra a unos 2 cm del final del catéter y tiene una capacidad de 0,8-1,5 ml, según modelos. En su extremo externo presenta una válvula que permite bloquear la entrada o salida de aire. Suele tener una jeringuilla de 1,5 cm incorporada.
- 4.
Termistor: a 4 cm del final, el catéter presenta un sensor de temperatura para evaluación del gasto cardiaco. En su extremo externo presenta una conexión que le permite adaptarse a un monitor.
Además de estas, en modelos más avanzados encontramos:
- 1.
Fibra óptica para medición continua de saturación venosa mixta mediante espectrofotometría.
- 2.
Vía media que se abre a 14 cm de la punta del catéter, para infusión de líquidos o para la introducción de un electrocatéter temporal.
- 3.
Resistencia eléctrica de unos 10 cm de longitud, a 15-25 cm de la punta, que genera pulsos calóricos de baja intensidad y que permite calcular el gasto cardiaco continuo por termodilución.
Se utiliza para monitorizar la función cardiovascular en pacientes en estado crítico y valorar la respuesta al tratamiento médico4,5. Con los datos derivados de las mediciones pueden evaluarse las funciones ventriculares izquierda y derecha, y lograr un diagnóstico diferencial de los edemas pulmonares cardiogénicos y no cardiogénicos.
- 1.
Monitorización de PVC, de presión de arteria pulmonar (PAP) y de enclavamiento de la arteria pulmonar (PCP).
- 2.
Medición del gasto cardiaco mediante termodilución.
- 3.
Extracción o monitorización continua de la saturación de oxígeno venosa mixta (de arteria pulmonar).
- 4.
Cálculo de valores hemodinámicos avanzados a partir de presiones pulmonares y del gasto cardiaco.
- 5.
Medición de la temperatura central.
- 6.
Extracción de muestras sanguíneas.
- 7.
Electroestimulación cardiaca secuencial, en el caso de que lleve un electrocatéter incorporado.
- 8.
Administración de los fármacos vasoactivos (inotrópicos, antiarrítmicos) por una vía central cuya ubicación se conoce de manera exacta. Dicha infusión debe realizarse por el lumen destinado exclusivamente a infusión (proximal o medio según el tipo de catéter), de modo que no se produzcan interferencias con las mediciones, ni emboladas o paros en la administración del fármaco6.
- 1.
Sospecha de complicación mecánica de IAM: comunicación interventricular, insuficiencia mitral por ruptura del músculo papilar o taponamiento pericárdico.
- 2.
Shock cardiogénico, o de otro origen8.
- 3.
Hipotensión con oliguria que no responde a fluidoterapia.
- 4.
Edema pulmonar sin respuesta al tratamiento.
- 5.
Disfunción ventricular izquierda.
- 6.
Valvulopatías graves.
- 7.
Hipertensión pulmonar.
No se debe insertar en pacientes con IAM sin evidencia de complicaciones respiratorias o cardíacas.
Está contraindicado en pacientes alérgicos al látex, al ser este el material que compone el balón hinchable.
CUIDADOS PREVIOS A LA COLOCACIÓNPreparación del pacienteAntes de comenzar debemos informarle en un lenguaje comprensible de lo que se va a realizar, aclarando dudas o errores de comprensión sobre la explicación del médico, que debe informarle de la necesidad del uso del catéter para tratar adecuadamente su enfermedad y el mínimo riesgo que supone. Explicaremos que las molestias que sentirá serán escasas gracias a la anestesia local2, cómo puede él colaborar para facilitarnos la colocación del dispositivo y que puede comunicarnos cualquier malestar o problema durante la misma. Tal vez requiera la administración de un ansiolítico, aunque una información sencilla y veraz suele resultar mucho más efectiva para obtener la colaboración del paciente.
Ayudaremos al paciente a permanecer lo más confortable posible durante el procedimiento, ofreciéndole el uso previo de la cuña/orinal, arreglando la cama y realizando en estos minutos previos cualquier actividad a nuestro alcance que permita reducir las molestias ajenas al procedimiento.
Tras decidir la zona de inserción, se pinta con yodo y se aisla con paños estériles; se prepara como un campo quirúrgico.
Estudios epidemiológicos han comprobado que eliminando el pelo justo antes de la intervención y usando máquinas eléctricas en vez de cuchillas, la infección de las heridas quirúrgicas es menor. Parece que el rasurado pre-procedimiento es un factor de riesgo de infección local debido a microcortes que alteran la integridad de la barrera que es la piel, lo cual aumenta la colonización del sitio de punción9.
Si la vena elegida es subclavia o yugular conviene:
- 1.
Si tolera, colocar en Trendelemburg2 para mejorar el relleno venoso y prevenir la embolia gaseosa.
- 2.
Girar la cabeza hacia el lado contrario (las venas quedan mejor fijadas).
- 1.
Material de reanimación cardiopulmonar y medicación de urgencia2,7.
- 2.
Mesa auxiliar con:
- –
Bata, paños y guantes estériles (para quien realice la inserción y colaboradores).
- –
Gasas y compresas estériles.
- –
Cangrejos.
- –
Jeringuillas y agujas intramusculares (IM).
- –
Seda con aguja para piel y portaagujas.
- –
Llaves de 3 pasos.
- –
Bisturí.
- –
Anestésico local (lidocaína o Scandicaín®).
- –
- 3.
Guía y dilatador.
- 4.
Catéter introductor, con un manguito de plástico que mantiene estéril el catéter3.
- 5.
Catéter de Swan-Ganz apropiado según edad y peso.
- 6.
Monitor de gasto cardiaco por termodilución, con cable de conexión.
- 7.
Es aconsejable, aunque no imprescindible, el uso de un intensificador de imágenes.
Para la preparación del sistema de monitorización y mantenimiento2,7 se requiere:
- –
Dos sueros fisiológicos en envase flexible de 250-500 ml, heparinizados y con sendos manguitos de presión para fluidoterapia.
- –
Dos sistemas de suero sin filtro de aire.
- –
Una cápsula de presión o transductor con un soporte que permita regularlo en altura, colocado a nivel de la aurícula derecha.
- –
Línea externa del sistema, con dos válvulas unidireccionales que permitan el lavado continuo de las vías proximal y distal, y monitorización alternativa de ambas.
- –
Monitor que registre el electrocardiograma (ECG) y las curvas de presión, con cable de conexión.
Los dos sueros se conectan cada uno a un sistema, inflando los manguitos de presión a 150-300 mmHg, lo cual permite perfundir suero en la arteria pulmonar (aproximadamente 1-5 ml de solución/hora2,7) y evita la obstrucción de la vía.
Se coloca la cápsula o transductor en su soporte.
Se purga el sistema completo en sentido ascendente, lo que facilita la salida del aire. El aire en el sistema distorsiona la medida de la presión y representa un gran riesgo para el enfermo si se introduce en el torrente circulatorio arterial.
Se conecta la cápsula o transductor al módulo de presiones del monitor y se calibra el sistema. Calibrar significa darle el «0», el valor de presión nula a partir del cual interpretará las oscilaciones. Para ello se coloca la cápsula o transductor a la altura de la línea media axilar del paciente, se abre la llave de 3 pasos que pone en contacto la cápsula con el aire y se activa en el monitor la orden de calibración. Una vez recibida la confirmación de fin del proceso se debe retornar todo a su posición original.
Preparación del personal sanitarioPara la realización de esta técnica son necesarios, como mínimo, un médico, un enfermero y un auxiliar de enfermería que facilite el material. El médico deberá llevar gorro y mascarilla, así como bata y guantes estériles.
En el caso de que se use el intensificador de imágenes, se realizará la técnica en una estancia adecuada para la radiación y todo el personal que la ejecute deberá protegerse con delantal de plomo.
COLOCACIÓN DEL CATÉTERDurante todo el procedimiento es competencia de la enfermera:
- 1.
Vigilar el mantenimiento escrupuloso de la asepsia.
- 2.
Monitorización continua del ECG y la presión arterial para detectar posibles arritmias por estimulación de la punta del catéter y su repercusión hemodinámica2,7,10.
- 3.
Prestar apoyo emocional al paciente, manteniéndole informado de la marcha del procedimiento y procurando su confort con medidas como abrigarlo o refrescarlo, permitir pequeños descansos para movilizarse dentro de lo posible, humedecerle los labios si lo desea, etc. Es fundamental que el paciente permanezca inmóvil durante los periodos críticos de la colocación, para lo cual debe sentirse lo más relajado y cómodo posible.
- 1.
El médico canaliza la vena cava superior, vía subclavia, yugular interna o yugular externa con el catéter introductor, utilizando la técnica de Seldinguer. El paciente debe contener la respiración en el momento de la punción. En el caso de ventilación mecánica, se desconecta durante unos instantes para reducir el riesgo de punción pleural accidental.
- 2.
Mientras tanto la enfermera conecta las llaves de 3 pasos al catéter proximal y distal del Swan-Ganz, y purga ambos cuidadosamente. Hinchar el balón para comprobar su funcionamiento7, y deshincharlo después.
- 3.
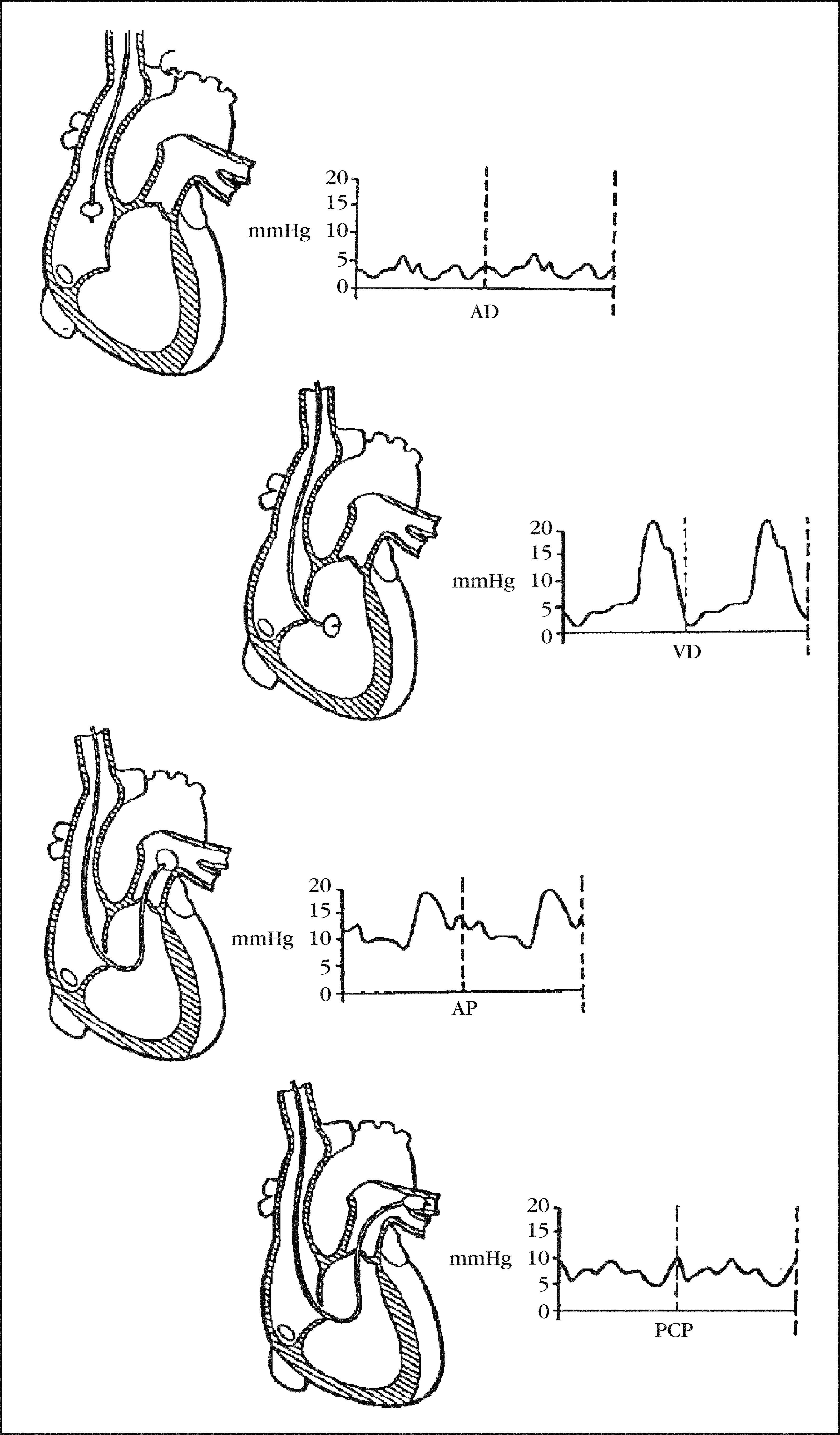
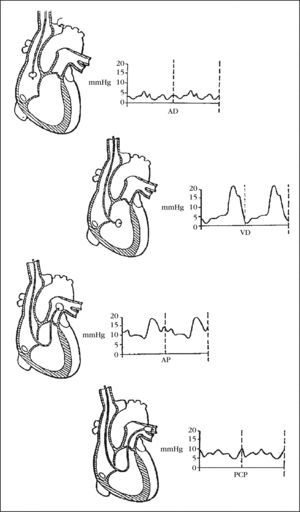
Para guiar la colocación del catéter es necesaria la conexión del extremo distal del catéter al monitor de presiones para, observando la variación de las mismas, saber en qué punto del recorrido nos encontramos en cada momento3 (fig. 2).
- 4.
El médico comienza la introducción del Swan-Ganz. Es el momento de colocar alrededor de este un manguito de plástico que lo mantendrá estéril para futuras manipulaciones (introducción o retirada parcial). Cuando ha avanzado 20-30 cm se observa la primera curva de presión que corresponde a la PVC7. Al llegar a las cercanías de la aurícula derecha, la enfermera hinchará el balón con el fin de proteger las estructuras cardiacas de contacto directo con la punta del catéter, facilitar que el torrente circulatorio guíe el Swan-Ganz atravesando aurícula derecha, válvula tricúspide, ventrículo derecho y válvula pulmonar, hasta llegar a la arteria pulmonar, y determinar la ubicación final del catéter gracias a su enclavamiento en una rama de la arteria pulmonar.
- 5.
Durante la progresión del Swan-Ganz, vigilar posibles alteraciones del ritmo2,10.
- 6.
La enfermera irá registrando las posibles arritmias que se presenten y las presiones en las distintas cavidades2,7. Durante la introducción todas las presiones se tomarán a través del catéter distal; se debe mantener cerrada la llave de 3 pasos del catéter proximal.
- 7.
Una vez comprobada la correcta colocación del Swan-Ganz, la enfermera deshinchará el balón7.
- 8.
El médico fija con sutura el catéter a la piel para evitar posibles desplazamientos7. La enfermera vuelve a pintar con yodo la zona de inserción tras limpiarla cuidadosamente y la cubre con un apósito estéril.
- 9.
Solicitar una placa de radiografía de control.
Cada vez que queramos tomar la presión de un catéter debemos cerrar la llave de 3 pasos del otro. Nunca pueden estar las vías proximal y distal en contacto simultáneo con la cápsula o transductor, ya que la diferencia de presión entre aurícula derecha y arteria pulmonar haría que se produjera un reflujo de sangre. Cerrar el paso entre un catéter y la cápsula no supone la interrupción del flujo de mantenimiento de dicho catéter.
A través de la vía proximal medimos la presión en aurícula derecha, y a través de la distal medimos la presión en arteria pulmonar; por esta misma vía podemos medir la presión capilar pulmonar inflando el balón hasta que se amortigüe la curva de la arteria pulmonar.
INTERPRETACIÓN DE LAS PRESIONES2,4,11- 1.
Presión de la aurícula derecha:
- –
Valores normales: 2-6 mmHg.
- –
Refleja la presión de llenado diastólico de la aurícula derecha que equivale a la PVC y a la presión ventricular derecha al final de la diástole. Al medir la PVC se determina el funcionamiento del ventrículo derecho.
- –
Su aumento indica insuficiencia del ventrículo derecho, insuficiencia del ventrículo izquierdo, sobrecarga de volumen o embolia gaseosa, etc.
- –
- 2.
Presión del ventrículo derecho:
- –
Valores normales: 15-25 mmHg de sistólica y 0-5 mmHg de diastólica.
- –
Su aumento indica insuficiencia mitral, insuficiencia cardiaca congestiva, hipoxemia o insuficiencia ventricular izquierda.
- –
- 3.
Presión en arteria pulmonar:
- –
Valores normales: 15-30 mmHg de sistólica, 8-15 mmHg de diastólica y 9-19 mmHg de media.
- –
Valora la presión venosa en los pulmones y la presión media de llenado de aurícula y ventrículo izquierdos.
- –
Refleja la función del ventrículo derecho, a menos que el paciente tenga una estenosis pulmonar, por lo común la presión sistólica de la arteria pulmonar se aproxima a la presión sistólica en ventrículo derecho.
- –
Los cambios en las presiones sistólica y media indican cambios en la resistencia vascular pulmonar (hipoxia, insuficiencia respiratoria, edema pulmonar, embolismo pulmonar, septicemia, hipertensión pulmonar).
- –
- 4.
Presión capilar pulmonar o de enclavamiento:
- –
Valores normales: 6-12 mmHg.
- –
La presión capilar pulmonar es similar a la de la aurícula izquierda, ya que no existen válvulas entre ambas cavidades. Nos da idea de la efectividad del corazón izquierdo en cuanto a bomba.
- –
La presión diastólica en arteria pulmonar y la PCP están determinadas por la función del ventrículo izquierdo, excepto en trastornos de la válvula mitral.
- –
Su aumento indica insuficiencia ventricular izquierda, insuficiencia mitral, sobrecarga de líquidos.
- –
Su disminución indica reducción de la presión en ventrículo izquierdo al final de la diástole y del gasto cardiaco, o hipovolemia.
- –
Gasto cardiaco es el volumen de sangre que el corazón bombea en un minuto. Cuando lo relacionamos con la superficie corporal (que se calcula conociendo peso y talla del paciente) hablamos de índice cardiaco. Los valores normales de índice cardiaco fluctúan entre 2,6 y 3,4 l/min/m2.
La medición con el catéter de Swan-Ganz se fundamenta en el método de la termodilución3,12. Al introducir por la vía proximal suero refrigerado, este se mezcla con la sangre más caliente y continúa por el sistema circulatorio. Un termistor situado en el extremo distal del catéter mide la temperatura de la sangre pulmonar antes y después de inyectar el suero, y una computadora calcula el gasto cardiaco conociendo la temperatura del paciente, del suero inyectado y la variación de la temperatura de la sangre. El computador registra el cambio de temperatura y calcula el volumen de sangre necesario para producir el cambio, obteniendo así el gasto cardiaco en litros de sangre por minuto.
La técnica es la siguiente12:
- 1.
Introducimos un sensor externo de temperatura, conectado al módulo de medición de gasto, en una solución de suero refrigerado.
- 2.
Preparamos tres jeringuillas, cada una con 10 cc (dato conocido por el computador) de suero fisiológico o glucosa al 5%, a la misma temperatura que el anterior.
- 3.
Programamos el monitor para que proceda a la medición del gasto cardiaco y esperamos a que emita una señal acústica.
- 4.
Inyectamos por el catéter proximal (aurícula derecha), en bolo (1-2 segundos), los 10 cc de cada jeringuilla. El módulo de gasto cardiaco emite un aviso cuando está listo para la siguiente inyección.
- 5.
Finalmente computa los tres resultados obtenidos y calcula la media, que constituirá el gasto cardiaco final.
- 6.
Dado que el gasto cardiaco puede ser hasta un 30% más alto en decúbito supino, es preferible realizarlo en esa posición o, si ello no es posible, realizarlo siempre con la misma elevación, a fin de disminuir la variabilidad.
Para minimizar los problemas y posibles errores de la termodilución manual, actualmente se está imponiendo el uso de modelos que realizan determinaciones automáticas y periódicas del gasto cardiaco mediante el calentamiento de una resistencia ubicada en el propio catéter, a nivel de la aurícula derecha. Este filamento térmico genera cada 30-60 segundos pulsos de baja energía calórica que cambian la temperatura de la sangre circulante y que a su vez serán registrados por el termistor en la arteria pulmonar, generando una curva de termodilución. El método se denomina «gasto cardiaco continuo», pero realmente la medición es el promedio del gasto cardiaco registrado durante periodos de 3-5 minutos.
UTILIZACIÓN: EXTRACCIÓN DE MUESTRAS DE SANGRE VENOSA MIXTASe extraen una muestra venosa y otra arterial para la medición de la saturación de oxígeno. Si la diferencia entre ambas es superior al 30% significa que hay una mayor extracción de oxígeno por parte de las células, porque el gasto cardiaco es insuficiente.
También se utiliza para seguir un proceso terapéutico, en pacientes con un IAM, shock u otras enfermedades críticas, en las cuales no se conoce con certeza el estado de la circulación.
MANTENIMIENTO DEL CATÉTER: CUIDADOS DE ENFERMERÍA- 1.
Vigilar la morfología de las curvas de presión3,10,11.
Las variaciones pueden deberse a:
- –
Cambios en el estado del paciente.
- –
Artefactos.
- –
Amortiguación (burbujas de aire, coágulos en el extremo distal del catéter, acodaduras, enclavamiento del catéter).
- –
Variación de la posición del catéter o del paciente.
- –
- 2.
Recoger las presiones pulmonares siempre al final de la espiración.
- 3.
Mantener la permeabilidad del catéter y la línea para evitar obstrucciones y embolismos:
- –
Infusión de salino heparinizado para evitar la formación de coágulos.
- –
No extraer rutinariamente muestras de sangre de la vía de la arteria pulmonar10.
- –
No administrar rutinariamente líquidos a través de la vía de la arteria pulmonar.
- –
Atención a las conexiones para evitar la entrada de aire o el reflujo de sangre11.
- –
- 4.
Evitar la perfusión de soluciones hipertónicas y fármacos por el extremo distal para no lesionar la arteria pulmonar.
- 5.
Prevenir las lesiones relacionadas con el inflado del balón:
- –
Detener el inflamiento en cuanto aparezca posición de enclavamiento.
- –
Si se pierde o estropea la jeringuilla, nunca colocar otra mayor de 1 cc.
- –
Nunca dejar el globo hinchado, ni cerrar la llave de la jeringuilla de enclavamiento mientras se determina la PCP.
- –
Hinchar siempre con aire, nunca con líquido; puede ser irrecuperable e impedir el desinflado del balón.
- –
Desinflar el balón siempre al finalizar la medición de las presiones2,10.
- –
No realizar nunca lavado manual del sistema con el balón enclavado.
- –
La medición de la PCP no debe durar más de 2 minutos.
- –
- 6.
Prevenir la infección del catéter7:
- –
Observación rigurosa de asepsia, en la manipulación del catéter y los cambios de apósito.
- –
Cambio de apósito según protocolo del centro (o siempre que se encuentre sucio, húmedo o despegado), vigilando aparición de signos de flebitis o infección local.
- –
- 7.
Registrar por turno la profundidad de inserción del catéter, valiéndonos de las señales indicativas, y la cantidad de aire necesaria para producir posición de enclavamiento.
- 8.
La cápsula o transductor tiene que estar siempre a la altura de la línea media axilar, y debe calibrarse al comenzar cada turno de trabajo y cada vez que sospechemos unos valores o curvas poco fiables11.
- 9.
Monitorización electrocardiografía.
- 10.
En caso de hemoptisis, indicativa de perforación de arteria pulmonar, hay que colocar al paciente sobre el lado afecto para impedir que la sangre pase al otro pulmón7.
- 1.
Consultar en la historia clínica del enfermo la aparición de arritmias durante la introducción del catéter.
- 2.
Retirar el apósito y las suturas.
- 3.
Cerrar los sistemas de lavado.
- 4.
Comenzar a extraer el catéter lentamente vigilando la aparición de arritmias en el monitor. Hay que asegurarse de que el balón está completamente deshinchado al retirar.
- 5.
Comprimir localmente el punto de punción hasta cortar la hemorragia.
- 6.
Realizar cultivo de la punta del catéter si hay signos de infección, o siempre que el protocolo del centro lo requiera.
- 7.
Curar con un antiséptico y apósito estéril.
- 1.
Infarto pulmonar. Posibles causas:
- –
Con el tiempo el catéter se reblandece y alarga, pudiendo progresar hacia ramas más finas de la arteria pulmonar. Sospechar si cada vez necesitamos menos aire para amortiguar la curva.
- –
Persistencia del globo hinchado2.
Si en el monitor no desaparece la curva de la PCP habría que descartar una calibración deficiente o la presencia de burbujas en el sistema.
- –
- 2.
Rotura de arteria pulmonar. Es una complicación rara y se pude producir si el catéter se sitúa en una arteria de pequeño tamaño, se infla el globo en exceso o el catéter está muy introducido.
Como factores coadyuvantes tenemos la hipertensión pulmonar, la edad avanzada y la anticoagulación (propia o inducida con medicamentos).
- 3.
Arritmias. La extrasistolia auricular y ventricular se deben a irritación del endocardio producida por el catéter. Se observan en mayor medida durante el proceso de inserción del catéter, o si tras la inserción y colocación en la arteria pulmonar volviera al ventrículo. Se deben tener preparados el equipo de desfibrilación y lidocaína.
- 4.
Infecciones y tromboflebitis. Para prevenirlas es aconsejable:
- –
Evitar la permanencia del catéter más allá de lo que se estime estrictamente necesario, según estado clínico del paciente y utilidad del dispositivo (en el caso del Swan-Ganz no más de 72 horas).
- –
Cambio de apósito y cuidados del punto de inserción y cambio de sistemas cada 48-72 horas (según protocolo del centro), o antes si fuera necesario.
- –
Manipular lo menos posible el catéter y el sistema, utilizando siempre técnicas asépticas.
- –
- 5.
Anudamiento del catéter. No es una complicación frecuente, pero puede suceder que durante la inserción el catéter se enrolle sobre sí mismo en el lado derecho del corazón. Si esto sucede se debe extraer cuidadosamente después de desinflar el balón para desanudarlo.
- 6.
Microembolia. Se evita mediante el suministro continuo de solución heparinizada, la cual mantiene el catéter limpio de coágulos.
- 7.
Rotura del balón. Debemos sospecharla cuando encontremos poca resistencia al hinchar el balón, no se amortigüe la curva de PAP o aparezca sangre en el catéter del balón. Se produce por inflado excesivo del mismo o en catéteres que llevan mucho tiempo colocados. Se debe comprobar el estado del balón antes de la inserción. En ningún caso debe repetirse la insuflación por el riesgo de embolia gaseosa.
- 8.
Complicaciones derivadas del procedimiento de inserción del catéter: punción de la carótida, neumotórax, hematoma local, etc.