El Síndrome delDistrés Respiratorio del Adulto (SDRA) (1) sedefine como una grave y aguda alteración de la estructura yfunción pulmonar caracterizada por una severa hipoxemia, undescenso de la complianza pulmonar y de la capacidad residualfuncional debido a un infiltrado pulmonar difuso ocasionado por unaumento de la permeabilidad capilar pulmonar.
En 1967, Ashbaugh(2) describió por primera vez el SDRA,actualmente síndrome de distrés agudo. Estesíndrome, a pesar de los adelantos tecnológicos einvestigaciones experimentales, todavía presenta una elevadamorbi-mortalidad.
La intervenciónterapéutica del SDRA se centra en varios aspectos(1):
Diagnósticoy tratamiento de la causa desencadenante y enfermedad debase.
Optimizacióndel transporte de oxígeno a los tejidosperiféricos: corrigiendo a la mayor brevedad lainestabilidad cardiovascular. Russell et al, citados por Artigas,demostraron que los pacientes que fallecieron con SDRA presentabanvalores menores de transporte y consumo de oxígeno que losque sobrevivían (3).
Ventilaciónmecánica: tiene como objetivo normalizar el intercambiogaseoso procurando evitar un descenso del gasto cardíaco.Los pacientes con SDRA presentan un cortocircuito intrapulmonar queprovoca una hipoxemia refractaria a concentraciones moderadas deoxígeno inspirado, el intercambio gaseoso mejora al aumentarla concentración de oxígeno inspirado, lapresión alveolar media y la espiratoria final; sin embargo,estas medidas terapéuticas no están exentas deriesgo, pudiendo ser potencialmente nocivas cuando se mantienen unlargo período de tiempo.
Evitar lainfección pulmonar nosocomial asociada a ventilaciónmecánica: esta complicación produce un aumento dela mortalidad. Conviene recordar que la posición delpaciente en Decúbito Supino (DS) debe ser con unaincorporación aproximada de 45º para evitarmicroaspiraciones por reflujo gastroesofágico.Últimamente, se ha demostrado la utilidad de sondasnasogástricas finas para evitar el reflujo (4),así como la aspiración subglótica continua(5).
Asegurar unaadecuada nutrición.
Tratamientofarmacológico: la administración devasodilatadores por vía inhalatoria se basa en la idea dereducir la presión arterial pulmonar (aumentada por lavasoconstricción causada por la hipoxia alveolar y lahiperinsuflación pulmonar). Los principales fármacosinhalados son óxido nítrico y prostaciclina(6).
Colocacióndel paciente en una posición que garantice un adecuadointercambio gaseoso: el tratamiento postural es efectivo enpacientes con insuficiencia respiratoria aguda de diversaetiología (en patología pulmonar de predominiounilateral se ha demostrado que el decúbito lateral sobre elpulmón sano mejora la oxigenación por mejorar larelación ventilación/perfusión de dichopulmón), sin embargo, en pacientes con SDRA eldecúbito lateral no es eficaz porque los infiltradospulmonares no se distribuyen uniformemente, esto motivó lautilización del Decúbito Prono (DP) (7, 8)para mejorar el intercambio gaseoso al conseguir aumentar laperfusión sanguínea en aquellas áreas bienventiladas.
Parece que existen variosfactores que influyen en la mejoría observada en elintercambio de gases cuando se utiliza el DP como tratamientopostural: la redistribución de volumen pulmonar esmás homogénea(9), la movilidad de lasregiones diafragmáticas no dependientes mejoran, originandoun mayor número de unidades de pulmónventilables(10), la distribución de laventilación regional es más homogénea,mejorando la relación ventilación/perfusión(11, 12), la complianza pulmonar disminuye a expensasde la toracoabdominal produciendo una disminución delvolumen tidal pero con una distribución más uniforme(13). Otro factor a tener en cuenta, aunque seasecundario, es el aumento del drenaje de secrecionesbronquiales.
Las estrategiasterapéuticas actuales para el SDRA recomiendan elposicionamiento del paciente en DP como método eficaz paramejorar la relación ventilación/perfusión, sinaumentar riesgos durante la técnica de suprocedimiento.
Para realizar lavaloración del efecto terapéutico del tratamientopostural a DP, planteamos un estudio de pacientes diagnosticados deSDRA y con índice de lesión aguda pulmonar severa(14), estableciendo los siguientes objetivos:
1. Compararparámetros hemodinámicos y respiratorios:
Pre-post giro, DS a DPy pre-post giro DP a DS.
Durante la permanenciaen DP.
En DS previo a larealización del DP con DS tras la finalización delDP.
2. Estudiar lascomplicaciones asociadas al giro y durante la permanencia enDP.
MATERIAL YMÉTODO
Realizamos en la Unidad deCuidados Intensivos Polivalente del Hospital Universitario 12 deOctubre un estudio prospectivo descriptivo de 30 giros realizados a15 pacientes ingresados desde enero de 1999 a abril de 2000 conpatología médico-quirúrgica diagnosticadosdurante su estancia en UCI de SDRA, con Lung Injury Score (Murray)> 2,5 y con prescripción facultativa de colocacióna DP. La edad media de los pacientes fue de 55,4± 16,3años.
Se realizaron dosprotocolos, uno de Procedimiento del cambio posturalterapéutico de colocación a DP (Anexo I) y otrode los Cuidados enfermeros específicos del pacienteposicionado en DP (Anexo II), basados en la evolucióndel desarrollo técnico del posicionamiento a DP, asícomo, en los cuidados de enfermería del Servicio de MedicinaIntensiva de la Corporació Sanitaria Parc Taulí. Enun estudio llevado a cabo desde noviembre de 1993 a abril de 1997,demostraron una disminución de las complicaciones derivadasde la técnica de giro y permanencia en DP, y unareducción del tiempo de realización de latécnica y de los recursos humanos(15).
El personal deenfermería de nuestra Unidad fue entrenado en larealización de estos protocolos mediante laparticipación en seminariosteórico-prácticos.
Para la recogida de datos sediseñó una hoja de registro que aportaba la siguienteinformación objetiva:
Datos defiliación.
Diagnostico de laenfermedad de base.
Fecha y númerode giro a DP.
Datoshemodinámicos: frecuencia cardíaca (FC),tensión arterial media (TAM), presión venosa central(PVC) y datos respiratorios: relación presiónarterial de oxígeno/fracción inspiratoria deoxígeno (PaO2/FIO2), presiónarterial de dióxido de carbono (PCO2), pH,volumen corriente o tidal (VT) y saturación deO2 (Sat O2). Estos datos se registraban en DSprevio al giro a DP (DS1), tras la colocación inmediata a DP(DP), durante la permanencia en DP: a las dos horas del giro(DP2h), a las 24 horas (DP24h) y a las 48 horas (DP48h), en DPprevio al giro a DS (DPp), tras la colocación inmediata a DS(DS2) y a las dos horas del posicionamiento final a DS(DS2h).
Complicaciones durantelas maniobras de giro: pérdida de tubo orotraqueal(TOT)/cánula de traqueostomía, sondajenasogástrico (SNG), sondaje vesical, tubos de tórax,drenajes y accesos vasculares.
Complicaciones durantela permanencia en DP: aparición de edema palpebral y/oconjuntival, úlceras por presión (UPP), sulocalización y estadio, e intolerancia a nutriciónenteral (según el protocolo de nutrición enteral denuestra Unidad).
La hoja de registro eraúnica para cada paciente y giro, su cumplimentaciónera realizada por la enfermera responsable del paciente.
El estudioestadístico de las variables hemodinámicas yrespiratorias se realizó mediante el análisis decomparación de medias apareadas:
* Pre-post giro DS1-DP ypre-post giro DPp-DS2.
* Relación con eltiempo de permanencia:
Comparando DS1 con eltiempo en que el paciente está en DP: DS1-DP, DS1-DP2h,DS1-DP24h, DS1-DP48h.
Comparando el DP enorden creciente al tiempo de permanencia: DP-DP2h, DP2h-DP24h,DP24h-DP48h.
* Pre-postrealización del tratamiento postural a DP:DS1-DS2h.
Las complicaciones asociadasal procedimiento de giro y a la permanencia en DP se analizaronmediante un estudio estadístico descriptivo.
Los criterios deexclusión de los pacientes del estudio fueron lossiguientes: criterios funcionales de obstruccióncrónica al flujo aéreo severo diagnosticado antes delingreso actual, pacientes neumonectomizados, los portadores decatéter de monitorización craneal y los intervenidosrecientemente o con herida quirúrgica abierta.
RESULTADOS
Tras realizar lacomparación de medias apareadas de las variableshemodinámicas: TAM, FC y PVC, no apareció ningunadiferencia significativa pre-post giro, ni durante la permanenciaen DP, ni pre-post tratamiento postural.
Los resultados de lacomparación de medias apareadas de las variablesrespiratorias, fueron los siguientes:
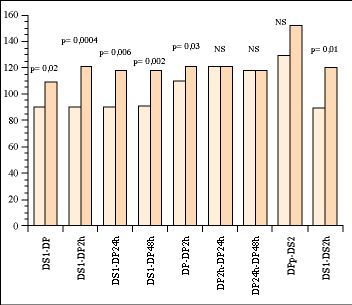
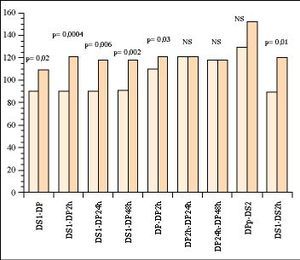
Se produce un aumentode la PaO2/FiO2 estadísticamentesignificativo, pre-post giro DS1-DP (p= 0,02), cuando se compara DScon el aumento del tiempo en DP, DS1-DP2h, DS1-DP24h, DS1-DP48h,también cuando se compara DP-DP2h y cuando se relacionaDS1-DS2h. No aparece relación estadísticamentesignificativa en DP2h-DP24h, DP24h-DP48h, ni en DPp-DS2 (Fig.1).
Figura1.Comparación de los cambios producidos en el cocientede oxigenación PaO2/FIO2) pre ypostgiro, DS y DP con el paso del tiempo, DP y el tiempo depermanencia, pre y post-realización del cambio posturtal(DS1-DS2h)
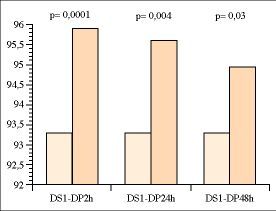
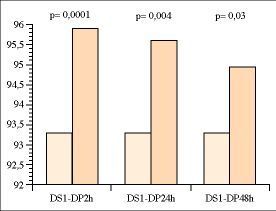
Se produce unincremento estadísticamente significativo de lasaturación de O2 en DS1-DP2h, DS1-DP24h yDS1-DP48h, en el resto de las comparaciones planteadas no seproduce ninguna relación estadísticamentesignificativa (Fig. 2).
Figura2.Incrementossignificativos de la Sat O2 entre DS1 y DP24h yDP48h.
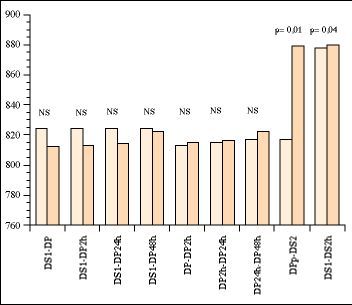
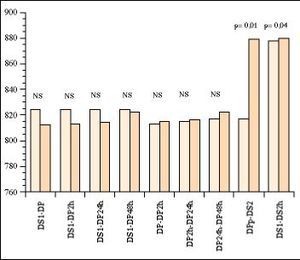
Se observa un aumentoestadísticamente significativo en el Volumen Corriente enDPp-DS2 y en DS1-DS2h (Fig. 3), manteniendo la misma modalidadventilatoria (CMV regulada por presión o PC en igual oinferior valor).
Figura3.Variaciones enel Vt pre y postgiro, DS y DP con el paso del tiempo, DP y eltiempo de permanencia, pre y post-realización del cambiopostural (DS1-DS2h).
La pCO2disminuye, acercándose a la significaciónestadística (p< 0,05) en DP-DP2h (p= 0,05) y en DS1-DS2h(p= 0,07).
En el pH no se observaninguna relación estadísticamentesignificativa.
Con respecto a lascomplicaciones asociadas al procedimiento de giro, no seregistró ninguna pérdida accidental de tuboorotraqueal/cánula de traqueostomía, sondajenasogástrico, sonda vesical, tubos de tórax, drenajesni de accesos vasculares.
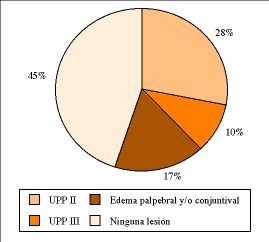
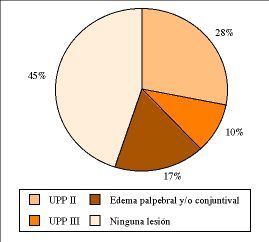
Durante la permanenciadel paciente en DP, apareció edema palpebral y/oconjuntival en un 17,24% de los casos, úlceras porpresión en estadío II en un 27,58%, en estadíoIII el 10,34% (Fig. 4) y el 58,62% presentaron intolerancia a lanutrición enteral.
Figura4.Porcentaje delesiones producidas durante la permanencia en decúbitoprono.
DISCUSION
La experiencia basada en losestudios realizados con el DP (1), demuestra que larespuesta en la mejoría de la oxigenación esrápida, de tal forma que si un paciente no muestra unamejoría en una o dos horas ya no lo va a hacer, aunquesí puede aparecer en giros posteriores, concluyendo que eltipo y grado de respuesta es variable en el mismo paciente y a lolargo del tiempo.
Martínez M,basándose en su experiencia del tratamiento postural en DPmantiene que, prácticamente en ningún caso, seobtienen modificaciones significativas de los efectos del pronosobre la PCO2 y la hemodinámica pulmonar(1). En nuestro estudio se observa unadisminución de la PCO2, clínicamente significativa, alas dos horas de permanencia en DP y tras la realización dela técnica.
Es notorio la buenatolerancia del paciente a este procedimiento, tanto en la maniobrade giro como durante la permanencia en DP. También elpersonal de enfermería manifiesta la facilidad de larealización de la técnica aunque el pacienteesté muy instrumentado.
No podemos afirmar que lascomplicaciones observadas: intolerancia a la nutriciónenteral, aparición de UPP y edema palpebral y/o conjuntival,sean debidas única y exclusivamente al DP, porque losresultados obtenidos no permiten establecer una relación decausalidad, aunque en otros estudios relacionan (15)directamente el DP con la aparición de edemafacial.
En la actualidad,todavía no existe una respuesta clara sobre el tiempo que hade permanecer en DP un paciente, ya que la mayor parte de laspublicaciones siguen protocolos arbitrarios en cuanto al tiempo depermanencia. En nuestro estudio, los pacientes han permanecido 48horas en DP y, basándonos en los resultados obtenidos,creemos que el enfoque de estudios posteriores en cuanto al tiempode permanencia en DP, debería oscilar entre las dos horas ylas 24 horas del DP porque a partir de ese momento, el cociente deoxigenación aunque se mantenga no se va aincrementar.
CONCLUSIONES
1. No se observanalteraciones hemodinámicas durante el giro y permanencia enDP.
2. El cumplimiento delprotocolo del giro evita pérdidas accidentales de: tuboendotraqueal, cánula de traqueostomía, sondajegástrico y vesical, tubos de tórax, drenajes yaccesos vasculares.
3. Durante la permanencia enDP mejoran los parámetros respiratorios, obteniendo el mejorresultado del cociente de oxigenación a las dos horas delDP.
4. Tras el tratamientopostural se produce un aumento del cociente de oxigenación ydel volumen corriente.
ANEXO I.PROCEDIMIENTO DEL CAMBIO POSTURAL TERAPÉUTICO: DECUBITOPRONO
Recursoshumanos
Distribuciónsegún categorías profesionales
Un médico, enel cabecero encargado de dirigir el proceso.
Dos enfermeras, una encada lateral de la cama cerca del cabecero.
Dos celadores, uno encada lateral de la cama.
Un auxiliar deenfermería, circulante.
Recursosmateriales
Cama articulada quepermita posición antitrendelemburg.
Tres almohadas, largasy finas.
Cincoalmohadillas.
Sábanas.
Pulsioximetría.
Alargadera y llaves detres pasos.
Esparadrapo.
Electrodos.
Aspirador desecreciones.
Ambú ymascarilla conectado a O2.
Carro de paradas en elbox.
Método
1. Preparación ycomprobación del buen funcionamiento delmaterial.
2. Informar al personalimplicado en el procedimiento de giro.
3. Informar al resto delpersonal de la Unidad.
4. Informar al paciente, siestá consciente.
5. Asegurar lafijación de TOT, SNG, drenajes y accesos vasculares,almohadillando las zonas de presión.
6. Cuidados oculares consolución salina y lubrifilm.
7. Si presentacirugía abdominal, realizar valoración de laherida.
8. Si presenta drenajes,vaciar y colocar bolsas colectoras abiertas.
9. Suspendernutrición enteral y colocar la SNG a bolsa.
10. Conectar la alargaderaal cono de la vía previamente purgada con la soluciónvasoactiva que se esté perfundiendo. Si tuviera variasdrogas vasoactivas se conectarán todas a la misma luzmediante llave de tres pasos, purgando en este caso la alargaderacon aquella solución vasoactiva que indique elmédico.
11. Sedo-relajar al pacientesegún indicación médica.
12. Aumentar laFiO2 a 100%. Aspirar secreciones por TOT yboca.
Procedimiento degiro
1. Liberar las tubuladurasdel respirador.
2. Alinear la cama y retirarmódulo de colchón de agua de la zonasacra.
3. Distribución delpersonal alrededor de la cama.
4. El médico situadoen el cabecero es el que dirige todo el proceso y estáencargado de sujetar el TOT y la SNG (si el paciente va a girarsobre su lado derecho, se sujetará el TOT y la SNG con lamano izquierda y con la derecha la zona cervico-occipital yviceversa).
5. Colocar el sensor depulsioximetría en la mano hacia donde se vaya a desplazar alpaciente.
6. Desplazar al pacientehacia el lado de la cama donde tenga mayor número de accesosvasculares y/o drenajes para facilitar el giro y evitar el cruce decables.
7. Quitar lamonitorización ECG, retirando los electrodos.
8. Colocar el brazo delpaciente que queda en el centro de la cama junto al cuerpo con lapalma de la mano hacia arriba y bajo el glúteo (evitaluxación de hombro), y la pierna siempre recta.
9. Colocar dos almohadas,una a la altura de la cintura escapular y otra a la altura de lacintura pélvica.
10. Colocar al paciente enDL flexionando la pierna situada en la parte más externa dela cama.
11. Pasar la sonda vesicalbajo la pierna que se flexiona.
12. Acompañar alpaciente durante el giro hasta DP.
13. Monitorizaradecuadamente.
14. Centrar al paciente enla cama recolocando las almohadas de la cintura escapular ypélvica.
ANEXO II.CUIDADOS ESPECIFICOS DEL PACIENTE POSICIONADO EN DP
15. Verificar la correctaventilación mediante la auscultación de ambos campospulmonares.
16. Colocar el resto de lasalmohadas y almohadillas (cabeza, brazos, empeine y muslos opiernas).
17. Revisar accesosvasculares, sondas y drenajes.
18. Aspirar secreciones siprecisa y modificar la FiO2 situándolaen el valor previo al cambio
19. Colocar la cama enantitrendelemburg.
20. Reiniciar lanutrición enteral.
Colocación dealmohadas
Cinturaescapular, para reducir la presión del peso del cuerposobre las mamas y evitar las complicaciones tardías, comonecrosis de pezón.
Cinturapélvica, alivia la presión del peso a laarticulación coxofemoral, además de evitar lahiperextensión lumbar y facilitar la ventilación,reduciendo la presión sobre el diafragma.
Empeine,con las rodillas en ligera flexión para mantener los pies enposición neutra, evitando que los dedos toquen la superficiede la cama.
Colocación dealmohadillas
Cabeza,facilita su movilización y evita la hiperextensióndel cuello.
Brazos,flexionando los codos en ángulo recto, uno hacia arriba conrotación externa y otro hacia abajo con rotacióninterna. La cabeza siempre se dirigirá hacia el brazoflexionado hacia arriba.
Muslos opiernas, para evitar que la rodilla apoye en la superficie dela cama.
Cuidados oculares cadados horas
Cambios posturales decabeza y brazos cada dos horas, al igual que las movilizaciones delresto de las almohadas
El cambio postural de cabezase debe realizar de la siguiente forma: cuando la cabeza delpaciente esté en lateral derecho se debe introducir la manoizquierda por debajo de la cara para sujetar el TOT y SNG, mientrasque con la mano derecha se sujeta la zona cervico-occipital, yviceversa.
Higiene diaria de pacientes endecúbito prono
Se realizará de lado,siempre que su situación hemodinámica lo permita,igual que cuando está en DS.
Distribución delos recursos humanos según categorías
Una enfermera, en elcabecero de la cama.
Un auxiliar deenfermería, en el lado de la cama al que mira elpaciente.
Dos celadores, en ellado de la cama que no mira el paciente.
Procedimiento
1. Alinear los brazos delpaciente a lo largo del cuerpo.
2. Retirar las almohadas yalmohadillas.
3. Colocar el brazo hacia elque no mira el paciente junto al cuerpo, con la palma de la manohacia arriba y bajo el glúteo (evita luxación dehombro).
4. Flexionar la pierna haciala que mira el paciente para colocarlo en DL.
5. Realizar la higiene(parte anterior de tórax, abdomen y genitales), retirarsábana sucia y colocar la limpia, igual que cuandoestá en DS.
6. Volver a colocar enDP.
7. Realizar el cambiopostural de cabeza hacia el lado contrario al que estabamirando.
8. Realizar cambio delateral de la cama entre celadores y auxiliar deenfermería.
9. Colocar el brazo hacia elque no mira el paciente junto al cuerpo, con la palma de la manohacia arriba y bajo el glúteo.
10. Flexionar la piernahacia la que mira el paciente para colocarlo en DL.
11. Retirar la sábanasucia y colocar la limpia.
12. Colocar las almohadas ala altura de la cintura escapular y pélvica.
13. Volver a colocar enDP.
14. Centrar las almohadas demanera que queden bajo la cintura escapular y pélvica delpaciente.
15. Colocar el resto dealmohadas y almohadillas.