La fragilidad presente al ingreso hospitalario y los estresores a los que son sometidos los pacientes durante su estancia, pueden incrementar la dependencia al alta del hospital.
ObjetivosEvaluar la validez predictiva de la Clinical Frailty Scale-España (CFS-España) sobre el incremento de la dependencia a 3 y 12 meses (m) del alta hospitalaria.
MetodologíaEstudio de cohorte multicéntrico en 2020-2022. Incluidos pacientes con estancia >48h en unidades de cuidados intensivos (UCI) y no COVID-19. Variables: fragilidad previa al ingreso (CFS-España). Sexo, edad, días de estancia (UCI y hospital), dependencia al ingreso y a 3m y 12m del alta (Índice de Barthel), debilidad muscular (Medical Research Council Scale sum score <48), reingresos hospitalarios. Estadística: descriptiva y análisis multivariante.
ResultadosSe incluyeron 254 casos. El 39% fueron mujeres y la mediana [Q1-Q3] de edad fue de 67 [56-77] años. SAPS 3 al ingreso (mediana[Q1-Q3]): 62[51-71] puntos.
Pacientes frágiles al ingreso (CFS-España 5-9): 58 (23%). Dependencia al ingreso (n=254) vs. 3m del alta hospitalaria (n=171) vs. 12m del alta hospitalaria (n=118): 1) Barthel 90-100: 82% vs. 68% vs. 65%. 2) Barthel 60-85: 15% vs. 15% vs. 20%. 3) Barthel 0-55: 3% vs. 17% vs. 15%.
En el análisis multivariante, ajustado por las variables registradas, observamos que los pacientes frágiles al ingreso (CFS-España 5-9) tienen 2,8 veces (IC95%: 1,03-7,58; p=0,043) más posibilidades de incrementar la dependencia (Barthel 90-100 a <90 o Barthel 85-60 a <60) a 3m del alta (respecto al ingreso) y 3,5 veces (IC95%: 1,18-10,30; p=0,024) más posibilidades de incrementar dependencia a 12m del alta. Además, por cada punto adicional de CFS-España se multiplica por 1,6 (IC95%: 1,01-2,23; p=0,016) la posibilidad de incrementar la dependencia en los 12m siguientes al alta.
ConclusionesLa CFS-España al ingreso puede predecir un incremento de la dependencia a los 3m y 12m del alta del hospital.
The frailty present at hospital admission and the stressors to which patients are subjected during their stay may increase dependency at hospital discharge.
ObjectivesTo assess the predictive validity of the Clinical Frailty Scale-Spain (CFS-Spain) on increased dependency at 3 and 12 months (m) after hospital discharge.
MethodologyMulticentre cohort study in 2020-2022. Including patients with >48h stay in intensive care units (ICU) and non-COVID-19. Variables: pre-admission frailty (CFS-Spain). Sex, age, days of stay (ICU and hospital), dependency on admission and at 3m and 12m after discharge (Barthel Index), muscle weakness (Medical Research Council Scale sum score <48), hospital readmissions. Statistics: descriptive and multivariate analysis.
Results254 cases were included. Thirty-nine per cent were women and the median [Q1-Q3] age was 67 [56-77] years. SAPS 3 on admission (median [Q1-Q3]): 62 [51-71] points.
Frail patients on admission (CFS-SAPS 5-9): 58 (23%). Dependency on admission (n=254) vs. 3m after hospital discharge (n=171) vs. 12m after hospital discharge (n=118): 1) Barthel 90-100: 82% vs. 68% vs. 65%. 2) Barthel 60-85: 15% vs. 15% vs. 20%. 3) Barthel 0-55: 3% vs. 17% vs 15%.
In the multivariate analysis, adjusted for the variables recorded, we observed that frail patients on admission (CFS-Spain 5-9) are 2.8 times (95%CI: 1.03-7.58; p=0.043) more likely to increase dependency (Barthel 90-100 to <90 or Barthel 85-60 to <60) at 3m post-discharge (with respect to admission) and 3.5 times (95%CI: 1.18-10.30; p=0.024) more likely to increase dependency at 12m post-discharge. Furthermore, for each additional CFS-Spain point there is a 1.6-fold (95%CI: 1.01-2.23; p=0.016) greater chance of increased dependency in the 12m following discharge.
ConclusionsCFS-Spain at admission can predict increased dependency at 3m and 12m after hospital discharge.
La valoración de la fragilidad es un concepto desarrollado para describir el grado de deterioro del organismo con el paso del tiempo. La aplicación inicial es para pacientes ancianos. Muchos autores han evaluado la validez predictiva de la escala Clinical Frailty Scale (CFS) sobre la mortalidad o el alta del anciano a un centro de larga estancia, tras un ingreso hospitalario. Pocos autores han valorado la validez predictiva de esta escala sobre el incremento de la dependencia.
Qué aportaEn el presente artículo evaluamos la validez predictiva de la versión española de la CFS, la Clinical Frailty Scale-España (CFS-España), sobre el incremento de la dependencia en pacientes que han tenido un ingreso en cuidados intensivos de adultos, independientemente de la edad, no solo en los ancianos. Los resultados ponen de manifiesto la posibilidad de utilizar estas escalas, para poder evaluar la fragilidad de todo paciente que ingresa en cuidados intensivos, y poder predecir cómo afectará a su dependencia al alta del hospital.
Implicaciones para la prácticaSegún los resultados obtenidos, aplicar la CFS-España a los pacientes, nos permitirá detectar a pacientes vulnerables o frágiles. De esta manera, podremos priorizar y planificar cuidados dirigidos a evitar la pérdida de capacidad en estos pacientes, más susceptibles de un mayor deterioro.
La fragilidad se puede definir como un síndrome que incluye alteraciones sistémicas, comorbilidades, deterioro fisiológico y desregulación del equilibrio metabólico1. No es una enfermedad, sino la descripción del grado de deterioro de nuestro organismo por la edad2. Por ello, la fragilidad es un concepto desarrollado por geriatras, que se asocia con la edad, pero también se ha relacionado con enfermedades crónicas, por lo que podría manifestarse en pacientes de menor edad, que podrían ser más susceptibles a enfermedades críticas y fallo multiorgánico, como consecuencia de estas enfermedades3.
La exposición de un individuo frágil a factores estresantes, incrementa el riesgo de discapacidad u otros resultados adversos, como hospitalización o muerte4. Los pacientes frágiles tienen mayor riesgo de estancias hospitalarias prolongadas, de ingreso en las unidades de cuidados intensivos (UCI) y, por lo tanto, ver afectada su calidad de vida al alta del hospital5,6. La fragilidad, junto con otros factores como edad, comorbilidades, días de ventilación mecánica, de estancia en UCI, delirio, baja movilidad de los pacientes y la debilidad muscular adquirida en UCI, se ha asociado al llamado síndrome post-UCI7–9. Este síndrome puede afectar al 64% de los pacientes supervivientes de la UCI a los 3 meses del alta hospitalaria y hasta el 56% de los supervivientes al año7, siendo también la causa de reingreso o fallecimiento del 47% de los pacientes durante el primer año del alta10. Una detección precoz del paciente frágil, podría favorecer la prevención del síndrome.
Se han definido hasta 67 instrumentos para evaluar la fragilidad11 y la más utilizada y referenciada, tanto en pacientes ancianos como en pacientes críticos, es la Clinical Frailty Scale (CFS) desarrollada y validada por Rockwood et al.12 en el segundo estudio canadiense de salud y envejecimiento [Canadian Study of Health and Aging] en 2005. A esta escala, inicialmente con 7 niveles, los autores incorporaron dos niveles más en 2007. Además, a partir de 2020, los individuos que se encontraban en el nivel 4, pasaron de ser vulnerables a ser considerados pacientes con fragilidad muy leve, aunque la definición del nivel se mantuvo invariable13.
Tras un proceso de adaptación al español de la CFS, mediante la traducción, retrotraducción, concordancia y prueba piloto, se obtuvo la Clinical Frailty Scale-España14 (CFS-España). Siguiendo con el proceso de validación, el objetivo de este estudio es evaluar la validez predictiva, de la versión española de la CFS, sobre el incremento de la dependencia, tras el alta del hospital, de los pacientes que han ingresado en UCI.
MetodologíaEstudio observacional prospectivo multicéntrico, en el que han participado un total de 5 UCI. Se incluyeron a aquellos pacientes mayores de edad que consintieron participar, con una estancia en la UCI superior a 48 horas y que ingresaron entre enero de 2020 y diciembre de 2022. No se han incluido pacientes con sospecha de muerte inminente o con COVID-19.
Las 5 unidades participantes pertenecen a hospitales públicos universitarios de la red sanitaria española, de 4 comunidades autónomas (Asturias, Canarias, Cataluña y Madrid). Cuatro de estos hospitales son grandes (más de 500 camas) y uno mediano (entre 200 y 500 camas). Tres unidades son polivalentes, una quirúrgica y otra de cirugía cardiaca. Solo en una unidad disponían de protocolo de movilización precoz y en 2 unidades disponían de fisioterapeuta en la plantilla de la UCI.
A los pacientes incluidos en el estudio se les siguió durante su estancia en UCI, en el hospital y hasta 1 año después del alta hospitalaria, mediante revisiones telefónicas a los 3, 6, 9 y 12 meses.
Variables del estudioAl ingreso en UCI, se registraron las características demográficas de los pacientes (edad, sexo, peso y altura). También se registraron los ingresos, hasta un año antes, en un hospital de agudos y/o en una UCI. Se evaluó la situación basal, previa al ingreso en el hospital, de dependencia con el índice de Barthel15,16 y de fragilidad con la Clinical Frailty Scale-España14. Se registraron las comorbilidades, con el índice de comorbilidad de Charlson17, y el nivel de gravedad, con el Simplified Acute Physiology Score 318 (SAPS 3).
Diariamente, durante la estancia en la UCI, se registró el nivel máximo y mínimo de sedación/agitación, medido con la Richmond Agitation Sedation Scale (RASS)19; dolor, medido con la escala numérica o Escala de conductas indicadoras de dolor (ESCID)20; presencia de delirio, valorado con Confusion Assessment Method in Intensive Care Units (CAM-ICU)21; movilización activa fuera de la cama, medida con la escala de movilidad de intensivos (IMS-Es ≥ 4)22; evolución del fallo orgánico, mediante Sequential Organ Failure Assessment score (SOFA)23, y la necesidad de ventilación mecánica invasiva.
Desde que el paciente estaba consciente y colaborador, se midió semanalmente la fuerza muscular, mediante la Medical Research Council Scale sum score, para detectar signos de debilidad (MRC-SS <48), siguiendo el protocolo de Hermans24, hasta el alta del hospital.
Tras el alta del hospital, en las revisiones telefónicas, se registró el peso y los ingresos en los 3 meses anteriores en un hospital de agudos y/o una UCI. Además, se evaluó el nivel de dependencia (índice de Barthel15) y nivel de fragilidad (CFS-España) en el momento de la llamada.
Tanto los datos registrados al ingreso, como los datos registrados en los seguimientos telefónicos, fueron obtenidos del propio paciente o de un familiar cercano. En caso de que el informante fuera un familiar, los datos fueron verificados posteriormente con el propio paciente, salvo en aquellos con deterioro cognitivo.
Descripción de herramientasTras obtener el permiso de los autores de la escala Clinical Frailty Scale12,13 y un proceso de adaptación transcultural, Arias-Rivera et al. obtuvieron la Clinical Frailty Scale-España14 en 2020. Esta escala evalúa, a través de 9 niveles, el estado funcional de la persona a través de su actividad física o entrenamientos, de la movilidad y de las habilidades básicas e instrumentales. Cuanto mayor es el nivel en el que se sitúa al paciente, mayor es la fragilidad. En los niveles 1 al 3, se sitúa a los pacientes considerados no frágiles, en el nivel 4 se encuentran los considerados como vulnerables y en los niveles 5 al 8 se incluye a los pacientes frágiles. En el nivel 9, se sitúa a los pacientes terminales, con una esperanza de vida de menos de 6 meses. La descripción de cada uno de los niveles puede verse en la figura 1.
El índice de Barthel15,16 es un instrumento que valora la función física o la dependencia de los pacientes respecto a algunas actividades básicas. A cada actividad se le asignan puntuaciones de 0, 5, 10 o 15. El rango global varía en 0 (completamente dependiente) y 100 (completamente independiente). En el presente estudio se han considerado 3 estratos para evaluar el incremento de la dependencia. El primer estrato fue determinado en 90-100 puntos, basándonos en el documento de consenso, del Ministerio de Sanidad de España25, sobre prevención de la fragilidad en personas mayores. En este documento, se establece una estrategia de detección precoz e intervención en la población con Barthel igual o superior a 90. En el segundo estrato se consideró a los pacientes con dependencia moderada (60-85 puntos) y el tercer estrato englobó a los pacientes con Barthel inferior a 60, por ser los pacientes con mayor dependencia en las actividades básicas16.
Análisis estadísticoLas variables se describen como mediana y rango intercuartílico [Q1-Q3] o media y desviación estándar (DE) para las variables cuantitativas (en función del comportamiento paramétrico de las mismas). Para las variables cualitativas se utilizan las frecuencias absolutas (n) y relativas (%). La normalidad de las variables se evaluó mediante la prueba de Kolmogorov-Smirnov. Se considera como estadísticamente significativa una p <0,05 y se aporta el intervalo de confianza del 95% en los test utilizados.
La comparativa entre pacientes no frágiles (CFS-España 1-4) y frágiles (CFS-España 5-9), al ingreso o tras el alta hospitalaria, se ha realizado con el T test o U de Mann-Whitney, según normalidad de las variables cuantitativas y las variables cualitativas con la prueba de Chi cuadrado.
Para la evaluación de la validez predictiva de la escala CFS-España con respeto al incremento de la dependencia tras el alta del hospital, se ha realizado un análisis multivariante donde se han incluido las variables significativas en el univariante o si se ha considerado una variable de interés para nuestra variable dependiente, el incremento de dependencia. Se ha considerado incremento de dependencia si se pasaba de Barthel 90-100 a Barthel <90 o de Barthel 85-60 a Barthel <60. Se planteó la realización de un modelo de regresión logística tras comprobarse que el modelo resultante incluía un número de casos suficientemente alto para aplicar este modelo de regresión. Además, la variable dependiente cumple con la condición categórica, no hay multicolinealidad significativa entre las variables independientes, la relación es lineal en el logit y los datos son independientes. Estos hallazgos respaldan la aplicación adecuada de la regresión logística múltiple en el análisis de los datos.
Para el análisis de los datos se ha utilizado el paquete estadístico SPSS Statistics para Windows (versión 23.0 IBM Corp; EE. UU.) y el programa Stata® (versión IC14, StataCorp LLC; EE. UU.).
Consideraciones éticasEste estudio ha sido aprobado por el comité de ética del hospital de referencia (CEIm19/42) y por los comités de ética o comisiones de viabilidad de los centros colaboradores (según criterio de cada centro). Fue necesario el consentimiento del paciente para ser incluido en el estudio, o de su familiar más cercano, mientras este no pudiera dar su consentimiento personalmente.
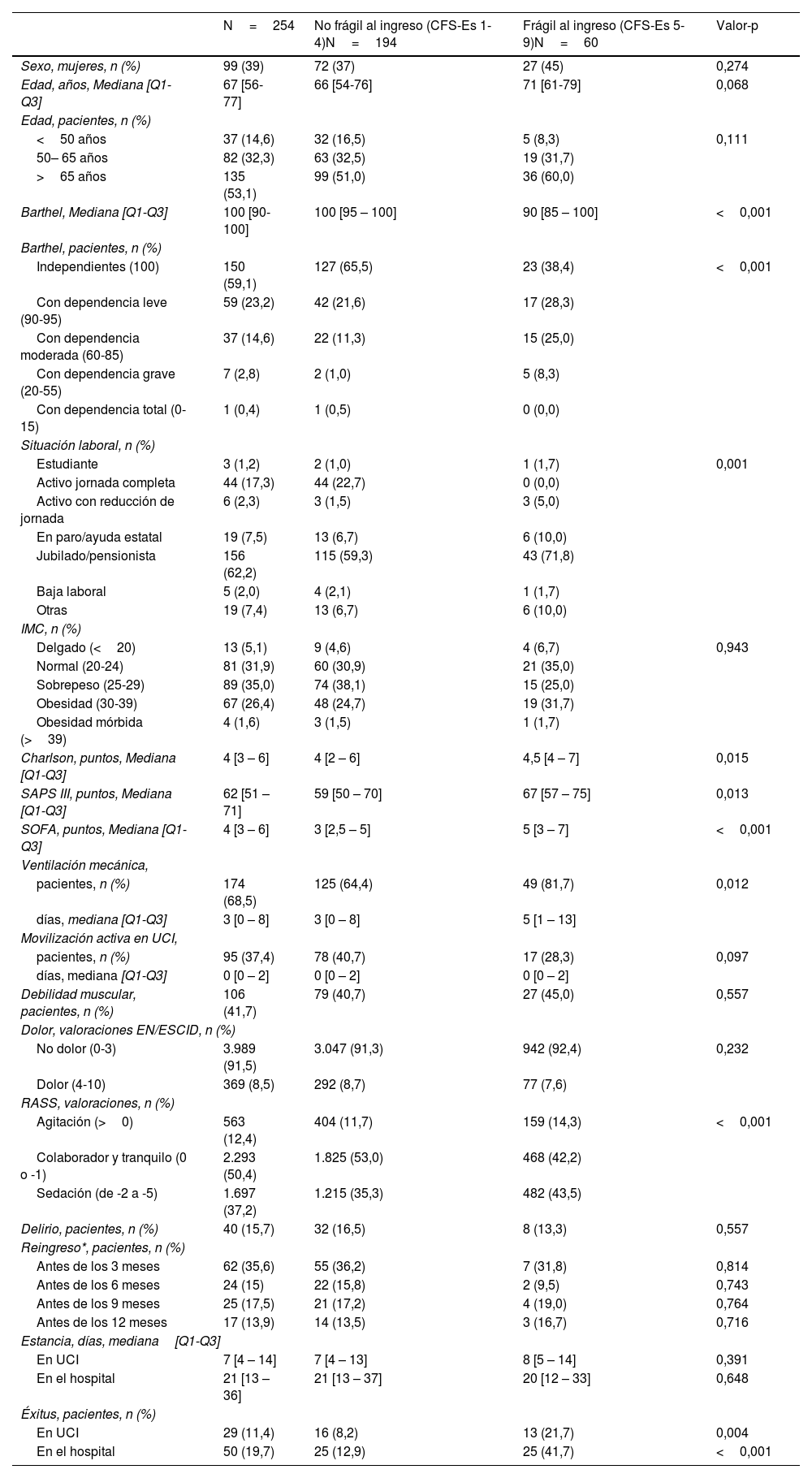
ResultadosSe incluyeron a 254 pacientes. En la tabla 1 se muestran las características basales al ingreso en la UCI, la mediana de edad [Q1-Q3] fue 67 [56 - 77] años y 119 pacientes (46,9%) fueron menores de 65 años. Observamos que los pacientes frágiles tenían mayores niveles de dependencia, más comorbilidades y mayor gravedad al ingreso en UCI.
Descriptivos de la población
| N=254 | No frágil al ingreso (CFS-Es 1-4)N=194 | Frágil al ingreso (CFS-Es 5-9)N=60 | Valor-p | |
|---|---|---|---|---|
| Sexo, mujeres, n (%) | 99 (39) | 72 (37) | 27 (45) | 0,274 |
| Edad, años, Mediana [Q1-Q3] | 67 [56-77] | 66 [54-76] | 71 [61-79] | 0,068 |
| Edad, pacientes, n (%) | ||||
| <50 años | 37 (14,6) | 32 (16,5) | 5 (8,3) | 0,111 |
| 50– 65 años | 82 (32,3) | 63 (32,5) | 19 (31,7) | |
| >65 años | 135 (53,1) | 99 (51,0) | 36 (60,0) | |
| Barthel, Mediana [Q1-Q3] | 100 [90-100] | 100 [95 – 100] | 90 [85 – 100] | <0,001 |
| Barthel, pacientes, n (%) | ||||
| Independientes (100) | 150 (59,1) | 127 (65,5) | 23 (38,4) | <0,001 |
| Con dependencia leve (90-95) | 59 (23,2) | 42 (21,6) | 17 (28,3) | |
| Con dependencia moderada (60-85) | 37 (14,6) | 22 (11,3) | 15 (25,0) | |
| Con dependencia grave (20-55) | 7 (2,8) | 2 (1,0) | 5 (8,3) | |
| Con dependencia total (0-15) | 1 (0,4) | 1 (0,5) | 0 (0,0) | |
| Situación laboral, n (%) | ||||
| Estudiante | 3 (1,2) | 2 (1,0) | 1 (1,7) | 0,001 |
| Activo jornada completa | 44 (17,3) | 44 (22,7) | 0 (0,0) | |
| Activo con reducción de jornada | 6 (2,3) | 3 (1,5) | 3 (5,0) | |
| En paro/ayuda estatal | 19 (7,5) | 13 (6,7) | 6 (10,0) | |
| Jubilado/pensionista | 156 (62,2) | 115 (59,3) | 43 (71,8) | |
| Baja laboral | 5 (2,0) | 4 (2,1) | 1 (1,7) | |
| Otras | 19 (7,4) | 13 (6,7) | 6 (10,0) | |
| IMC, n (%) | ||||
| Delgado (<20) | 13 (5,1) | 9 (4,6) | 4 (6,7) | 0,943 |
| Normal (20-24) | 81 (31,9) | 60 (30,9) | 21 (35,0) | |
| Sobrepeso (25-29) | 89 (35,0) | 74 (38,1) | 15 (25,0) | |
| Obesidad (30-39) | 67 (26,4) | 48 (24,7) | 19 (31,7) | |
| Obesidad mórbida (>39) | 4 (1,6) | 3 (1,5) | 1 (1,7) | |
| Charlson, puntos, Mediana [Q1-Q3] | 4 [3 – 6] | 4 [2 – 6] | 4,5 [4 – 7] | 0,015 |
| SAPS III, puntos, Mediana [Q1-Q3] | 62 [51 – 71] | 59 [50 – 70] | 67 [57 – 75] | 0,013 |
| SOFA, puntos, Mediana [Q1-Q3] | 4 [3 – 6] | 3 [2,5 – 5] | 5 [3 – 7] | <0,001 |
| Ventilación mecánica, | ||||
| pacientes, n (%) | 174 (68,5) | 125 (64,4) | 49 (81,7) | 0,012 |
| días, mediana [Q1-Q3] | 3 [0 – 8] | 3 [0 – 8] | 5 [1 – 13] | |
| Movilización activa en UCI, | ||||
| pacientes, n (%) | 95 (37,4) | 78 (40,7) | 17 (28,3) | 0,097 |
| días, mediana [Q1-Q3] | 0 [0 – 2] | 0 [0 – 2] | 0 [0 – 2] | |
| Debilidad muscular, pacientes, n (%) | 106 (41,7) | 79 (40,7) | 27 (45,0) | 0,557 |
| Dolor, valoraciones EN/ESCID, n (%) | ||||
| No dolor (0-3) | 3.989 (91,5) | 3.047 (91,3) | 942 (92,4) | 0,232 |
| Dolor (4-10) | 369 (8,5) | 292 (8,7) | 77 (7,6) | |
| RASS, valoraciones, n (%) | ||||
| Agitación (>0) | 563 (12,4) | 404 (11,7) | 159 (14,3) | <0,001 |
| Colaborador y tranquilo (0 o -1) | 2.293 (50,4) | 1.825 (53,0) | 468 (42,2) | |
| Sedación (de -2 a -5) | 1.697 (37,2) | 1.215 (35,3) | 482 (43,5) | |
| Delirio, pacientes, n (%) | 40 (15,7) | 32 (16,5) | 8 (13,3) | 0,557 |
| Reingreso*, pacientes, n (%) | ||||
| Antes de los 3 meses | 62 (35,6) | 55 (36,2) | 7 (31,8) | 0,814 |
| Antes de los 6 meses | 24 (15) | 22 (15,8) | 2 (9,5) | 0,743 |
| Antes de los 9 meses | 25 (17,5) | 21 (17,2) | 4 (19,0) | 0,764 |
| Antes de los 12 meses | 17 (13,9) | 14 (13,5) | 3 (16,7) | 0,716 |
| Estancia, días, mediana[Q1-Q3] | ||||
| En UCI | 7 [4 – 14] | 7 [4 – 13] | 8 [5 – 14] | 0,391 |
| En el hospital | 21 [13 – 36] | 21 [13 – 37] | 20 [12 – 33] | 0,648 |
| Éxitus, pacientes, n (%) | ||||
| En UCI | 29 (11,4) | 16 (8,2) | 13 (21,7) | 0,004 |
| En el hospital | 50 (19,7) | 25 (12,9) | 25 (41,7) | <0,001 |
CFS-Es: Clinical Frailty Scale-España; EN: Escala numérica; ESCID: Escala de Conductas Indicadoras de Dolor; IMC: índice de masa corporal; RASS: Richmond Agitation Sedation Scale; SAPS: Simplified Acute Physiologic Score; SOFA: Sequential Organ Failure Assessment; UCI: Unidad de Cuidados Intensivos;
**De los 254, sobre 174 a los 3 meses, sobre 160 a los 6 meses, sobre 143 a los 9 meses y sobre 122 a los 12 meses. De los 194 no frágiles al ingreso, sobre 150 a los 3 meses, sobre 139 a los 6 meses, sobre 121 a los 9 meses y sobre 103 a los 12 meses. De los 60 frágiles al ingreso, sobre 21 a los 3 y 6 meses, sobre 20 a los 9 meses y sobre 18 a los 12 meses.
La mayoría de los pacientes [n (%): 174 (68,5)] tuvieron ventilación mecánica invasiva, solo 95 (37,4%) fueron movilizados activamente (IMS-Es ≥ 4) durante su estancia en la UCI, 106 (41%) desarrollaron debilidad muscular (MRS-SS <48) y 40 (15,7%) desarrollaron delirio en algún momento del ingreso en la UCI. Los pacientes no presentaban dolor en 3.989 (91,5%) mediciones y en el 2.293 (49%) estaban tranquilos y colaboradores (tabla 1).
Con respecto a la evolución de la fragilidad y dependencia de los pacientes tras el alta hospitalaria, pudimos observar un incremento de los pacientes frágiles (CFS-Es 5-9) entre la basal y los 3 meses del alta del hospital [n (%): 60 (23) vs. 71 (41,5); p<0,001], manteniéndose en niveles similares hasta el año del alta. En la dependencia, también observamos un incremento de pacientes con Barthel <90, desde la situación previa al ingreso vs. a los 3 meses del alta hospitalaria [n (%): 45 (17,7) vs. 55 (32,2); p<0,001] y en posteriores valoraciones (tabla 2).
Evolución de la fragilidad y de la dependencia
| BasalN=254 | 3 mesesN=171 | 6 mesesN=160 | 9 mesesN=141 | 12 mesesN=121 | |
|---|---|---|---|---|---|
| CFS-Es, Mediana [Q1-Q3] | 4 [3 -4] | 4 [3 – 5] | 4 [3 – 5] | 4 [3-5] | 4 [3-5] |
| CFS-Es, nivel, n (%) | |||||
| 1 | 14 (5,5) | 5 (2,0) | 3 (1,2) | 4 (1,6) | 5 (2,0) |
| 2 | 29 (11,4) | 9 (3,5) | 10 (3,9) | 7 (2,8) | 8 (3,1) |
| 3 | 79 (31,1) | 36 (14,2) | 41 (16,1) | 42 (16,5) | 31 (12,2) |
| 4 | 72 (28,3) | 50 (19,7) | 43 (16,9) | 32 (12,6) | 28 (11,0) |
| 5 | 38 (15,0) | 31 (12,2) | 28 (11,0) | 24 (9,4) | 20 (7,9) |
| 6 | 14 (5,5) | 28 (11,0) | 16 (6,3) | 15 (5,9) | 14 (5,5) |
| 7 | 7 (2,8) | 9 (3,5) | 13 (5,1) | 11 (4,3) | 12 (4,7) |
| 8 | 1 (0,4) | 3 (1,2) | 6 (2,4) | 5 (2,0) | 3 (1,2) |
| 9 | 0 (0,0) | 0 (0,0) | 0 (0,0) | 1 (0,4) | 0 (0,0) |
| CFS-Es, pacientes, n (%) | |||||
| No frágiles (0-3) | 123 (48,4) | 50 (29,2) | 54 (33,8) | 53 (37,6) | 44 (36,4) |
| Vulnerables (4) | 73 (28,7) | 50 (29,2) | 43 (26,9) | 32 (22,7) | 28 (23,1) |
| Frágiles (5-9) | 58 (22,8) | 71 (41,5) | 63 (39,4) | 56 (39,7) | 49 (40,5) |
| Barthel, mediana [Q1-Q3] | 100 [90-100] | 95 [75-100] | 95 [76-100] | 100 [83-100] | 95 [80-100] |
| Barthel, pacientes, n (%) | |||||
| Independientes (100) | 150 (59,1) | 76 (44,4) | 76 (47,5) | 72 (51,1) | 54 (44,6) |
| Con dependencia leve (90-95) | 59 (23,2) | 40 (23,4) | 35 (21,9) | 29 (20,6) | 25 (20,7) |
| Con dependencia moderada (60-85) | 37 (14,6) | 25 (14,6) | 21 (13,1) | 21 (15,1) | 24 (19,8) |
| Con dependencia grave (20-55) | 7 (2,8) | 22 (12,9) | 17 (10,6) | 11 (7,9) | 11 (9,1) |
| Con dependencia total (0-15) | 1 (0,4) | 8 (4,7) | 11 (6,9) | 8 (5,8) | 7 (5,8) |
CFS-Es: Clinical Frailty Scale-España.
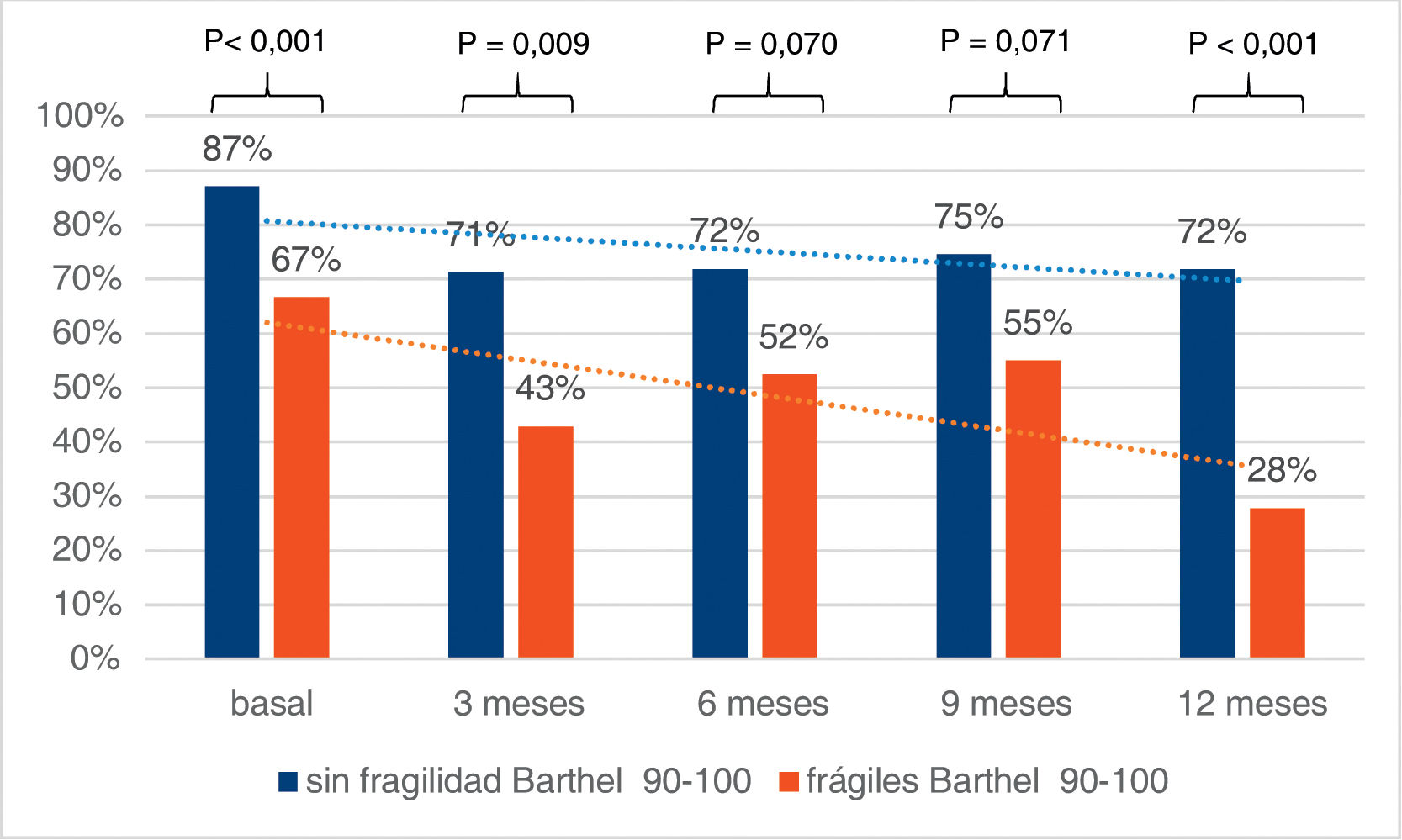
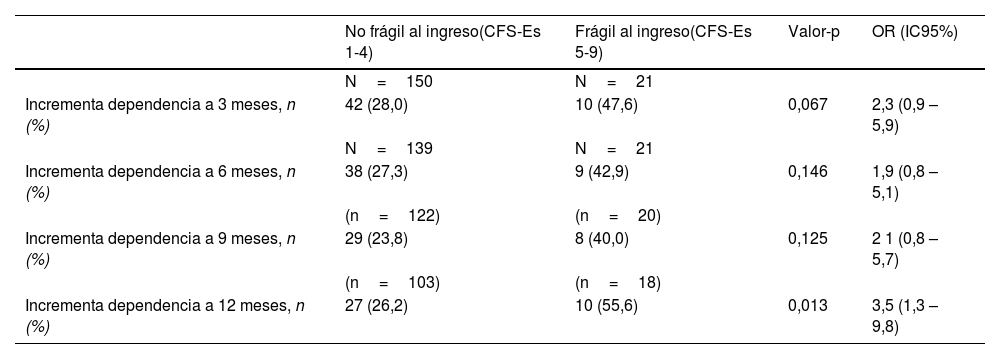
Al ingreso encontramos un mayor porcentaje de pacientes independientes (Barthel 90-100) entre los no frágiles (CFS-Es 1-4) vs. los frágiles (CFS-Es 5-9) [87% vs. 67%; p<0,001] (fig. 2). Entre los supervivientes al alta hospitalaria, hubo menos pacientes independientes sin fragilidad, pero el porcentaje de pacientes independientes no frágiles siempre fue superior al de los pacientes frágiles independientes (fig. 2). El incremento de dependencia de los pacientes frágiles al ingreso, fue siempre superior a los que no tenía fragilidad antes de ingresar; esta diferencia de incremento fue significativa a los 12 meses del alta [OR (IC95%)=3,5 (1,3-9,8); p=0,013] (tabla 3). Por otro lado, con respecto a los pacientes no frágiles al ingreso, pero con fragilidad tras el alta hospitalaria, se han observado incrementos significativos de la dependencia, en todos los cortes de seguimiento (tabla 4).
Incremento de la dependencia según la fragilidad basal
| No frágil al ingreso(CFS-Es 1-4) | Frágil al ingreso(CFS-Es 5-9) | Valor-p | OR (IC95%) | |
|---|---|---|---|---|
| N=150 | N=21 | |||
| Incrementa dependencia a 3 meses, n (%) | 42 (28,0) | 10 (47,6) | 0,067 | 2,3 (0,9 – 5,9) |
| N=139 | N=21 | |||
| Incrementa dependencia a 6 meses, n (%) | 38 (27,3) | 9 (42,9) | 0,146 | 1,9 (0,8 – 5,1) |
| (n=122) | (n=20) | |||
| Incrementa dependencia a 9 meses, n (%) | 29 (23,8) | 8 (40,0) | 0,125 | 2 1 (0,8 – 5,7) |
| (n=103) | (n=18) | |||
| Incrementa dependencia a 12 meses, n (%) | 27 (26,2) | 10 (55,6) | 0,013 | 3,5 (1,3 – 9,8) |
CFS-Es: Clinical Frailty Scale-España; IC: intervalo de confianza; OR: odds ratio.
Incremento de la dependencia, en pacientes no frágiles previo ingreso, según la fragilidad al alta del hospital
| No frágiles tras ingreso(CFS-Es 1-4) | Frágiles tras ingreso(CFS-Es 5-9) | Valor-p | OR (IC95%) | |
|---|---|---|---|---|
| Incrementa dependencia a 3 meses, n (%) | N=11819 (16,1) | N=5333 (62,3) | <0,001 | 8,6 (4,1 – 18,0) |
| N=113 | N=47 | |||
| Incrementa dependencia a 6 meses, n (%) | 19 (16,9) | 28 (59,6) | <0,001 | 7,3 (3,4 – 15,6) |
| N=101 | N=41 | |||
| Incrementa dependencia a 9 meses, n (%) | 20 (19,8) | 17 (41,5) | 0,008 | 2,9 (1,3 – 6,3) |
| N=87 | N=34 | |||
| Incrementa dependencia a 12 meses, n (%) | 18 (20,7) | 15 (44,1) | 0,009 | 3,0 (1,3 – 7,1) |
CFS-Es: Clinical Frailty Scale-España; IC: intervalo de confianza; OR: odds ratio;
En el análisis multivariante, ajustado por edad, sexo, días de estancia en la UCI y en el hospital, debilidad adquirida en UCI y reingresos en un hospital de agudos, se ha observado que los pacientes que cambian su status de fragilidad (no frágiles a frágiles) tras el ingreso, tienen 2,8 veces (OR; IC95%: 1,03-7,58; p=0,043) más posibilidades de incrementar la dependencia (Barthel 90-100 a <90 o Barthel <90-60 a <60) a los 3 meses del alta y 3,5 veces (OR; IC95%: 1,18-10,30; p=0,024) más posibilidades de incrementar dependencia a los 12 meses del alta. Además, por cada punto adicional de CFS-España al ingreso, se multiplica por 1,6 (OR; IC95%: 1,01-2,23; p=0,016) la posibilidad de incrementar la dependencia en los 12 meses siguientes al alta.
DiscusiónEn nuestro estudio, la escala Clinical Frailty Scale-España ha demostrado tener una buena validez predictiva de incremento de la dependencia tras un ingreso en la UCI. Los pacientes frágiles al ingreso tienen más posibilidades de ser más dependientes al alta del hospital, incluso hasta los 12 meses después del alta hospitalaria. Además, los pacientes no frágiles antes del ingreso, pero con fragilidad tras el alta hospitalaria, ven incrementada su dependencia basal.
La fragilidad y su relación con el incremento de dependencia o discapacidad tras un ingreso en UCI, ha sido estudiado por varios autores. Se ha analizado esta asociación en pacientes ancianos26,27 o mayores de 50 años6,28, pero también se ha reportado en pacientes menores de 50 años29.
Ferrante et al.26,27, en sus estudios con pacientes mayores de 70 años, reporta un incremento de la discapacidad al alta hospitalaria, en los pacientes frágiles (medida con Frail Index) que han sido ingresados en la UCI. Bagshaw et al.6,28, también reportan cómo el paso por la UCI de los pacientes frágiles (CFS>4) de 50 años o más, independientes antes del ingreso, tienen más probabilidades que los no frágiles de convertirse en dependientes funcionales tras un ingreso en la UCI. Brummel et al.29, evalúan la discapacidad al alta en pacientes de UCI mayores de 18 años, y refieren que el aumento de fragilidad (CFS> 4) se asocia a una mayor probabilidad de discapacidad en las actividades instrumentales, aunque no en las actividades básicas de la vida diaria; este incremento de discapacidad no se vio afectada por la edad.
Poder contar con una escala que pueda predecir, en parte, la dependencia o discapacidad de los pacientes al alta del hospital, tras un ingreso en UCI, puede orientarnos hacia una planificación de cuidados específicos para los pacientes más frágiles, o a identificar qué factores de riesgo pueden ser modificables durante la estancia en UCI, para prevenir esta dependencia. Por ejemplo, un algoritmo publicado para promover la movilización precoz en UCI, ya contemplaba como pacientes prioritarios para movilizar, aquellos que presentaran una dependencia moderada (Barhtel entre 60 y 90) y fragilidad (según la escala de fragilidad FRAIL [FRAIL>3])30.
Fuera de los cuidados en UCI, sería interesante, que ante pacientes con programación de cirugías complejas que pudieran requerir ingreso en UCI, se potenciara desde atención primaria el acondicionamiento físico en las semanas o meses previos31, mantener el acondicionamiento durante el ingreso hospitalario y continuar la recuperación funcional en el circuito apropiado (atención primaria o en un centro especializado) tras el alta hospitalaria32.
Contamos con una limitación importante en el presente manuscrito, el tamaño muestral, que no ha permitido estudiar las posibles diferencias en el incremento de dependencia según los diferentes estratos de edad, el sexo en los pacientes u otras características presentes en el momento del ingreso en UCI.
ConclusionesLa Clinical Frailty Scale-España ha demostrado ser una escala con capacidad de predecir un incremento de la dependencia tras el alta hospitalaria, en pacientes con ingreso en UCI.
FinanciaciónEste estudio ha sido financiado con una beca del Fondo de Investigaciones Sanitarias del Instituto de Salud Carlos III, FIS20-01231.
Conflicto de interesesS. Arias-Rivera y M. Raurell-Torredà son Editoras de la revista Enfermería Intensiva, por lo que, para la evaluación del presente trabajo, se ha utilizado el procedimiento descrito en las normas de publicación en estos casos. El resto de autores declaran no tener ningún conflicto de intereses.
Hospital Universitario de Getafe, Getafe (Madrid): Raquel Jareño-Collado, Raquel Sánchez-Izquierdo, Eva I. Sánchez-Muñoz, Virginia López-López, Jesús Cidoncha-Moreno, Sonia López-Cuenca, Lorena Oteiza-López, Fernando Frutos-Vivar, María Nogueira-López, Marta Suero-Domínguez, M. Carmen Martín-Guzmán, Olga Rodríguez-Estévez, Juan Enrique Mahía-Cures. Centro de salud Getafe Norte, Getafe (Madrid): Pedro Vadillo-Obesso. Hospital Universitario Central de Asturias, Oviedo (Asturias): Julieta Alonso-Soto, Esther González-Alonso, Lara María Rodríguez-Villanueva, Montserrat Fernández-Menéndez, Roberto Riaño-Suárez, María González-Pisano, Adrián González-Fernández, Helena Fernández-Alonso, José Antonio Gonzalo-Guerra. Complejo Hospitalario Universitario Insular Materno-Infantil, Las Palmas de Gran Canaria (Canarias): Zaida Álamo-Rodríguez, Famara Díaz-Marrero, Benjamín Guedes-Santana, Aridane Méndez-Santana, José Rodríguez-Alemán, Lorea Ugalde-Jauregui. Hospital General Universitario Gregorio Marañón, Madrid (Madrid): Ángeles Ponce-Figuereo, Ana Muñoz-Martínez, Iñaki Erquicia-Peralt. Hospital Universitario de Bellvitge, L’Hospitalet de Llobregat (Barcelona): Laia Martínez-Bosch, Jordi Torreblanca-Parra, Vicente Corral-Vélez.