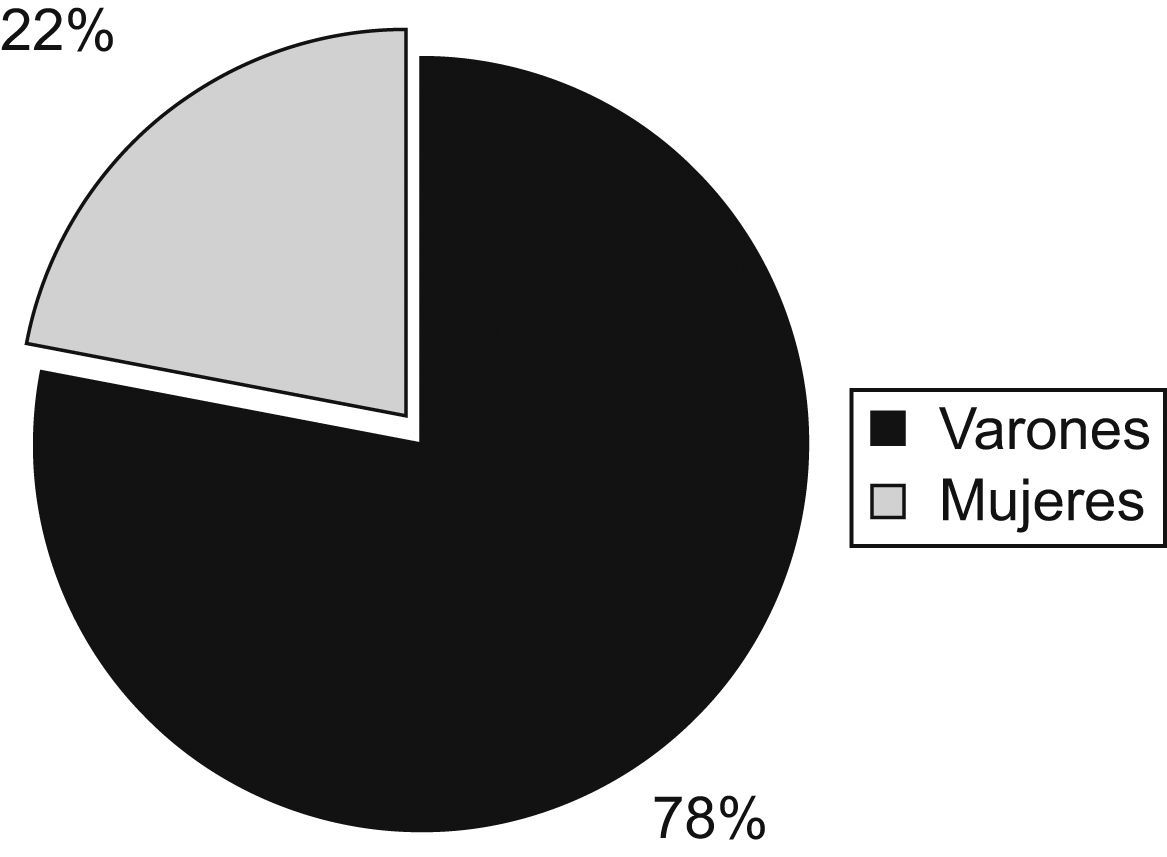
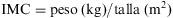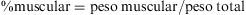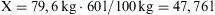El enfermo crítico es susceptible a la desnutrición, debido a que su situación hipermetabólica produce un aumento de los requerimientos nutricionales, que muchas veces no se cubren con las fórmulas suministradas. La evaluación de la composición corporal (CC) permite cuantificar los componentes estructurales principales del cuerpo: músculo, hueso y grasa. Para esta valoración utilizamos la antropometría, que nos informa del estado nutricional caloricoproteico. Nuestro objetivo es la descripción de las variaciones en la CC del enfermo crítico los primeros siete días de ingreso. Se realizó un estudio observacional, descriptivo y prospectivo en una unidad polivalente con 50 pacientes críticos; de ellos, el 78% eran hombres y el 22% mujeres con una media de edad de 56 años.
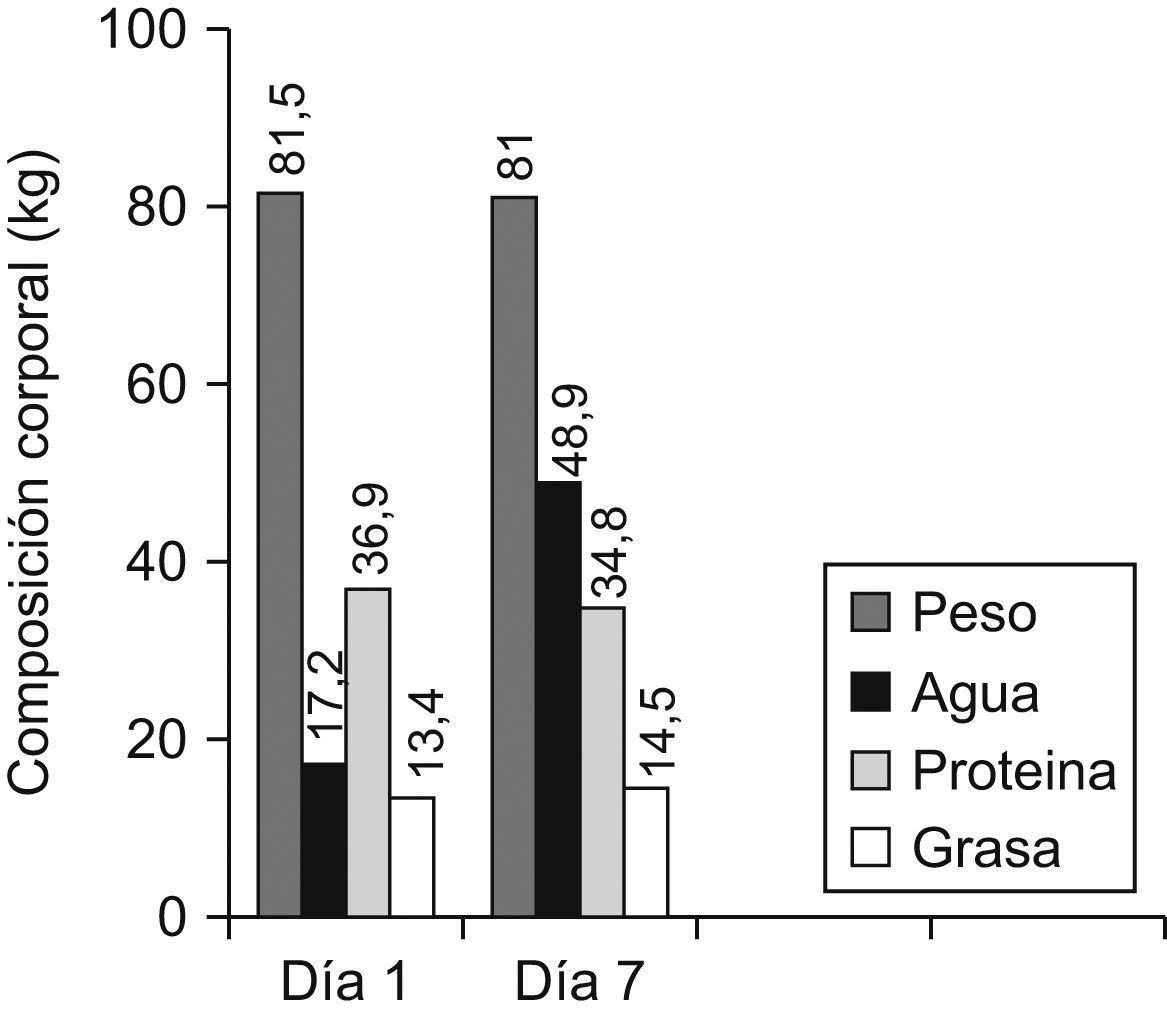
Se registró talla, peso, índice de masa corporal, diámetros óseos, perímetros musculares y pliegues cutáneos del paciente. Los cálculos de CC fueron realizados mediante las fórmulas de Faulkner, Rocha, Wurch y Matiegka. Se obtuvo el gasto energético basal de cada paciente mediante fórmula de Harris-Benedict. Tras el análisis de los datos se observó una disminución del porcentaje de masa muscular: el 3% (DE: 0,76), un aumento del porcentaje de masa grasa del 2% (DE: 0,76) y un aumento del índice de masa corporal a expensas del aumento del peso, por lo que podemos concluir que durante la primera semana de ingreso el paciente crítico pierde masa muscular, existe un aumento paradójico de la masa grasa y que el conocimiento de las variaciones de la CC del paciente crítico puede ser útil para determinar la pauta de nutrición adecuada.
Critically ill patients are especially prone to malnutrition because their hypermetabolic state produces an increase in nutritional requirements that often are not covered with the formulae supplied. Evaluation of the body composition (BC) makes it possible to quantify the main structural components of the body: muscle, bone and fat. An anthropometry study was made for the assessment of these elements to obtain information on the protein-calorie nutritional status of critically ill patients. We have aimed to describe the variations in the BC of the critical ill patient during the first seven days after ICU admission. The observational study included 50 critically ill patients, of whom 78% were male and 22% women with a mean age of 56 years.
Height, weight, body mass index (BMI), bone diameters, muscle perimeters and skinfolds of patients were recorded. The body composition (BC) calculations were performed using the Faulkner, Rocha, Wurch and Matiegka formulae. We obtained the baseline energy expenditure of each patient with the Harris-Benedict formula. After analyzing the data, a decrease was found in the percentage of muscle mass (mean±SD: 3±0.76), an increase in the percentage of body fat (2±0.76) and an increase in BMI at the expense of an augment of weight. We have concluded that during the first week of ICU admission patients lose critical muscle mass and have an increase in fat mass. Awareness of these changes in the BC of patients may be useful to determine the appropriate nutrition for critically ill patients.
En las unidades de cuidados críticos los pacientes presentan estados hipermetabólicos y catabólicos intensos, y un grado elevado de estrés: quirúrgicos, térmicos, traumáticos o sépticos1. En este contexto, el paciente crítico aumenta sus requerimientos metabólicos y la nutrición adecuada se torna un factor indispensable en todo procedimiento terapéutico.
La malnutrición hospitalaria es altamente prevalente, deprime el sistema inmune, disminuye la respuesta a los tratamientos y aumenta la morbimortalidad y los costes. Por ello, existe la necesidad de monitorizar de una manera personalizada la valoración de las necesidades energéticas y nutricionales en el paciente crítico, con el fin de diseñar fórmulas que se acerquen más a sus necesidades, y así preservar o mejorar su estado nutricional, haciendo más eficaz el tratamiento clínico aplicado.
El aporte nutricional en estos pacientes se debe evaluar con cuidado para no subalimentar al enfermo; esto último puede agravar la pérdida de masa magra, dificultar el retiro de la ventilación, retardar la cicatrización, alterar las defensas y aumentar las infecciones. Por el contrario, si se sobrealimenta al paciente más allá de las necesidades calóricas, también se puede inducir complicaciones como azoemia, esteatosis hepática, hipercapnia, hiperglucemia, hiperlipidemia, sobrecarga de fluidos y trastornos electrolíticos1.
La evaluación de la composición corporal (CC) permite cuantificar el aglomerado de componentes humanos, músculos, grasa y otros tejidos que sufren variaciones en función de la realización de una actividad física y/o ingestión calórica, y se divide en masa corporal activa (compuesta por músculos, huesos y órganos vitales) y grasa o tejido adiposo (compuesta por la grasa corporal)2.
Es un factor destacable la inmovilización prolongada en la cama, sea por traumas ortopédicos o por enfermedades graves, ya que puede generar complicaciones en los sistemas musculoesquelético, cardiorrespiratorio, metabólico y gastrointestinal, además de alteraciones en el estado emocional del individuo, que influyen en la variación de la CC3–7.
La CC del individuo encamado se altera de forma negativa, ocasionando una reducción de la masa corporal activa y un aumento en el porcentual de grasa, como queda constancia en varios estudios realizados sobre este tema6–8.
MetodologíaEstudio observacional, descriptivo y prospectivo realizado en una unidad polivalente con 50 pacientes críticos no quirúrgicos, con el objetivo de describir las variaciones que se producen en la CC de estos enfermos durante los primeros siete días de ingreso.
Estos pacientes fueron medidos mediante antropometría al ingreso y al séptimo día de estancia en intensivos.
Utilizamos el protocolo de medidas establecido por la Sociedad Internacional para el Avance de la Cineantropometría (ISAK) y aceptadas por el Grupo Español de Cineantropometría.
La antropometría es un recurso muy sencillo y práctico; las técnicas antropométricas estiman con aproximación las reservas de ambos tejidos: masa grasa y masa no grasa.
El registro de las mediciones se realizó siguiendo el siguiente orden:
- 1.
Talla.
- 2.
Peso.
- 3.
Diámetro del codo.
- 4.
Diámetro de la muñeca.
- 5.
Diámetro de la rodilla.
- 6.
Circunferencia bíceps.
- 7.
Circunferencia gemelos.
- 8.
Pliegue del tríceps.
- 9.
Pliegue subescapular.
- 10.
Pliegue suprailíaco.
- 11.
Pliegue abdominal.
- 12.
Pliegue pantorrilla.
Talla: para esta medición se realizó el método de la media brazada.
Se extiende el brazo del individuo y se procede a medir desde el hueco del esternón, hasta la punta del dedo medio. El resultado anterior se multiplica por 2 para obtener la talla. Se utilizó el centímetro como unidad de medida.
Peso: se colocó al paciente en posición antropométrica, y una vez calibrada la balanza que está incorporada en la cama, se procedió a pesarlo. La unidad de medida utilizada fue el kilogramo (kg).
Diámetro del húmero (codo) y del radio (muñeca): se utilizó un Pie de Rey de precisión 0,05mm, haciéndose la lectura de la distancia en los puntos más sobresalientes, los epicóndilos medial y lateral del húmero y el cúbito-radio respectivamente.
Diámetro del fémur (rodilla): también con Pie de Rey como instrumento de medición, tomándose la distancia entre los puntos más sobresalientes de los epicóndilos medial y lateral del fémur.
La unidad de medida utilizada para los diámetros fue el centímetro.
Circunferencia del bíceps y de gemelos: se flexionó el antebrazo sobre el brazo y se colocó la cinta antropométrica (precisión 1mm) alrededor de la parte más voluminosa del músculo contraído. La de los gemelos se realizó siguiendo el mismo procedimiento. La lectura se registró en centímetros.
Pliegues cutáneos (grasas): utilizamos un plicómetro de precisión 0,2mm. Todos los pliegues fueron tomados de la siguiente forma:
Con el dedo índice y el pulgar tomamos la piel por las partes suaves, levantamos un poco formando un pliegue y contamos hasta 5 para que se estabilice; posteriormente medimos el grosor. La lectura fue en milímetros.
Tríceps: en la parte posterior del brazo al nivel de donde tomamos la circunferencia de éste. El pliegue fue vertical.
Subescapular: debajo del ángulo inferior de la escápula, con el pliegue inferior un poco inclinado.
Suprailíaco: la tomamos en la línea media sagital, por encima de la cresta ilíaca y el pliegue en posición inclinada.
Abdominal: lateralmente al ombligo con pliegue en vertical.
Pierna (pantorrilla): parte posterior de la pierna a nivel donde se mide la circunferencia, con el pliegue de la pierna debajo de la corva.
Todas las mediciones se realizaron en el lado derecho del paciente; se repitió 3 veces cada medición, ejecutada por un mismo observador y a la misma hora, y el resultado final fue la media de ellas para evitar sesgos.
El índice de masa corporal (IMC) fue calculado a partir de la relación peso, en kilogramos, sobre la altura o estatura en metros al cuadrado; es la variable antropométrica más utilizada como indicador de CC aunque no es recomendable utilizarla en caso de edema.
Las necesidades calóricas están incrementadas en estos pacientes. El cálculo de necesidades puede realizarse mediante diferentes métodos; en este caso, la estimación del gasto energético basal de cada paciente se obtuvo mediante la fórmula de Harris-Benedict (utilizando peso, talla y edad). Posteriormente, se registraron las kcal/24h que recibía cada paciente y el tipo de dieta administrada. De este modo, podíamos determinar si los requerimientos estaban cubiertos.
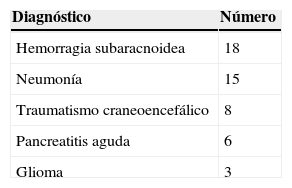
Otros datos incluidos en el estudio fueron el sexo y el diagnóstico.
Análisis de los datosCálculo del peso graso según la fórmula de FaulknerPeso graso=[(T+Se+Si+Ab)·0,153+5,783]·peso total/100
T: pliegue tricipital (mm); Se: pliegue subescapular (mm); Si: pliegue suprailíaco (mm); Ab: pliegue abdominal (mm).
Seguidamente se expresó la grasa en forma de porcentaje: % graso=peso graso/peso total
Cálculo del peso óseo según la fórmula de RochaPeso óseo (kg)={[(talla/100)2·(R/100)·(F/100)·400]0,712}·3,02
F: diámetro del fémur (cm); R: diámetro del radio (cm).
Seguidamente se expresó la cantidad de hueso en forma de porcentaje:
Cálculo del peso residual según la fórmula de WurchPeso residual hombres (kg): peso·24,1/100
Peso residual mujeres (kg): peso·20,9/100
Cálculo del peso muscular según la fórmula de MatiegkaPeso muscular=peso total−(peso graso+peso óseo+peso residual)
Posteriormente, se expresó la cantidad de músculo en porcentaje:
Una vez ejecutadas todas las fórmulas se procedió a su análisis estadístico mediante programa SPSS v.14
Se obtuvieron las diferencias entre los porcentajes al ingreso y al séptimo día de permanencia en la unidad de cuidados intensivos.
Requerimientos energéticos/fórmula de Harris-BenedictSe realizó la estimación de los requerimientos nutricionales, estableciendo el valor de 25–35kcal/kg/día, basado en la fórmula descrita por Harris-Benedict; también se tuvo en cuenta la vía utilizada para el aporte nutricional y las calorías aportadas durante las 24h.
El resultado del gasto energético en reposo (GER) se multiplicó por un factor de estrés comprendido entre 1,3–1,5.
Hombre: GER (kcal/d)=66,5+(13,75·P)+(5·A)−(6,78·E)
Mujer: GER (kcal/d)=65,1+(9,56·P)+(1,58·A)−(4,68·E)
A: altura (cm); E: edad (años); P: peso (kg).
Cálculo del agua corporal totalMétodo de la regla de 3:
ACT: 57–60%
Peso: 79,6kg.
ACT: Agua corporal total.La estadística descriptiva fue calculada para detallar las características físicas de la población estudiada. Los resultados se expresaron como la media±desviación estándar (DE). Para las comparaciones a posteriori entre sexos se utilizó la prueba de la t de Student para muestras independientes.
ResultadosDe la muestra de 50 pacientes, el 78% fueron hombres y el 22% fueron mujeres.
Media de edad±56 años (fig. 1).
La distribución por diagnósticos se muestra en la tabla 1.
La talla media de todos los pacientes estudiados fue de 167,2±10cm; el peso medio fue de 78,6±7kg.
La variación de peso corporal fue de 2,7±2,12kg en 7 días.
El IMC medio resultó de 27,94kg/m2 (sobrepeso). Se detectó un aumento del IMC del 0,96% a expensas del aumento del peso medio de la muestra a estudio.
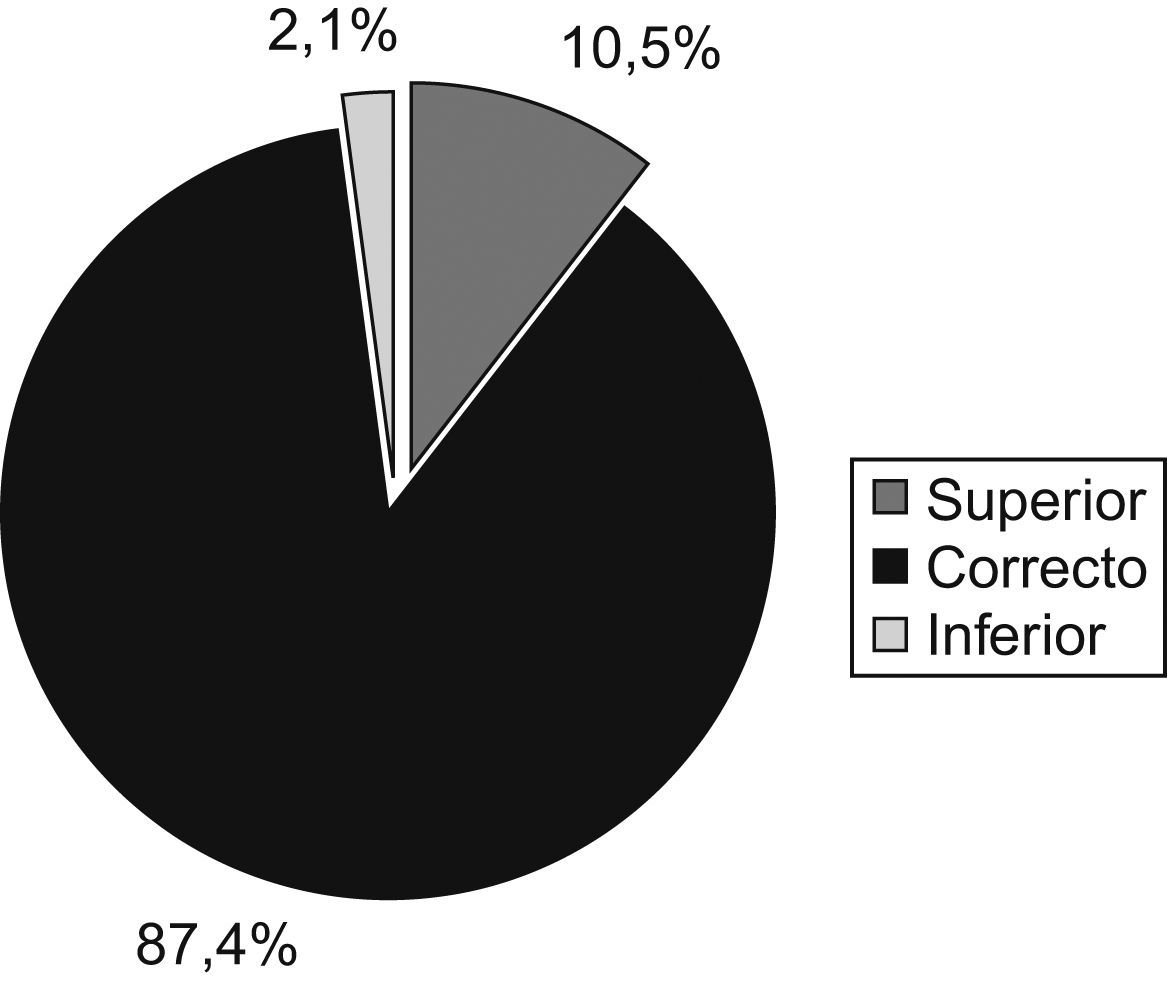
Tras el cálculo del requerimiento de energía en el paciente crítico con el valor estimado por la ecuación de Harris Benedict, se comprobó que las kcal/24h aportadas eran correctas en el 87,4% de los pacientes, en el 10,5% eran superiores y en un 2,1% eran inferiores a los requerimientos (fig. 2).
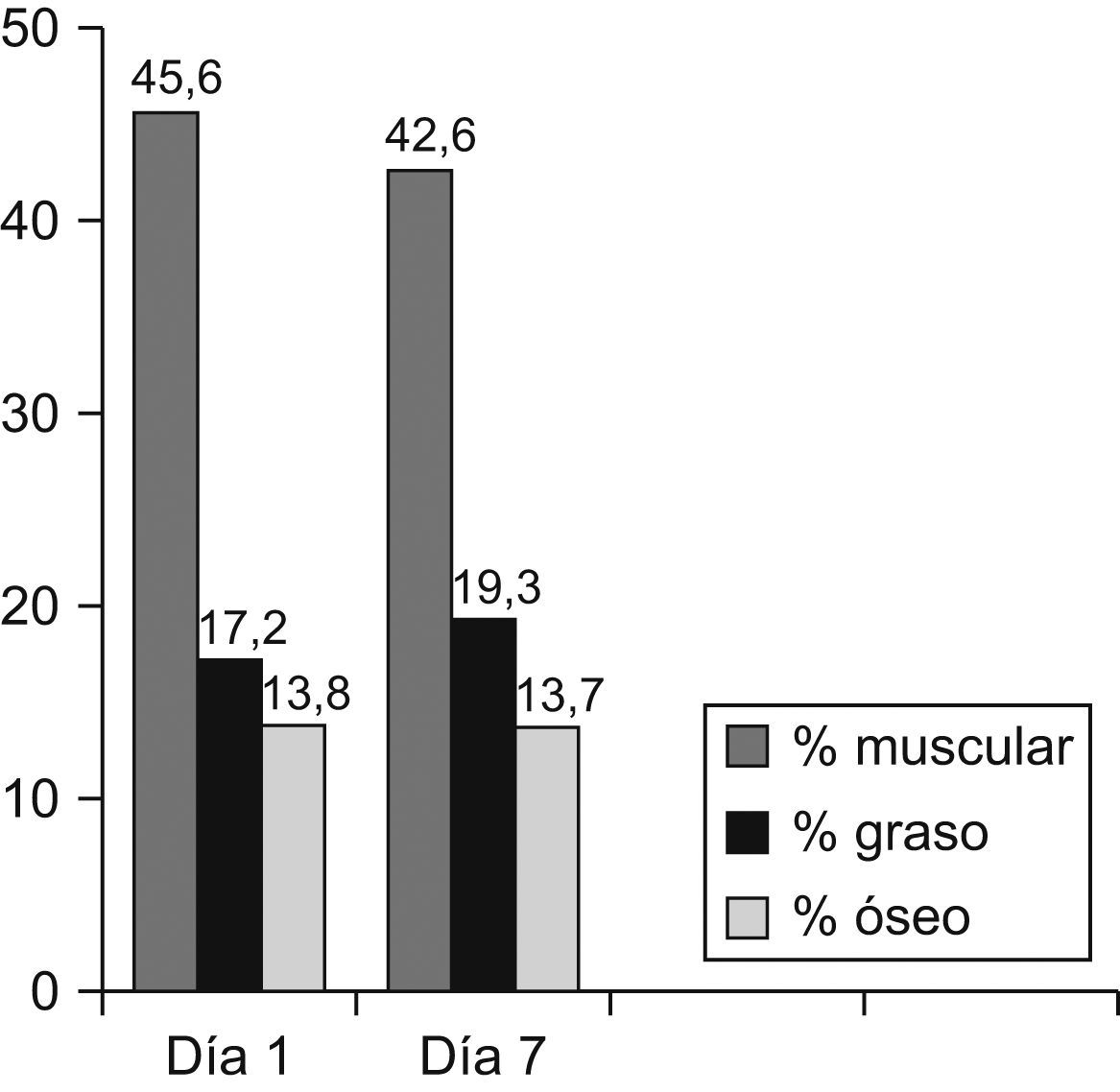
Se obtuvo una disminución del porcentaje de masa muscular del 3% (DE: 0,76); un aumento del porcentaje de masa grasa del 2% (DE: 0,76), sin diferencias significativas comparando entre sexos y tipo de dieta; cabe destacar que las mujeres partían de un porcentaje mayor de masa grasa. En cuanto a la masa ósea, como era predecible, permaneció constante (fig. 3).
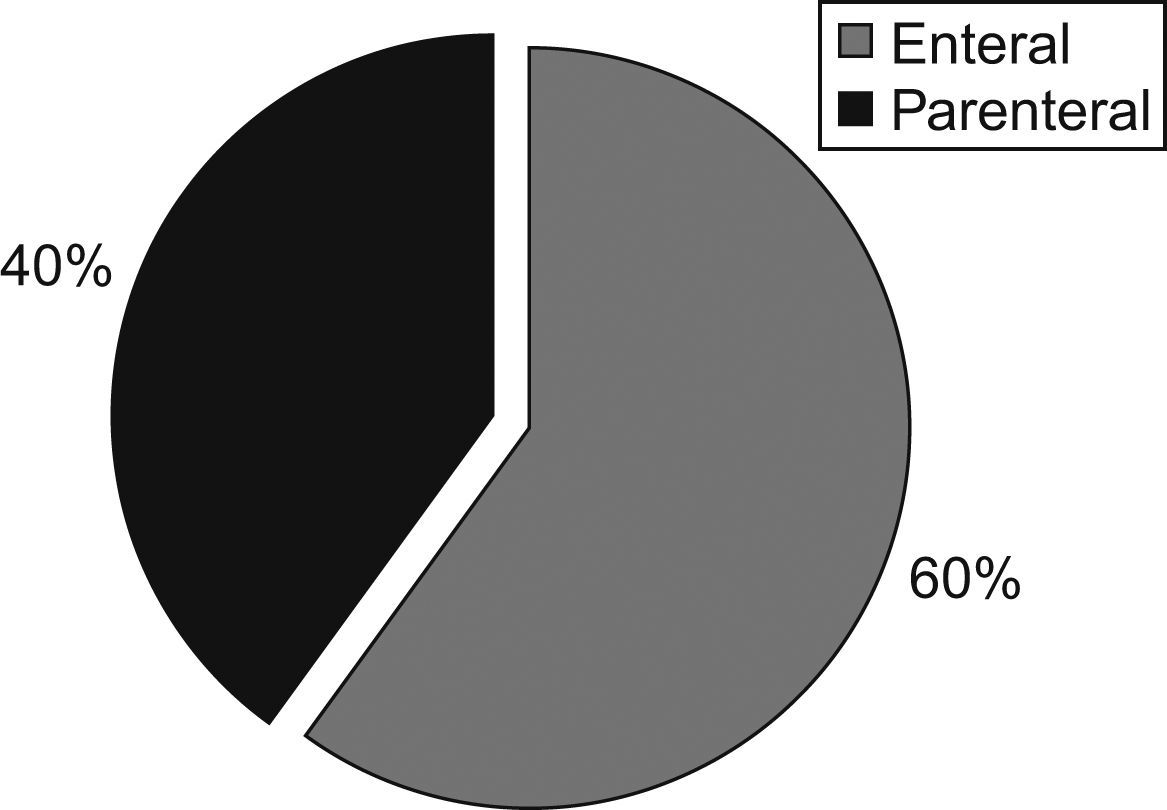
En cuanto al tipo de dieta, el 60% era portador de nutrición enteral, mientras que el 40% restante llevaba nutrición parenteral (fig. 4). Los pacientes nutridos con nutrición parenteral mostraron un comportamiento diferente en cuanto a las variaciones del peso y cantidad de agua; en ellos se produjo una reducción media de 0,5kg de peso, de los cuales el 60% se puede considerar como volumen hídrico (fig. 5).
DiscusiónTras realizar una extensa revisión bibliográfica en las principales bases de datos, en cualquier idioma, no se han encontrado artículos que estudiaran la CC en enfermos críticos mediante antropometría, por lo que no hemos conseguido contrastar los resultados de nuestro trabajo. Si comparamos con estudios realizados en enfermos encamados en sala de hospitalización, los resultados son similares; estos pacientes normalmente tienen tendencia a la ganancia de peso, la pérdida de masa muscular6–8 y un aumento de grasa corporal4,9–12.
Analizando los resultados obtenidos, la ganancia de masa grasa producida puede explicarse porque las ecuaciones de requerimientos energéticos suelen sobreestimar el gasto, y en este caso la de Harris-Benedict, por lo que el enfermo se encuentra con un aporte elevado de grasa que no consume. En todo caso, el organismo parece ser menos eficiente en transformar el exceso calórico en grasa mientras está en cama. Hay que tener en cuenta que nuestra muestra está formada por pacientes con edad media de 56 años, y que la CC se modifica con el envejecimiento, presentándose una tendencia a aumentar el tejido adiposo a expensas de la masa corporal magra13.
Por otra parte, hemos de considerar que el porcentaje de masa grasa se ha obtenido mediante la medición de pliegues cutáneos y que la medición se puede ver alterada por la existencia de edema. Los pacientes tienen tendencia a retener agua después de un proceso traumático, cirugía y/o enfermedades agudas14; resultaría interesante completar el trabajo con bioimpedancia, que es una técnica basada en la capacidad que tiene el organismo para conducir una corriente eléctrica, para calcular el porcentaje de agua con más exactitud. El contenido en agua tiene una elevada correlación con la impedancia15,16.
El aumento del peso medio puede ser explicado también por este hecho. Si un 60% de nuestro peso es agua, parte del aumento del peso se producirá a expensas del aumento de la cantidad de agua (regla de 3)14. También la variación del peso corporal que presentan los pacientes críticos, en cortos períodos de tiempo, se asocia con cambios en el GER17.
La disminución de la masa muscular era esperable, ya que con la inmovilización, los distintos grupos musculares experimentan una disminución variable en su fuerza y resistencia. Los músculos de las extremidades inferiores, particularmente los antigravitatorios y los de mayor tamaño, se afectan especialmente.
En condición de reposo estricto, el músculo pierde en una semana de reposo cerca del 15% de su fuerza inicial; al término de cinco semanas de inactividad, cerca del 50% de la fuerza muscular se ha perdido; el mayor grado de pérdida ocurre durante la primera semana4,9–12.
La pérdida de fuerza muscular se acompaña de atrofia, y se demuestran cambios severos entre la 4–6 semana de inmovilización; la atrofia muscular depende, en cierto modo, de la causa de inactividad y desuso18–21.
Por esta pérdida de masa muscular resulta necesario administrar un elevado aporte proteico debido a la situación de hipercatabolismo presente en la respuesta metabólica y a la necesidad de mayores substratos para favorecer la síntesis proteica; a medida que se incrementa el nivel de estrés es recomendable aumentar el aporte proteico22.
La utilización de ejercicios físicos puede estabilizar o mejorar la CC de los sujetos inmovilizados, los cuales normalmente tienen una tendencia al aumento de peso y de grasa corporal, como hemos detectado en este estudio23.
En definitiva, los indicadores del estado nutricional del paciente adquieren su verdadero significado clínico cuando pasan de ser meramente descriptivos de la CC de éste para convertirse en predictores de la evolución clínica24.
ConclusionesDurante la primera semana de ingreso, el paciente crítico pierde masa muscular y existe un aumento paradójico de la masa grasa.
El conocimiento de las variaciones de la CC del paciente crítico puede ser útil para determinar la pauta de nutrición adecuada.
Durante la hospitalización, resulta indispensable conocer la cantidad de masa libre de grasa para calcular los requerimientos de energía y fluidos en la alimentación artificial.
El reposo en cama obligatorio produce reducciones significativas en la masa muscular, la fuerza y la función cardiovascular, que pueden ser mejoradas con la realización de ejercicios físicos regulares.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.