El carcinoma primario de peritoneo es una entidad patológica definida recientemente, se caracteriza por una carcinomatosis anormal de la cavidad peritoneal con involucro mínimo o negativo de los ovarios. El primer caso reportado apareció en 1957, se trató de una mujer de 27 años, con un tumor del peritoneo pélvico semejante a un carcinoma de ovario seroso papilar, sin embargo, los ovarios y las trompas de Falopio fueron completamente normales. El carcinoma primario de peritoneo fue inicialmente clasificado como una variante del mesotelioma, pero hasta 1977 fue reconocido como una entidad patológica de origen mulleriano.1 El carcinoma primario de peritoneo es similar al carcinoma seroso papilar de ovario en la presentación clínica, apariencia histológica y respuesta al tratamiento.2,3 En realidad, 10-15% de los casos de "cáncer de ovario" avanzado deberían reclasificarse como carcinomas peritoneales primarios.4 Aunque existen muchas similitudes entre el cáncer de ovario epitelial y el carcinoma peritoneal, los estudios moleculares y epidemiológicos sugieren que estas dos patologías son diferentes.4,5,6 Esta entidad puede ocurrir después de efectuar una salpingooforectomía bilateral y se asocia con mutaciones en el gen BRCA.
Esta patología se presenta con síntomas y signos gastrointestinales inespecíficos y es común que el manejo inicial sea por un cirujano general por la presencia de oclusión intestinal o datos de abdomen agudo. El objetivo del estudio es realizar una revisión bibliográfica de las principales bases de datos en relación con los avances en el diagnóstico y tratamiento quirúrgico del cáncer primario de peritoneo. Presentar los avances en epidemiología y patología, cuadro clínico, tratamiento quirúrgico y guías de manejo en cáncer de peritoneo.
¿ ANTECEDENTES
Inicialmente los tumores primarios del peritoneo fueron clasificados como mesoteliomas, se consideraba que tenían un origen común, sin embargo, los estudios epidemiológicos revelaron diferencias significativas entre las dos patologías.1,6 El 70% de los mesoteliomas malignos ocurren en hombres, aproximadamente 85% de los pacientes tienen el antecedente de exposición al asbesto. El carcinoma primario de peritoneo ocurre casi exclusivamente en mujeres y no se ha reportado la asociación con exposición a los asbestos.
El primer reporte de carcinoma primario de peritoneo que se desarrolló después de una ooforectomía bilateral fue publicado en 1982, en este estudio los autores reportan una carcinomatosis intraabdominal semejante al carcinoma seroso papilar en 3 mujeres que fueron sometidas a ooforectomía profiláctica bilateral por historia familiar de cáncer de ovario.7
En 1992, se encontraron mutaciones en el gen BRCA1 en 2 casos (11%) de mujeres con carcinoma primario de peritoneo.1
¿ EPIDEMIOLOGÍA
Se desconoce la incidencia exacta del carcinoma primario de peritoneo, se calcula que aproximadamente 10% de los casos diagnosticados como cáncer de ovario son realmente primarios de peritoneo, por lo tanto, se estima que existen aproximadamente 2,000 casos anuales en Estados Unidos. Debido a que existe un mayor conocimiento de esta entidad, se presenta un incremento relativo en la frecuencia, se estima que hasta 18% de las laparotomías realizadas por cáncer de ovario en el reporte final de patología corresponden a cáncer primario de peritoneo. Encontramos diferencias epidemiológicas entre el cáncer primario de peritoneo y mesotelioma. El mesotelioma maligno ocurre usualmente en hombres (60-80%), y en más del 80% hay evidencia de exposición al asbesto, tiene pobre respuesta a la quimioterapia y el tiempo de supervivencia es corto.1,2,3
El cáncer primario de peritoneo ocurre casi exclusivamente en mujeres, aunque se han reportado dos casos en hombres,8,9 y no existe antecedente de exposición al asbesto.
Estudios recientes se han enfocado en las diferencias epidemiológicas entre carcinoma primario de peritoneo y el cáncer de ovario epitelial.4,10,11 Al momento del diagnóstico, las mujeres con cáncer primario de peritoneo tienen mayor edad que las mujeres con cáncer de ovario (64 vs. 55 años), menarca más tardía (13.3 vs. 12.8 años) y el uso de talco es menos común.10 En un estudio de Halperin y cols.,4 menciona que las mujeres con cáncer primario de peritoneo tienen menarca más temprana, mayor número de embarazos e incidencia baja de antecedentes familiares positivos para cáncer ginecológico, comparado con las mujeres con tumores malignos de ovario. Ningún estudio muestra diferencias significativas con relación a la raza, nivel socioeconómico, tabaquismo, anticonceptivos orales o terapia de reemplazo hormonal. Se desconoce si el embarazo o el uso de anticonceptivos orales disminuye el riesgo para cáncer peritoneal, también se desconoce si la infertilidad incrementa el riesgo para cáncer primario de peritoneo. Las mujeres con mutaciones del BRCA1 tienen riesgo aumentado para desarrollar cáncer primario de peritoneo, en estas mujeres se estima que el riesgo para desarrollarlo después de ooforectomía profiláctica es aproximadamente del 5-10%. Se desconoce el riesgo para mujeres con mutaciones BRCA2.1
¿ CUADRO CLÍNICO
La presentación clínica para mujeres con cáncer primario de peritoneo es igual al que presentan las pacientes con cáncer de ovario epitelial avanzado. El 75% de los casos tienen diagnóstico preoperatorio de cáncer de ovario.
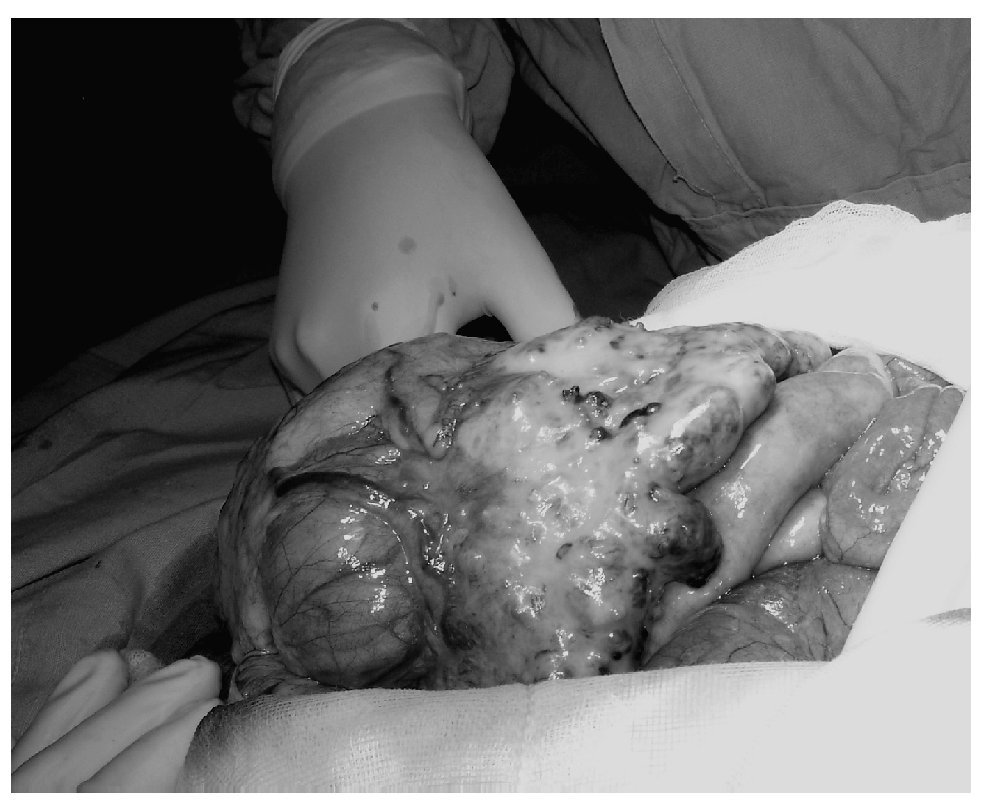
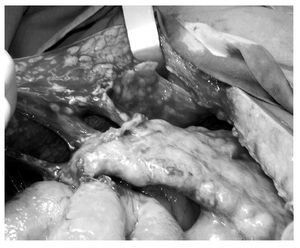
Los síntomas más comunes son dolor abdominal (65%), distensión abdominal (51%), cambios en el hábito intestinal (30%), dispepsia (20%), náusea/vómito (9%), frecuencia urinaria (6%).1 Se encuentran asociados: distensión abdominal, plenitud posprandial y cambios en el hábito intestinal en 80% de los casos incluyendo oclusión intestinal1,12 (Foto 1). Únicamente 6% de los casos son asintomáticos. El examen pélvico puede ser normal debido a que existe afectación mínima de los ovarios y puede haber retraso en el diagnóstico.
Foto 1. Oclusión intestinal secundaria a carcinoma primario de peritoneo, "omental cake".
En la exploración física, aproximadamente 50-80% de los pacientes tienen evidencia de ascitis, 30% presentan tumor abdominal palpable o tumor pélvico. El examen pélvico es normal en 30-50% de los casos. El CA-125 se encuentra aumentado (mayor de 35.0 µg/mL) en más del 90% de los pacientes, con una media de 1,320 µg/mL.1,12,13
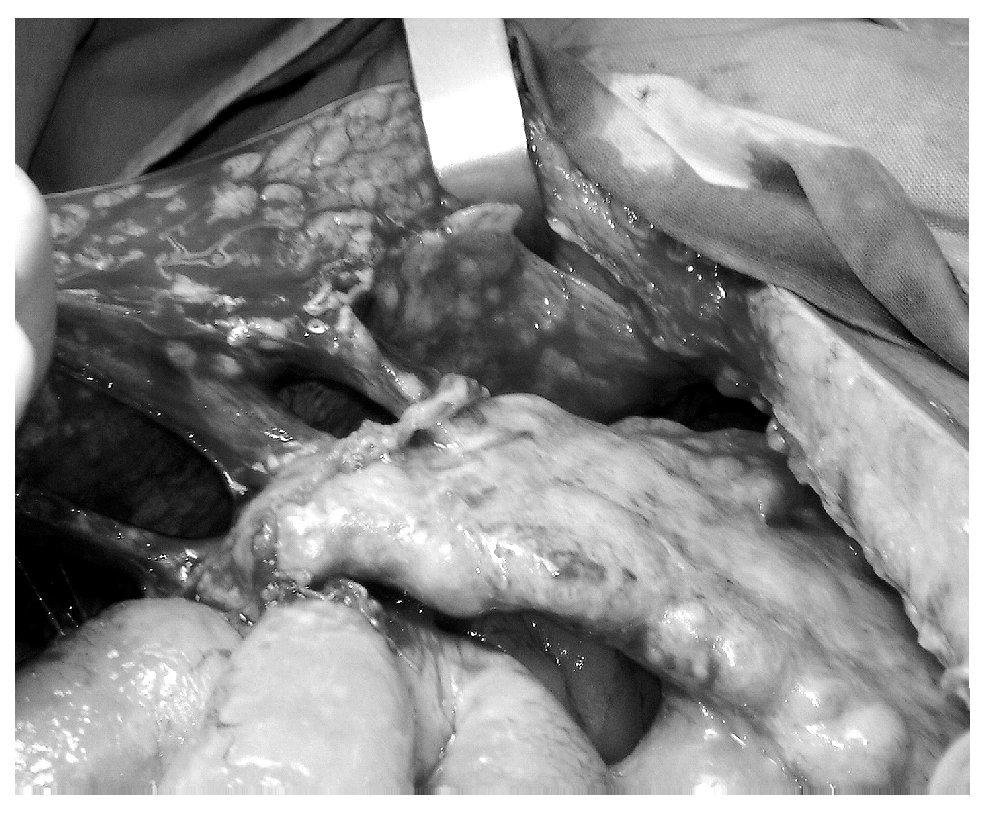
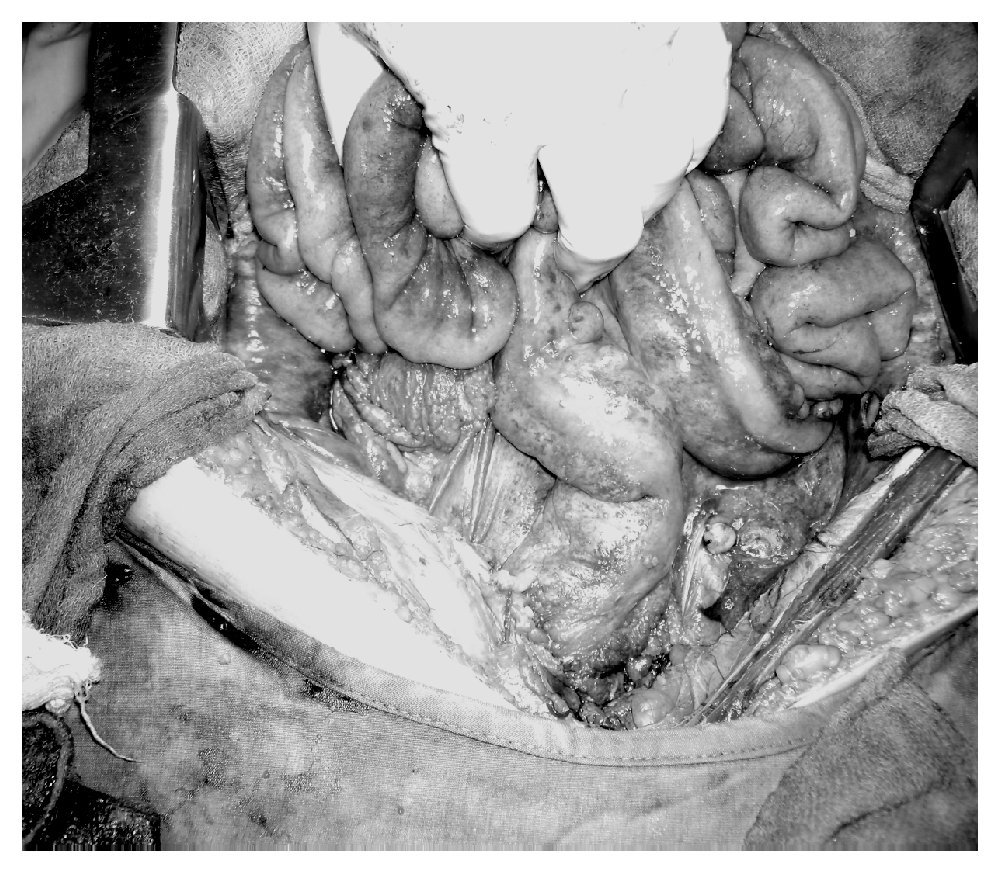
El carcinoma primario de peritoneo se disemina principalmente de forma transperitoneal; sin embargo, se han encontrado metástasis linfáticas y hematógenas.13 El sitio más común de invasión es el epiplón en 90-100% de los casos (Foto 2). Aunque el involucro de ovarios es mínimo o nulo, cuando están presentes se encuentran implantes tumorales en más del 90% de los casos.1 Los principales sitios de extensión tumoral en orden de frecuencia son epiplón (98%), ovarios (95%), peritoneo pélvico (93%), peritoneo abdominal (88%), diafragma (84%), ascitis maligna (80%), ganglios linfáticos paraaórticos (20%), cavidad pleural (17%), parénquima hepático (10%).1,13
Foto 2. Carcinoma primario de peritoneo con invasión de epiplón.
¿ PATOLOGÍA
La apariencia macroscópica del carcinoma primario de peritoneo es similar a la etapa avanzada de cáncer epitelial de ovario, excepto en que los ovarios son de tamaño normal con implantes tumorales mínimos o negativos en la superficie de los ovarios. Típicamente se encuentran implantes tumorales extensos en el peritoneo abdominal y pélvico, ascitis, "omental cake", implantes diafragmáticos y derrame pleural.
El diagnóstico debe ser realizado después de una evaluación cuidadosa de la pieza quirúrgica, inicialmente puede ser indistinguible del cáncer de ovario epitelial. En 1988, Mills y cols.14 fueron los primeros en establecer los criterios para separar estas dos entidades: ovarios macroscópicos normales, tamaño menor o igual a 3 cm, con implantes en la superficie e invasión mínima.
En 1990, Fromm y cols.13 propusieron una definición que incluía tamaño del tumor menor o igual a 4 cm, con implantes en los ovarios de 1-15 mm.
La definición más aceptada de carcinoma primario de peritoneo es la adoptada por el Gynecologic Oncology Group (GOG) que los define de la siguiente manera:2,3
1. Ambos ovarios deben ser fisiológicamente de tamaño normal, o aumentados de tamaño por un proceso benigno.
2. La afectación de los sitios extraováricos debe ser mayor que la presentada en la superficie de cualquier ovario.
3. Microscópicamente, el componente del ovario debe ser uno de los siguientes:
- No existente.
- Confinado a la superficie epitelial del ovario sin evidencia de invasión cortical.
- Afectando la superficie epitelial del ovario y estroma cortical adyacente, pero con ningún implante tumoral menor de 5 x 5 mm.
- Tumor menor de 5 x 5 mm en el ovario, asociado o no a implante superficial.
4. Las características histológicas y citológicas del tumor deben ser predominantemente del tipo seroso, el cual es similar o idéntico al adenocarcinoma seroso papilar del ovario de cualquier grado.
La histología del carcinoma primario de peritoneo es usualmente indistinguible del carcinoma seroso papilar del ovario. Tiene un patrón papilar predominante y frecuentemente contiene cuerpos de psamoma. Es común la necrosis y reacción desmoplásica. Los tumores son frecuentemente de alto grado, con células atípicas, nucléolo prominente y cuenta mitótica elevada. Aunque la histología serosa papilar representa más del 90% de las neoplasias peritoneales, existen reportes de histología endometrioide, tumores mucinosos extraováricos, tumores mullerianos mixtos primarios de peritoneo y sarcomas del estroma endometrial de peritoneo.15
Los estudios de inmunohistoquímica del cáncer primario de peritoneo, son similares a los del cáncer epitelial de ovario: son positivos a citoqueratina, antígeno de membrana epitelial (EMA), CA 125, p53, S100, Ber-EP4, B72.3 y la incidencia de aneuploidía.16
Al comparar los estudios entre cáncer primario de peritoneo y cáncer epitelial de ovario, se han encontrado niveles significativamente bajos en la expresión del antígeno carcinoembrionario (CEA), receptores de estrógeno (ER) y receptores de progesterona (PR).
Sin embargo, se han encontrado marcadores elevados en cáncer primario de peritoneo en HER2/NEU y Ki-67 (marcadores de proliferación celular).5
¿ ESTADIFICACIÓN
El carcinoma primario de peritoneo no tiene un sistema de estadificación distinto. El sistema de la FIGO para cáncer de ovario se aplica generalmente a las mujeres con neoplasias malignas peritoneales. Sin embargo, nunca puede clasificarse como Etapa I de carcinoma primario de peritoneo con este sistema de estadificación, porque las pacientes usualmente se presentan con diseminación peritoneal extensa, la mayoría de los casos (70-75%) son etapa III. Aproximadamente 25% de las pacientes se presentan con enfermedad en etapa IV, usualmente con derrame pleural maligno o metástasis hepáticas parenquimatosas. Existe únicamente un pequeño número de casos en los cuales la enfermedad estuvo limitada a la pelvis.1
¿ EVALUACIÓN PREOPERATORIA
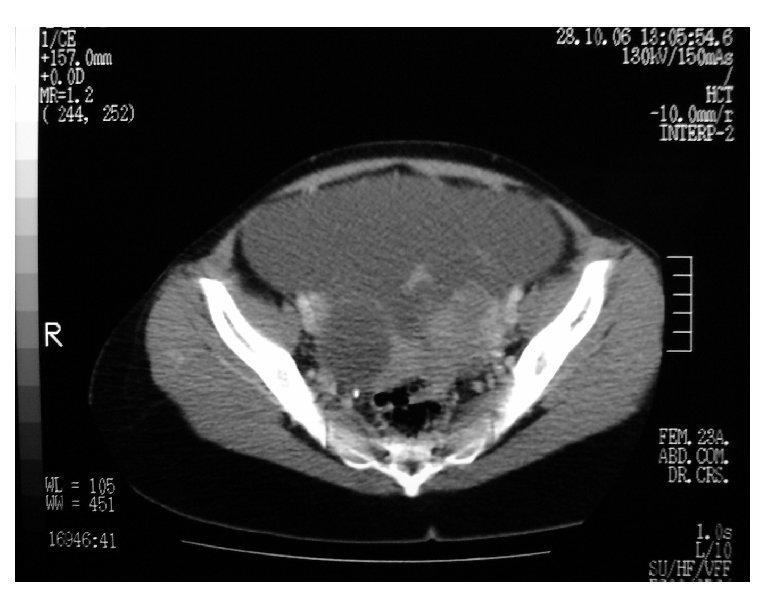
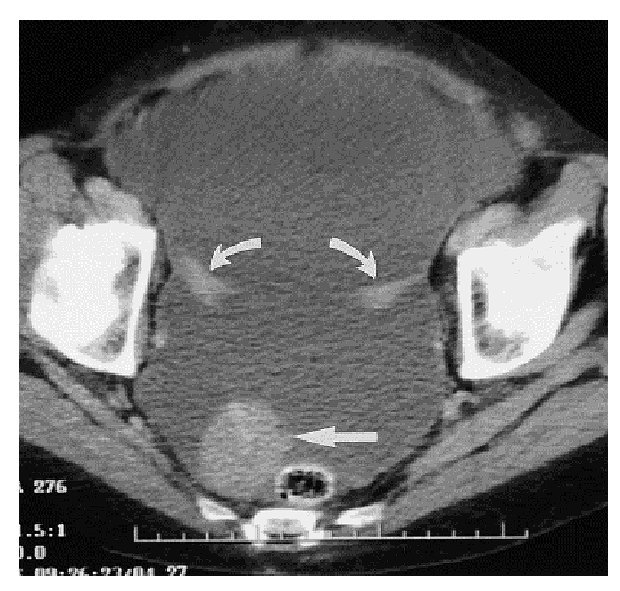
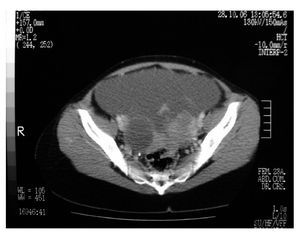
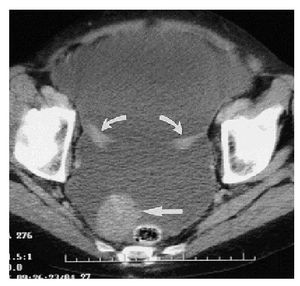
En aproximadamente 75-80% de los casos, el diagnóstico preoperatorio es cáncer de ovario, la evaluación pretratamiento debe incluir una historia clínica completa, la exploración física evaluará la extensión de la enfermedad en la pelvis, posible infiltración rectal, ascitis, "omental cake" y derrame pleural. Los estudios de gabinete deben incluir radiografía de tórax para descartar metástasis, derrame pleural y evaluar el riesgo anestésico. El ultrasonido pélvico y la TAC abdomen/pelvis son de utilidad para evaluar la extensión de la enfermedad. Aunque el diagnóstico de cáncer primario de peritoneo no puede ser realizado en el preoperatorio, se puede sospechar cuando los estudios radiológicos revelan la evidencia de carcinomatosis con ovarios de tamaño normal (Imagen 1). En un estudio de 36 mujeres con carcinoma primario de peritoneo, la TAC preoperatoria reveló ascitis (80%), afectación de epiplón (78%), engrosamiento de peritoneo (61%), pared de sigmoides engrosada (28%), derrame pleural (30%) y ovarios de tamaño normal (85%)17,18,19 (Imagen 2).
Imagen 1. TAC pelvis: ascitis, implantes peritoneales.
Imagen 2. TAC pelvis: ascitis, implantes peritoneales y ovarios de tamaño normal.
Los estudios de laboratorio deben incluir biometría hemática completa, tiempos de coagulación, electrólitos séricos, evaluación de la función renal y hepática, marcador tumoral CA 125. No se ha demostrado que otros marcadores tumorales sean de utilidad clínica.
La paracentesis no está indicada a no ser que la/el paciente tenga ascitis a tensión, asociada a compromiso respiratorio, hemodinámico o por indicación de diagnóstico preoperatorio en pacientes candidatas a quimioterapia neoadyuvante (no candidata a cirugía, enfermedad extensa que no se garantice citorreducción óptima).
En pacientes con derrame pleural, la toracocentesis se indica para estadificación, mejorar los síntomas de dificultad respiratoria u optimizar la función pulmonar en las pacientes candidatas a cirugía.
¿ MANEJO QUIRÚRGICO
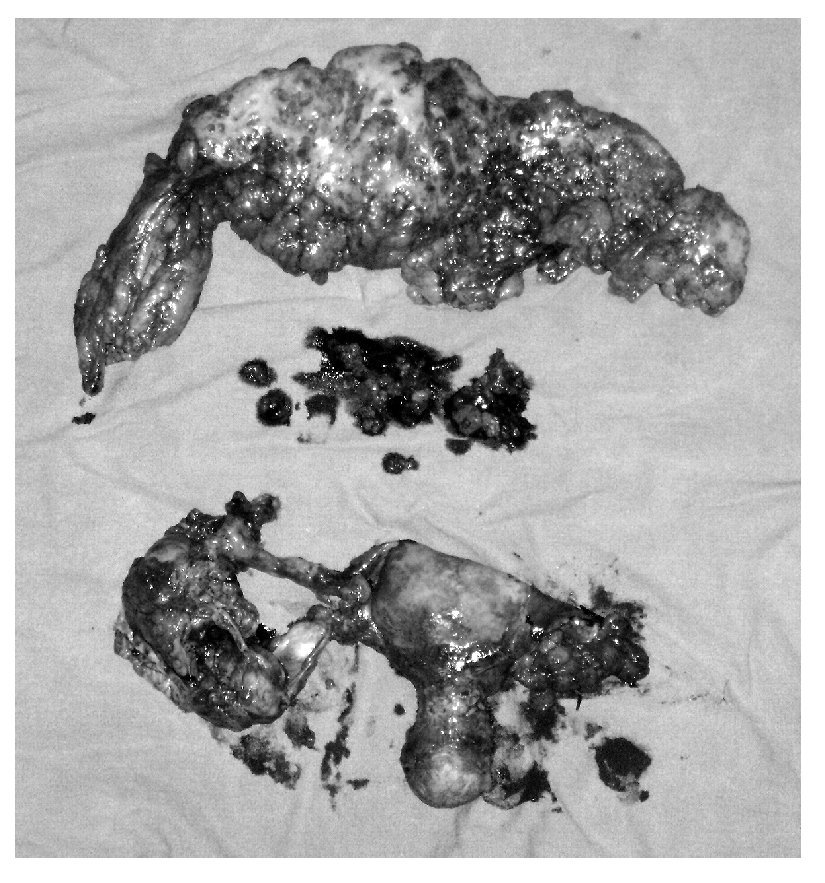
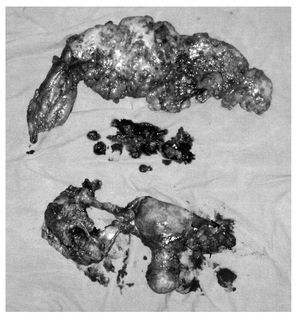
Debido a la similitud clínica y patológica entre el cáncer de ovario epitelial y el cáncer primario de peritoneo, muchos autores han sugerido un plan de tratamiento idéntico al empleado en cáncer de ovario.2,3,12,20 La exploración quirúrgica es importante para establecer el diagnóstico y realizar una cirugía de citorreducción. En 98% de los casos es necesaria una citorreducción extensa por tumor en la pared abdominal y enfermedad pélvica. La cirugía debe incluir histerectomía con salpingooforectomía bilateral. Debido a que el diagnóstico sólo puede ser realizado después del estudio histopatológico, todos los casos son manejados quirúrgicamente como si fuera cáncer de ovario epitelial. Se realiza omentectomía porque se encuentra infiltración tumoral en 80-100% de los pacientes. En caso de adenopatías macroscópicas pélvicas y paraaórticas se realiza disección ganglionar, pero la disección de rutina no es necesaria. La resección de implantes peritoneales y diafragmáticos se realiza frecuentemente por citorreducción. La resección intestinal y esplenectomía sólo están indicadas para prevenir obstrucción intestinal y asegurar una citorreducción óptima (Foto 3).
Foto 3. Pieza quirúrgica: epiplón, útero y anexos, implantes tumorales, disección ganglionar, biopsias selectivas.
Debido a que la estadificación de la FIGO en cáncer de ovario epitelial se aplica en cáncer primario de peritoneo, se utilizan los términos "óptimo" y "subóptimo". El término óptimo se refiere a enfermedad residual menor de 1 cm de diámetro. El grupo de oncología ginecológica (GOG) usa la definición de citorreducción óptima para el cáncer de ovario y de peritoneo.
Existen pocos estudios que evalúan la eficacia de la citorreducción en cáncer primario de peritoneo, a pesar de la literatura extensa en cáncer de ovario.13 Se menciona una mejoría en el tiempo de supervivencia en pacientes con citorreducción óptima más quimioterapia adyuvante con platino.11,12,21
El objetivo del tratamiento quirúrgico es realizar una cirugía de citorreducción óptima, para asegurar esto, se sugiere que las pacientes sean referidas a un cirujano oncólogo para el manejo quirúrgico, debido a que la citorreducción óptima depende de la extensión de la enfermedad y el entrenamiento del cirujano.1
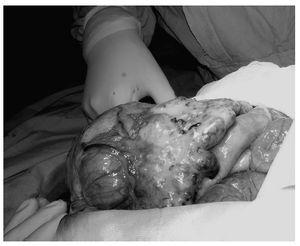
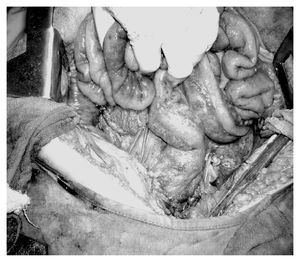
Las recomendaciones actuales según el consenso nacional de cáncer de ovario es realizar el esfuerzo máximo quirúrgico de citorreducción, con el propósito de dejar un residuo macroscópico menor a 2.0 cm (puede existir un remanente en "grano de mijo" diseminado en todo el peritoneo, siempre y cuando ninguno de estos fragmentos mida más de 0.5 cm). Pueden ser necesarias resecciones orgánicas múltiples, dos anastomosis en intestino delgado (una en colon), resección parcial vesical c/s esplenectomía, linfadenectomía pélvica y paraaórtica formales, peritonectomía parcial en algunos casos, todo ello incluso en la cirugía primaria etapificadora22 (Foto 4).
Foto 4.Cirugía de citorreducción óptima.
La citorreducción óptima es menos frecuente en cáncer primario de peritoneo que en cáncer de ovario, se ha reportado que es posible en menos del 50% de los casos.4,13
¿ QUIMIOTERAPIA DE PRIMERA LÍNEA
La terapia neoadyuvante se ha utilizado en mujeres con cáncer de ovario avanzado, cuando no es posible garantizar una reducción óptima. Se administra quimioterapia neoadyuvante para disminuir el volumen tumoral, la posibilidad de realizar cirugía de citorreducción óptima es mayor y disminuye la morbilidad quirúrgica. En los pacientes que respondieron a la quimioterapia neoadyuvante, se someten a laparotomía exploradora, se realiza histerectomía, salpingooforectomía bilateral y omentectomía, debido a que la actividad tumoral en estos sitios no es esterilizada completamente con la quimioterapia.23
Debe tenerse juicio necesario para tomar en cuenta que, si al inspeccionar la cavidad peritoneal consideramos que nuestra cirugía resultará incompleta, ni siquiera subóptima, es preferible tomar una biopsia, lo que permitirá un posoperatorio con recuperación rápida, para que la paciente inicie tratamiento con quimioterapia de inducción, y posteriormente, se le someta a una laparotomía de intervalo. La laparotomía citorreductora secundaria es una situación diferente, ya que el esfuerzo máximo quirúrgico es justificable incluso en resecciones multiviscerales y exenteración pélvica, debido a que la mayoría de estas pacientes ya no tendrá otra alternativa de manejo, a excepción de los casos en donde se deseará evaluar segundas o terceras líneas de quimioterapia con motivo de protocolos de estudio. En dado caso, el procedimiento deberá ser limitado para permitir la rápida recuperación posoperatoria y el inicio de la quimioterapia a la brevedad.22
Se ha encontrado que los agentes quimioterapéuticos para cáncer primario de peritoneo son los que han mostrado eficacia para cáncer de ovario epitelial avanzado. El esquema más utilizado es a base de cisplatino,23 sin embargo, las recomendaciones actuales incluyen la combinación de taxanos con carboplatino (carboplatino/paclitaxel). Actualmente, se realizan varios estudios clínicos de fase II y III para investigar si es benéfico incorporar un tercer medicamento (ciclofosfamida, irinotecan, entre otros) a los regímenes terapéuticos.24,25,26
¿ SUPERVIVENCIA
El cáncer primario de peritoneo es una patología letal, con una supervivencia menor al cáncer de ovario. El tiempo promedio es de 7-24 meses, la tasa de supervivencia a 5 años es de 0-22%, en la mayoría de los casos no se completa una cirugía de citorreducción óptima.1
Se han evaluado varios factores pronóstico de los cuales han impactado en la supervivencia el uso de cisplatino, esquemas combinados de quimioterapia, ausencia de mitosis, cirugía de citorreducción óptima y edad de la paciente. Los estudios sugieren que la cirugía de citorreducción puede ser efectiva cuando se combina con quimioterapia perioperatoria.27,28
¿ CONCLUSIONES
La cirugía más quimioterapia, constituye la piedra angular en el plan terapéutico frente al cáncer primario de peritoneo. No se cuestiona el papel de la cirugía desde el diagnóstico, estadificación y finalmente como citorreducción terapéutica, con un impacto en la supervivencia. Se deben conocer las generalidades en el abordaje diagnóstico y conceptos básicos de los procedimientos quirúrgicos en cáncer peritoneal y cáncer epitelial de ovario que aunque diferentes en su patogenia y pronóstico, son similares en el manejo quirúrgico y adyuvante. El cirujano debe conocer la importancia de realizar un máximo esfuerzo quirúrgico para mejorar la sobrevida, debe considerar que esta patología se puede encontrar en un cuadro de suboclusión intestinal, o bien, como hallazgo inesperado en cirugía de urgencia.
Correspondencia y sobretiros:
Dr. Efraín Absalón Medina Villaseñor.
Cirujano Oncólogo.
Torre de Consultorios II, No. 316. Hospital Star Médica Santa Fe. San Luis Potosí No. 143, Col. Roma, Del. Cuauhtémoc C.P. 06700, México, D.F.
Tel: 5858 4039.
Correo electrónico: efra73@hotmail.comwww.oncologiabetania.com