¿INTRODUCCIÓN
A medida que el horizonte académico y profesional de la Psicología se va despejando de incógnitas, consolidándose progresivamente la Psicología como saber y como ciencia, las polémicas que genera en su globalidad van quedando desplazadas a un mayor nivel de especificidad en de las disciplinas que la conforman en su vertiente aplicada. Cada vez es más frecuente encontrar importantes diferencias metodológicas entre las distintas áreas de aplicación de la psicología.1
La presencia de psicólogos clínicos en el contexto hospitalario,2 la necesidad de integración del binomio mente-cuerpo bajo el modelo biopsicosocial,3 el carácter universal de la Psicología de la salud,4 las consideraciones sobre las variables inherentes al factor de comorbilidad entre condiciones fisiológicas y psicológicas,5 y la importancia de integrar experiencias más allá del adiestramiento en Psicología Clínica, ha provocado que la práctica de la psicología se especialice aún más y se creen áreas de la misma dentro de otras disciplinas, como la oncológia.6 Esto se debe a las necesidades de nuestra práctica cotidiana dentro de un hospital de alta Especialidad, como lo es el Hospital Juárez de México y un servicio complejo como lo es el Servicio de Oncología, nos llevó a crear la Clínica de Psico-oncología y Cuidados Paliativos en 2006 y a realizar un programa de formación en Psico-oncología desde 2007, tanto para los psicólogos que estaban realizando algún posgrado -en donde parte de su entrenamiento deben capacitarse en el área de la Psico-oncología- o bien psicólogos clínicos interesados prepararse en el campo de la psicología hospitalaria y en particular la Psico-oncología y los Cuidados Paliativos, que acuden al Hospital Juárez de México y reciben en la Unidad de Psico-oncología, este entrenamiento.
¿ ANTECEDENTES
Desde hace ya más de 50 años, nació la interacción entre la oncología y la psicología.7 Uno de los primeros referentes se da en 1950, en la Unidad de Psiquiatría del Memorial Sloan-Kettering Cancer Center (MSKCC) de Nueva York dirigida por A. Sutherland.8 En la década de los sesenta, Mastrovito se hizo cargo de la Unidad hasta 1977, en que la psiquiatra J.C. Holland9 comenzó a dirigir el Servicio de Psiquiatría en el MSKCC y a quien se considera una de las grandes pioneras de la Psico-oncología internacional.
En los años ochenta, se puso atención a los aspectos sociales, lo que llamó la atención de los psicólogos, ya que en las investigaciones médicas se iban manifestando factores ambientales y comportamentales relacionadas directa e indirectamente con la etiogénesis del cáncer. El alcohol, el tabaco, la dieta, las prácticas sexuales, la radiación solar, entre otros, convierten al cáncer en una enfermedad de la civilización y la prototípica del siglo XXI. La psicología oncológica se volcó entonces en la determinación de los estilos de vida y conductas de salud que promovieron la adopción de comportamientos saludables que previenen el desarrollo del cáncer o que permitan la detección precoz. Este énfasis en "lo social" de la enfermedad oncológica, se vio reflejado en el auge que tomó el apoyo social y su relación con la adaptación del paciente oncológico a su enfermedad, sin dejar de considerar los temas clásicos de la Psico-oncología: personalidad, estrés, información, tratamientos, etc., enmarcados en el concepto de la "calidad de vida".10
Durante los siguientes veinte años, se estudiaron "los efectos humanos" del cáncer, generando parte del contenido de una nueva subespecialidad de la oncología denominada Psico-oncología. Este término se impuso a otros como oncología psicosocial, oncología conductual u oncología psiquiátrica con la formación en 1984 de la Sociedad Internacional de Psico-Oncología (IPOS). Holland11 ha puesto de manifiesto que los avances en la investigación psico-oncológica, así como los del propio campo, guardan una estrecha relación con los adelantos en el tratamiento y diagnóstico del cáncer; gracias a las aportaciones asistenciales, docentes y de investigación desarrolladas por Holland, la Psico-oncología adquirió cada vez mayor reconocimiento dentro del acercamiento integral al paciente oncológico. En 1998, la American Federation of Clinical Oncologic Societies (AFCOS), publicó la declaración de consenso en la que se establece la necesidad de un equipo multidisciplinario de atención al paciente con cáncer, incluye los servicios psicosociales y los cuidados paliativos.12 Entonces, la presencia de psicólogos en el mundo de la oncología se ha ido acrecentando desde la década de los setentas en Estados Unidos13 y, en los últimos años, en Europa y España.14 Este nuevo enfoque surge de la necesidad imperiosa de dar apoyo psico-emocional a todas las personas afectadas por este grupo de enfermedades.
Las Unidades de Psico-oncología surgen de la necesidad de atender las demandas de atención psicológica solicitadas desde los equipos de oncología como un servicio asistencial más dentro del modelo integral de atención al paciente oncológico. Holland9 define dos áreas básicas de interés de la Psico-oncología: la valoración de la respuesta emocional del paciente y sus familiares ante la enfermedad (área psicosocial) y el estudio de los factores psicológicos, conductuales y sociales que pueden influir en la morbilidad del cáncer (área psico-biológica).
Hasta la llegada de psicólogos formados para desarrollar ésta labor específica, médicos, personal de enfermería, personal no facultativo y voluntarios se encargaban, y de hecho todavía se encargan, de cubrir en la medida de sus posibilidades las necesidades de los pacientes. Holland describió las dos grandes dimensiones psicológicas en las que debe incidir la Psico-oncología.
Atender a la respuesta emocional de pacientes, familiares y de todas las personas encargadas del cuidado del paciente a lo largo del proceso de enfermedad (psicosocial).
Detectar e intervenir en aquellos factores psicológicos, de comportamiento, y aspectos sociales que puedan influir en la mortalidad (supervivencia) y morbilidad (calidad de vida) de los pacientes con cáncer.
La intervención en los diferentes aspectos sociales, éticos, espirituales y psicológicos está siendo explorada sistemática y activamente en distintos hospitales del mundo en los últimos años.15 La psicoterapia y un amplio espectro de intervenciones psicoterapéuticas, psicosociales, comportamentales y psico-educacionales, han demostrado ser efectivas para cubrir las necesidades de los pacientes;16,17 sin dejar de mencionar las intervenciones psicológicas para reducir el bournout, los efectos emocionales de la dinámica laboral en el equipo de salud.18
Hoy en día se consideran dos formas de establecer la relación entre la oncología y la psicología, de acuerdo al establecido por Sanz y Modolell:18
El Modelo de Interconsulta (MIC),19 que con mayor frecuencia prevalece en las unidades de Psico-oncología está basada en la creación de una unidad de Psico-oncología autónoma e independiente de los servicios de psiquiatría y de oncología.
Modelo fundacional (MFU), está basado en la incorporación del psico-oncólogo dentro de las unidades de oncología, considerado en modelo integrado. Y que persigue integrar un equipo interdisciplinar de atención al paciente.20
Para la realización de la atención clínica y del programa de enseñanza en Psico-oncología en el Hospital Juárez de México, consideraremos el MFU, principalmente porque éste se orienta más a la integración de la actividad del psicólogo en un servicio de oncología y que fortalece una convivencia diaria y espontanea tanto con los pacientes y su familia como con el equipo de salud que conforman este servicio.
Las necesidades psicológicas y emocionales de los pacientes y sus familiares están ligadas a las fases de enfermedad oncológica y son atendidas de manera inmediata o por interconsulta del propio equipo del servicio de oncología. Ya que el psicólogo participa e interviene desde el primer contacto en todas las fases y actividades del servicio de oncología. De acuerdo con Cruzado,21 las principales funciones del psicólogo dentro de un servicio de oncología son: la prevención, evaluación clínica, tratamiento psicológico, atención del personal sanitario e investigación.
De esta manera, en el Servicio de Oncología del Hospital Juárez de México, el paciente con cáncer cuenta con la posibilidad de apoyo psicológico desde que llega, pasando por todos los momentos de la enfermedad oncológica, hasta que fallece: fase inicial al momento del diagnóstico, fase durante la aplicación de los tratamientos, los ingresos hospitalarios que pueda tener en su evolución, sus revisiones periódicas a la consulta y en la etapa de vigilancia por la incertidumbre constante por la posible recidiva o recaída de la enfermedad, así como en la última fase, cuando el paciente se encuentra fuera de manejo oncológico o en fase terminal, incorporando el manejo y apoyo psicológico en cuidados paliativos.
El trabajo psicológico se realiza de forma preventiva y/o a demanda, al alcance de todos y en todo momento, razón por lo cual dicho MFU es más adecuado para llevar a cabo dichas funciones
Es importante mencionar que este modelo contempla que la atención psicológica va orientada no solo a los pacientes sino también a familiares y personal sanitario. El resultado en este modelo es un psicólogo integrado, tal como lo comentan Sourkes, Massie y Holland.22
En los equipos de oncología y Psico-oncología se fomenta la integración de todos los trabajadores de los distintos ámbitos con el fin de ofrecerle al paciente una intervención unitaria, en la que todos los intervinientes se dirigen al mismo objetivo que incluye al paciente y su familia. La realización de sesiones semanales con el equipo al completo es indispensable. En ellas se presentan y discuten casos clínicos de interés y se hacen sesiones bibliográficas de distintos temas de actualidad en oncología. En el MFU el paciente no es un ser compuesto con piezas distintas llamadas corazón, pulmón, cerebro, emociones, miedos y tumor. El paciente es una persona en su totalidad, no se puede diferenciar el componente físico, psicológico, social y espiritual. El equipo médico funciona como un engranaje perfecto en el que el paciente ve atendidas todas sus necesidades por un equipo de profesionales coordinados de distintos campos que le sirve de referencia y que es de su total confianza, razón por la cual, el Servicio de Oncología del Hospital Juárez de México cuenta con su propia unidad de Psico-oncología desde 2006 y forma parte de ese equipo multi e interdisciplinar que se requiere para la atención integral del paciente oncológico.
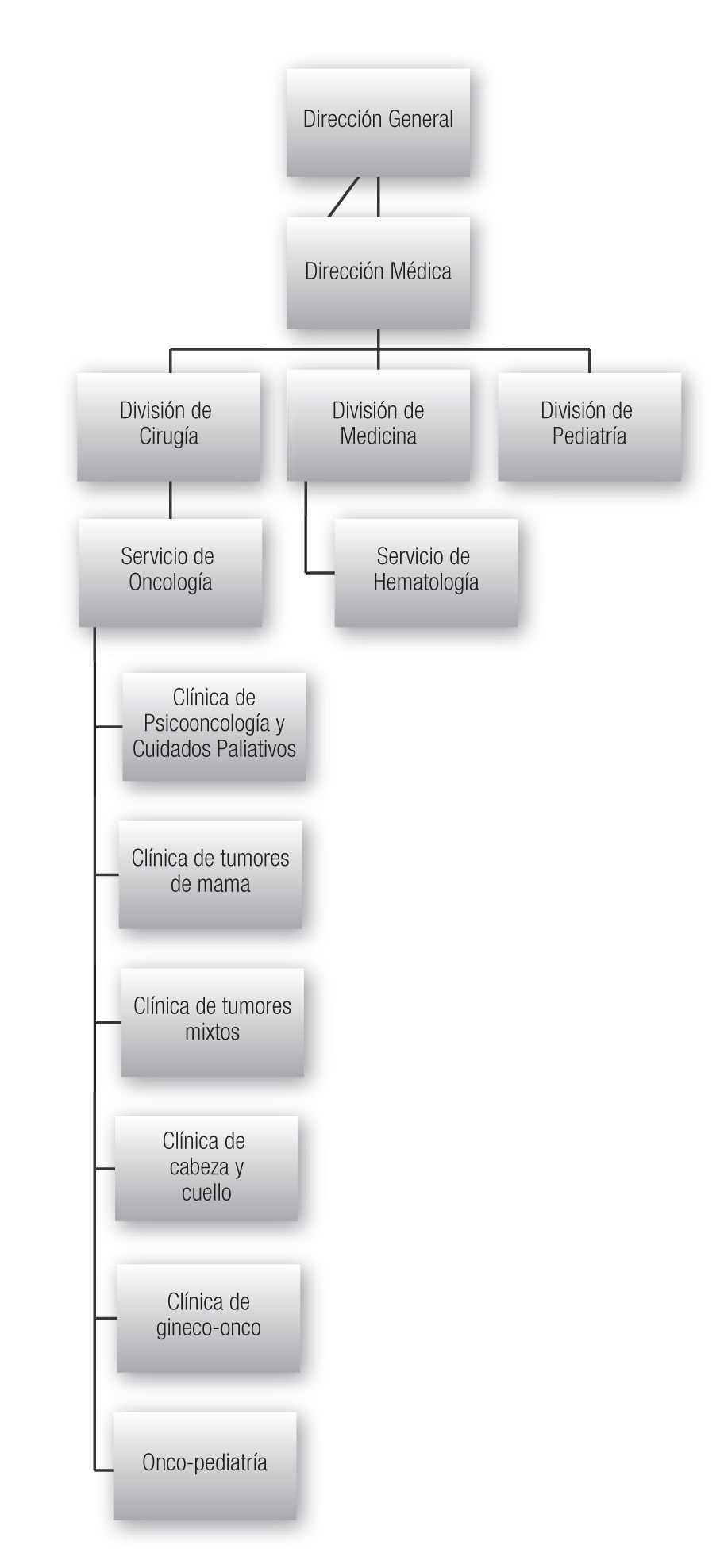
Organigrama: La Unidad de Psico-oncología depende directamente del Servicio de Oncología, que a su vez pertenece a la División de Cirugía; sin embargo, es importante señalar que debido a la atención psico-oncológica, se brinda a cualquier paciente con diagnóstico de cáncer, también se atiende a niños del Servicio de Oncología Pediátrica, que igualmente depende del Servicio de Oncología pero con funciones compartidas con el Servicio de Hematología -que pertenece a la División de Medicina- y Pediatría, ya que se atienden pacientes tanto con tumores sólidos como enfermedad hematológica, como leucemias, mielomas, linfomas. Ambas divisiones, de Medicina y de Pediatría, como la de Cirugía, están reguladas por la Dirección Médica y Dirección General del Hospital Juárez de México (Figura 1).
Figura 1. Organigrama.
Integrantes: La unidad está compuesta por el Jefe del Servicio de Oncología, la Psicóloga adscrita al Servicio de Oncología, responsable de la Unidad, responsable del programa de formación en Psico-oncología y supervisora in situ de la residencia de Medicina Conductual de la Facultad de Psicología de la UNAM. Los residentes de primer año del programa de Residencia de Medicina Conductual, rotan por la Unidad de Psico-oncología y se distribuyen en todos los servicios en los que se proporciona la atención psico-oncológica: oncología, hematología y onco-pediatría
Funciones y actividades de la Unidad de Psico-oncología: Las principales funciones que desarrolla esta Unidad en Hospital Juárez de México, son:
1. Participar en las actividades académicas del servicio de oncología, hematología y onco-pediatría, con objeto de integrar a los psicólogos al equipo de trabajo y la terminología médica utilizada en los servicios.
2. Paso de visita con el equipo multidisciplinario; para detectar las condiciones emocionales de los pacientes a partir de la información médica.
3. Proporcionar asistencia psicológica a pacientes ambulatorios y hospitalizados; en el proceso de adaptación a la enfermedad, apego a los tratamientos, preparación ante procedimientos invasivos, etc.
4. Participar en la elaboración y presentación de las sesiones académicas del programa de Psicooncología.
5. Realizar sesiones de psico-educación a familiares y pacientes en la sala de espera de los servicios oncológicos; para promover la prevención a través de conocimientos acerca de los factores de riesgo para el cáncer y aspectos generales de la atención del paciente con cáncer.
6. Participar en las sesiones de grupos terapéuticos del Servicio de Oncología, Hematología y Onco-Pediatría; debido a que el apoyo social es de suma importancia para los pacientes.
7. Preparar y discutir casos clínicos para aprender y retroalimentar la implementación de técnicas y procedimientos psicológicos.
8. Buscar y preparar artículos científicos relacionados con el campo; para conocer las actualizaciones con respecto al manejo psicológico del paciente con cáncer.
9. Elaborar y entregar informes diarios y mensuales de productividad.
10. Realizar proyectos de investigación relacionado al campo de la psico-oncología; para contribuir al avance del conocimiento del Psico-oncología.
Dichas actividades, abarcan cuatro grandes áreas de atención psicológica: la asistencia clínica al paciente y sus familiares para mejorar la adaptación y calidad de vida ante el diagnóstico, tratamiento médico, revisiones, cuidados paliativos y duelo. La docencia: la formación en habilidades de comunicación, manejo de situaciones de crisis y estresantes en la interacción con el enfermo. La prevención: programas adecuados de educación para la salud, aprendizaje de hábitos saludables preventivos del cáncer, conductas de detección precoz, apoyo e intervención en consejo genético y la investigación en aspectos comportamentales y sociales que están presentes en la patología del cáncer, sus tratamientos o el sistema de atención.
Estás actividades también están asociadas los diferentes niveles de atención dentro del sistema de salud: la epidemiología, la prevención primaria, la prevención secundaria, la evaluación e intervención, la supervivencia, cuidados paliativos y la muerte
1. La epidemiología del cáncer, debido a se registra, la incidencia y prevalencia de cada tipo de cáncer, las tasas de morbilidad y mortalidad producidas por la misma asociadas a las alteraciones y trastornos psicológicos que padecen los pacientes oncológicos que son atendidos por nuestra unidad basados en el proceso de adaptación, etapa de enfermedad y criterios diagnósticos del DSM-IV (23) y la CIE-10.24
2. La prevención primaria, ya que el conocimiento y modificación de los factores de riesgo permiten diseñar estrategias que no sólo minimicen sus consecuencias sino que nos ayuden, al mismo tiempo, a disminuir las tasas de prevalencia e incidencia del cáncer. Dichas acciones de llevan a cabo de manera individual y/o grupal tanto con los pacientes como con familiares, aprovechando las salas de espera del servicio, donde se concentra la mayor cantidad de pacientes que esperan pasar a sus consultas de atención oncológica.
3. La prevención secundaria del cáncer, que implica la detección oportuna del cáncer, lo cual es posible en algún tipo de cáncer (mama, cérvix, próstata, melanoma, etc.). Algunos problemas de índole psicológica que pueden plantearse para el manejo dentro de esta área son: la psico-educación con respectos a los factores de riesgo que inciden ante la presencia del cáncer, la información sobre el diagnóstico en el caso de aquellas personas en las que se confirme la existencia de un cáncer, tiempo de espera entre la información diagnóstica e inicio del tratamiento con el fin de detectar la represión de sentimientos o pensamientos o conductas ansiosas, depresivas o de ira (todas ellas relacionadas con el proceso de adaptación ante un diagnóstico de cáncer) o bien utilizar la escala analógica visual en cada una de las emociones, que nos proporcionaría información suficiente para tener un conocimiento somero del estatus psicológico del enfermo.
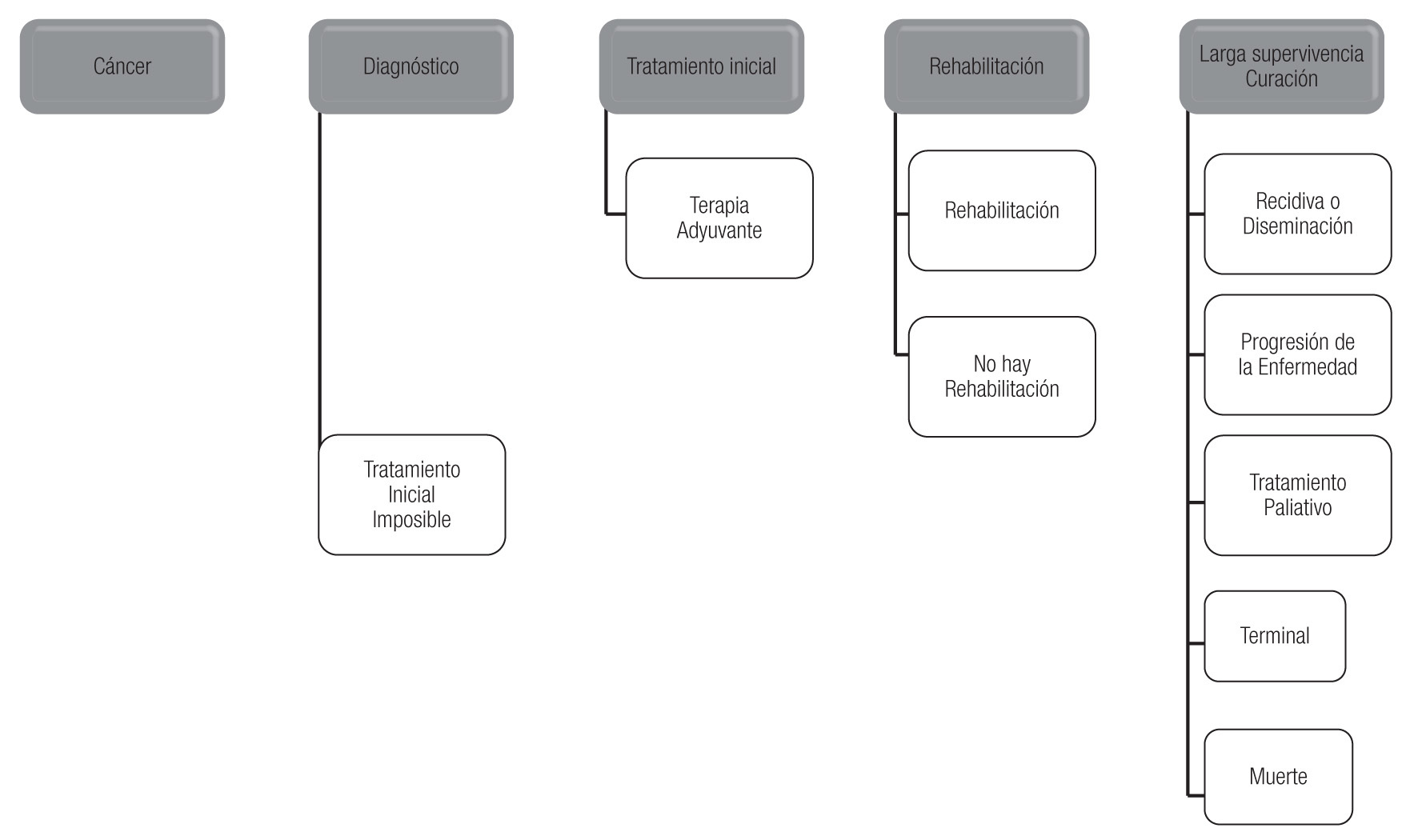
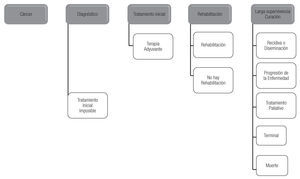
4. La evaluación e intervención psicológica; ya que las tareas psicológicas no solo están encaminadas a detectar la existencia de problemas psicológicos en el enfermo, sino también a valorar las estrategias de afrontamiento que puede utilizar el paciente y/o la familia ante la enfermedad y la calidad de vida que tendrá durante y posterior a su tratamiento oncológico. Al respecto, Holland (1998) e Ibáñez (1989,1996), consideran que la atención psicológica se brinda en diferentes momentos de la enfermedad: en el proceso de diagnóstico, durante la aplicación de los tratamientos, en el periodo de rehabilitación y seguimiento, así como cuando se presenta la recaída o bien cuando se encuentra fuera de manejo oncológico e ingresa a cuidados paliativos (Figura 2).
Figura 2. Intervención psicológica basada a los momentos de enfermedad oncológica.
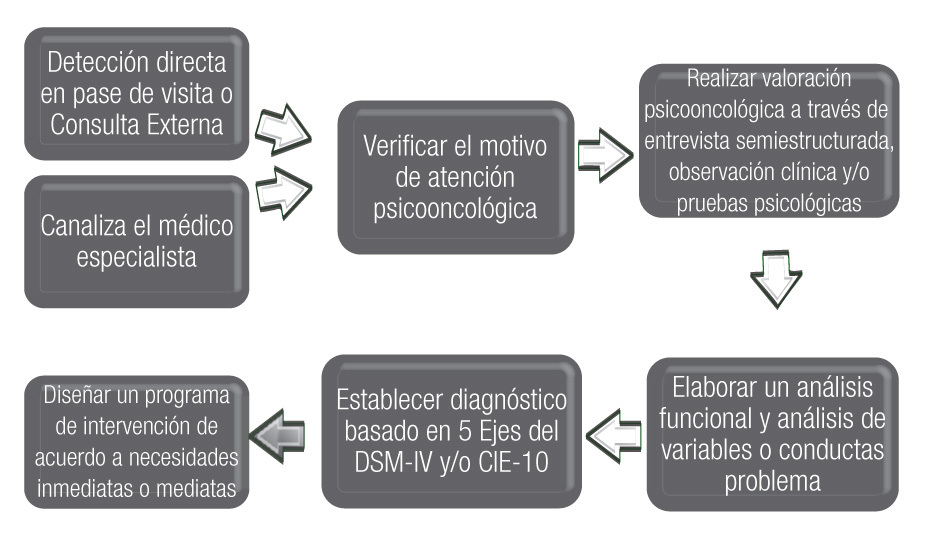
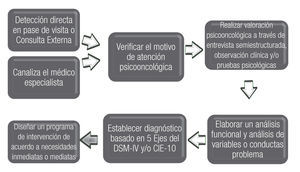
El diagrama de atención psicológica que establece el programa de Atención y Formación de Psico-oncología, inicia con la detección de atención psicológica que requiere el paciente con cáncer.
Existen dos vías principales de atención psico-oncológica; la primera la detección de necesidades psicológicas, directamente en los pacientes a través del paso de visita a los pacientes hospitalizados, o bien por la consulta externa, ya que el psicólogo se encuentra inmerso como parte del equipo de salud o bien por la interconsulta solicitada por el médico especialista. Es justo en estas dos condiciones en las que el especialista en salud mental debe detectar las necesidades psicológicas inmediatas y mediatas a través de una entrevista psico-oncológica semiestructurada, observación clínica o pruebas psicológicas, cuyas áreas a explorar se verán con precisión más adelante. Posteriormente, debe elaborar un análisis funcional o análisis de conductas problema, así como las variables para establecer un diagnóstico psicológico basado en el DSM-IV-R, o el CIE-10, para poder finalmente diseñar y llevar a cabo un programa de intervención y lograr con ello cubrir los objetivos establecidos de acuerdo a las necesidades (Figura 3). Cabe señalar que estas intervenciones están sustentadas bajo el marco teórico referencial cognitivo conductual, que se basa en el análisis e interacción de pensamientos, emociones y conductas.
Figura 3. Diagrama de atención psico-oncológica.
Dentro de las áreas que son evaluadas por el equipo de Psico-oncología para determinar el estado emocional del paciente con cáncer y poder determinar un diagnóstico psicológico y, en su caso, realizar un informe psicológico, destacan las siguientes:
Las capacidades cognitivas (atención, lenguaje, pensamiento, orientación, memoria, afecto).
Escrutinio de trastornos psicopatológicos previos y actuales.
Adaptación a la enfermedad y su tratamiento.
Patrones de personalidad que puedan afectar el proceso de enfermedad.
Satisfacción con la información recibida acerca del diagnóstico y los tratamientos.
Comprensión de la información.
Participación en la toma de decisiones.
Confianza en el equipo de salud.
Adherencia y apego a los tratamientos médicos.
Afrontamiento del diagnóstico y tratamientos oncológicos.
Estado emocional actual: ansiedad, depresión, autoestima, culpa, ira etc.
Calidad de vida previa a la enfermedad y la actual.
Apoyo familiar y social.
Apoyo económico.
Se proporciona también apoyo psicológico al personal sanitario, para promover: habilidades de comunicación con el enfermo y su familia, técnicas para el manejo de estrés, mejorar y fortalecer las relaciones interpersonales y de comunicación con el equipo de salud, promover la prevención del burnout, el trabajo en equipo, etc.
5. Supervivencia: debido al temor latente de los pacientes en etapa de vigilancia ante la posibilidad de una recaída por la enfermedad oncológica, (esta incertidumbre puede generar problemas emocionales importantes como ansiedad y depresión, aislamiento familiar y social, repercusiones de tipo laboral, entre otros), nos dimos a la tarea de realizar intervención psicológicas individuales y grupales enfocadas al manejo y expresión de emociones generadas en esta etapa, proporcionado recursos psicológicos a los pacientes para disminuir y/o controlar dichas condiciones emocionales y fomentar al mismo tiempo la creación de grupos de autoayuda
6. Cuidados paliativos: actividad que se ha llevado a cabo con el apoyo de un médico oncólogo y de tanatología, ya que nos enfocamos a la atención del paciente y su familia ante dos situaciones principalmente: a) Cuando el paciente ha recibido tratamiento oncológico adyuvante pero existe progresión o recaída de la enfermedad y se encuentra fuera de manejo oncológico o bien, b) aquellos pacientes con manejo adyuvante que llega en etapas muy avanzadas de la enfermedad y por lo cual ingresa únicamente a manejo paliativo (Figura 2).
El apoyo psicológico en cuidados paliativos consiste básicamente en proporcionar apoyo psicológico al paciente, la familia e incluso al personal de salud ante el impacto de encontrarnos fuera de manejo oncológico; durante el curso de proceso terminal de la enfermedad oncológica, se proporciona orientación acerca de los cuidados y apoyo emocional que pueden manejar los familiares con el paciente, el manejo psicológico del cuidados primario para evitar el desgate emocional y físico, fortalecer y fomentar la comunicación entre paciente, familia y personal de salud, el manejo del duelo anticipado para el paciente y la familia, y el apoyo emocional a familiares posterior al deceso.
7. Muerte: Es una de las condiciones de atención psicológica de mayor desgaste emocional para todo aquel ser humano involucrado en el evento de muerte: el paciente, la familia, el médico, la enfermera, el psicólogo, el camillero, ya que la muerte es para el ser humano, el fin de la vida; razón por la que el apoyo emocional y humano se han implementado en este momento; el actuar de psicólogo en este momento es diverso: va desde acompañar al familiar en el periodo de agonía; al médico para proporcionar las malas noticias, hasta proporcionar apoyo psicológico inmediato ante el deceso, sea en las instalaciones hospitalarias o bien por vía telefónica, cuando el paciente se encuentra en cuidados domiciliarios. Con ello se logra cubrir todas las áreas que establece el sistema de salud en nuestro programa de atención y por tanto en el programa de enseñanza hacia aquellos psicólogos que se encuentran interesados en el área psicológica para la atención del paciente oncológico.
8. Investigación: algunos de los temas que se han manejado dentro de nuestro programa se encuentran
Estilos y estrategias de afrontamiento en pacientes con cáncer de mama.
Imagen corporal en pacientes con cáncer.
Calidad de la evaluación y tratamientos aplicados.
Factores psicológicos y sociales asociados al cáncer.
¿ CONCLUSIONES
La formación en Psico-oncología que se lleva a cabo desde 2007 y que continua funcionando hasta el momento, en el Servicio de Oncología en el Hospital Juárez de México a través de los residentes de la Maestría en Medicina Conductual de la Facultad de Psicología de la Universidad Nacional Autónoma de México, tiene como objetivo principal dotar al psicólogo en formación psico-oncológica de los conocimientos teórico-prácticos y de las habilidades clínicas necesarias para la evaluación, el diagnóstico y el tratamiento psicológico de las reacciones emocionales y de los trastornos psicopatológicos presentes en el paciente con cáncer y sus familiares, así como la adquisición de habilidades y conocimientos necesarios para el desarrollo de programas de investigación dentro del campo de la Psico-oncología y los cuidados paliativos. Partimos de un modelo de formación que engloba tanto el componente teórico-didáctico como el práctico-asistencial, mediante una supervisión clínica estructurada, con el objetivo último de garantizar una adecuada práctica asistencial al paciente oncológico. Sin embargo, dicho programa de formación no convierte al psicólogo en especialista en psico-oncología, sino en un especialista en psicología clínica o en psiquiatría con una formación y capacidad específica en Psico-oncología tal como lo mencionan Hollenstein, Méndez y Gil Moncayo,19 ya que dicha formación requiere un mínimo de tres años para poder considerar al psicólogo clínico en un especialista en Psico-oncología.
Es importante mencionar que no todos los psicólogos cuentan con el perfil necesario para poder llevar a cabo estas actividades y funciones, por lo que se requiere de una selección adecuada de los estudiantes y/o personal de psicología para que pueda llevar a cabo las funciones específicas que tienen que considerarse dentro del área de Psico-oncología. Dentro de las características que se requieren para realizar actividades de atención clínica al paciente oncológico, consideramos que deben tener conocimientos del área clínica como realizar una entrevista, aplicación, calificación e interpretación de pruebas psicológicas, llevar a cabo reportes psicológicos, establecer diagnóstico clínicos basados en el DSM-IV-R y CIE-10. Con respecto a las características académicas y de personalidad sugerimos que sean personas que cuenten con buena capacidad de organización, disposición de servicio, empatía, altos niveles de tolerancia a la frustración, con capacidad para manejar el estrés, con buena disposición para el trabajo en equipo, habilidades profesionales de comunicación y escucha, contar con la capacidad para desarrollar pensamiento crítico y constructivo, tener disposición para el conocimiento personal y el desarrollo humano, tener sensibilidad a las necesidades psicosociales de los demás y competencia personal: autoconciencia, autorregulación, motivación de logro, compromiso, iniciativa, optimismo, principios básicos y fuentes internas y externas de autoestima, y no tener alguna psicopatología grave que impida su desempeño académico y asistencial.
Al concluir el programa de formación en Psico-oncología, se pretende que los alumnos tengan beneficios personales y profesionales ya que está enfocado a lograr en el estudiante: el descubrimiento de intereses, valores y creencias con respecto a su vida personal, profesional y social, el establecimiento de nuevos objetivos de desarrollo personal y profesional, la toma de decisiones eficaces respecto a la organización y desarrollo de la propia persona, nuevas formas de comunicación forma efectiva; que sean capaces académicamente de desarrollar habilidades de observación y de razonamiento para entender fenómenos psicológicos, diseñar conducir y ejecutar proyectos de investigación en el área psico-oncológica, seleccionar diseño, técnicas e instrumentos acordes al método de investigación, aplicar métodos de evaluación psicológica apropiados a nivel individual, grupos, familia o sistema en algún otro nivel de organización, desarrollar la capacidad de observar, escuchar y analizar la información, construir instrumentos de evaluación según las necesidades del paciente y manejar paquetes computacionales para la calificación, interpretación e integración de los resultados de la batería de pruebas.
Consideramos que la supervisión clínica es indispensable para desarrollar el programa eficazmente, debido a que para poder desarrollo los objetivos académicos y profesionales descrito previamente se requiere de personal capacitado que pueda guiar al personal en formación y dirija el programa para que regule la ejecución clínica, conocimientos y programa académico; que amortigüe la dinámica intrahospitalaria de los estudiantes, ya la formación del psicólogo es diferente a la formación del médico y existen condiciones intrahospitalarias que no son fáciles de manejar para los psicólogos, como: las exigencias de tiempos, de estudio, demanda de servicio, el manejo y jerarquía intrahospitalaria, entre otros.
Como todo programa tenemos limitaciones de ejecución entre las cuales están: el contar con espacios físicos suficientes para proporciona psicoterapia formal dentro de un consultorio, ya que sólo se cuenta con un consultorio dentro del Servicio de Oncología para llevar cabo todas las funciones académicas, asistenciales, y de investigación. La dificultad para poder llevar a cabo las condiciones de atención clínica de privacidad ya que las intervenciones se realizar en las áreas de atención oncológica: pasillos, sala de urgencias, cama de hospitalización, incluyendo áreas administrativas.
Sin embargo, y a pesar de todos estos limitantes, se ha logrado establecer un buen programa, de calidad y de alto nivel educativo y que hasta el momento ha logrado formar psicólogos bajo este programa tres generaciones de la residencia de psicología de medicina conductual de la Facultad de Psicología de la Universidad Nacional Autónoma de México y cinco psicólogos del curso de entrenamiento en Psico-oncología.
Correspondencia: Mtra. Psic. Leticia Ascencio Huertas.
Ave. Instituto Politécnico Nacional N° 5160 Magdalena de las Salinas. Delegación Gustavo A. Madero. 07760, México, D. F.
Teléfono: 5747 7560 ext. 7254.
Correo electrónico: leash71@yahoo.com.mx