INTRODUCCIÓN
La prevalencia del síndrome del intestino irritable (SII) es muy elevada, lo que tiene una gran repercusión sanitaria, social y económica. El número de consultas médicas, de pruebas diagnósticas (en este caso no diagnósticas) y de prescripciones terapéuticas es muy grande, con el consiguiente gasto de recursos. Supone, además, una de las primeras causas de absentismo laboral. Por otra parte, si bien el SII no pone en riesgo la vida del paciente, sí condiciona de forma considerable su calidad.
La prevalencia del SII oscila entre un 5 y un 20% dependiendo de la población estudiada y los criterios diagnósticos empleados1,2. Recientemente se ha publicado un estudio que utilizó un mismo cuestionario para valorar la prevalencia y diversos aspectos clínicos de este síndrome en 8 países europeos: Alemania, Italia, Francia, Bélgica, Países Bajos, Reino Unido, Suiza y España3. Las prevalencias totales fueron desde el 6,7 al 12%, siendo más altas en Reino Unido, Francia e Italia y más bajas en Países Bajos, Bélgica y España. En nuestro país la prevalencia global (agrupando a los sujetos diagnosticados formalmente y a los sujetos sin este diagnóstico) fue del 7,3%. Las personas con SII perdieron más días de trabajo por enfermedad (5,2 frente a 2,1 días). Más del 40% refería un impacto importante en sus actividades sociales (salir a comer, hacer viajes largos o acudir a lugares no conocidos). Un 36% de las personas con SII reconocía que éste afectaba a sus relaciones físicas o sexuales, y un 35% que afectaba a sus relaciones familiares.
Desde hace mucho tiempo se ha dicho que sólo la tercera parte de los sujetos con SII buscan atención médica. Estos datos procedían de investigaciones en Estados Unidos4, pero datos obtenidos de la población española demuestran que en nuestro medio más de las dos terceras partes de personas con SII acuden al médico5. Los motivos por los que unas personas buscan asistencia sanitaria y otras no lo hacen no están del todo claros. Algunos estudios parecen indicar que la razón fundamental es la intensidad de las molestias, mientras que en otros son los factores psicosociales los determinantes. Otro de los factores que sin duda influyen en la decisión de consultar al médico es la facilidad de acceso y gratuidad del sistema sanitario en el que se encuentra el paciente. Así, en España el 58% de los sujetos con SII con estreñimiento y el 67% de los que presentan SII con diarrea buscan atención sanitaria6.
DEFINICIÓN Y CRITERIOS CLÍNICOS DEL SÍNDROME DEL INTESTINO IRRITABLE
Con el nombre de SII se conoce a un grupo de trastornos funcionales digestivos en los que el dolor o las molestias abdominales se asocian a alteraciones en el hábito deposicional y dificultades en la defecación. Además, es frecuente que se produzca un solapamiento con otros trastornos funcionales. Es importante recordar que muchos sujetos con SII nunca precisarán de atención médica. Por este motivo se ha considerado que las personas con SII pueden pertenecer a 2 grupos: a) no pacientes, aquellos que nunca visitarán al médico por sus molestias de SII, y b) pacientes con SII, aquellos que acuden al médico por estas molestias.
Existen claras dificultades a la hora de definir lo qué es el SII debido a la falta de lesiones orgánicas así como a la heterogeneidad de sus manifestaciones clínicas. Por estos motivos se ha intentado establecer una serie de criterios para agrupar los diferentes síntomas y poder realizar un diagnóstico positivo del síndrome. Los criterios más utilizados fueron los descritos por Manning et al7 en 1978, que posteriormente se han modificado en diversas ocasiones. Los criterios fundamentales son el dolor que se alivia con la defecación, un aumento de la frecuencia deposicional coincidente con la aparición del dolor, presencia de heces más blandas coincidiendo con el dolor, la observación de distensión abdominal, la presencia de moco en las heces y la sensación de evacuación incompleta. En estudios posteriores se ha observado que de estos 6 criterios, los 3 primeros tienen un mayor valor predictivo diagnóstico mientras que los 3 últimos son de menor utilidad8. Posteriormente, en 1992, se establecieron unos criterios más precisos, los llamados criterios de Roma9. Éstos se modificaron en 1999 con el fin de precisar aún más la definición del SII. Los actuales criterios diagnósticos (Roma II) son los siguientes10: presencia de molestia o dolor abdominal durante al menos 12 semanas (no necesariamente consecutivas) en los últimos 12 meses y que se acompañe de 2 o más de los siguientes hechos: a) alivio con la defecación; b) asociación con cambios en la frecuencia de las deposiciones, y c) asociación con cambios en la consistencia de las deposiciones.
El SII se divide en 3 subtipos dependiendo de cuál sea el hábito deposicional predominante: SII-estreñimiento, SII-diarrea y SII-alterante (cuando alternan períodos de estreñimiento y diarrea). No obstante, estas características no siempre se mantienen estables en el tiempo11.
Actualmente se está trabajando para perfeccionar las definiciones y los criterios diagnósticos de los distintos trastornos funcionales digestivos. En breve dispondremos de las recomendaciones de Roma III.
DIAGNÓSTICO
La presencia de síntomas compatibles con el síndrome y la exclusión de alteraciones orgánicas es lo que nos llevará al diagnóstico. A la hora de excluir trastornos orgánicos se debe ser estricto, pero intentando evitar la realización de exploraciones innecesarias o recurrentes; es muy frecuente que los pacientes con SII hayan sido sometidos en numerosas ocasiones a enemas opacos, colonoscopias u otras exploraciones, de forma repetitiva sin que nunca se haya obtenido ningún hallazgo positivo. Es especialmente importante descartar patologías orgánicas en los pacientes mayores de 45 años o cuando se presentan signos o síntomas de alarma tales como anemia, fiebre, sangre en las heces o pérdida de peso.
Como siempre, una cuidadosa anamnesis y exploración física serán la base para sospechar el diagnóstico. La necesidad de realizar una rectosigmoidoscopia o una colonoscopia total debe evaluarse de forma individualizada. La realización de análisis de sangre (incluyendo hemograma, hormonas tiroideas y anticuerpos antiendomisio en los casos con diarrea), así como de heces con determinación de sangre oculta o de huevos y parásitos, puede ser de utilidad. Recientemente se ha señalado que la demostración de una hipersensibilidad a la distensión rectal pudiera ser un marcador de SII y utilizarse como un criterio positivo a la hora de establecer su diagnóstico12, pero la sensibilidad y especificidad de esta prueba aún son discutidas13.
PATOGENIA
En la actualidad no se conoce con precisión cuáles son los mecanismos patogénicos por los que se produce el SII. Sería ingenuo pensar que una sola causa puede ser el motivo de todas las molestias en un síndrome tan heterogéneo en el que el paciente puede tener tanto dolor abdominal como diarrea o estreñimiento. En algunos estudios se ha observado que un número considerable de pacientes presentaban intolerancia a la lactosa o a otros azúcares tales como el sorbitol o la fructosa pero, si esto es cierto, habría que excluir a estos enfermos del diagnóstico del SII. Por otra parte, es frecuente que algunos pacientes relacionen sus molestias con determinados alimentos, si bien no está claro que se trate de verdaderas alergias alimentarias o si sólo es un problema de intolerancia.
Hace algunos años se supuso que los trastornos de la motilidad digestiva podrían ser los causantes de las manifestaciones clínicas del SII. Sin embargo, la investigación nos ha demostrado que la motilidad digestiva es normal en una gran parte de estos pacientes y que, además, existe una pobre correlación entre la presencia de trastornos motores y la aparición de los síntomas14. Cierto es que parece existir una respuesta anormal de la motilidad tanto del intestino delgado como del grueso ante determinados estímulos como la comida, el estrés, la distensión o la inyección de colecistoquinina15, y que es posible que una dismotilidad digestiva pueda explicar las molestias de una parte de los pacientes con SII, pero ésta no parece ser la causa fundamental de este síndrome.
Más recientemente se ha comprobado que los pacientes con SII presentan un aumento de la sensibilidad visceral en la región intestinal. La distensión, tanto del recto como del colon o del intestino delgado, les produce más molestias que a los voluntarios sanos16; además, las áreas de referencia del dolor son más extensas que en los controles.
La relación entre la gastroenteritis aguda y la posterior aparición de SII es un hecho interesante sobre el que se está investigando mucho17.
TRATAMIENTO
Muchos pacientes con SII se beneficiarán de cambios sencillos en su estilo de vida y en la dieta. La exclusión de determinados alimentos o bebidas puede disminuir la frecuencia de síntomas (comidas grasas, alimentos flatulentos, bebidas gaseosas, etc.). En cuanto al tratamiento farmacológico, debe adecuarse a la intensidad y frecuencia de los síntomas, utilizándose cuando verdaderamente sea necesario. En la actualidad no existe ningún fármaco que sea útil en todos los casos de SII ni cuyos resultados sean absolutamente eficaces.
Fibra
Durante años se ha venido utilizando como tratamiento habitual en los pacientes con esta patología, aunque los resultados no siempre han sido satisfactorios. En una revisión sobre la utilidad de los suplementos de fibra se concluyó que los estudios publicados tenían serias limitaciones relacionadas con la alta respuesta al placebo, el escaso número de pacientes incluidos, la selección de los enfermos, la corta duración del tratamiento y las dosis inadecuadas18. De hecho, se ha visto que en muchos casos un elevado aporte de fibra puede empeorar la distensión abdominal, el dolor e incluso la diarrea. No obstante, algunos pacientes con predominio de estreñimiento pueden beneficiarse de una dieta rica en fibra.
Fármacos espasmolíticos
Nuevamente existen serias dificultades metodológicas para establecer el verdadero beneficio de este tipo de agentes farmacológicos. En una revisión publicada en 2001 se evaluaron 45 ensayos clínicos aleatorizados publicados entre 1987 y 199819; sólo 6 cumplían los requisitos de calidad imprescindibles. En un metaanálisis publicado también en el año 2001 se seleccionaron 23 ensayos clínicos aleatorizados con un total de 1.888 pacientes; se apreció una mejoría global en el 56% de los pacientes tratados con fármacos espasmolíticos y en el 38% de los tratados con placebo; la mejoría del dolor fue de un 53 y un 41%, respectivamente20.
Loperamida
En los casos en que la diarrea es el síntoma predominante puede ser necesaria la utilización de fármacos tales como la loperamida. De la revisión de Jailwala et al21 se concluye que la loperamida es útil en el tratamiento de la diarrea, ya que induce una mejoría global, pero que es ineficaz para el dolor o la distensión abdominal.
Colestiramina
Es otro fármaco que también se ha utilizado en el tratamiento de la diarrea del SII22. Su supuesta acción beneficiosa se debería al secuestro de ácidos biliares, deficientemente absorbidos por un tránsito intestinal demasiado rápido.
Agentes formadores de masa y laxantes
Cuando predomina el estreñimiento se pueden emplear agentes formadores de masa o laxantes suaves. Los laxantes deben usarse como último recurso terapéutico del estreñimiento, en cuyo caso son preferibles los laxantes osmóticos o salinos a los estimulantes, debido a los mayores efectos secundarios de estos últimos.
Antidepresivos
Jailwala et al21 evaluaron 7 ensayos clínicos en los que se utilizaban antidepresivos en el tratamiento del SII, y el resultado fue beneficioso en todos ellos. No está claro si la mejoría se relaciona o no con la presencia o grado de depresión de los pacientes. Además, no hay que olvidar que los antidepresivos tricíclicos tienen efectos antinociceptivos sobre la percepción visceral junto a su efecto inhibidor de la motilidad digestiva.
Actualmente hay datos que apuntan que los antidepresivos inhibidores de la recaptación de serotonina también pueden ser útiles en el tratamiento de diversos trastornos funcionales digestivos. En el caso del SII parecería lógico utilizar, si fuese necesario, un antidepresivo tricíclico cuando predomina la diarrea y un inhibidor de la recaptación de serotonina cuando predomina el estreñimiento.
Psicoterapia e hipnoterapia
Una revisión sistemática sobre psicoterapia en el SII ha descubierto múltiples defectos metodológicos23; no obstante, otra revisión ha concluido que el tratamiento psicológico es superior al tratamiento médico convencional24. Recientemente se ha publicado un excelente trabajo que demuestra la eficacia de la terapia cognitiva conductual en un determinado grupo de enfermos con SII25.
Nuevas posibilidades terapéuticas
Agonistas opioides de los receptores kappa
La fedotozina ha sido el exponente fundamental de este grupo de fármacos. A pesar de los esperanzadores resultados iniciales, la respuesta terapéutica no es tan buena como para reemplazar algunos de los fármacos ya utilizados. No parece que en un futuro próximo dispongamos de la fedotozina, y tampoco de la asimadolina, en nuestro arsenal terapéutico.
Somatostatina y análogos
Tienen un conocido efecto analgésico somático y visceral debido a un bloqueo en la transmisión de la información aferente nociceptiva medular. Ni la vía de administración (subcutánea) ni sus resultados hacen que sean fármacos idóneos para el tratamiento del SII.
Antagonistas de la colecistocinina
La loxiglumida reduce el tiempo de tránsito colónico y parece tener efectos beneficiosos en pacientes con SII, aunque todavía no hay estudios amplios que demuestren este hecho.
Antagonistas 5-HT3 y agonistas 5-HT4 de la serotonina
El alosetrón (un antagonista 5-HT3) mejora el dolor abdominal, la urgencia defecatoria y el hábito deposicional en mujeres con SII con predominio de la diarrea26. Sin embargo, la aparición de casos de colitis isquémica indujo su retirada del mercado, aunque ahora puede conseguirse, con restricciones, en Estados Unidos. Actualmente, ensayos clínicos con un nuevo antagonista de los receptores de serotonina (cilansetrón) demuestran que éste mejora los síntomas del dolor abdominal y alteraciones en el hábito intestinal asociados al SII27.
El tegaserod (un agonista parcial 5-HT4) acelera el vaciamiento gástrico, disminuye el tiempo de tránsito orocecal y tiende a incrementar el vaciamiento del colon proximal. Los ensayos clínicos han demostrado que mejora los síntomas de los pacientes con SII y estreñimiento28.
Antagonistas de los receptores muscarínicos M3
El desarrollo de antagonistas colinérgicos cada vez más selectivos podría ser útil en el control de la hipermotilidad digestiva. La zamifenacina reduce la motilidad colónica en pacientes con SII, aunque aún no se ha demostrado su utilidad práctica29.
Agonistas de los receptores adrenérgicos α2
La clonidina tiene un efecto antinociceptivo colónico, pero sus efectos secundarios hacen que sea un fármaco de escasa aplicación clínica. A su vez, la lidamidina (otro agonista α2) ha demostrado ser de escasa eficacia en el tratamiento del SII.
Antagonistas de las neurocininas
Las taquicininas (sustancia P, neurocinina A y neuricinina B) son mediadores fundamentales en el control de la motilidad digestiva y la transmisión de la información nociceptiva. En la actualidad se están desarrollando estudios con antagonistas de los receptores NK2 (activados predominantemente por la neurocinina A) en pacientes con SII. Su efecto es fundamentalmente analgésico y modulador, por lo que podrían utilizarse tanto cuando predomina la diarrea como cuando lo que predomina es el estreñimiento.
Probióticos
El tratamiento con Biphidobacterium spp. frente a placebo durante 8 semanas mejoró el dolor abdominal, la distensión, el hábito deposicional y la calidad de vida en pacientes con SII, lo cual se reflejó en una mejoría significativa de la calidad de vida de estos pacientes30. Sin embargo, en otros estudios realizados con Lactobacillus casei cepa GG comparado con placebo no se obtuvo mejoría. Esto nos hace pensar que no todos los probióticos tienen la misma función ni son efectivos en el mismo tipo de patologías, y que existen cepas específicas que pueden ser beneficiosas para el tratamiento de distintas enfermedades, entre ellas el SII. Todavía son pocos los estudios realizados al respecto y serán necesarios más datos antes de sacar conclusiones definitivas, pero las expectativas son esperanzadoras31.
CALIDAD DE VIDA EN EL SÍNDROME DEL INTESTINO IRRITABLE
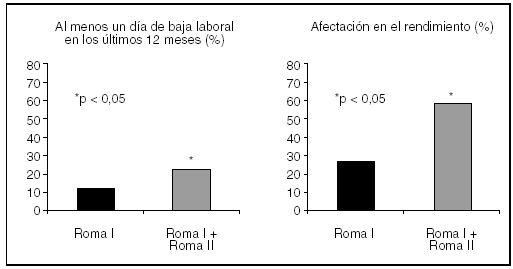
El SII puede parecer una enfermedad aparentemente banal por no acompañarse de lesiones orgánicas evidentes. Sin embargo, las molestias que produce en algunos pacientes son muy importantes y condicionan de gran manera su vida habitual (fig. 1). Para poder evaluar el impacto personal de este síndrome es de especial interés conocer sus efectos sobre la calidad de vida relacionada con la salud (CVRS).
Fig. 1. El síndrome del intestino irritable afecta de manera notoria la vida de los pacientes que lo presentan, incluyendo sus actividades laborales. El impacto es mayor en aquellos con más gravedad y que cumplen los criterios diagnósticos de Roma II y no sólo de Roma I.
Instrumentos que miden la calidad de vida relacionada con la salud en el síndrome del intestino irritable
Como en otras enfermedades, la CVRS puede valorarse utilizando cuestionarios genéricos o específicos (tabla I). Los instrumentos genéricos con los que se ha evaluado la CVRS en el SII han sido fundamentalmente el SF-36 (Short-Form 36), el Perfil de Impacto de la Enfermedad (Sickness Impact Profile, SIP) y el Índice de Bienestar General Psicológico (Psychological General Well-Being Index, PGWB).
En lo que respecta a los instrumentos específicos con los que evaluar la CVRS en el SII, se han desarrollado varios durante los últimos años. A continuación se revisan los aspectos fundamentales de los más importantes:
-- Cuestionario de Calidad de Vida del Síndrome del Intestino Irritable (Irritable Bowel Syndrome Quality of Life Questionnaire, IBSQOL)32,33. Este instrumento contiene 30 ítems que engloban 9 dominios: función emocional, salud mental, sueño, energía, funcionamiento físico, dieta, papel social, papel físico y relaciones sexuales.
-- Medida de la Calidad de Vida del Síndrome del Intestino Irritable (Irritable Bowel Syndrome-Quality of Life Measure, IBS-QOL)34. Este cuestionario incluye la frecuencia de las molestias digestivas y su repercusión personal, la medición del estado funcional general y del bienestar, así como la percepción de la CVRS directamente relacionada con el SII. Consiste en 34 ítems divididos en 8 subescalas: disforia, interferencia con las actividades habituales, imagen corporal, preocupación por la salud, limitaciones dietéticas, reacciones sociales, funcionamiento y relaciones sexuales.
-- Cuestionario de Calidad de Vida de los Trastornos Funcionales Digestivos (Functional Digestive Disorder Quality of Life Questionnaire, FDDQL)35. Instrumento dirigido no sólo al SII, sino también a otros trastornos funcionales digestivos, aunque más específicamente al SII y la dispepsia funcional. Tiene 43 ítems con 8 dominios: actividades diarias, ansiedad, sueño, dieta, malestar, tolerancia de la enfermedad, control de la enfermedad y estrés.
-- Cuestionario del Síndrome del Intestino Irritable (Irritable Bowel Syndrome Questionnaire, IBSQ)36. Consta de 26 ítems divididos en 4 áreas: síntomas intestinales, fatiga, limitaciones en la actividad y disfunción emocional.
-- Síndrome del Intestino Irritable-36 (Irritable Bowel Syndrome-36, IBS-36)37. Es un cuestionario con 36 preguntas que se valoran con una puntuación del 1 al 7 de acuerdo con una escala de Likert. Parece ser un buen instrumento y fácil de autoadministrar, pero en la actualidad de él sólo se obtiene un único valor total sin que se hayan definido dominios específicos.
Otros cuestionarios que evalúan distintos aspectos de la repercusión personal del SII son los desarrollados por Poitras et al38 en Canadá o por Francis et al39 en Manchester.
Recientemente se ha desarrollado y validado un cuestionario específico para valorar los síntomas del SII40. Este cuestionario se correlaciona de forma adecuada con los valores de la CVRS y parece ser un buen instrumento de evaluación psicométrica. Incluye 13 ítems que se relacionan con la saciedad, el dolor abdominal, la diarrea, el estreñimiento y la distensión.
Tal como se observa tras esta somera revisión, son bastantes los cuestionarios que se han utilizado para valorar la CVRS, o aspectos relacionados, en el SII. En realidad, es posible que sean demasiados, hecho que no es bueno y que pudiera indicar que ninguno es verdaderamente idóneo, que ninguno es aceptado de forma general, o al deseo por parte de los investigadores y las compañías farmacéuticas de desarrollar cada uno su propio cuestionario de CVRS.
¿Hasta que punto está afectada la calidad de vida relacionada con la salud en los pacientes con síndrome del intestino irritable?
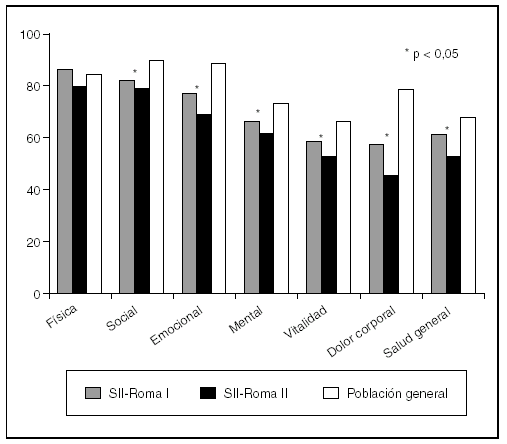
Diversos estudios han demostrado que los pacientes con SII tienen una peor calidad de vida que la población general (fig. 2). Mediante la utilización del SF-36 se ha comprobado que la CVRS está afectada tanto en los pacientes con SII que acuden a un hospital terciario como en los que pertenecen a asociaciones de pacientes40,41; aquellos que son visitados en centros de atención primaria también sufren una peor calidad de vida que la población general43. Otro aspecto interesante es que, a pesar de lo que pudiera parecer, la CVRS se afecta de forma semejante en las personas mayores y en los jóvenes con SII44.
Fig. 2. Comparación de la calidad de vida en pacientes con síndrome del intestino irritable (tanto aquellos que cumplen criterios diagnósticos de Roma II como los que sólo cumplen los de Roma I) con la población general según el cuestionario SF-36. SII: síndrome del intestino irritable.
Se ha observado que existe una relación entre la intensidad de los síntomas del SII y el grado de deterioro de la CVRS45. Las personas que consultan al médico tienen una peor calidad de vida que las que no lo hacen46, y los que acuden a un centro hospitalario peor que los que acuden a atención primaria47. En relación con este punto, en un excelente trabajo publicado en Annals of Internal Medicine en 2001 se concluyó que tanto la intensidad de los síntomas digestivos como el estado psicológico parecen influir en la CVRS48. Además, la calidad de vida percibida se relaciona con la representación propia de la enfermedad y con la capacidad de tolerancia y adaptación; así, un menor control se acompaña de una peor CVRS, menor satisfacción con el estado de salud y mayores índices de depresión49.
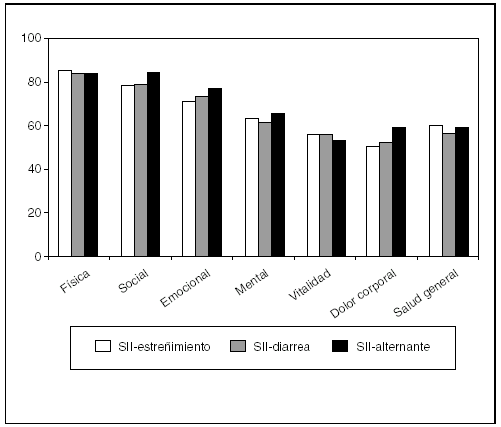
Tal como se ha dicho anteriormente, el SII se divide en 3 subtipos dependiendo de cuál sea el hábito deposicional predominante. La CVRS está disminuida de forma semejante en el SII-estreñimiento, el SII-diarrea y el SII-alternante (fig. 3), aunque en el subtipo con hábito deposicional alternante la frecuencia de dolor es mayor así como el número de visitas médicas6.
Fig. 3. La calidad de vida está alterada de forma semejante en pacientes con los distintos subtipos de síndrome del intestino irritable (SII): SII-estreñimiento, SII-diarrea o SII-alternante.
Sí es importante tener en cuenta que la CVRS puede diferir de acuerdo con cuáles sean los criterios utilizados para definir el SII. De tal forma, la calidad de vida es peor en los sujetos que cumplen los criterios de Roma II que en los que sólo cumplen los de Roma I2. A su vez, la alteración de la CVRS puede ser diferente en distintos países; por ejemplo, utilizando los mismos criterios de valoración clínica y el SF-36 como cuestionario genérico de calidad de vida y el IBSQOL como cuestionario específico, se observó que el efecto del SII sobre la CVRS era mayor en el Reino Unido que en Estados Unidos42.
Comparación de la calidad de vida relacionada con la salud de los pacientes con síndrome del intestino irritable y los que presentan otras enfermedades
Utilizando el cuestionario SF-36 Gralnek et al41 observaron que los pacientes con SII visitados en un centro terciario tenían una calidad de vida peor que aquéllos con enfermedad por reflujo gastroesofágico, diabetes o insuficiencia renal. Otros estudios también han demostrado la alteración de la CVRS en pacientes con SII y la han comparado con otras enfermedades; nuevamente se demostró una calidad de vida peor que en los que tienen enfermedad por reflujo gastroesofágico, asma o migraña, pero mejor que los que sufren trastornos de pánico o artritis reumatoidea50.
Una enfermedad con la que resulta apeteciblemente comparable el SII es la enfermedad inflamatoria intestinal; cuando se establece esta comparación el resultado es que el índice de bienestar general es peor en el SII que en pacientes con enfermedad inflamatoria intestinal en remisión51.
La calidad de vida relacionada con la salud como medición de la respuesta terapéutica en el síndrome del intestino irritable
Se han utilizado varios cuestionarios de CVRS para valorar las respuestas a diversos tratamientos en el SII. Mediante el IBSQOL se comprobó la eficacia clínica del alosetrón en mujeres con SII y predominio de diarrea52. No obstante, tal como se ha mencionado anteriormente en la sección de tratamiento del SII, los efectos adversos producidos por este fármaco han impedido su utilización generalizada en la práctica clínica. A su vez, el FDDQL se empleó para evaluar la eficacia de la fedotozina en el SII35; mejoró la CVRS pero la respuesta clínica no ha sido lo suficientemente buena para que este fármaco se comercialice.
El IBS-QOL se ha usado para evaluar la respuesta al tratamiento con terapia cognitiva conductual, antidepresivos o placebo25,53. La evaluación de la CVRS también ha servido para demostrar cómo la hipnoterapia mejora no solamente los síntomas del SII, sino además la calidad de vida de los pacientes54.
Sirvan como resumen los resultados aparecidos en una revisión sistemática publicada en el año 2002 en que se perseguían 3 objetivos: a) examinar la CVRS de los pacientes con SII con respecto a la de la población general; b) compararla con la de otras enfermedades, y c) evaluar la respuesta de la CVRS con el tratamiento del SII55. Trece estudios evaluaban el primer objetivo, 4 el segundo (aunque ninguno se consideró de alta calidad) y otros 4 el tercero (3 de alta calidad). Las conclusiones obtenidas fueron que existe una evidencia razonable de que la calidad de vida está considerablemente alterada en los pacientes con SII moderado o grave, que se altera de una forma semejante a como ocurre con la enfermedad por reflujo gastroesofágico o la depresión, y que la mejoría de los síntomas, especialmente del dolor, se acompaña de un incremento en la CVRS. Por el contrario, son escasos los datos disponibles en el SII leve y no pueden establecerse conclusiones.