Describimos el caso de un paciente varón de 43 años recientemente diagnosticado de enfermedad de Crohn de íleon que presenta una perforación intestinal por un divertículo de Meckel, detectándose enterolitos en la luz intestinal. Rara vez se ha comunicado la coexistencia de enfermedad de Crohn, divertículo de Meckel y enterolitos. El divertículo de Meckel puede hacer más difícil el tratamiento del paciente con enfermedad de Crohn.
We describe the case of a 43-year-old man recently diagnosed with ileal Crohn's disease complicated by a free peritoneal perforation of a Meckel's diverticulum and the presence of enteroliths in the intestinal lumen. The coexistence of Crohn¿s disease, Meckel's diverticulum and enteroliths has rarely been reported. Meckel's diverticulum can hamper the management of Crohn's disease.
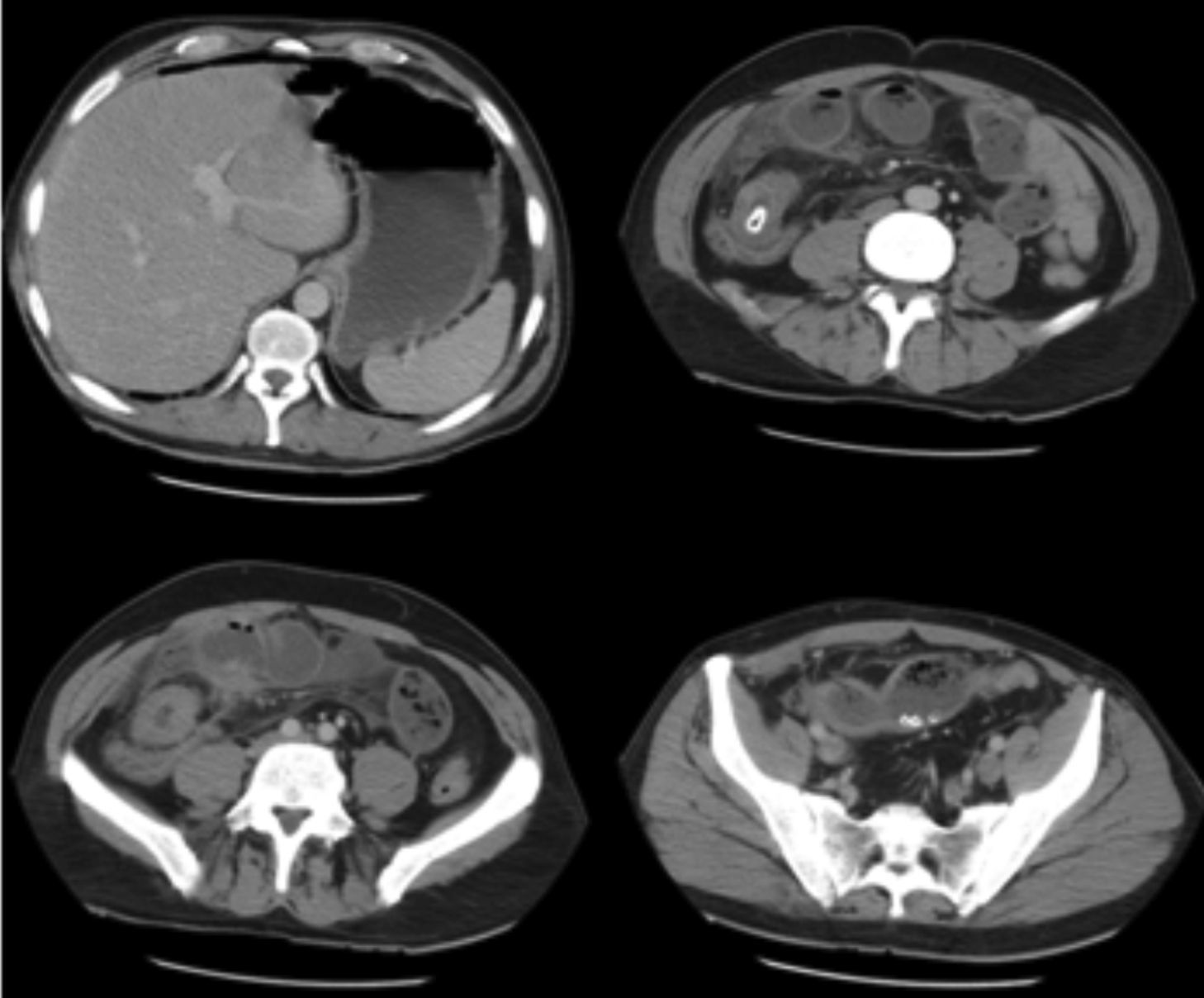
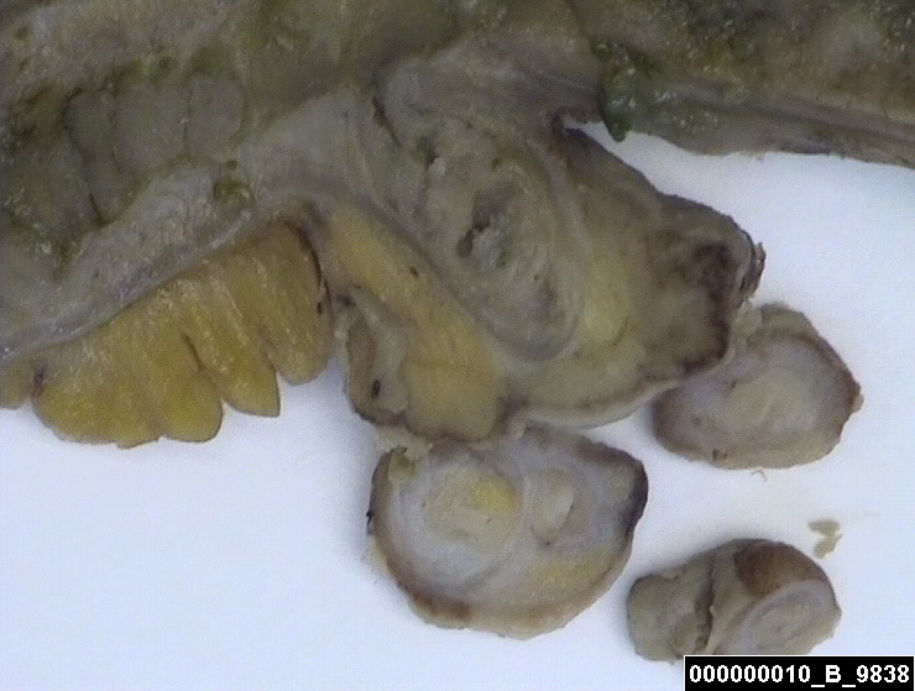
Se trata de un paciente varón de 43 años de edad, fumador, sin enfermedades crónicas pero operado 7 años antes de una fístula perianal que había sido dado de alta 45 días antes con diagnóstico de enfermedad de Crohn (EC) de íleon. Este diagnóstico se había establecido a partir de un cuadro de dolor abdominal y la palpación de una seudomasa en la fosa ilíaca derecha (FID), una ecografía y una tomografía computarizada (TC) abdominales que confirmaban un íleon distal de paredes engrosadas, y una colonoscopia con la que se comprobó una estenosis de la válvula que impedía la ileoscopia. Las biopsias del íleon tomadas a través de la válvula ileocecal fueron compatibles con EC. El paciente recibía tratamiento con corticoides orales en pauta descendente y estaba pendiente de serologías de virus para iniciar tratamiento inmunosupresor. El paciente acudió a urgencias por reaparición de dolor de tipo cólico en FID, fiebre y escalofríos. A la exploración se comprobó dolor en FID con defensa abdominal. Los análisis de sangre mostraron 16400 leucocitos con 93% de polimorfonucleares neutrófilos. Ante la sospecha de perforación se hizo una nueva TC abdominal sin y con CIV (fig. 1) con la que se comprobó neumoperitoneo, líquido libre peritoneal, engrosamiento del íleon terminal hasta la válvula ileocecal y dilatación de asas y enterolitos en el íleon distal y en la proximidad de la válvula ileocecal. Ante los hallazgos se decidió una laparotomía comprobando una perforación a 70cm de la válvula ileocecal con plastrón y abundante fibrina y peritonitis. El íleon terminal estaba engrosado. Se liberaron las asas implicadas en el plastrón y se resecaron 50cm de íleon, desde los 70 a los 20cm de la válvula, optando por preservar el íleon terminal y la válvula ileocecal. Se realizó una anastomosis laterolateral manual. Se lavó la cavidad peritoneal y se colocó un drenaje Penrose en pelvis. El post-operatorio fue tórpido con fistulización enterocutánea, que obligó a alimentación parenteral, hasta el cierre total de la misma. Al alta fue tratado con metronidazol 250mg cada 6 h. El informe del examen de la pieza quirúrgica (fig. 2) fue: segmento de intestino delgado con perforación aguda transmural de divertículo de Meckel (DM) sin signos de EC en la pieza quirúrgica.
TC abdominal y pélvica con contraste intravenoso: engrosamiento de íleon terminal en una extensión de aproximadamente 8cm hasta la válvula ileocecal. Asas intestinales dilatadas con contenido retenido en íleon distal. Enterolitos en íleon distal y en la proximidad de la válvula ileocecal. Engrosamiento de la grasa adyacente y líquido libre abdominal. Aire de localización extraluminal compatible con perforación de víscera hueca.
Segmento de intestino delgado de 25×5cm, longitudinalmente dilatado con zonas más estenóticas. Se aprecia una invaginación de la pared del asa intestinal cubierta de depósitos de material amarillento de aspecto inflamatorio que gira sobre sí misma que al corte mantiene la estructura mucosa, submucosa, muscular y serosa con focos de infiltración inflamatoria aguda necrosante en relación con la perforación. Los cortes correspondientes a esta área permitieron descartar signos indicativos de enfermedad inflamatoria intestinal.
Dos meses después el paciente no tenía dolor abdominal pero sí borborigmos frecuentes e intensos y dolor anal. Además se palpaba una masa en FID y colgajos cutáneos engrosados a la inspección anal. El tacto rectal era muy doloroso y se comprobó una estenosis anal. En los análisis de sangre destacaban: PCR 25, VS 40, hierro 31. Con ecoendoscopia endoanal se descartaron otras complicaciones perianales y con un tránsito intestinal la presencia de fístulas intestinales pero era evidente una estenosis marcada en el íleon terminal. Se inició tratamiento con adalimumab. Por falta de respuesta (masa abdominal palpable y dolor anal a pesar del tratamiento con metronidazol y ciprofloxacino) se asociaron corticoides y posteriormente el tratamiento fue intensificado hasta 80mg a la semana. Se decidió finalmente reintervención quirúrgica 9 meses después de la primera operación por falta de respuesta al tratamiento. Se hizo una resección ileocecal que incluyó los 20cm distales del íleon y el ciego. El íleon tenía un engrosamiento muy marcado de sus paredes y el examen histológico confirmó el diagnóstico de EC.
DiscusiónLa asociación de la EC con el DM fue descrita hace más de medio siglo1. Aunque a lo largo de este tiempo se han comunicado principalmente casos aislados hay publicada alguna serie. En ellas se comunica una incidencia de DM en los pacientes con EC del 1%, similar a la de la población general2, o bien una incidencia del 6% que duplicaría o triplicaría la de la población general3. Ambos trabajos coinciden en que el DM es habitualmente un hallazgo casual y en que no suele haber heterotopia gástrica dentro del divertículo en caso de coexistir una EC. Hay casos descritos sin embargo en los que esta heterotopia sí se describe4.
El inesperado DM es un factor de confusión que puede complicar la labor del clínico de diferentes maneras ya que el DM puede llevar a un diagnóstico erróneo de EC5. De hecho, hay autores que han propuesto una forma de ileítis secundaria a la secreción ácida procedente del DM4. En caso de coexistir EC y DM, la EC podría afectar al DM6. Los pacientes con EC que además tienen un DM pueden sufrir una complicación de éste (obstrucción, perforación, hemorragia o fístulas) interviniendo o no la EC7–11. Otro inconveniente de la asociación del DM a la EC es que en caso de que la EC haga necesaria la cirugía a pesar de ser un hallazgo casual, el DM puede obligar a ampliar la resección intestinal2.
En la primera intervención quirúrgica que se practicó al paciente que presentamos indicada por la perforación intestinal, tras liberar las asas e identificar la perforación se resecó el asa perforada sin reconocer en ese momento que la perforación estaba localizada en un DM. El íleon terminal no se resecó. Pensamos que si en esa intervención éste se hubiera resecado el paciente no habría requerido una segunda intervención 9 meses después. El carácter urgente de la cirugía por la perforación y la peritonitis, el que el íleon distal presentase solo un aspecto «engrosado» (posiblemente por los esteroides que el paciente recibía), y quizá el tratar de ser conservador en la medida de lo posible, hicieron que se considerase preferible preservar el íleon distal. La fístula enterocutánea posquirúrgica fue considerada una complicación de la cirugía no relacionada con la EC. La evolución del paciente tras la primera cirugía no se debió por tanto a una recurrencia, sino a la persistencia de actividad de la EC ileal con engrosamiento del íleon con el consiguiente efecto masa y estenosis, y la aparición de la enfermedad perianal. La elección del biológico se basó en la preferencia del paciente en cuanto a la vía de administración.
La perforación intestinal es una complicación de la EC considerada hasta ahora poco frecuente12, se relaciona con un aumento de la presión intraluminal13 pero también se ha relacionado con el tratamiento con corticoides14 o con anti-TNF15. En el paciente que presentamos no se detectaron signos de EC en el DM, y aunque creemos que la EC no intervino directamente en la perforación no podemos descartar que la afectación del íleon distal provocando un aumento de presión intraluminal o el tratamiento con esteroides la hayan favorecido.
Los enterolitos tampoco son un hallazgo frecuente en nuestra experiencia incluso fuera del contexto de la enfermedad inflamatoria intestinal. Se consideran responsables de cuadros obstructivos y de abdomen agudo en pacientes con DM16,17, o con divertículos duodenales18 o yeyunales19–21. Han sido rara vez descritos en la EC, pero sí pueden ser responsables de algunas complicaciones11,22–24. En cualquier caso, la coexistencia de EC, DM y enterolitos como en el caso que presentamos, aunque muy rara, ya se ha descrito25.
Este es solo un caso anecdótico y aislado con el que pretendemos recordar la posibilidad de que el DM puede estar presente en los pacientes con EC con el consiguiente riesgo de complicarse, lo que aumentaría todavía más el tratamiento de estos pacientes.
Conflicto de interesesLuis Fernández Salazar ha colaborado en reuniones organizadas por Abbott y MSD.