El divertículo de Meckel (DM), cuya prevalencia es del 2% en la población general, es la malformación congénita más frecuente del tubo digestivo1. Se forma por obliteración incompleta del conducto onfalomesentérico dando lugar a un asa de intestino ciega. Se suele situar a 60cm de la válvula ileocecal en el borde antimesentérico, con una longitud aproximada de 2cm, aunque existe variabilidad anatómica2. La estructura histológica es parecida al resto del tubo digestivo. En la capa mucosa puede aparecer tejido ectópico: mucosa gástrica (la más frecuente, 20%), pancreática, duodenal, colónica o tejido biliar3. Puede producir un cuadro clínico que simula la enfermedad inflamatoria intestinal tipo enfermedad de Crohn (EC).
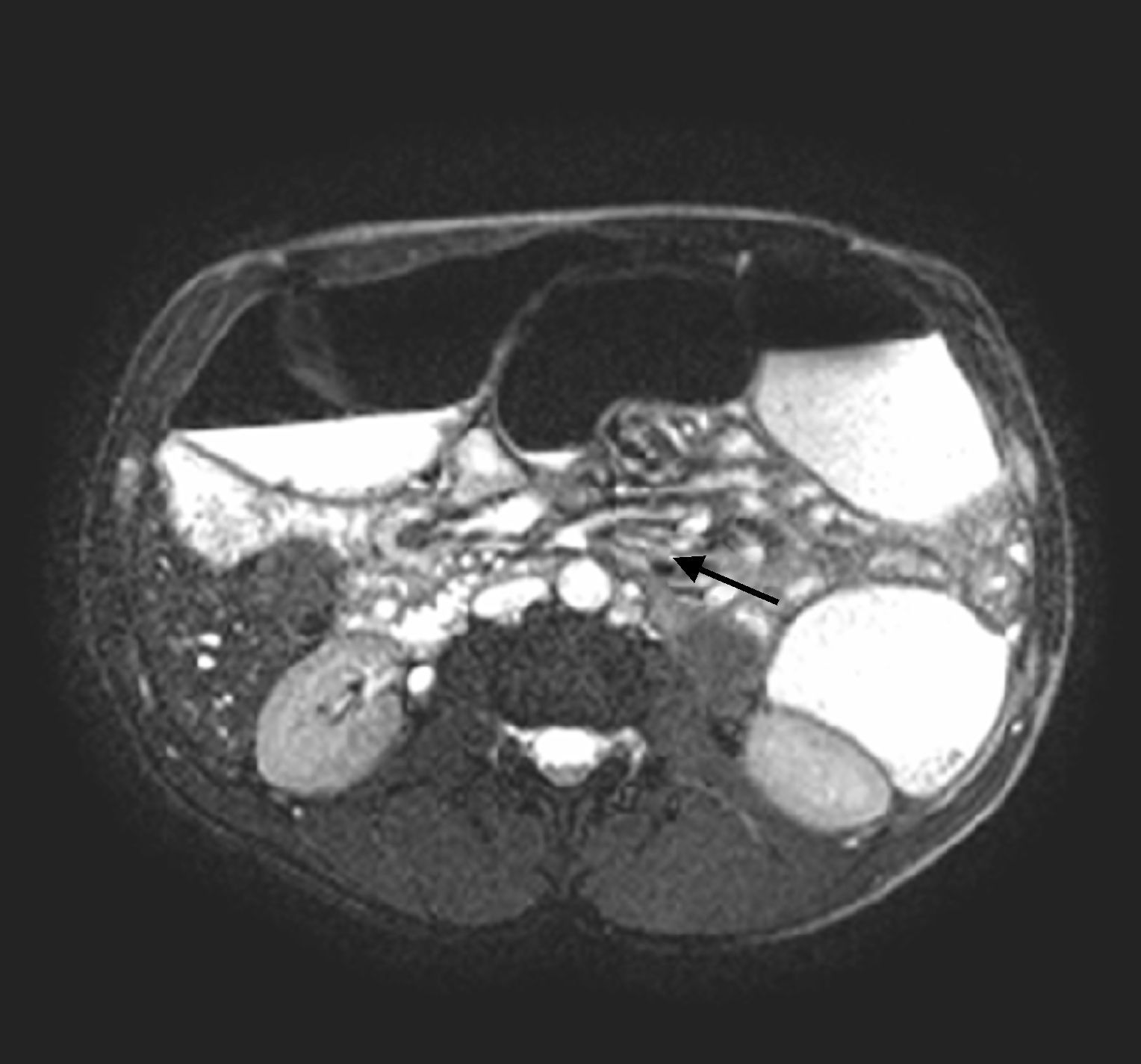
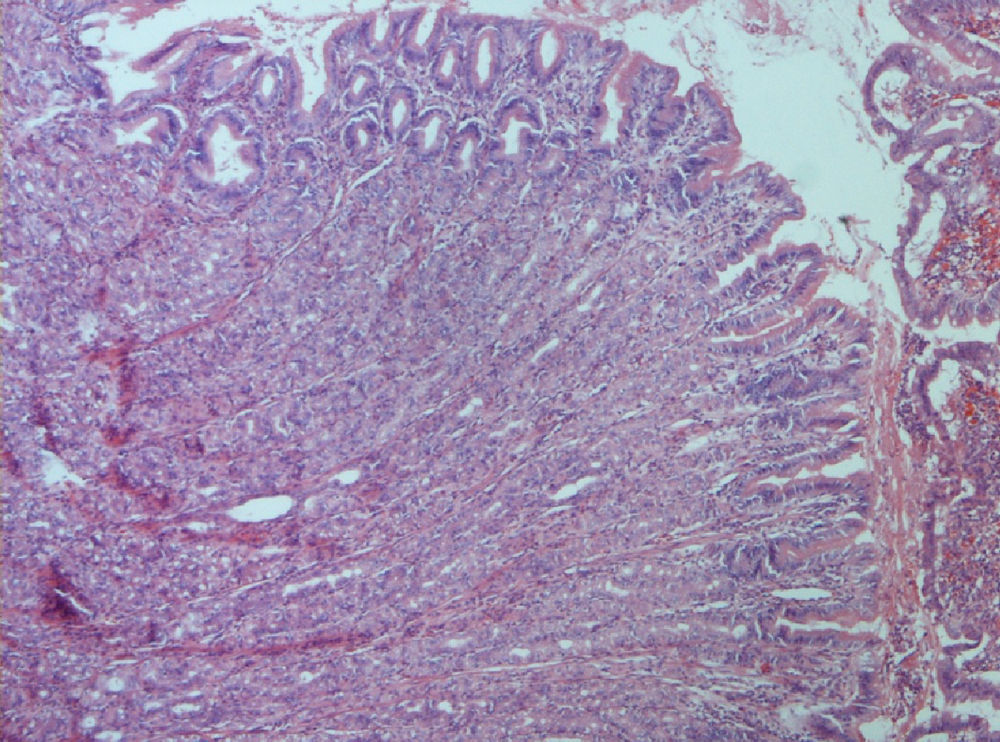
Caso clínicoPresentamos el caso de un varón de 29 años sin antecedentes médicos de interés, apendicectomizado, fumador que presenta un cuadro de diarrea, dolor abdominal y pérdida de peso (25kg en un año). Dentro del estudio realizado destaca: análisis de sangre con hemograma normal, elevación de proteína C reactiva (10,6mg/dl), VSG (40mm/h) y fibrinógeno 480mg/dl. Los estudios microbiológicos (coprocultivos, parásitos y serologías) resultaron negativos. En la colonoscopia con ileoscopia se objetivaron úlceras superficiales cubiertas de fibrina en íleon terminal cuya histología fue compatible con inflamación crónica inespecífica. El estudio baritado intestinal mostró un tránsito enlentecido en íleon con alternancia de asas dilatadas y zonas estenóticas con cambios inflamatorios. Con esta información se diagnostica de EC ileal con patrón mixto estenosante-inflamatorio iniciándose mesalazina oral (3g/día durante 6 meses). Por persistencia de dolor abdominal y diarrea, junto con elevación de los reactantes de fase aguda (proteína C reactiva 7,8mg/dl, fibrinógeno 508mg/dl), se escala tratamiento a budesonida (9mg al día durante 2 meses) a pesar de lo cual desarrolla un cuadro de suboclusión intestinal. Se realiza una entero-RM que muestra dilatación de asas de íleon terminal seguida de una estenosis larga (6cm) con engrosamiento y realce de la pared, por lo que ante la mala evolución clínica y radiológica se inicia tratamiento con adalimumab subcutáneo (inducción con 160mg en semana 0, 80mg en semana 2 y posteriormente, 40mg cada 2 semanas de mantenimiento). Tras 2 meses de tratamiento anti-TNF, el paciente desarrolla una obstrucción intestinal. Se realiza nueva entero-RM que muestra dilatación yeyunal con íleon normal y torsión de los vasos mesentéricos que sugiere una obstrucción en asa cerrada condicionada por una brida (fig. 1). Se interviene quirúrgicamente mediante minilaparotomía hallándose un divertículo ileal engrosado, adherido a pared abdominal por una brida que condiciona dilatación importante del intestino delgado preestenótico. Se resecan 5cm de íleon que incluye una formación diverticular de 1,8cm, rodeada de tejido fibroadiposo comunicada con el segmento intestinal que histológicamente presentaba mucosa gástrica compatible con el diagnóstico de DM (fig. 2). La mucosa de íleon resecado fue normal. Tras 2 años de seguimiento, el paciente no recibe ningún tratamiento, ha mejorado el estado nutricional y se encuentra asintomático.
El DM en adultos se caracteriza clínicamente por ser asintomático en el 75% de los casos. Las formas sintomáticas en adultos son más frecuentes en varones y se manifiestan como obstrucción intestinal (volvulación/invaginación, formación de bandas mesodiverticulares o incarceración), diverticulitis, degeneración tumoral y fistulización4. En edad pediátrica la complicación más frecuente es la hemorragia por ulceración péptica del divertículo; este sangrado cursa sin dolor abdominal pudiendo manifestarse como anemia ferropénica.
Clásicamente se ha descrito una mayor prevalencia del DM en pacientes con EC y se ha intentado sin éxito relacionar la patogenia de ambas entidades5. Algunas series muestran una prevalencia del DM del 6% en la EC. Sin embargo esas cifras probablemente sobreestimen la prevalencia real ya que existen trabajos recientes que comunican una prevalencia del 1%, parecida a la población general6.
La afectación directa del DM por la EC es un hecho excepcional7. Existe la posibilidad de que ciertas ileítis terminales asociadas al DM mimeticen clínica y radiológicamente una EC8. La presencia de mucosa ectópica gástrica se ha asociado a un mayor riesgo de desarrollo de complicaciones por la exposición crónica al ácido clorhídrico que causa inflamación y erosión de la mucosa de íleon terminal9,10. La torsión diverticular repetida también puede generar úlceras ileales simulando una EC.
No existe una actitud clara respecto al tratamiento quirúrgico del DM en pacientes con EC. El hallazgo intraoperatorio de un DM en la población general es indicación de resección en bloque del intestino y el divertículo, puesto que el riesgo de complicación del mismo supera la morbimortalidad quirúrgica (5% vs. 1%). Sin embargo, en pacientes con EC la resección quirúrgica en bloque es controvertida debido a la necesidad de evitar cirugías resectivas. En estos pacientes el grupo de Spinelli11 propone la diverticulectomía frente a la resección quirúrgica más amplia.
El paciente del caso clínico presentado se diagnosticó inicialmente como EC de afectación ileal con patrón estenosante-inflamatorio en base a los hallazgos endoscópicos y radiológicos apoyados por la presencia de inflamación crónica inespecífica en las biopsias de íleon terminal. Durante el curso clínico presentó refractariedad a todos los tratamientos recibidos. Por la sospecha de volvulación ileal en la entero-RM se decidió realizar cirugía hallándose un DM. La pieza quirúrgica fue analizada por patólogos experimentados en enfermedad inflamatoria intestinal, no hallándose alteraciones compatibles con EC en la mucosa ileal adyacente ni el propio divertículo. En base a estos resultados y a la buena evolución posterior sin tratamiento se ha descartado la posibilidad de que el paciente tuviera una EC, y se ha atribuido la totalidad del cuadro clínico al DM.
ConclusiónEl diagnóstico diferencial de la ileítis terminal es complejo y abarca numerosas entidades. El DM es un diagnóstico alternativo en pacientes que clínica y radiológicamente remedan una EC, pero que no se confirma mediante anatomía patológica; además, se precisa una alta sospecha del mismo para diagnosticarlo. La refractariedad al tratamiento médico convencional de la EC debe alertarnos sobre la posibilidad de que nos hallemos ante otra entidad clínica. Esto es de especial importancia cuando se valora el uso de tratamiento inmunosupresor o tratamientos biológicos ya que expondremos al paciente de forma no justificada a tratamientos con efectos secundarios graves además de realizar una gestión inadecuada de los recursos sanitarios.