La esclerosis sistémica (ES) es una enfermedad que afecta al tejido conjuntivo, así como a los vasos sanguíneos, determinando una fibrosis y una obliteración vascular. Afecta a casi todos los órganos y sistemas del organismo; la afectación del aparato digestivo está presente en el 50% de los pacientes. Su etiopatogenia es desconocida1-5. Con frecuencia, los pacientes portadores de ES asocian otras enfermedades autoinmunitarias. Si bien no se ha identificado un antígeno de histocompatibilidad (HLA) específico, se observa una mayor relación con HLA A1, B8, DR3, DR5 y C4AQ. La enfermedad celíaca (EC) es una enfermedad autoinmunitaria, que afecta especialmente el tubo digestivo y que se desencadena por la ingesta de gluten. Se vincula a determinados HLA, principalmente B8, DR3 y DQ2, que se expresan con mayor frecuencia en enfermedades autoinmunitarias y reumatológicas6,7. Se describe el caso de una mujer con diagnóstico de ES, que consultó por presentar una notable pérdida de peso, a quien se le realizó un diagnóstico de EC.
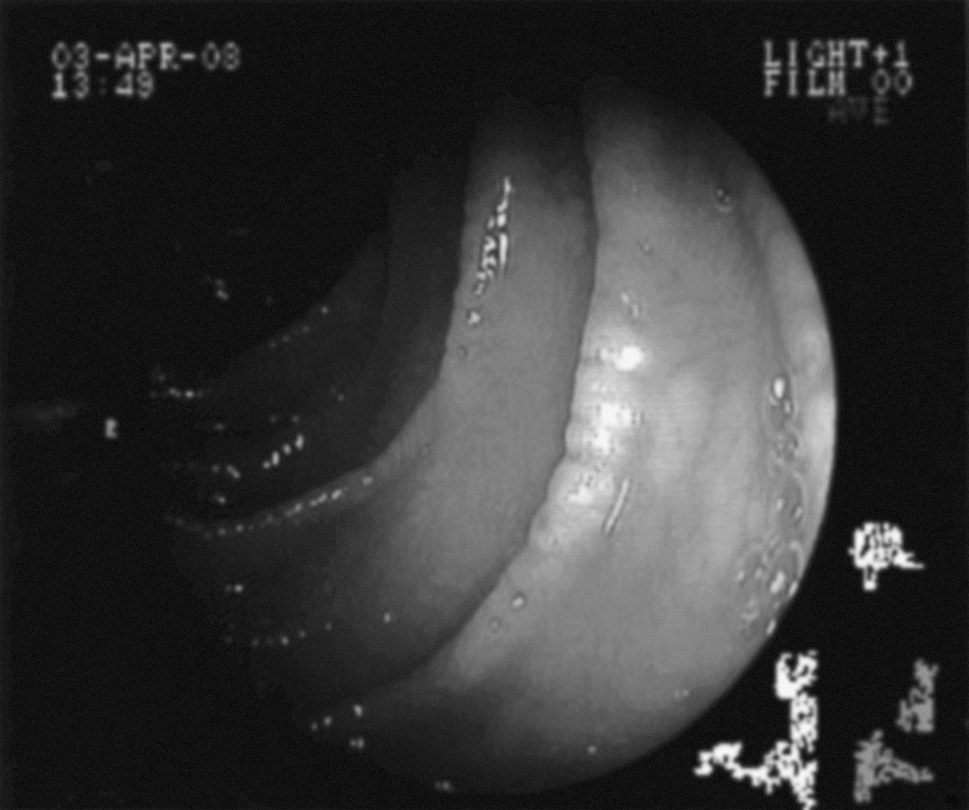
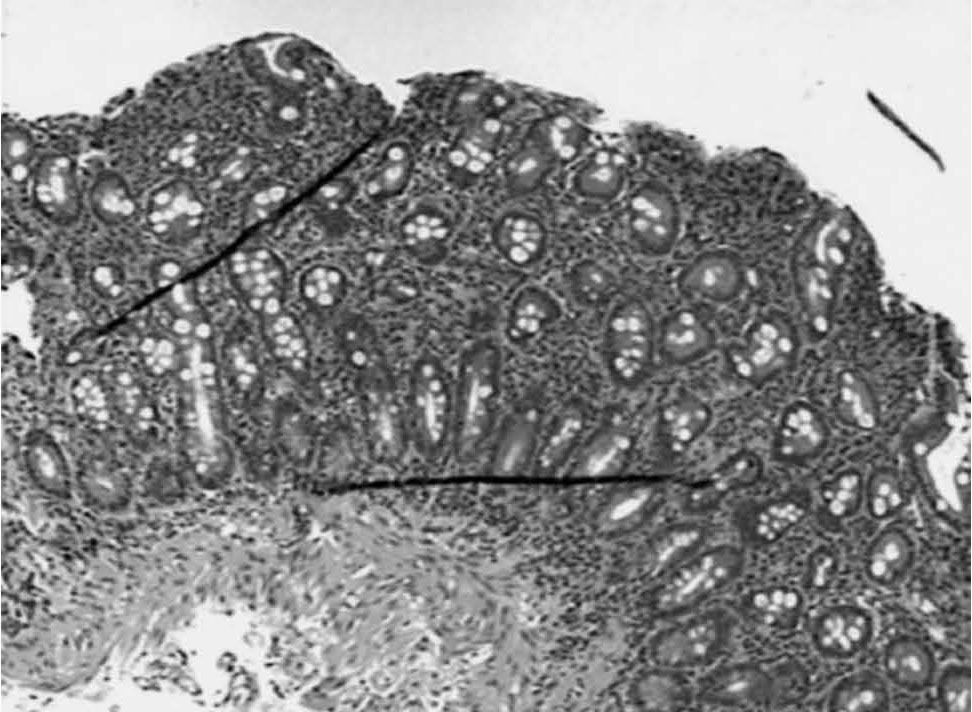
OBSERVACIÓN CLÍNICAMujer de 31 años de edad, con diagnóstico de ES 3 años antes de su consulta, confirmado por anticuerpos antinucleares (ANA) y anticentrómero positivos, con afectación pulmonar restrictiva. Presentaba ardor epigástrico y pirosis ocasional sin otras manifestaciones digestivas, historia de aftas bucales y caída del cabello; en el ámbito ginecoobstétrico destacaban 2 óbitos y un parto prematuro de un recién nacido de bajo peso (870 g). Consulta por haber adelgazado 10 kg en 4 meses. El examen físico reveló un mal estado general, un peso de 37 kg, una talla de 158 cm, un índice de masa corporal (IMC) de 14,8 y una presión arterial de 100/60 mmHg; mucosas normocoloreadas, lengua depapilada, disminución de la apertura bucal (fig. 1) y osteólisis de falanges distales (fig. 2); abdomen levemente globuloso, depresible e indoloro. Los hallazgos de laboratorio fueron: hemograma, albuminemia, azoemia, glicemia, TSH y funcionalidad hepática normales; anticuerpo IgA antiendomiso (EmA) y anticuerpo IgA antitransglutaminasa (Tts) positivos. La fibrogastroscopía informó de una peristalsis esofágica disminuida, una disminución de pliegues duodenales, con borde festoneado, y mucosa en mosaico de duodeno distal (fig. 3). La biopsia de intestino delgado (BID) reveló una atrofia vellositaria grave y un aumento de los linfocitos intraepiteliales (fig. 4). Se inició una dieta libre de gluten con suplementos nutricionales, con buena adhesión a la dieta y un aumento ponderal. Se observó además una mejoría en la función respiratoria, que al comienzo presentaba un 52% de su capacidad vital predictiva y que después de la dieta libre de gluten fue del 63%, y de posdilatadores, del 64%.
Fig. 1
Fig. 2
Fig. 3
Fig. 4
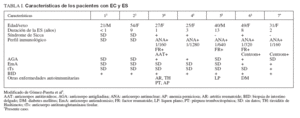
DISCUSIÓNSe han realizado escasos estudios sobre la coexistencia de EC y ES. Gómez-Puerta realiza una revisión de los 6 casos publicados en la literatura médica, incluyendo uno propio. En la tabla I se muestran las características de estos casos y del presente1-5. De modo similar a la recopilación realizada por el autor, el presente caso corresponde a una mujer, y está incluido en el mismo rango etario. No hay en este caso elementos para plantear un síndrome de Sicca o de Sjögren. En referencia al perfil inmunológico de la EC, la paciente presentó anticuerpos antiendomisio y antitransglutaminasa tisular positivos.
Interesa señalar en esta paciente la historia ginecoobstétrica de óbitos múltiples y parto prematuro con un recién nacido de bajo peso como hilo conductor al diagnóstico temprano de EC, hecho señalado por diferentes autores8,9. A diferencia de la tiroiditis autoinmunitaria o la diabetes mellitus tipo 1, no hay hasta el momento estudios que hayan valorado el porcentaje EC en pacientes portadores de ES, por lo que es posible que no se busque la asociación de forma sistemática, hecho que debe modificarse; la determinación de la serología de EC debe realizarse en todo paciente con ES para evitar el retraso diagnóstico que, como en este caso, es de por lo menos 3 años10. Por otro lado, la sospecha de EC en el contexto de la ES puede ser difícil por la frecuente asociación de síntomas digestivos en la esclerodermia. En este sentido, cuando estos pacientes se someten a una fibrogastroscopia debido a estos síntomas, deberían realizarse siempre biopsias del duodeno en busca de EC. La clara mejoría de la capacidad vital en esta paciente tras la dieta sin gluten muestra los beneficios de ésta sobre otros órganos afectados por la esclerodermia, si bien en este caso no es posible saber si este aumento de la capacidad vital se debe a una mejoría de su lesión pulmonar (fibrosis) en sí misma o a aumento de la masa muscular, esta última directamente relacionada con la dieta sin gluten. En conclusión, dado que ambas enfermedades comparten una base inmunológica, la investigación con serología y biopsia para el diagnóstico de EC es de gran importancia en todos los pacientes portadores de ES, para lograr una máxima respuesta a los tratamientos instituidos y una mejor evolución en las pacientes que tienen muy afectada su calidad de vida.
TABLA I. Características de los pacientes con EC y ES
Correspondencia: Dra. C. Olano. Concepción del Uruguay, 1478/301. 11400. Montevideo. Uruguay. Correo electrónico: carolinaolano@movinet.com.uy
Recibido el 12-2-2007; aceptado para su publicación el 16-5-2007.