La enfermedad inflamatoria intestinal se acompaña de manifestaciones extraintestinales en un elevado porcentaje de pacientes. Las manifestaciones cutáneas son las segundas en prevalencia, y dentro de ellas, la enfermedad de Crohn metastásica es una de la más raras, siendo de hecho la forma menos frecuente de manifestación cutánea específica de la enfermedad de Crohn. Esta entidad reúne lesiones cutáneas y subcutáneas con una histología granulomatosa no caseificante idéntica a la enfermedad de Crohn, que no se encuentran contiguas al tracto digestivo. Precisamente, debido a su escasa prevalencia, no se han podido realizar ensayos concluyentes sobre su tratamiento de elección, no existiendo una estrategia terapéutica definida y habiéndose comunicado el empleo de diversas terapias con resultado variable.
Presentamos el caso de una paciente con enfermedad de Crohn de evolución larga y compleja, que estando en tratamiento con adalimumab desarrolló una enfermedad de Crohn metastásica cutánea que respondió tras intensificar el tratamiento con el mismo anti-TNF. Se realiza una revisión de la literatura médica.
Inflammatory bowel disease is accompanied by extraintestinal manifestations in a high percentage of patients. Cutaneous lesions are the second most prevalent of these manifestations, and within these, metastatic Crohn's disease is one of the least common, being the least frequent specific cutaneous manifestation of Crohn's disease. This entity includes cutaneous and subcutaneous lesions with a non-caseating granulomatous appearance on histological analysis identical to that of Crohn's disease. These lesions are not found adjacent to the digestive tract. Due to the low prevalence of these manifestations, conclusive trials on the treatment of choice have not been performed and there is no well-defined therapeutic strategy. Distinct therapies with varying results have been reported.
We report the case of a female patient with longstanding and complex Crohn's disease who developed metastatic cutaneous manifestations while receiving adalimumab. The cutaneous manifestations responded well to dose intensification of this drug. A review of the literature is provided.
La enfermedad inflamatoria intestinal, tanto la enfermedad de Crohn como la colitis ulcerosa, se acompaña frecuentemente de manifestaciones extraintestinales que pueden afectar a prácticamente la totalidad de los órganos y sistemas, estimándose una prevalencia que varía entre un 6 y 47%. Las más frecuentes son las manifestaciones articulares y musculoesqueléticas, presentes en un 20-30% de los pacientes, seguidas de las manifestaciones cutáneas, oftalmológicas y biliares1. Entre las cutáneas la enfermedad de Crohn metastásica es una de la más raras, siendo de hecho la forma menos frecuente de manifestación cutánea específica de la enfermedad de Crohn.
Presentamos el caso de una paciente con enfermedad de Crohn fistulizante de evolución larga y compleja, que estando ya bajo tratamiento con adalimumab desarrolla una enfermedad de Crohn metastásica.
Caso clínicoSe trata de una mujer que a la edad de 41 años, se le diagnostica de una enfermedad de Crohn con afectación cólica y enfermedad perianal asociada (A3L2B1p según la clasificación de Montreal) a raíz de clínica de diarrea y rectorragia, junto con absceso perianal que precisa drenaje. Inicia tratamiento con ciprofloxacino y metronidazol, en combinación con corticoides sistémicos (prednisona) y mesalacina, a los que se añade posteriormente tratamiento con azatioprina en dosis de 2,5mg/kg/día. Transcurridos 6 meses desde el inicio de tratamiento inmunosupresor sin conseguir remisión clínica libre de esteroides, se indica terapia con infliximab recibiendo 3 infusiones de 5mg/kg como pauta de inducción a las 0, 2 y 6 semanas sin tratamiento de mantenimiento posterior, siguiendo el esquema entonces recomendado, con buena respuesta inicial, y continuando después monoterapia con azatioprina.
El seguimiento clínico posterior es muy irregular, principalmente por falta de adherencia de la paciente. Durante una estancia en otra localidad la paciente precisa ser intervenida con carácter urgente por abdomen agudo secundario a perforación de sigma con peritonitis fecaloidea, practicándose una sigmoidectomía con fístula mucosa y colostomía en fosa ilíaca izquierda, continuando tras la misma tratamiento con azatioprina. Un año después ingresa de forma programada en nuestro centro para cierre de colostomía y reconstrucción del tránsito intestinal. A los pocos meses de la reconstrucción el proceso de la paciente se complica con recrudecimiento de su enfermedad perianal, y presenta abscesos perianales recurrentes que precisan drenaje quirúrgico, con desarrollo final de una sepsis perianal grave con fístula compleja transesfinteriana con varios trayectos y fístula rectovaginal. Se realiza entonces una colectomía izquierda, con colostomía en fosa ilíaca derecha. Tras la intervención se decide volver al tratamiento con infliximab y recibe una primera dosis, pero tiene que suspenderse al presentar durante la segunda dosis una reacción de hipersensibilidad aguda. Ante la intolerancia a infliximab se opta por cambiar de anti-TNF administrando adalimumab con una pauta de inducción de 160/80mg y posterior tratamiento de mantenimiento con 40mg cada 2 semanas.
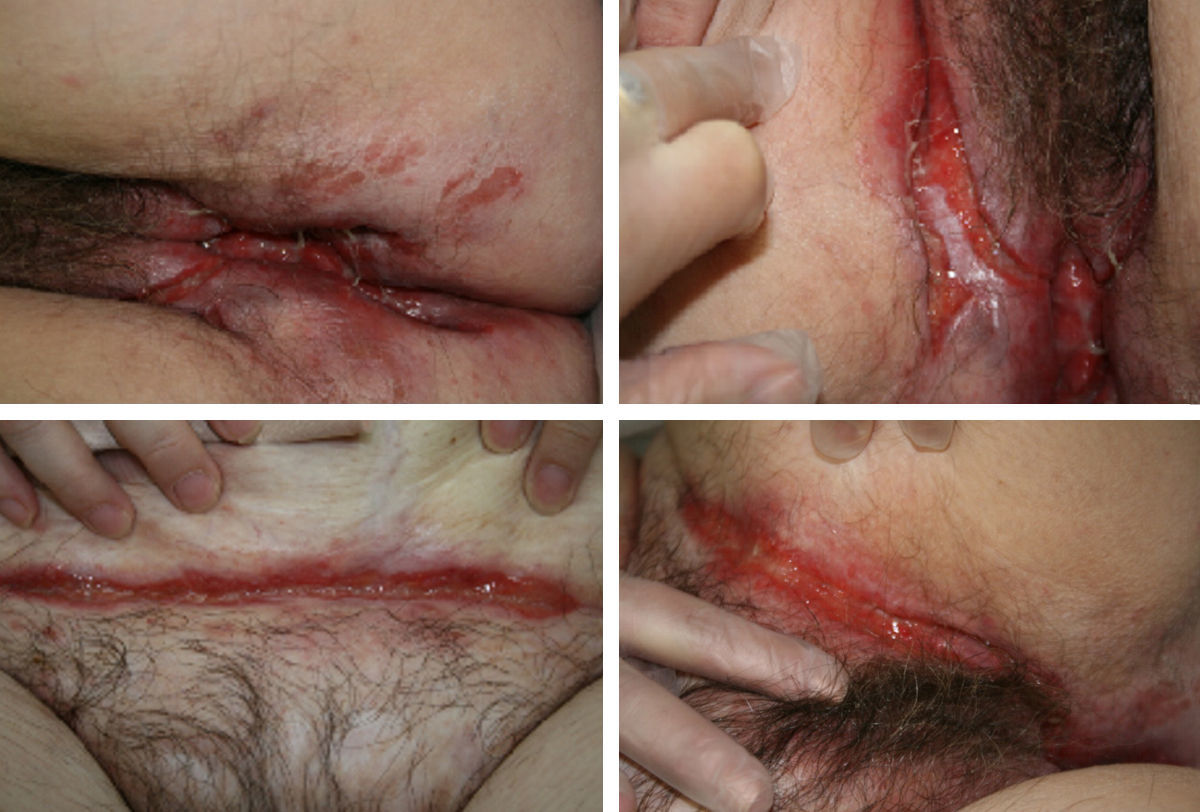
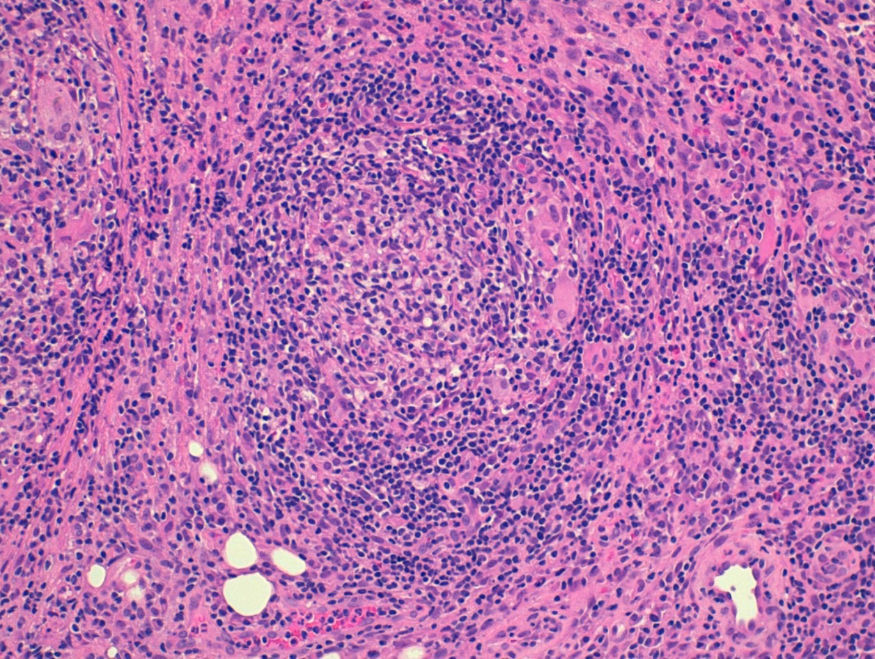
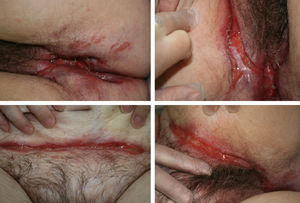
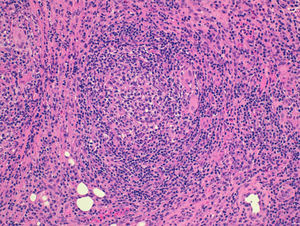
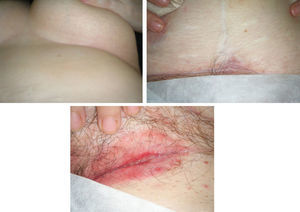
Bajo tratamiento con adalimumab la paciente evoluciona de forma lentamente favorable durante 18 meses con mejoría de las lesiones perianales, hasta que la paciente presenta empeoramiento clínico con aparición de lesiones cutáneas a distancia de zona perineal, localizadas en pliegue abdominal, pliegues inguinales y bajo pliegues mamarios (fig. 1), coexistiendo con lesiones cutáneas por contigüidad a tracto digestivo en región perianal y asociando fiebre de 38°C, leucocitosis con neutrofilia y aumento de proteína C reactiva. Tras evaluar las lesiones, derivamos a la paciente al servicio de Dermatología que procede a realizar la biopsia de las mismas. El estudio histológico informa de necrosis dérmica superficial y de la epidermis con un marcado infiltrado inflamatorio agudo y crónico, reconociendo agregados de células gigantes multinucleadas, y células epitelioides sueltas que configuran granulomas no caseificantes, todo ello compatible con una enfermedad de Crohn metastásica (fig. 2).
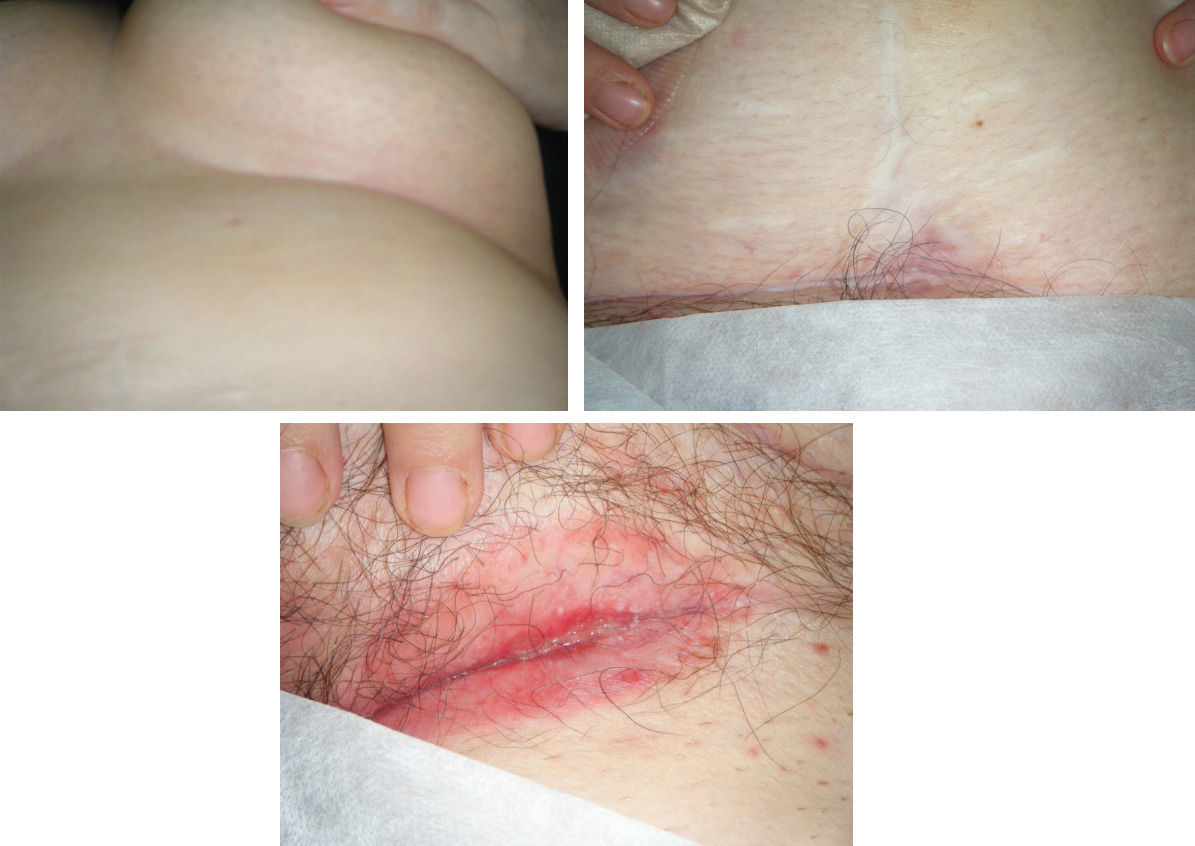
Dado que la paciente ya se encontraba en tratamiento con adalimumab y que había desarrollado una reacción de hipersensibilidad tras la perfusión de infliximab, se decidió intensificar el tratamiento con adalimumab acortando el intervalo de dosis a 40mg semanales. La respuesta clínica fue espectacular con rápida respuesta de las lesiones cutáneas, comprobando la cicatrización completa de las lesiones submamarias y del pliegue abdominal, y franca mejoría de las inguinales (fig. 3).
DiscusiónTanto la enfermedad de Crohn como la colitis ulcerosa se asocian a un amplio espectro de manifestaciones extraintestinales que pueden afectar a prácticamente todos los órganos de la economía, y les confiere a estas entidades la categoría de auténticas enfermedades sistémicas. Las más frecuentes son las musculoesqueléticas, seguidas por las cutáneas, pero también existen otras: oftamológicas, cardiovasculares, renales, pulmonares, hepatobiliares y hematológicas. Tienen una prevalencia estimada que oscila entre el 6-47% de la población según los diversos trabajos publicados, siendo más frecuentes en mujeres y en pacientes con afectación cólica, y suponen un impacto importante en la morbimortalidad y calidad de vida de estos pacientes1,2. El desarrollo de una manifestación extraintestinal aumenta la probabilidad de presentar otras. Pueden preceder al diagnóstico de la enfermedad inflamatoria intestinal. De igual forma, aunque el curso evolutivo en la mayoría suele ser paralelo al de la enfermedad inflamatoria intestinal, algunas de ellas cursan de forma independiente, sin correlación con la actividad inflamatoria de la enfermedad intestinal de base3.
Las manifestaciones extraintestinales pueden clasificarse, atendiendo al teórico mecanismo patogénico, en 2 grandes grupos: inmunes relacionadas con la enfermedad inflamatoria intestinal, y secundarias a alteraciones metabólicas o anatómicas condicionadas por la enfermedad intestinal, como es el caso de la osteoporosis, la anemia y la litiasis biliar. Las primeras pueden subdividirse, a su vez, en manifestaciones autoinmunes reactivas, y enfermedad autoinmunes asociadas a la enfermedad inflamatoria intestinal, cuya actividad es independiente de dicha enfermedad, y simplemente reflejan una mayor susceptibilidad a fenómenos de autoinmunidad en estos pacientes. La etiopatogenia de las manifestaciones extraintestinales autoinmunes reactivas, al igual que la de la propia enfermedad, es desconocida. Se han planteado diferentes hipótesis, sin que ninguna de ellas haya sido demostrada de forma fehaciente. Una de ellas considera que este tipo de manifestaciones extraintestinales son el resultado de una reactividad antigénica cruzada, en la que la flora entérica activa el sistema inmunitario contra antígenos bacterianos y, en segunda instancia, contra antígenos de la mucosa cólica a través del mecanismo de reactividad cruzada. La presencia de estos mismos antígenos en otros órganos, junto con una predisposición individual de base genética, va a desembocar en una respuesta inmunitaria incontrolada con desarrollo de inflamación en los órganos diana4.
Las manifestaciones cutáneas, como ya se ha indicado, son unas de las más frecuentes, con una prevalencia del 10-20%5. Se clasifican en diferentes tipos: a) lesiones cutáneas específicas, caracterizadas por un patrón histológico granulomatoso, típico de la enfermedad de Crohn; a su vez, dentro de éstas, hay que distinguir entre lesiones por contigüidad con el tracto digestivo (fístulas, fisuras, abscesos perianales, fístulas perianales, periostomales y en genitales externos), y lesiones a distancia, sin contigüidad con el tubo digestivo, como ocurre en la enfermedad de Crohn metástasica; b) lesiones inflamatorias reactivas o inespecíficas, como eritema nudoso, síndrome de Sweet, pioderma gangrenoso y estomatitis aftosa; c) enfermedades cutáneas de origen autoinmune, con una mayor prevalencia en pacientes con enfermedad inflamatoria intestinal que en la población general, como la psoriasis y el vitíligo; d) lesiones secundarias a malnutrición, como queilitis, pelagra, glositis y acrodermatitis enteropática, y e) lesiones secundarias al tratamiento, como hábito cushingoide, acné, diversas infecciones cutáneas y toxicodermias5,6.
La enfermedad de Crohn metastásica fue descrita por primera vez por Parks et al.7 en 1965. Es la manifestación cutánea específica menos frecuente, presentándose de manera habitual cuando la afectación es principalmente cólica y en jóvenes, sin diferencia de sexos8. Suele presentarse en pacientes ya diagnosticados de enfermedad de Crohn, pero al igual que con el resto de manifestaciones extraintestinales asociadas a la enfermedad inflamatoria intestinal se han descrito casos cuya presentación puede ser simultánea o incluso preceder (sobre todo en jóvenes) a la sintomatología digestiva. En general, se considera que no existe correlación entre el curso evolutivo de la enfermedad intestinal y la enfermedad de Crohn metastásica, a pesar de que se han descrito casos coincidentes con brotes de reagudización de la enfermedad y otros que han respondido al tratamiento de la enfermedad de Crohn subyacente8. Por otro lado, se ha comprobado que la extirpación quirúrgica de la porción intestinal enferma no necesariamente implica la mejoría de la enfermedad de Crohn metastásica9.
Se caracteriza por la heterogeneidad de su comportamiento, tanto por la variabilidad de su expresión clínica como por su localización. Consiste en la presencia de lesiones cutáneas inespecíficas en forma de nódulos, o placas, pigmentados, eritematosos, indurados, y en ocasiones ulcerados sin contigüidad con el tubo digestivo. Estas lesiones pueden aparecer en cualquier área cutánea, si bien se localizan de forma más frecuente en extremidades inferiores, genitales y tronco, y muestran además una especial preferencia por los pliegues cutáneos: submamarios, inguinales, abdominales y región retroauricular10. Debido a la ausencia de un patrón clínico característico, resulta obligada la realización de biopsia para su diagnóstico. El estudio histológico se caracteriza por la presencia de granulomas sarcoideos no caseificantes en dermis, pudiendo apreciarse también células multinucleadas de Langhans, un infiltrado inflamatorio rico en eosinófilos y focos de necrosis11.
En el diagnóstico diferencial debemos incluir las manifestaciones cutáneas inespecíficas asociadas a la enfermedad de Crohn, como el pioderma gangrenoso, el síndrome de Sweet o el eritema nudoso, y otras entidades como la sarcoidosis, reacciones granulomatosas a cuerpos extraños, hidrosadenitis supurativa y diversas infecciones como la tuberculosis, infecciones fúngicas y enfermedades de transmisión sexual como la sífilis10.
No existe un tratamiento específico para esta enfermedad, puesto que tan solo se han publicado casos clínicos y series muy cortas de pacientes. Se han descrito casos tratados con corticoides, tanto orales12 como tópicos10, inmunomoduladores (azatioprina13, ciclosporina14 y tacrolimus15), y fármacos anti-TNF (infliximab13,16 y adalimumab17). Es con los fármacos biológicos con los que se ha demostrado mayor respuesta, por lo que parece que el mecanismo etiopatogénico va ligado al factor de necrosis tumoral.
En nuestro caso, como dato particular y no comunicado en la literatura médica en el contexto del tratamiento de manifestaciones cutáneas asociadas a la enfermedad de Crohn, la paciente respondió a intensificación de tratamiento con adalimumab, acortando el intervalo de administración de 2 a una semana. La resistencia de la enfermedad intestinal de base a tratamiento inmunosupresor con azatioprina y el efecto adverso acontecido con las perfusiones previas de infliximab fue lo que nos indujo a ensayar esta intensificación de tratamiento con adalimumab antes que optar por otros inmunosupresores. Por otra parte, y aunque a tenor de lo revisado, el curso evolutivo de la enfermedad de Crohn metastásica es independiente del de la enfermedad intestinal, la respuesta obtenida tras la intensificación del tratamiento con anti-TNF viene a sugerir que en este caso haya existido una pérdida de respuesta a adalimumab, manifestada por la aparición de las lesiones cutáneas en una paciente con enfermedad de Crohn perianal compleja y grave que previamente estaba evolucionando de forma favorable tras colostomía definitiva y tratamiento con adalimumab. La amplia difusión actual del uso de terapias biológicas en los pacientes con enfermedad inflamatoria intestinal unida a la conocida pérdida de eficacia de éstas a lo largo del tiempo de evolución de la enfermedad que acontece en una proporción de pacientes, va a condicionar que este escenario clínico que describimos, es decir, la aparición o recrudescencia de manifestaciones extraintestinales en pacientes que ya están bajo tratamiento con anti-TNF, sea cada vez más frecuente. Tal y como describimos en nuestro caso clínico, la intensificación de tratamiento puede ser un recurso a contemplar en el manejo de estas situaciones.
A modo de conclusión, debemos tener en cuenta esta entidad en el diagnóstico diferencial de las lesiones cutáneas que acontezcan en pacientes con enfermedad de Crohn, especialmente si se localizan en pliegues, recordando que el diagnóstico es histológico. Diversos tratamientos se han mostrado eficaces, de los que los anti-TNF han demostrado los mejores resultados.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.