La patología hepática del anciano ha despertado menos interés que la de otros órganos, ya que el hígado juega un escaso papel en el envejecimiento.
No existen enfermedades hepáticas específicas de la edad avanzada, pero las modificaciones anatómicas y funcionales del hígado ligadas al envejecimiento justifican cambios en la frecuencia y comportamiento clínico y evolutivo de algunas enfermedades hepáticas, en comparación con el que se observa en pacientes más jóvenes.
En esta revisión se examinan los aspectos más destacados del estado del hígado en la población sana de edad avanzada, así como las características de las enfermedades hepáticas más prevalentes en esta edad, especialmente la aproximación diagnóstica ante los problemas hepáticos más comunes en la edad avanzada: la elevación asintomática de las transaminasas y la ictericia.
Liver diseases in the elderly have aroused less interest than diseases of other organs, since the liver plays a limited role in aging. There are no specific liver diseases of old age, but age-related anatomical and functional modifications of the liver cause changes in the frequency and clinical behavior of some liver diseases compared with those in younger patients. This review discusses the most important features of liver function in the healthy elderly population, as well as the features of the most prevalent liver diseases in this age group, especially the diagnostic approach to the most common liver problems in the elderly: asymptomatic elevation of serum transaminases and jaundice.
El envejecimiento de la población constituye un fenómeno sociodemográfico de gran importancia, que se inicia en la segunda mitad del siglo XX y previsiblemente será más acentuado en el siglo XXI. La población de más de 70 años representa en la actualidad el 13% de la población española1. El conocimiento de las características de las enfermedades orgánicas en la población de más de 65 años constituye el contenido de la especialidad de Geriatría, pero todos los especialistas en las distintas ramas de la medicina interna deben estar al corriente de las que afectan al órgano o sistema del que son expertos.
La patología hepática del anciano ha despertado menos interés que la de otros órganos, ya que el hígado juega un escaso papel en el envejecimiento, debido a la ausencia de enfermedades hepáticas específicas de la edad avanzada, aunque en estos últimos años se han publicado excelentes revisiones sobre este tema2–5. Las modificaciones anatómicas y funcionales del hígado ligadas al envejecimiento, justifican que en el anciano la frecuencia y comportamiento clínico y evolutivo de algunas enfermedades hepáticas difiera del observado en pacientes más jóvenes. Por otra parte, la posible coexistencia de la enfermedad hepática con otras enfermedades, como hipertensión arterial, diabetes o patología cardiovascular, puede influir negativamente en el curso evolutivo y el pronóstico de la hepatopatía en los ancianos6.
En esta presentación se revisan los aspectos más destacados del estado del hígado en la población sana de edad avanzada, así como las características de las enfermedades hepáticas más prevalentes en esta edad.
Modificaciones anatomofuncionales ligadas a la edadEl hígado experimenta una reducción del peso y del volumen del 24 al 37%, calculado en base a estudios ecográficos y a estudios de autopsia, fenómeno que se denomina atrofia senil, debida a la disminución del número de hepatocitos, a pesar de que para compensar esta pérdida estos aumentan su tamaño. La atrofia del órgano se atribuye a una disminución de la capacidad regenerativa que impide la reposición de las células que mueren al finalizar su ciclo vital7. Este proceso se inicia alrededor de los 50 años y se intensifica a medida que progresa la edad.
El examen histológico del hígado normal de los ancianos muestra:
- a)
Un aumento del tamaño de los hepatocitos, con presencia en el citoplasma de lipofuscina, que es el producto terminal de la peroxidación lipídica en los lisosomas,
- b)
Núcleos hipercromáticos, a menudo binucleados y con frecuencia vacuolados, y
- c)
Un aumento de la densidad del estroma conectivo portal.
La exploración funcional del hígado revela en los ancianos distintas alteraciones como: a) reducción del flujo sanguíneo hepático7, b) disminución de la capacidad fagocitaria de las células de Kupffer, y c) reducción de la actividad del citocromo P 450. Estas alteraciones funcionales pueden contribuir a la aparición de enfermedad hepática, ya sea inducida por agentes infecciosos o por fármacos. Las primeras se verían facilitadas por la reducción de la capacidad macrofágica del hígado y las segundas por déficits en el proceso de biotransformación de sustancias exógenas en las que interviene el citocromo P450. La reducción del flujo sanguíneo hepático tiene importancia en la metabolización de los fármacos cuya extracción se efectúa básicamente en el primer paso de la circulación a través del hígado.
A pesar de estas alteraciones funcionales persiste suficiente reserva funcional hepática para permitir la utilización de hígados de personas de edad avanzada para el trasplante. Algunos estudios indican que el pronóstico de los pacientes que reciben un trasplante hepático de un donante de más de 65 años es similar al de los trasplantados con un hígado de un donante más joven, aunque los primeros necesitan de una hospitalización más prolongada que los segundos, pero otros estudios muestran resultados opuestos8.
No se detectan alteraciones de las pruebas hepáticas en los ancianos cuyo hígado no presenta alteraciones histológicas, excepto una disminución moderada y ocasional de las proteínas totales, a expensas de la albúmina sérica, de modo que todo aumento de los enzimas hepáticos o de la bilirrubina sérica debe interpretarse como indicativo de la existencia de una lesión hepática. Las únicas excepciones a este criterio son la elevación aislada de las fosfatasas alcalinas, que puede ser debido a una enfermedad ósea asintomática, del tipo de la enfermedad de Paget o de la osteomalacia, y la elevación aislada de GGT que obliga a descartar una situación de inducción enzimática asociada al consumo de algún medicamento o de alcohol en exceso.
Enfermedades hepáticasLas enfermedades hepáticas más comunes en los ancianos son, al igual que en la población adulta más joven, la enfermedad del hígado graso no alcohólico (EHGNA), las hepatopatías causadas por infección de los virus de la hepatitis, las hepatitis tóxicas y los tumores hepáticos.
Enfermedad del hígado graso no alcohólicoLa EHGNA es actualmente la enfermedad hepática más común en los adultos y también en los ancianos, ya que la prevalencia de los factores causales de esta enfermedad, la obesidad, la dislipemia y la diabetes tipo 2, ha aumentado de modo notable en el mundo desarrollado. Se trata de una enfermedad cuyo sustrato morfológico es el depósito de vacuolas grasas (triglicéridos), en mayor o menor cantidad, en el citoplasma de las células hepáticas. Una proporción inferior al 20% de los casos con esteatosis simple, presenta, además de la grasa, lesiones necroinflamatorias y fibrosis sinusoidal, configurando un patrón de esteatohepatitis, que es una lesión con potencial de progresión a la cirrosis hepática9. Una gran proporción de cirrosis criptogenéticas parece corresponder a la fase final de una EHGNA que había pasado indiagnosticada10. En muchos casos de EHGNA han desaparecido las lesiones histológicas que caracterizan esta enfermedad, especialmente el depósito de grasa, cuando se alcanza la fase de cirrosis. Por esta razón, en estos casos no suele hacerse el diagnóstico de cirrosis por EHGNA, sino el de cirrosis criptogenética.
El diagnóstico de EHGNA debe sospecharse ante el hallazgo de un patrón hiperecogénico en la ecografía abdominal en un paciente que presenta una modesta elevación de las transaminasas, con un cociente AST/ALAT<1, asociado a la presencia de algunos de los factores de riesgo de esta enfermedad, como obesidad, dislipemia o diabetes. Si se demuestra un aumento de la resistencia a la insulina mediante el test de HOMA aumentan las posibilidades de acertar el diagnóstico de EHGNA sin necesidad de recurrir a la biopsia hepática. Deben excluirse las demás causas de esteatosis hepática (tabla 1).
Causas de esteatosis
| 1. Alcoholismo |
| 2. Resistencia a la insulina |
| a) Síndrome metabólico: obesidad, diabetes, hipertrigliceridemia |
| b) Lipoatrofia |
| c) Síndrome de apnea del sueño |
| 3. Trastornos del metabolismo de los lípidos: abeta e hipobetalipoproteinemia, síndrome de Weber-Cristian |
| 4. Nutrición parenteral total |
| 5. Pérdida de peso importante: by-pass yeyuno ileal, anorexia nerviosa |
| 6. Fármacos: amiodarona, diltiazem, tamoxifeno, esteroides, antirretrovirales, |
| 7. Exposición a agentes tóxicos: ambientales o industriales |
Su tratamiento exige la corrección farmacológica de las alteraciones metabólicas y aumentar la actividad física, como sería andar una hora tres o cuatro veces por semana. El ejercicio físico es de mayor utilidad que la pérdida de peso que se consigue con la restricción dietética para mejorar los índices de enfermedad hepática y la sobrecarga de grasa en el hígado11. Por lo general, la EHGNA es a esta edad una enfermedad benigna12, excepto en los pacientes que ya han desarrollado una cirrosis, y que están expuestos a presentar complicaciones relacionadas con la hipertensión portal, y un carcinoma hepatocelular. Aunque la mortalidad por enfermedad hepática sea muy baja, los pacientes con EHGNA presentan una expectativa de vida inferior a las personas de su misma edad sin enfermedad grasa en relación con una mayor tasa de complicaciones cardiovasculares causadas por el síndrome metabólico13.
Hepatitis CEs la forma más común de hepatitis vírica en los ancianos, en quienes es de causa yatrogénica en la mayoría de las ocasiones. Las hepatitis agudas C suelen ser en los ancianos de origen nosocomial, adquiridas en algún procedimiento efectuado en medio hospitalario con material contaminado14. El factor de riesgo más importante es haber recibido suero heparinizado extraído de un vial multiuso15. Se han descrito casos de hepatitis aguda C adquirida en hemodiálisis16, en una intervención quirúrgica efectuada por un cirujano infectado por el VHC17, en una tomografía computarizada18, y durante una anestesia en que se utilizó fentanilo extraído del mismo vial en pacientes sucesivos, operados después de un paciente con hepatitis crónica C, de cuya sangre se contaminó el vial si el anestesista utilizó la misma jeringa y aguja para administrar el analgésico a los pacientes siguientes19. La eliminación de las donaciones de sangre de donantes anti-VHC positivo ha eliminado desde 1990 las hepatitis postransfusionales. También han desaparecido las hepatitis causadas por preparados de gammaglobulina anti-D, que ocurrieron a principios de los años 90 del pasado siglo20.
La hepatitis aguda C posee un elevado riesgo de evolución a la cronicidad (80%), pero suele tener un curso indolente y muy lentamente progresivo, de modo que solo el 20-30% de los casos han desarrollado una cirrosis hepática al cabo de 20 años de seguimiento. No obstante, existen observaciones que sugieren que la infección presenta un curso muy rápidamente progresivo si se adquiere después de los 50 años21, de manera que el desarrollo de cirrosis e incluso de carcinoma hepatocelular puede hacerse en pocos años. En los receptores de un trasplante hepático por una cirrosis debida al VHC la progresividad de la fibrosis depende de la edad del donante y no del receptor22.
En algunos países occidentales, como Italia23, Israel24 y España25, la hepatitis crónica C es muy común entre la gente de edad avanzada, y se atribuye a la gran difusión de los inyectables para la administración de fármacos, que se administraban en condiciones de higiene discutible en la década de los sesenta, cuando todavía no se disponía de jeringuillas descartables. En Egipto hubo una epidemia de hepatitis C relacionada con tratamientos parenterales contra la esquistosomiasis en los años 70, que ha determinado que la prevalencia de anti-VHC oscile entre el 10 y el 60% en las áreas rurales de este país26. En España la prevalencia de anti-VHC entre la población general de más de 65 años era en la década de los 90 del pasado siglo el doble que en los adultos jóvenes (5% versus 2,5%)24, diferencias que todavía son mayores en estudios seroepidemiológicos efectuados en la misma época en Italia23. Un estudio reciente efectuado en Italia demuestra una reducción del 12,6 al 5,7% de la prevalencia de anti-VHC con la simple eliminación de las jeringuillas de vidrio27. En cerca del 75% de los portadores de anti-VHC detectados en estudios poblacionales se detecta RNA del VHC25, demostrando que presentan una infección activa y presumiblemente enfermedad hepática.
La reducción de la prevalencia de infecciones por el VHC en la gente mayor todavía se reducirá más en el futuro, ya que va disminuyendo el peso relativo de los diferentes factores de riesgo de adquirir una hepatitis C con la eliminación de las hepatitis postransfusionales y la reducción de la drogadicción parenteral en los países occidentales.
El tratamiento de la hepatitis crónica C con interferón y ribavirina suele ser mal tolerado en las personas de edad y la tasa de supresión de la medicación por efectos adversos o mala tolerancia es elevada, por lo que probablemente justificaría limitar el tratamiento a pacientes sintomáticos o a quienes presentan una intensa actividad necroinflamatoria y un estadio avanzado en la biopsia hepática. En los pacientes que pueden completar el tratamiento la tasa de respuestas sostenidas es similar a la de los pacientes más jóvenes28.
La infección crónica por VHC es en la actualidad la causa más frecuente de cirrosis hepática en muchos países, como España. La mortalidad por complicaciones de la cirrosis, como la hemorragia digestiva por ruptura de varices esofágicas, es mayor que en los pacientes de más de 65 años de edad, que en los más jóvenes. En muchos casos esto es debido a la presencia de un carcinoma hepatocelular, que había permanecido oculto hasta el momento de la hemorragia. Cerca del 20% de los pacientes mayores de 65 años con hemorragia por ruptura de varices esofágicas presenta concomitantemente un carcinoma hepatocelular, mientras que esto ocurre en menos del 10% de los casos que sangran con menos de 65 años29.
Otros tipos de hepatitis víricaLas hepatitis víricas son menos comunes en los ancianos que en los niños y que en la población adulta joven, en parte porque muchos de ellos poseen anticuerpos protectores como consecuencia de un contacto anterior con el virus, y en parte porque están menos expuestos que los más jóvenes a los mecanismos de transmisión de los virus de la hepatitis30.
En el caso de la hepatitis A, la causa del escaso número de casos en ancianos es la presencia de anti-VHA en una elevada proporción de la población de más edad. No obstante, la población susceptible va aumentando debido a la mejor higiene pública y a la menor circulación del VHA en la comunidad debido a la vacunación de los niños y de las personas de riesgo31. Por consiguiente, es razonable ofrecer vacunación a los adultos que deben viajar a países menos desarrollados (África, Asia, Centroamérica) donde la hepatitis A es endémica, para evitar el riesgo de una hepatitis, que aunque benigna en la infancia, es de mayor gravedad en los adultos, en quienes la tasa de mortalidad es de alrededor del 4%, mientras que en los niños es de 0,07%32,33. La mayoría de las hepatitis A en los adultos son sintomáticas y cursan en ocasiones con una colestasis intensa y prolongada, que puede confundirse con una ictericia quirúrgica34.
La hepatitis B es en la actualidad poco frecuente, ya que las campañas de vacunación han hecho disminuir notablemente la incidencia de nuevas infecciones en la población más expuesta, como son los jóvenes. Los casos de hepatitis aguda B en ancianos son ahora excepcionales. Pueden aparecer, sin embargo, brotes epidémicos en residencias geriátricas, transmitidos por vía parenteral35. La infección por VHB adquirida en edad adulta reviste mayor gravedad clínica e histológica que si incide en pacientes jóvenes, y se asocia a mayores posibilidades de transición a la cronicidad35.
El elevado riesgo que comporta la hepatitis B en la población de edad avanzada obliga a considerar la vacunación de los contactos domésticos u otros convivientes de los pacientes con infección crónica B36. Debe tenerse en cuenta que el efecto inmunógeno de la vacuna de la hepatitis B es menor en los ancianos que en los adultos jóvenes37.
La infección crónica por VHB no es excepcional en ancianos, infectados cuando eran niños o jóvenes. La mayor parte de ellos son infecciones sin replicación vírica que se reconocen por la positividad de HBsAg y títulos muy bajos o indetectables de ADN del VHB en el suero. Estos casos no requieren tratamiento. En las hepatitis cónicas B, que cursan con elevación de transaminasas y títulos de ADN del VHB superiores a 20.000 UI/ml, se debe prescribir tratamiento con entecavir o tenofovir. Lamivudina no está indicada por la elevada tasa de resistencias que genera su administración causada por mutaciones del virus.
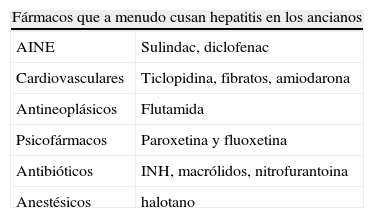
Hepatitis tóxicaLa hepatitis tóxica ocurre entre los ancianos con una frecuencia superior a la observada en jóvenes y tiene una gravedad mayor debido a la menor respuesta del hígado al estrés oxidativo en las personas mayores. En un estudio poblacional efectuado en Islandia la tasa de incidencia de hepatitis tóxica en personas de más de 40 años fue de 40 casos por 100.000 habitantes, mientras que fue solo de 8,5 por 100.000 en las personas entre 15 y 40 años38. Distintos factores justifican esta mayor incidencia, especialmente el mayor consumo de medicamentos en las edades más avanzadas (tabla 2), lo que comporta el riesgo de que alguno de estos fármacos ocasione una reacción desfavorable. Por otra parte el hígado anciano presenta deficiencias en el proceso de biotransformación, fundamentalmente la reducción de la masa hepática funcionante y la reducción del flujo sanguíneo hepático39, que favorecen la acumulación en los hepatocitos de metabolitos reactivos capaces de causar daño.
Medicamentos más comúnmente usados en población anciana
| Fármacos que a menudo cusan hepatitis en los ancianos | |
| AINE | Sulindac, diclofenac |
| Cardiovasculares | Ticlopidina, fibratos, amiodarona |
| Antineoplásicos | Flutamida |
| Psicofármacos | Paroxetina y fluoxetina |
| Antibióticos | INH, macrólidos, nitrofurantoina |
| Anestésicos | halotano |
Es fundamental el reconocimiento precoz de las reacciones hepatotóxicas, puesto que la única medida terapéutica disponible es la supresión de la administración del medicamento responsable. En caso de persistencia de su administración una vez han aparecido manifestaciones de hepatotoxicidad el riesgo de provocar un daño irreparable aumenta notablemente. La asociación amoxicilina-ácido clavulánico es el agente con mayor número de casos de hepatitis tóxica en ancianos38,40.
Hepatopatía alcohólicaEl consumo de bebidas alcohólicas es frecuente en personas de edad avanzada. En un estudio poblacional efectuado en Estados Unidos, el 62% de las personas entre 60 y 92 años bebían, y el 13% de los varones y el 2% de las mujeres eran grandes bebedores41. No obstante los ancianos representan una proporción minoritaria entre los pacientes hospitalizados por una enfermedad hepática alcohólica. Entre los 523 pacientes de más de 65 años, hospitalizados entre 1988 y 1999 en el Servicio de Hepatología del Hospital Clínico de Barcelona, por una enfermedad hepática alcohólica, los mayores de 65 años fueron el 4,2% de 357 pacientes varones y el 3% de 166 mujeres (observaciones no publicadas).
La enfermedad hepática alcohólica es más grave cuando incide en personas mayores. Suele manifestarse con malestar general, dolor abdominal y frecuentemente ascitis y edemas. La mortalidad al año y a los 5 años del diagnóstico fue, en un estudio de Potter y James42, de 34 y 54%, respectivamente, en los mayores de 60 años, y de 5 y 24% en los menores de esta edad.
Hepatopatías autoinmunesLa hepatitis autoinmune (HAI) y la cirrosis biliar primaria (CBP) pueden comenzar clínicamente después de los 65 años. Los criterios diagnósticos en estas enfermedades son los mismos que se aplican en población más joven. El 9% de un total de 54 casos de HAI y el 16% de 172 casos consecutivos de CBP visitados en el servicio de Hepatología del Hospital Clínico en 1998 tenían más de 65 años (observaciones no publicadas). No se observaron diferencias en cuanto al modo de presentación y su evolución en relación con los pacientes más jóvenes. A pesar de que los criterios diagnósticos de la HAI son idénticos para pacientes jóvenes y pacientes de edad avanzada, Newton et al.43 comprobaron que entre estos últimos se daba una elevada proporción de casos que no habían recibido tratamiento, en muchos casos por no haberse efectuado el diagnóstico antes de ser referidos al hospital.
Los pacientes de más edad con HAI comienzan con ictericia de instauración aguda y presentan antecedente de estar sometidos a algún tratamiento farmacológico con mucha mayor frecuencia que los pacientes más jóvenes (Parés A, observaciones no publicadas), lo que dificulta la distinción entre HAI sin relación con el medicamento consumido, hepatitis tóxica y HAI desencadenada por el fármaco. A veces la biopsia hepática ayuda a distinguir entre HAI y hepatitis tóxica, por la frecuente presencia de células plasmáticas en la primera y de eosinófilos en la segunda.
Otros se manifiestan con una elevación modesta y asintomática de las transaminasas44. En estos casos el diagnóstico se base en la detección de autoanticuerpos y de hipergammaglobulinemia y ausencia de marcadores de enfermedad vírica crónica. Casi una tercera parte de los pacientes ancianos con HAI ya tienen cirrosis en el momento del diagnóstico44, lo que sería compatible en una enfermedad silente que se ha descubierto o se ha manifestado clínicamente en una etapa avanzada. Algunos de estos pacientes refieren el antecedente de un episodio de hepatitis de etiología no determinada años antes de ser diagnosticados de HAI45.
En los pacientes ancianos con HAI deben tenerse en cuenta los riesgos del tratamiento con corticoides, que solo están justificados en los pacientes con enfermedad sintomática, especialmente si presentan signos de insuficiencia hepatocelular. En estos la tasa de respuesta al tratamiento inmunosupresor es idéntica a la que presentan los pacientes jóvenes, y por lo general es excelente44,46,47. En los casos asintomáticos y con enfermedad leve es preferible usar dosis bajas de corticoides o dejarles sin tratamiento.
En los pacientes con CBP la mortalidad por hepatopatía no difirió significativamente, en un estudio británico, entre los pacientes de más y de menos de 65 años tratados con ácido ursodesoxicólico, 16 y 13% respectivamente, ni tampoco hubo diferencias en cuanto a la presentación clínica de la enfermedad48.
Cirrosis hepáticaLa cirrosis hepática es menos frecuente en ancianos que en población más joven, probablemente debido a que en muchos casos la enfermedad ha reducido las expectativas de vida impidiendo a muchos pacientes alcanzar la vejez.
Independientemente de su etiología, la cirrosis de los ancianos presenta una clínica, una supervivencia media y una respuesta a las terapéuticas aplicadas similares a las de los pacientes más jóvenes49. Sin embargo, la mortalidad asociada con la hemorragia digestiva por ruptura de varices esofágicas en los pacientes cirróticos de más de 65 años es superior a la de los pacientes más jóvenes, ya que el sangrado condiciona en ellos un deterioro mayor de la función hepática, en parte por la anoxia y por la disminución del gasto cardiaco causado por la hipovolemia29. En otros pacientes ancianos el fallecimiento precoz está en relación con la existencia de un carcinoma hepatocelular, desconocido hasta el momento del episodio hemorrágico, y descubierto durante la exploración del paciente durante la hospitalización. Cerca del 20% de los pacientes de más de 65 años con hemorragia varicosa presenta concomitantemente un carcinoma hepatocelular, mientras que esta proporción es inferior al 10% en los pacientes más jóvenes.
Las complicaciones de los pacientes cirróticos de edad avanzada deben ser tratadas con los mismos principios que en los pacientes más jóvenes, aunque se deberá poner cautela en determinadas situaciones. La descompensación ascítica debe tratarse con diuréticos, pero es fácil que los pacientes añosos presenten hipotensión ortostática y contracturas musculares como consecuencia de una reducción del volumen intravascular50.
Algunos pacientes en tratamiento diurético pueden presentar incontinencia urinaria. Las ascitis masivas deben ser tratadas con paracentesis masivas, que por lo general son bien toleradas. La colocación de un TIPS como tratamiento de una ascitis refractaria puede causar en los pacientes mayores episodios de encefalopatía hepática con una frecuencia mayor que en los más jóvenes.
Para el tratamiento de la encefalopatía mínima el uso de lactulosa está indicado51, pero debe vigilarse en los ancianos que el efecto laxante de este fármaco no cause deshidratación o desequilibrio electrolítico. En la encefalopatía franca está indicado el empleo de rifaximine.
Hemocromatosis hereditariaLa mayoría de los pacientes con hemocromatosis hereditaria (HH) se diagnostican en la edad media de la vida, pero algunos casos se preconocen en edades más tardías52. Se trata en estos casos de pacientes con la mutación homocigota C282Y del gen HFE. Las hemocromatosis debidas a otras mutaciones genéticas, como la del gen receptor de la transferrina o el de la hemojuvelina inciden en pacientes más jóvenes.
Muchos de los pacientes con HH diagnosticada en la sexta o séptima década de la vida presentan una cirrosis hepática establecida, y alguno de ellos un carcinoma hepatocelular. Las sangrías periódicas (450ml cada semana) constituyen el tratamiento recomendado de la HH, aunque se debe tener en cuenta que los pacientes ancianos pueden tolerar mal las sangrías, especialmente los que están hipotensos, que pueden presentar episodios de hipotensión ortostática. Si esto ocurre es recomendable efectuar sangrías de menos volumen (300ml por semana) y reponer el volumen infundiendo 300ml de suero fisiológico al finalizar la sangría. Otra limitación al tratamiento que puede presentar la población de más de 70 años es la ausencia de accesos venosos adecuados, por lo que se debe efectuar las sangrías mediante jeringa o dejando un catéter permanente.
Enfermedad de WilsonA pesar de que es una enfermedad que suele comenzar en la infancia o en la adolescencia, se han descrito numerosos casos en personas de más de 40 años53, e incluso en ancianos. Ala et al.54 describieron los casos de dos hermanos septuagenarios en quienes la enfermedad se diagnosticó en el estudio de una hepatopatía descompensada de etiología desconocida. Debe excluirse el diagnóstico de enfermedad de Wilson en los pacientes de más de 50 años con cirrosis criptogenética, especialmente si presentan alguna alteración neurológica.
Carcinoma hepatocelularLos tumores hepáticos, tanto primarios como secundarios, presentan su máxima incidencia en la sexta década de la vida. Constituyen una proporción importante de la patología hepática de la población anciana. En un estudio efectuado en un servicio de Geriatría de un hospital español, los tumores hepáticos representaron el 20% de todos los diagnósticos de enfermedad hepática efectuados. Las metástasis representaron la fracción mayoritaria (80%).
El carcinoma hepatocelular (CHC) constituye la complicación más frecuente en los pacientes cirróticos ancianos. La frecuencia de aparición de CHC en los pacientes cirróticos aumenta con la edad55. Todos los tipos etiológicos de cirrosis pueden condicionar el desarrollo de un CHC, aunque el que se sigue con más frecuencia de CHC es la infección crónica por VHC56. En la actualidad aumentan de modo notable los casos de CHC que inciden en hígados con EHGNA57.
Desde el punto de vista clínico el CHC se manifiesta a veces en forma de dolor en hipocondrio derecho o por la aparición de síntomas de enfermedad hepática descompensada, como ictericia o ascitis, o por síntomas generales como adelgazamiento o síndrome tóxico. No raramente se descubre un CHC en el examen sistemático de pacientes cirróticos o por sospecha de metástasis hepática en pacientes diagnosticados de un cáncer en otro tejido, antes de que hayan dado lugar a manifestaciones clínicas propias.
La edad condiciona la decisión terapéutica en pacientes con CHC, cuando el diagnóstico se efectúa en una etapa precoz que es el objetivo de la estrategia basada en ecografía semestral58. El trasplante no acostumbra a ser una opción practicable, debido tanto a la existencia de comorbilidades como por la usual exclusión de los pacientes con edad superior a 65-70 años. La resección quirúrgica es la opción de primera línea en muchos grupos. La tolerancia a este procedimiento es igual que en los pacientes más jóvenes59, pero dado que la ablación percutánea (habitualmente mediante radiofrecuencia) consigue la misma tasa de supervivencia, esta opción debería considerarse la primera en tumores únicos<3cm60. Por encima de este límite, la ablación es menos eficaz y se podría considerar la cirugía. No obstante, la localización del tumor, la necesidad de efectuar una lobectomía, la existencia de hipertensión portal o la presencia de comorbilidades pueden desaconsejar la resección quirúrgica y recomendar la quimioembolización arterial o el tratamiento sistémico con sorafenib. En los pacientes con tumores multifocales se debe considerar directamente la quimioembolización o el sorafenib. Este fármaco requiere controles estrictos y se ha reportado tanto una mayor incidencia de efectos adversos como una idéntica tolerancia y eficacia del tratamiento61,62.
El seguimiento mediante ecografía de los pacientes con cirrosis hepática descompensada no tiene ningún impacto en la supervivencia, dado que aunque se diagnostique un CHC en fase inicial, el tratamiento no modificará la expectativa vital. Si se diagnostica un CHC como parte de la evaluación de la hepatopatía, la detección de un cáncer avanzado únicamente certifica el mal pronóstico a corto plazo.
Trasplante hepáticoEl trasplante hepático no suele recomendarse en pacientes de más de 65 años por sus resultados poco satisfactorios63. Diversos estudios demuestran que la tasa de mortalidad de los receptores de un trasplante hepático de más de 60 años de edad es significativamente mayor que en los pacientes de edades comprendidas entre 45 y 60 años64. En el estudio de Collins et al.64 la supervivencia a los 5 años fue del 52% en el grupo de pacientes de más de 60 años y del 75% en los más jóvenes. A los 10 años era del 35% en los mayores y 60% en los más jóvenes. La reducción de la supervivencia se ha atribuido a la presencia de comorbilidades, como enfermedad cardiopulmonar e insuficiencia renal65.
ColelitiasisLas enfermedades de la vesícula biliar y las vías biliares son comunes en la edad avanzada. Alrededor de los 70 años un tercio de la población tiene colelitiasis66. La aparición de litiasis vesicular en el anciano viene favorecida por la reducción de la contractibilidad vesicular y la mayor litogenicidad de la bilis. Muchas de estas litiasis son asintomáticas y no causan ningún problema a los pacientes que las padecen, por lo que no deberían constituir una indicación quirúrgica, excepto en los pacientes diabéticos en quienes es recomendable la colecistectomía laparoscópica aunque no haya dado ninguna manifestación. Algunos pacientes litiásicos desarrollan colecistitis, y otros litiasis coledocal, situaciones que requieren una intervención quirúrgica, maniobra que efectuada en situación urgente posee mayores riesgos en la población anciana que en la más joven, pues la tasa de mortalidad de la colecistectomía urgente va del 6 al 15%. El dilema se plantea pues en si se debe efectuar la cirugía biliar en ausencia de clínica en pacientes no diabéticos con objeto de prevenir la posible aparición de complicaciones más graves o es preferible proceder a ella solo si aparece alguna manifestación clínica. Lo ideal es efectuar este tipo de cirugía en plan electivo, ya que la tasa de complicaciones en los ancianos no difiere de la observada en pacientes más jóvenes, y tratar de evitar la cirugía urgente.
En caso de coledocolitiasis debe procederse en primer lugar a desobstruir la vía biliar mediante una colangiografía retrógrada, seguida de una colecistectomía.
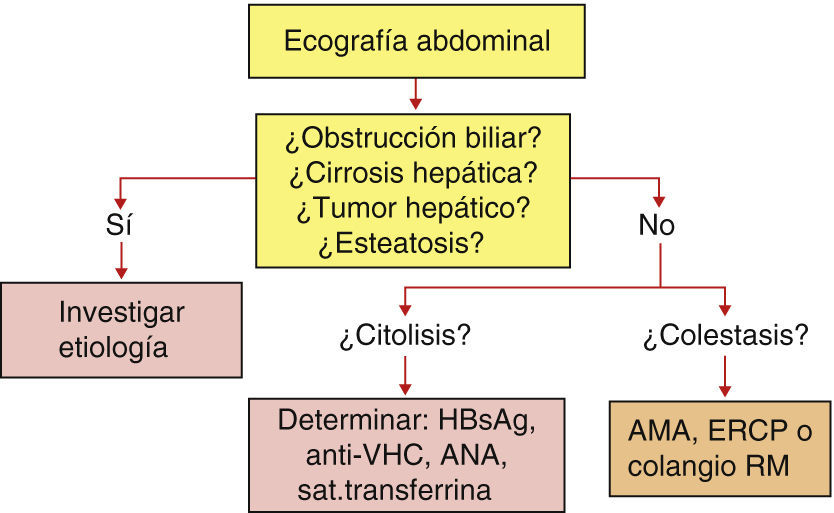
Diagnóstico diferencialDiagnóstico de la elevación enzimática sostenida en los ancianosAnte una elevación de los enzimas hepáticos debe distinguirse un patrón citolítico, elevación de las transaminasas, de una magnitud mayor que la de los enzimas de colestasis (GGT y fosfatasas alcalinas), de un patrón colestásico, en el aumento de las enzimas de colestasis es de más intensidad que el de las transaminasas (fig. 1). En caso de un aumento aislado de GGT, sin elevación simultánea de transaminasas o fosfatasas alcalinas, obliga a revisar si el paciente está tomando algún tratamiento que incluya fármacos con efecto de inducción enzimática, como son la mayoría de los psicofármacos, o consume alcohol de modo regular. En caso negativo no está justificado hacer más exámenes.
La primera prueba a efectuar debería ser una ecografía abdominal, que puede revelar alguno de los siguientes diagnósticos:
- 1)
Obstrucción biliar, que se manifiesta por una dilatación de las vías biliares;
- 2)
Una cirrosis hepática, caracterizada por esplenomegalia, aumento del calibre de la porta, patrón heterogéneo del hígado y contorno irregular o nodular del contorno hepático;
- 3)
Un tumor hepático; o
- 4)
Una esteatosis, que se caracteriza por una imagen hiperecogénica del hígado.
Si se halla alguna de estas enfermedades deberán efectuarse exámenes para determinar su etiología:
- 1)
Colangiorresonancia magnética (RM) para tratar de identificar el nivel y la naturaleza del obstáculo al flujo biliar,
- 2)
Marcadores serológicos de infección vírica y de autoinmunidad, determinación de ferritina, de ceruloplasmina y de cuprúria de 24 horas para tratar de determinar la causa de la cirrosis,
- 3)
Otras prueba de imagen TAC o RM, para determinar si el tumor corresponde a un carcinoma hepatocelular o un hemangioma. El hemangioma es el tumor hepático más frecuente. Se caracteriza en la ecografía por unos límites bien definidos y un patrón hiperecogénico, que en los métodos de imagen con contraste posee un patrón hipervascular. Debe tenerse en cuenta que el hemangioma no eleva los enzimas de colestasis, por lo que en un paciente que presente tal elevación en quien se descubra un hemangioma se deberá buscar otra causa de esta alteración. En caso que se sospeche que se trata de un tumor de otra naturaleza, deberá indicarse una punción biopsia hepática dirigida por control ecográfico para alcanzar el diagnóstico, e
- 4)
Investigar factores de riesgo para cada una de las situaciones clínicas en que puede verse un hígado graso (tabla 1).
Si la ecografía abdominal no revela ninguna de las alteraciones que hemos descrito, la investigación etiológica debe efectuarse de acuerdo al patrón bioquímico detectado. En caso de enfermedad colestásica, no debida a obstrucción biliar ni a un tumor, deberá efectuarse el examen de los anticuerpos antimitocondriales para descartar una CBP y efectuar una colangio-RM para ver si hay irregularidades del calibre de las vías biliares compatible con el diagnóstico de colangitis esclerosante. Si ninguna de estos exámenes da la clave del diagnóstico estará justificado efectuar una biopsia hepática que podría revelar la presencia de granulomas o de lesiones infiltrativas.
Si el patrón es citolítico deberá descartarse en primer lugar una EHGNA, que es la causa más frecuente de elevación de las transaminasas y puede hallarse presente a pesar de que la ecografía abdominal no demuestre hiperecogenicidad. El diagnóstico se basará en el hallazgo de factores de riesgo de esta enfermedad, y mediante la comprobación de una resistencia a la insulina en el test de HOMA. También debe investigarse la existencia de una infección vírica crónica con la determinación de HBsAg y anti-VHC, una enfermedad autoinmune, con determinación de anticuerpos antinucleares y antimúsculo liso, y una HH mediante la determinación de la ferritina y la saturación de la transferrina, enfermedades que pueden coincidir con un hígado graso y poseen un tratamiento específico.
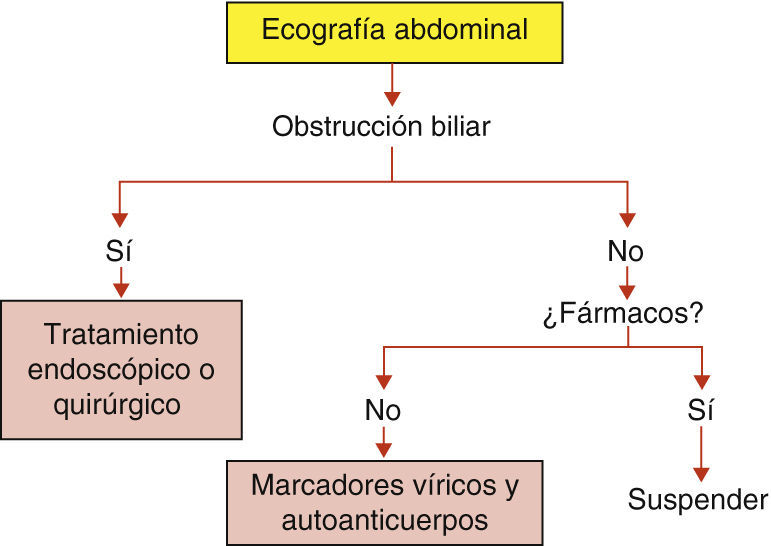
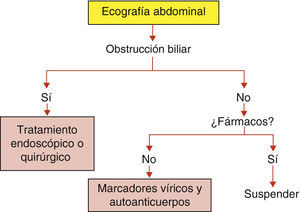
Diagnóstico de una ictericia de inicio agudo en un ancianoEn caso de ictericia de instauración súbita el primer objetivo es distinguir una ictericia obstructiva de una enfermedad intrahepática (fig. 2). La primera requiere una maniobra de desobstrucción, quirúrgica o endoscópica, y en la segunda la cirugía está formalmente contraindicada. Por tanto la primera maniobra a efectuar es una ecografía abdominal para valorar si existe o no dilatación de la vía biliar. Si la ecografía descarta claramente una obstrucción biliar deberán investigarse las causas más frecuentes de ictericia: hepatitis tóxica, hepatitis autoinmune y hepatitis vírica, mediante una anamnesis orientada a investigar tratamientos farmacológicos actuales o recientes con potencial hepatotoxicidad, el examen de la serología de los virus de la hepatitis y de los autoanticuerpos. Con esta sistemática se podrá reconocer la causa de la ictericia en la gran mayoría de los pacientes que cursan además de la ictericia con una elevación notable de las transaminasas. Si no se identifica ninguna de estas causas o el paciente presenta un patrón bioquímico de carácter colestásico está justificado efectuar una biopsia hepática.
Conflicto de interesesEl autor declara no tener ningún conflicto de intereses.