La infección crónica por el virus de la hepatitis C (VHC) es una de las enfermedades virales hepáticas más frecuentes y de mayor impacto en morbimortalidad, como consecuencia de sus complicaciones asociadas a la cirrosis. A pesar de que actualmente con su tratamiento se puede lograr una respuesta viral sostenida en el 50-80% de los pacientes, tan solo un 18-35% reciben terapia estándar1. Uno de los motivos son sus efectos adversos y contraindicaciones.
Los efectos secundarios más frecuentes de la terapia con interferón son los síntomas seudogripales, anemia, neutropenia y reacciones locales en el punto de punción. Sin embargo, existen otros menos frecuentes, los que afectan específicamente al sistema nervioso como parestesias, síntomas extrapiramidales y crisis epilépticas.
Las crisis epilépticas son un episodio adverso descrito en pacientes tratados con interferón como ocurre en la esclerosis múltiple, determinadas enfermedades neoplásicas y también hepatitis virales2,3, derivado del aumento en la excitabilidad neuronal con mayor producción de citocinas e interferencia con el sistema neuroendocrino4. Es por ello por lo que aparece como contraindicación relativa en las guías clínicas de tratamiento5 o que incluso esté contraindicado por ficha técnica como es el caso para peg-interferón alfa-2b. Recientemente se ha confirmado la baja incidencia de crisis epilépticas en pacientes tratados por VHC6. Sin embargo, son escasas las referencias de pacientes con infección crónica por VHC que hayan iniciado tratamiento conocida su condición de epilepsia.
Teniendo esto en cuenta se comunica la experiencia del tratamiento de 2 pacientes con infección crónica por VHC y epilepsia estable en tratamiento durante el año 2010.
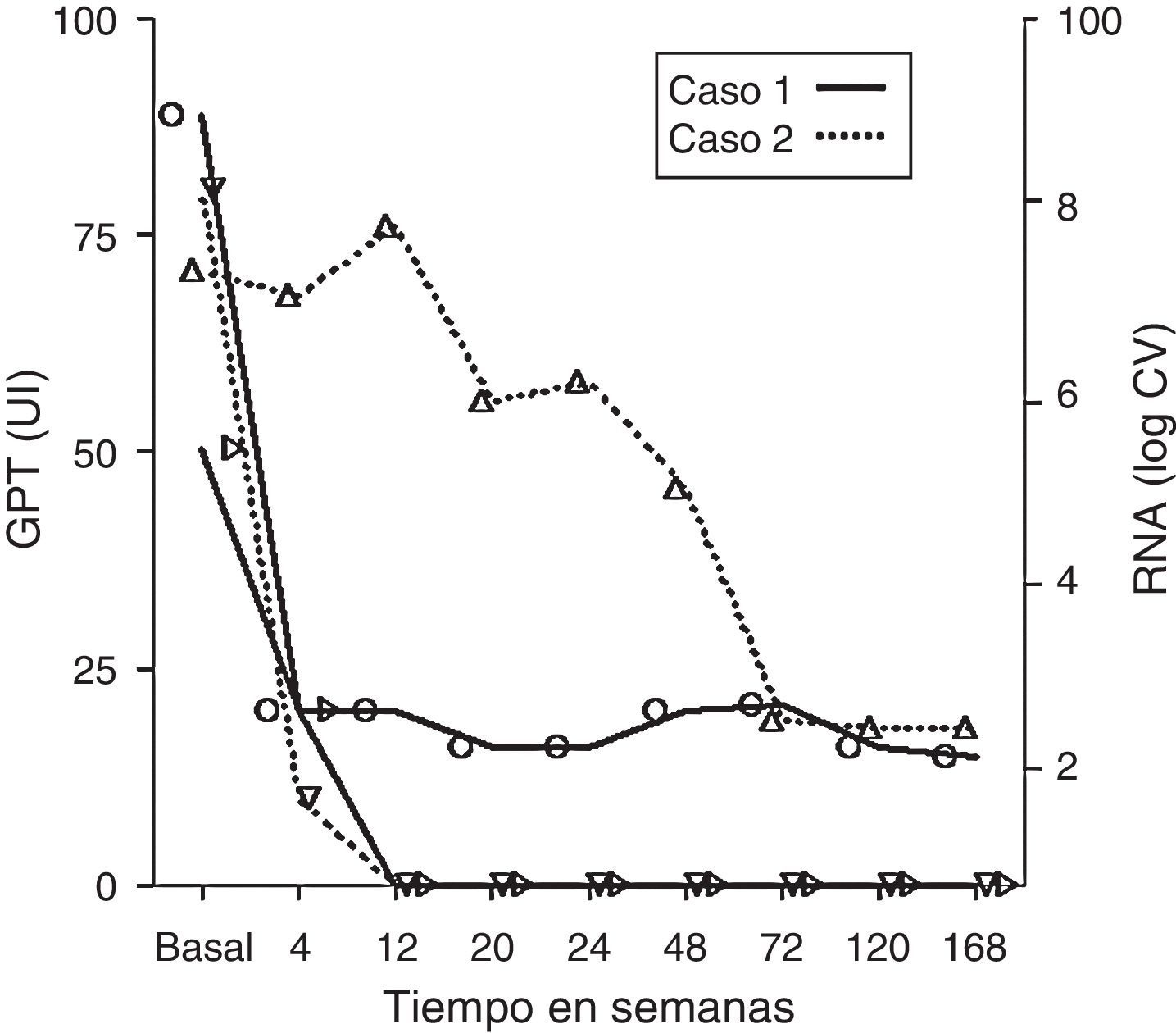
Los pacientes fueron informados del riesgo-beneficio de la terapia y firmaron un consentimiento informado específico con instrucciones sobre posibles efectos adversos y situaciones que debían evitar (conducción y utilización de maquinaria peligrosa). Se realizó un seguimiento clínico y analítico con visita a las 2 semanas del inicio y posteriormente mensuales hasta finalizar el tratamiento, así como semestral y anuales, con especial atención a efectos adversos neurológicos. Los 2 pacientes presentaban epilepsia estable recibiendo uno de los pacientes tratamiento con levetiracetam (Keppra®) y el otro paciente con carbamacepina (Tegretol®), que fue sustituido por levetiracetam antes de comenzar el tratamiento. Ambos casos recibieron tratamiento con peg-interferón alfa-2a y ribavirina durante 24 (hombre, 50 años, genotipo 3) y 48 semanas (hombre, 47 años, genotipo 4), con respuesta viral precoz y disminución del nivel de transaminasas hasta su normalización (fig. 1).
Ambos casos presentaron buena tolerancia al tratamiento, con excelente adherencia y sin efectos secundarios graves, salvo por trombocitopenia y leucopenia que no obligó a modificar la dosis del tratamiento.
No se produjeron crisis epilépticas durante el tratamiento y no fue preciso modificar su pauta de tratamiento epiléptico durante la terapia con peg-interferón.
En conclusión, a pesar de estar documentado un mayor riesgo de desencadenar crisis epilépticas con terapias basadas en interferón, el riesgo de complicaciones epilépticas durante el tratamiento es muy bajo y en pacientes con epilepsia conocida se debería individualizar cada caso y considerar esta terapia como una contraindicación relativa, sobre todo en pacientes con epilepsia estable.