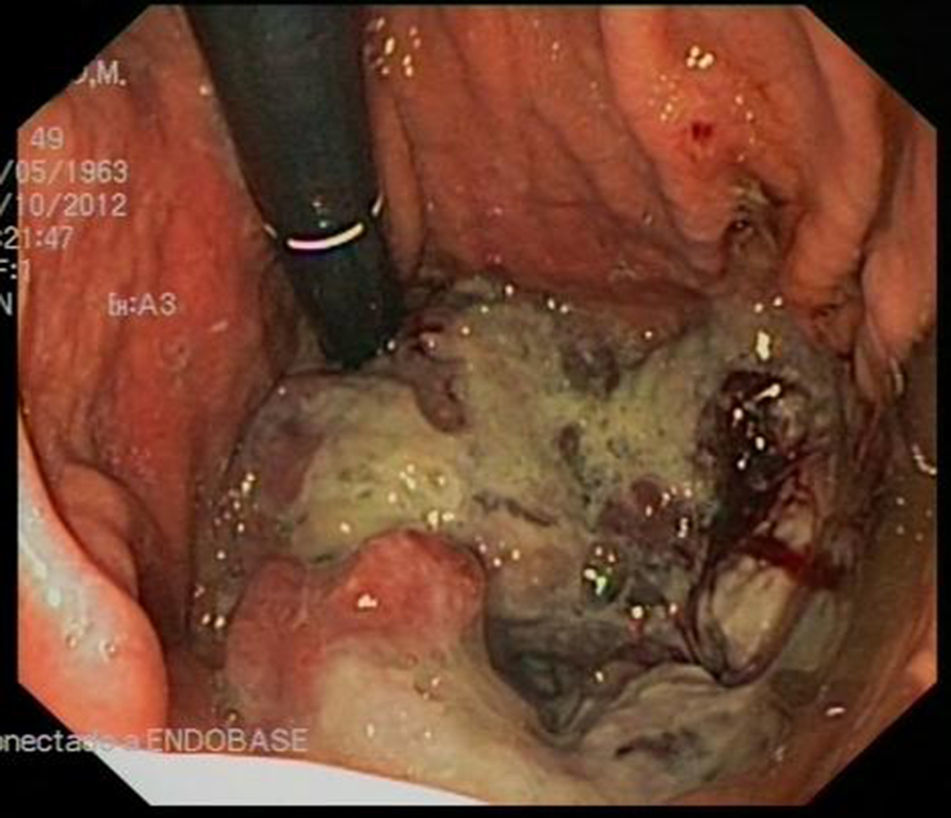
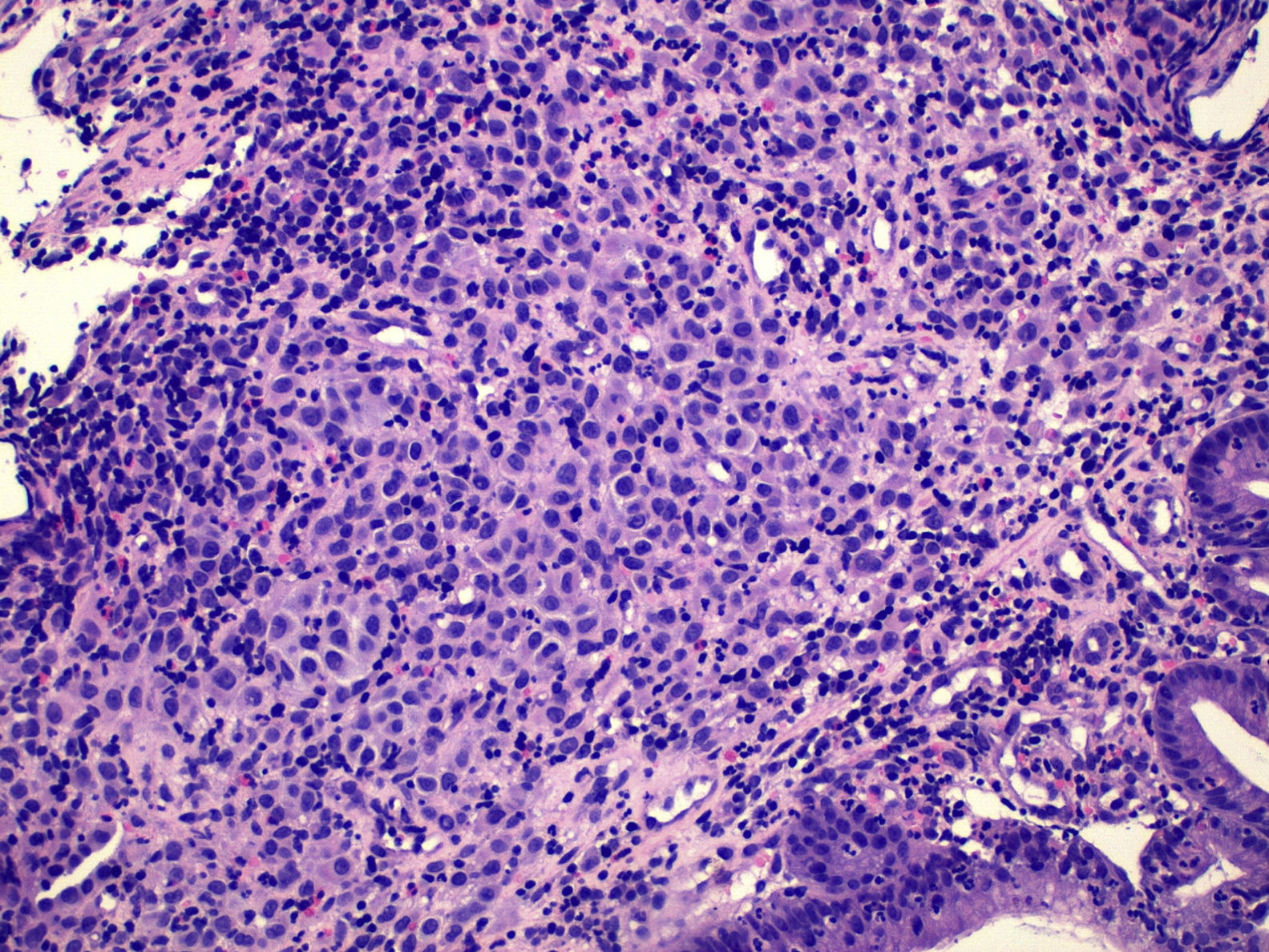
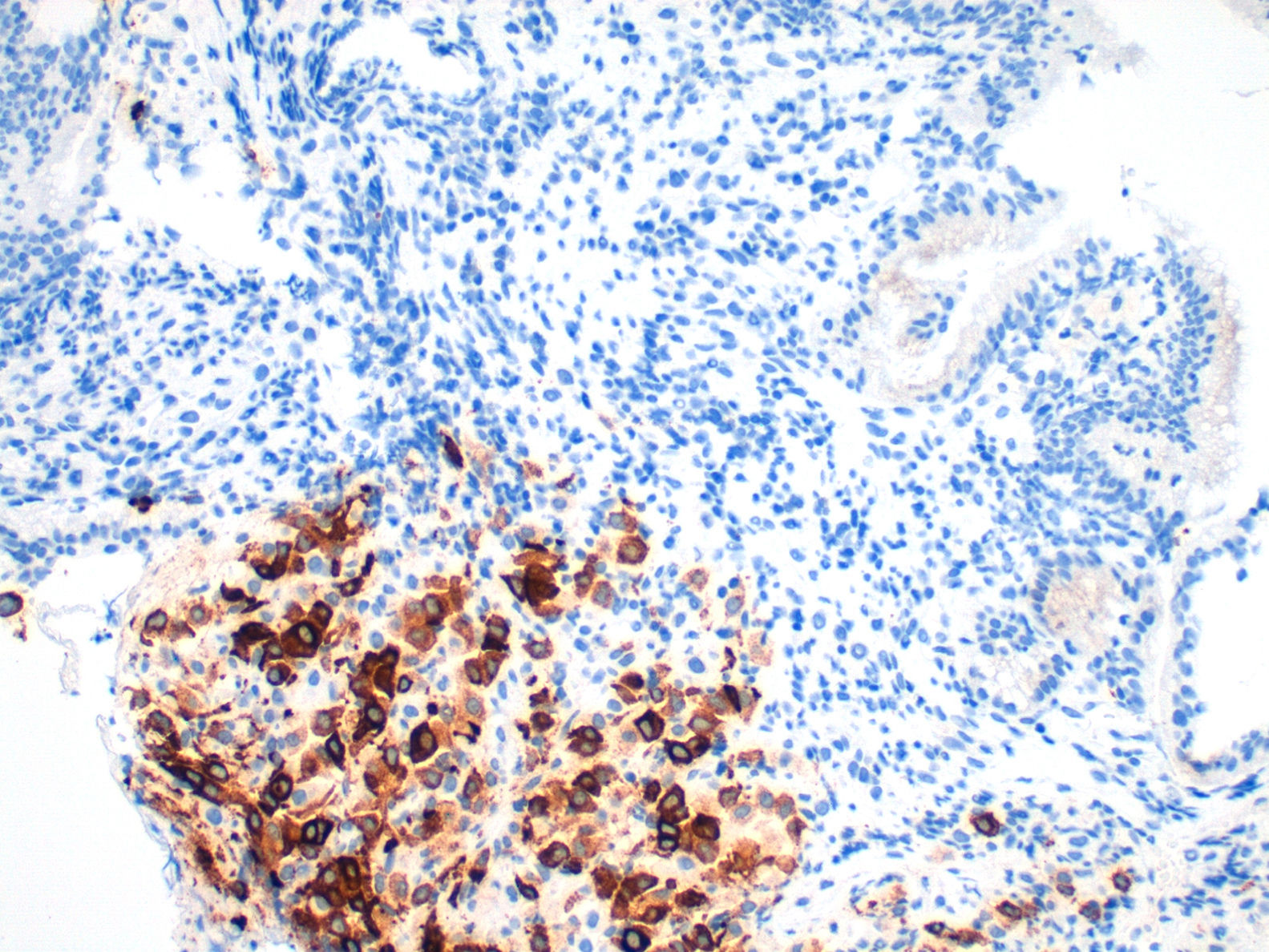
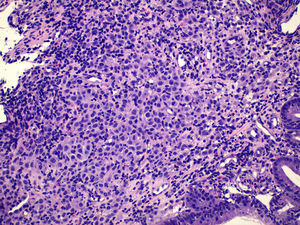
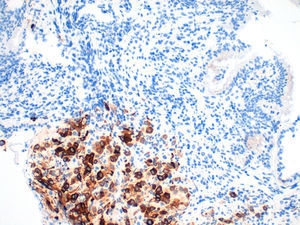
Presentamos el caso de una paciente de 49 años con antecedentes personales de mastitis en mama derecha y melanoma de extensión superficial en miembro inferior derecho (nivel 2 de Clark e índice IA de Breslow) intervenido en el año 1999, con seguimiento posterior en consultas de oncología donde fue dada de alta en 2007. En octubre de 2012 es derivada a nuestro servicio para la realización de estudio endoscópico por presentar clínica de dolor abdominal epigástrico, náuseas y pérdida de 9kg de peso. En la analítica presentaba anemia microcítica ferropénica, siendo el resto de hemograma, bioquímica y coagulación normales. Se realizó una endoscopia digestiva alta donde se apreció una masa excrecente y mamelona, ulcerada y con zonas necrohemorrágicas que ocupaba cuerpo gástrico y fundus, presentando una consistencia dura a la toma de biopsias (fig. 1). El estudio anatomopatológico puso de manifiesto que se trataba de un tumor maligno indiferenciado, que infiltraba lámina propia (fig. 2) con patrón inmunohistoquímico compatible con metástasis de melanoma: citoqueratina AE1/AE3, ALC, CD3 y CD20: negativos S100, HMB-45 (fig. 3) y Melan-A: positivos. Se completó estudio con TAC toracoabdominopélvico y tomografía por emisión de positrones donde se evidenció afectación a nivel gástrico, adenopático regional y pulmonar, derivándose a consultas de oncología médica e instaurándose tratamiento con quimioterapia paliativa con dacarbazina® en monoterapia.
La malignidad del melanoma está definida por su agresividad local y su tendencia metastásica. La alta mortalidad en estos pacientes se asocia a la presencia de metástasis en otros lugares del organismo. Hasta el 60% de los pacientes que fallecen por esta neoplasia presentan lesiones metastásicas en el tracto digestivo, si bien solo el 4,4% de estos pacientes serán diagnosticados antes de su muerte debido a la ausencia de síntomas1.
El tracto digestivo es uno de los lugares donde se producen metástasis de melanoma con mayor frecuencia, siendo los órganos más comprometidos, en primer lugar intestino delgado (51-71%), seguido de estómago (27%), intestino grueso (22%) y esófago (5%)2. El diagnóstico se suele realizar mediante técnicas radiológicas o endoscópicas3. Endoscópicamente puede presentarse como un nódulo, una úlcera solitaria o una masa pigmetanda o no. Los síntomas son inespecíficos, pudiendo manifestarse mediante sangrado gastrointestinal, vómitos, dolor abdominal, pérdida de peso, obstrucción intestinal y en algunas ocasiones, perforación.
El diagnóstico histológico se fundamenta en la proliferación de melanocitos atípicos iniciada en la capa basal de la epidermis, que tiende a invadir después el resto de la epidermis y la dermis. El dato más importante para el pronóstico es el nivel de invasión (Clark) y el espesor de la lesión (Breslow)4.
El tratamiento se basa en cirugía agresiva en algunos casos, quimio y radioterapia. No obstante, la supervivencia en pacientes con metástasis en tracto gastrointestinal es menor de un año5.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.