Actualmente la gastrostomía percutánea endoscópica (PEG) se ha convertido en un procedimiento común para obtener el acceso gástrico en pacientes con imposibilidad física para la ingesta oral1,2. Esto permite mejorar el estado nutricional y la administración de fármacos, algo razonable incluso en pacientes con enfermedades terminales de larga duración.
Presentamos el caso de un varón de 55 años institucionalizado, con síndrome parkinsoniano de larga evolución, epilepsia generalizada y depresión mayor, al que se le coloca una sonda tipo Kimberly-Clark de 20 F mediante PEG que posteriormente fue sustituida por una Flocare de 20 F. Al año siguiente acude a urgencias por dolor en la zona de la gastrostomía y picos febriles, presentando un importante enrojecimiento en torno al estoma, con edema, piel caliente y salida de pus. Fue tratado ambulatoriamente con amoxicilina-ácido clavulánico y josamicina sin éxito.
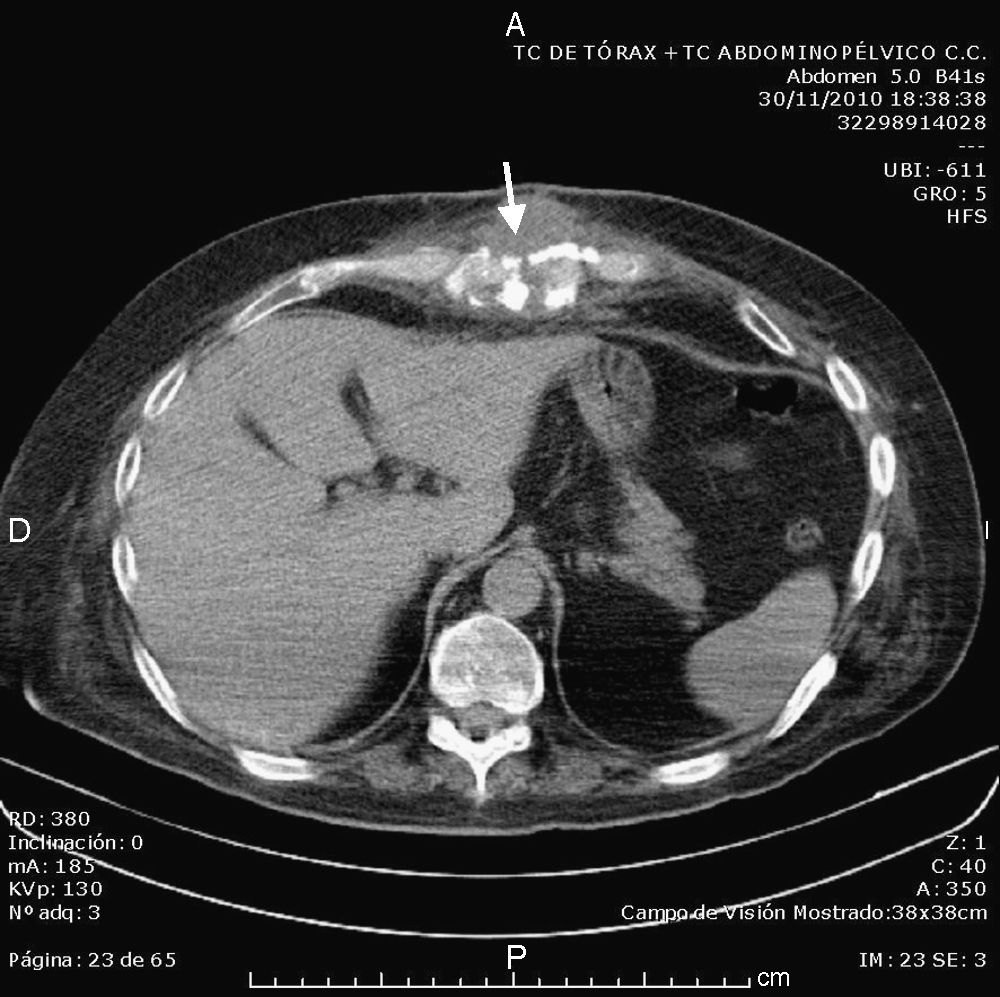
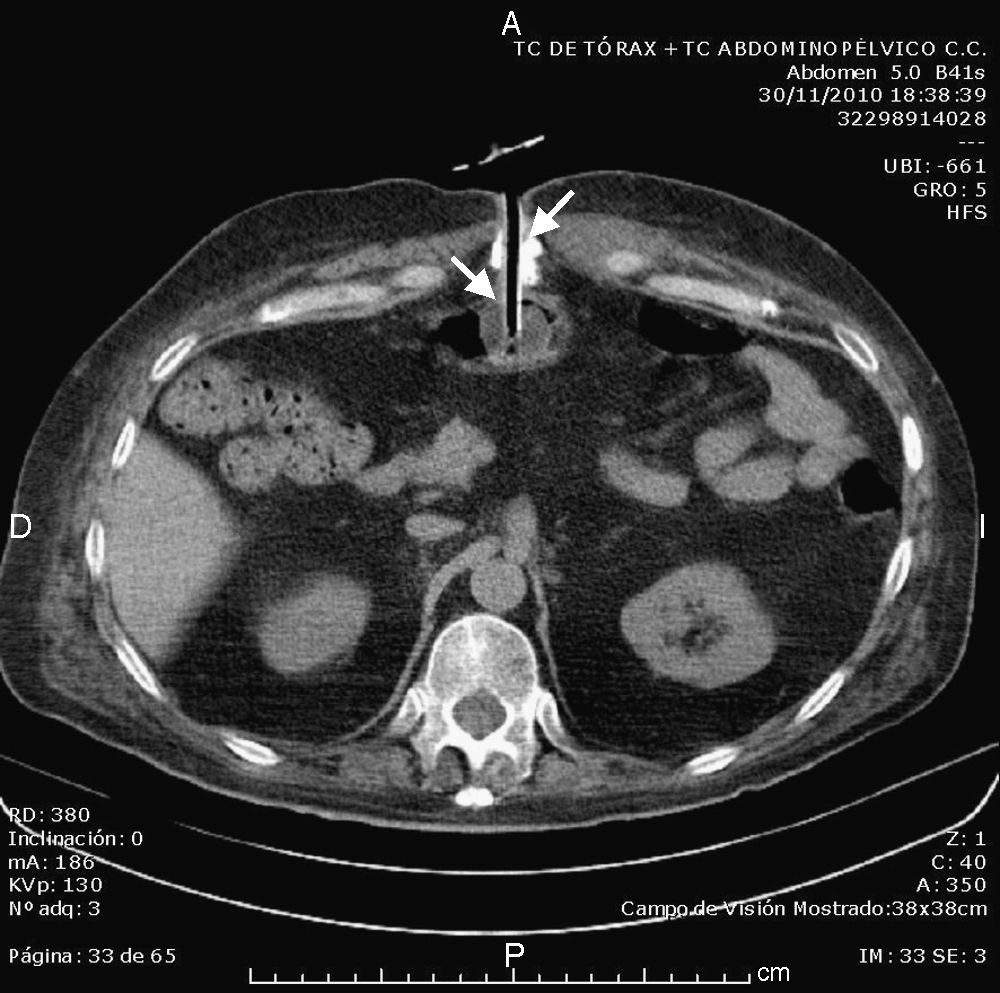
En la analítica general destaca una PCR 13mg/dl (normal < 0,5), leucocitos 22.010/mm3 (normal 4.800-10.800) sin neutrofilia, plaquetas 708.000/mm3 (normal 130-400). La TAC toracoabdominal sin CIV (figs. 1 y 2): «imagen lítica en cuerpo de esternón que asocia masa de partes blandas, de unos 45 x 58mm, adyacente a sonda de gastrostomía (la cual atraviesa apéndice xifoides) y que indica como primera posibilidad diagnóstica osteomielitis del esternón. Se observa infiltración de la grasa pericárdica anterior».
En el cultivo del exudado se aísla Pseudomonas aeruginosa sensible a ciprofloxacino. Se establece el diagnóstico de osteomielitis del esternón y celulitis de partes blandas en relación con estoma de nutrición. Se instaura tratamiento con ciprofloxacino oral durante 3 meses, con buena respuesta del paciente, desapareciendo la fiebre y los signos de celulitis.
Las complicaciones de la PEG son más frecuentes en pacientes ancianos con enfermedades concomitantes, especialmente en aquellos con un proceso infeccioso o antecedentes de aspiración3. Se clasifican en menores4–6 (infección o sangrado de la herida, fuga, úlcera gástrica o cutánea, neumoperitoneo, íleo, enclavamiento en duodeno, persistencia de la fístula tras extracción de la sonda, etc.) y mayores4–6 (como fascitis necrosante, perforación esofágica o gástrica, fístula colocutánea o salida inadvertida de la sonda). Al revisar la literatura médica no hemos encontrado descrito ningún caso de osteomielitis y/o celulitis secundarios a PEG como el que aquí presentamos.