Sr. Director: La infección por el virus de la hepatitis B subyace en el 10% de los casos de panarteritis nodular (PAN), mientras que el virus de la hepatitis C (VHC) es responsable del 80% de las vasculitis por crioglobulinemia mixta1. La PAN asociada al VHC es poco frecuente y suele presentarse con afección multiorgánica de curso clínico muy agresivo2. La pancreatitis es un hallazgo histológico común en las autopsias de los pacientes con PAN (el 9-50%), pero el diagnóstico clínico de pancreatitis aguda acontece únicamente en el 3% de los pacientes con PAN. La existencia de PAN sin síntomas extradigestivos, fundamentalmente renales, musculoarticulares, cutáneos o del sistema nervioso periférico, es extremadamente infrecuente3,4.
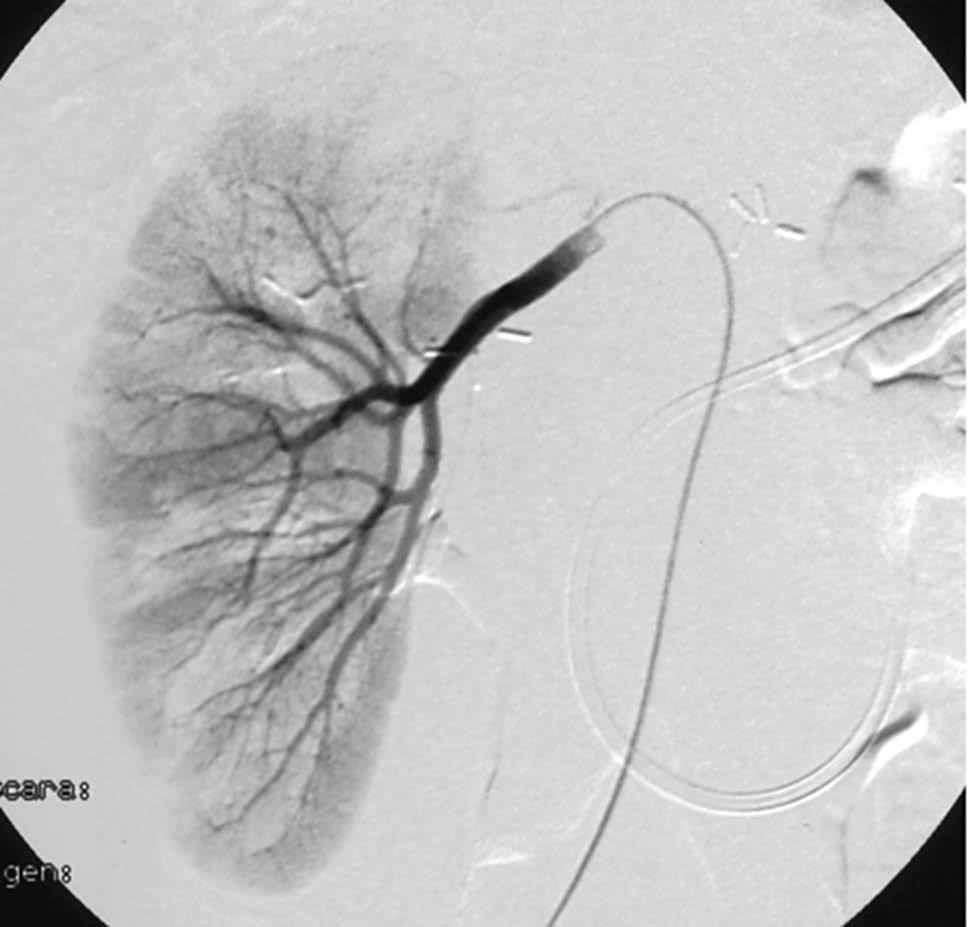
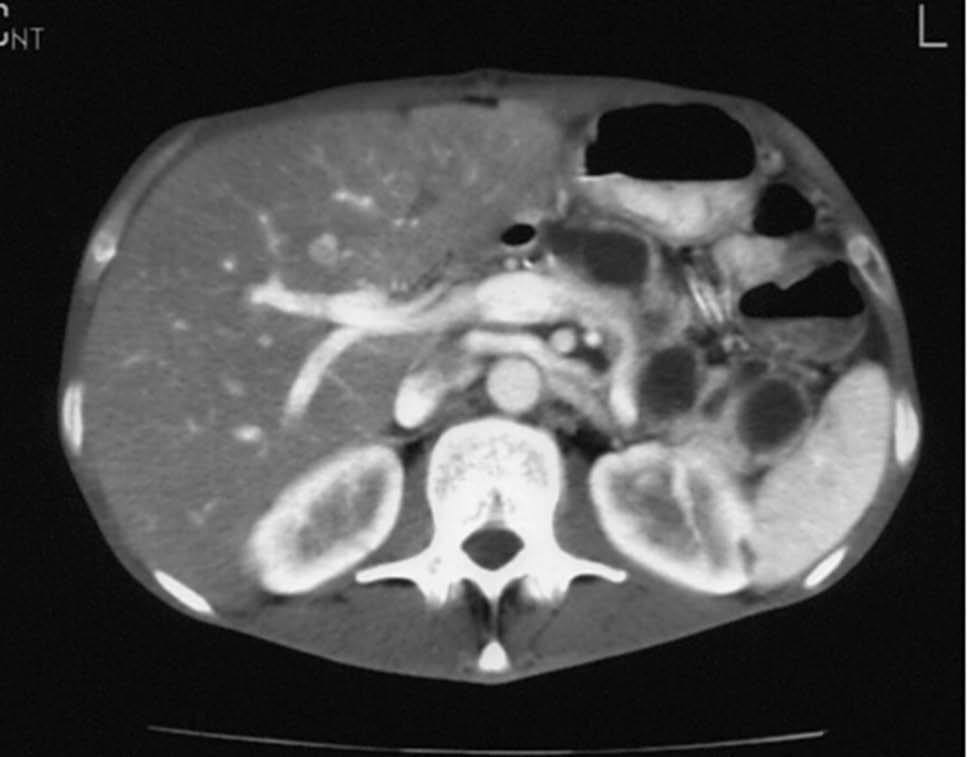
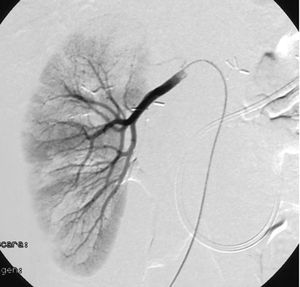
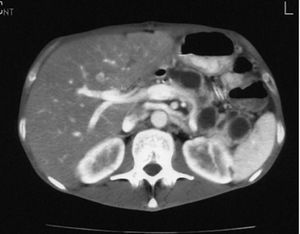
Presentamos el caso de un varón de 45 años de edad, fumador de 2 paquetes al día con hepatitis crónica por el VHC genotipo 3, sin respuesta virológica a interferón en monoterapia durante un año, que había sido colecistectomizado un mes antes por una colecistitis aguda alitiásica. No tenía antecedentes familiares relevantes y no tomaba medicación. Acudió a nuestra consulta por un dolor epigástrico de comienzo brusco, intenso, continuo, progresivo e irradiado hacia la espalda, de 12 h de evolución, con astenia y pérdida de 10 kg de peso en 2 meses. En los análisis destacaba una hiperamilasemia de alto rango (3.650 U/l) y tasas elevadas de la lactato deshidrogenasa (600 U/l). Se realizó un escáner abdominal, que puso de manifiesto una desestructuración parcial hipocaptante de la glándula pancreática en el cuerpo y la cola con colecciones líquidas (fig. 1), engrosamiento difuso de la pared de intestino delgado y múltiples lesiones hipodensas en el hígado, el bazo y los riñones, indicativas de isquemia. Las determinaciones bioquímicas del hígado fueron normales, con anticuerpos VHC y ARN positivo, así como una carga viral mayor de 500.000 copias, sin otros datos de hepatopatía (HbsAg negativo, anti-HBs positivo, virus de la inmunodeficiencia humana y autoanticuerpos negativos). La función renal, las inmunoglobulinas, el complemento y los marcadores tumorales fueron normales y no se detectaron crioglobulinas. Revisando la pieza histológica de la colecistectomía, se encontró un intenso infiltrado polimorfonuclear y necrosis fibrinoide vascular, lo cual indicaba, en el contexto clínico del paciente, un diagnóstico de vasculitis tipo PAN, por lo que se inició tratamiento con esteroides (1 mg/kg/día i.v.) y ciclofosfamida oral (2 mg/kg/día). En la arteriografía renal se encontraron múltiples defectos de repleción y dilataciones microaneurismáticas (fig. 2), que confirmaron la sospecha diagnóstica. En el escáner de control a los 10 días, había un mayor número de lesiones viscerales y progresión de la necrosis pancreática superior al 50% de la glándula, por lo que ante la falta de respuesta al tratamiento se añadió etanercept (25 mg/72 h s.c.), previa confirmación de ausencia de infección tuberculosa (TB) con radiografía de tórax, test de tuberculina con booster, baciloscopias con cultivos repetidas de esputo y reacción en cadena de la polimerasa (PCR). Se desestimó la cirugía en este momento por la gravedad clínica del paciente. Dos semanas después, el paciente desarrolló una infección respiratoria bilateral progresiva resistente a antibioterapia de amplio espectro, sin crecimiento de gérmenes en los cultivos de sangre y aspirado bronquial, cuyo origen tuberculoso sólo se pudo constatar por detección del bacilo en la segunda PCR. El paciente falleció al mes del ingreso hospitalario, a pesar del inicio tardío de tratamiento antituberculoso.
Fig. 1.
Fig. 2.
La afección del tracto gastrointestinal en las vasculitis sistémicas confiere un mal pronóstico a la enfermedad, fundamentalmente si hay peritonitis, perforación intestinal, isquemia gastrointestinal o cuadros suboclusivos. La apendicitis aguda, la colecistitis aguda y el dolor abdominal aislado no tienen valor predictivo de gravedad2,4. La pancreatitis aguda es un dato ominoso, ya que se asocia de manera característica a la presencia de isquemia o perforaciones encubiertas en el intestino delgado; por ello, algunos autores recomiendan el tratamiento quirúrgico precoz3. La PAN grave es indicación de terapia combinada con corticoides y ciclofosfamida desde el principio; si no hay respuesta de la enfermedad en 7-10 días, tal como ocurrió en el presente caso, se puede intentar un tratamiento de rescate con anticuerpos monoclonales antifactor de necrosis tumoral, cuya eficacia se ha demostrado en diversos casos aislados5, asumiendo el consiguiente riesgo sobreañadido de infecciones. En estas circunstancias, siempre debemos redoblar los esfuerzos para diagnosticar la infección tuberculosa, incluyendo pruebas más fiables y rápidas, como la PCR o la cuantificación de interferón gamma6, que también pueden ser falsamente negativas, como ocurrió en el presente caso. El tratamiento inmunosupresor de la PAN asociada al VHC puede inducir notables aumentos de la viremia, por lo que una vez controlada la enfermedad se debe iniciar un tratamiento antiviral combinado con las pautas convencionales7. En conclusión, presentamos un caso infrecuente de PAN asociada al VHC con una expresión clínica abdominal aislada muy agresiva y refractaria a la triple inmunosupresión, la cual condicionó una reactivación tuberculosa letal no detectada previamente por todos los métodos habituales, incluida la PCR del bacilo.