Analizar la presencia de posibles rasgos diferenciales de la hemorragia digestiva alta (HDA) por lesión de Dieulafoy (LD), comparándola con el sangrado por úlcera gastroduodenal.
Material y métodosEvaluamos los parámetros referentes a las características de los pacientes, de la hemorragia y de la gravedad clínica en 31 casos de hemorragia por LD y 31 por úlcera gastroduodenal. Se efectuó un análisis comparativo univarinate y multivariante entre ambos grupos.
ResultadosEl índice de comorbilidad fue del 80% en LD y del 42% en la úlcera (odds ratio [OR]=5,54; intervalo de confianza del 95%, 1,5-20,7; p<0,0004). La localización de la lesión fue gástrica en el 87% de las LD y en el 39% de las úlceras (OR=10,7; IC del 95%, 2,6-47,6; p<0,0003). Se precisó más de una gastroscopia para llegar al diagnóstico en el 30% de LD frente al 3,2% de las úlceras (OR=12,9; IC del 95%, 1,4-291; p<0,01). Fue necesario aplicar tratamiento endoscópico en el 97% de las LD frente al 39% de las úlceras (OR=47,5; IC del 95%, 5,5-106,1; p<0,0001). Se registró un sangrado activo durante la endoscopia en el 81% de las LD frente al 29% de las úlceras (OR=10,2; IC del 95%, 2,7-40,3; p<0,0005). El resto de los parámetros analizados no mostró diferencias significativas. La tasa de mortalidad fue del 9,7% en las LD frente al 3,2% en las úlceras (p = no significativo). En el análisis multivariante, la localización gástrica de la lesión (p<0,01), el sangrado activo (p<0,01) y la comorbilidad (p<0,02) fueron superiores en la LD.
ConclusionesEn la LD, la localización gástrica y el sangrado activo son hallazgos más frecuentes que en el grupo ulceroso. El diagnóstico de LD es más difícil, ya que requiere un mayor número de gastroscopias. La gravedad inicial de la hemorragia y el éxito del tratamiento endoscópico sonsimilares en ambos grupos. La mayor mortalidad encontrada en las LD podría explicarse por la mayor comorbilidad de estos pacientes, con una peor tolerancia al sangrado.
TO analyze the possible differential features of upper gastrointestinal (GI) bleeding due to Dieulafoy’s lesion (DL) compared with bleeding due to gastroduodenal ulcer.
Material and methodsWe evaluated variables associated with patient characteristics, hemorrhagic characteristics and clinical severity in 31 cases of bleeding secondary to DL and 31 cases of gastroduodenal ulcer bleeding. Univariate and multivariate statistical analysis were performed.
ResultsThe comorbidity rate was 80% in the DL group and 42% in the ulcer group (OR=5.54; 95%CI, 1.5-20.7; p<0.0004). Lesion location was gastric in 87% of DL versus 39% of ulcers (OR=10.7; 95%CI, 2.6-47.6; p<0.0003). More than one gastroscopy was required for diagnosis in 30% of DL vs. 3.2% of ulcers (OR=12.9; 95%CI, 1.4-291; p<0.01). Endoscopic treatment was required in 97% of DL and 39% of ulcers (OR=47.5; 95%CI, 5.5-106.1; p<0.0001). Active bleeding during endoscopy was registered in 81% ofDLandin29% of ulcers (OR= 10.2; 95%CI, 2.7-40.3; p<0.0005). The remaining variables analyzed showed no significant differences. The mortality rate was 9.7% in the DL group and 3.2% in the ulcer group (p=NS). Multivariate analysis showed that gastric location (p<0.01), active bleeding (p<0.01), and comorbidity (p<0.02) were more frequent in DL.
ConclusionsActive bleeding and gastric location of the lesion were more frequent in the DL group than in the ulcer group. Diagnosis of DL is difficult, requiring a greater number of gastroscopies. Initial hemorrhage severity and the success rate of endoscopic treatment were similar in the two groups. The higher mortality found in DL can be explained by the greater comorbidity in these patients, with a worse bleeding tolerance.
La lesión descrita por Dieulafoy, en 18971, se define como una anomalía vascular del tracto gastrointestinal, con la presencia de una arteria que discurre sin ramificarse por la submucosa hasta la proximidad de la mucosa. Este vaso arterial de calibre persistente puede tener un diámetro de 1-3 mm, lo que supone entre 10 y 30 veces el calibre normal. No se conoce con exactitud el mecanismo que provoca el sangrado, y se ha especulado sobre el efecto conjunto de la atrofia y la isquemia en la mucosa2. Se acepta que la lesión vascular pueda ser congénita3, y se han descrito casos de sangrado en niños de tan sólo un año de edad4.
El asiento más frecuente de la lesión es en el estómago proximal5,6, aunque se han comunicado casos localizados a lo largo del todo el tracto gastrointestinal, incluido el esófago, el intestino delgado y el colon3,7–11.
El diagnóstico de la hemorragia digestiva por lesión de Dieulafoy es fundamentalmente endoscópico10,12, aunque se han descrito de modo excepcional durante la práctica de una angiotomografía13. La ecoendoscopia puede confirmar el diagnóstico en algún caso dudoso14, pero es de difícil realización durante el episodio hemorrágico. Por ello, la principal aplicación de esta técnica es la confirmación de la ablación del vaso anómalo, tras la realización de un tratamiento endoscópico15.
La hemorragia digestiva por lesión de Dieulafoy se consideraba un proceso excepcional hasta hace pocas décadas, seguramente por estar infradiagnosticado. Desde la generalización de la endoscopia urgente en las hemorragias digestivas, el número de casos diagnosticados ha aumentado, si bien sigue siendo un cuadro poco común. Las cifras que se publican sobre su frecuencia muestran unas amplias variaciones, que van desde el 0,3 al 6,8% de todas las hemorragias digestivas altas10,16–22, aunque probablemente la tasa del 1-2% es la más aproximada a la realidad. En cualquier caso, las publicaciones referentes a la lesión de Dieulafoy son poco numerosas. Salvo 2 series clásicas que incluyen a 8910 y 177 pacientes5, la mayoría de los trabajos no alcanzan los 30 casos, y son fundamentalmente descriptivos. Se considera que la hemorragia digestiva alta (HDA) por lesión de Dieulafoy es un proceso de diagnóstico más difícil y que conlleva una mayor gravedad5,10,11, aunque faltan estudios en los que se comparen estos aspectos con respecto a la hemorragia por úlcera gastroduodenal. Por ello, planteamos el presente trabajo, con el objetivo de analizar la eventual presencia de rasgos diferenciales en la HDA por lesión de Dieulafoy, comparando sus características con las de un grupo de hemorragias por úlcera gastroduodenal.
MATERIAL Y MÉTODOSAnalizamos retrospectivamente los casos de HDA por lesión de Dieulafoy registrados en nuestro servicio entre enero de 1993 y noviembre de 2006. Se han revisado todos los casos incluidos en el código específico de HDA por lesión de Dieulafoy, dentro de nuestro sistema informatizado de codificación diagnóstica endoscópica. Posteriormente, se han excluido los casos que no se ajustasen a los criterios de diagnóstico endoscópico propuestos por Dy et al12: a) sangrado arterial en «jet» o babeo micropulsátil de un mínimo defecto mucoso (< 3 mm); b) visualización de vaso protruyente, con o sin sangrado activo, en un mínimo defecto mucoso, con normalidad de la mucosa circundante, y c) coágulo adherido, con estrecho punto de anclaje a un mínimo defecto mucoso, o a una mucosa aparentemente normal. En este período hemos recogido un total de 31 HDA por lesión de Dieulafoy.
Como grupo control se ha incluido un mismo número de HDA por úlcera gástrica o duodenal. Para el grupo control se seleccionó la hemorragia ulcerosa registrada inmediatamente antes o después de cada paciente con sangrado por lesión de Dieulafoy.
En ambos grupos se efectuó una gastroscopia con carácter urgente, dentro de las primeras 6 h tras el ingreso, analizándose los siguientes parámetros:
- –
Características del paciente: edad y sexo, toma previa de antiinflamatorios no esteroideos (AINE), ácido acetilsalicílico (AAS), anticoagulación, antiagregación plaquetaria y comorbilidad. Consideramos comorbilidad la presencia de enfermedad cardíaca, neurológica, respiratoria, renal, hepática, metabólica o neoplásica.
- –
Características de la hemorragia: forma de la presentación (hematemesis o melenas), localización gástrica o duodenal de la lesión, número necesario de gastroscopias para el diagnóstico, presencia o no de sangrado activo en la endoscopia, necesidad y tipo de tratamiento endoscópico, cantidad (ml) de adrenalina y esclerosante inyectado y tasas de hemostasia definitiva obtenidas con el tratamiento endoscópico.
- –
Como parámetros de gravedad de la hemorragia se han analizado los siguientes: hemoglobina y hematocrito al ingreso, necesidad de transfusión y número de unidades de concentrado de hematíes transfundidos, resangrados durante el ingreso, días de duración del ingreso y mortalidad.
Para el estudio estadístico univariable entre ambos grupos se ha empleado el test de Student para las variables cuantitativas y la pruebas de la c2 y el test de Fisher para las variables cualitativas, determinando la odds ratio (OR) con un intervalo de confianza (IC) del 95%. Posteriormente, se ha efectuado un estudio de regresión logística multivariable para precisar las variables que presentaban diferencias significativas de modo independiente. Para ello, hemos empleado el programa estadístico SPSS 12.
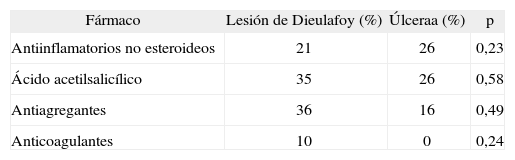
RESULTADOSCaracterísticas de los pacientesLa distribución por sexos ha sido idéntica en ambos grupos: 21 varones y 10 mujeres, sin diferencias en cuanto a la edad: lesión de Dieulafoy, 69,03 ± 13,28 años; úlceras, 67,65 ± 14,64 (p = no significativo [NS]). Tampoco encontramos diferencias significativas respecto a la frecuencia de toma previa de AINE antiinflamatorios, AAS, antiagregantes ni anticoagulantes (tabla I).
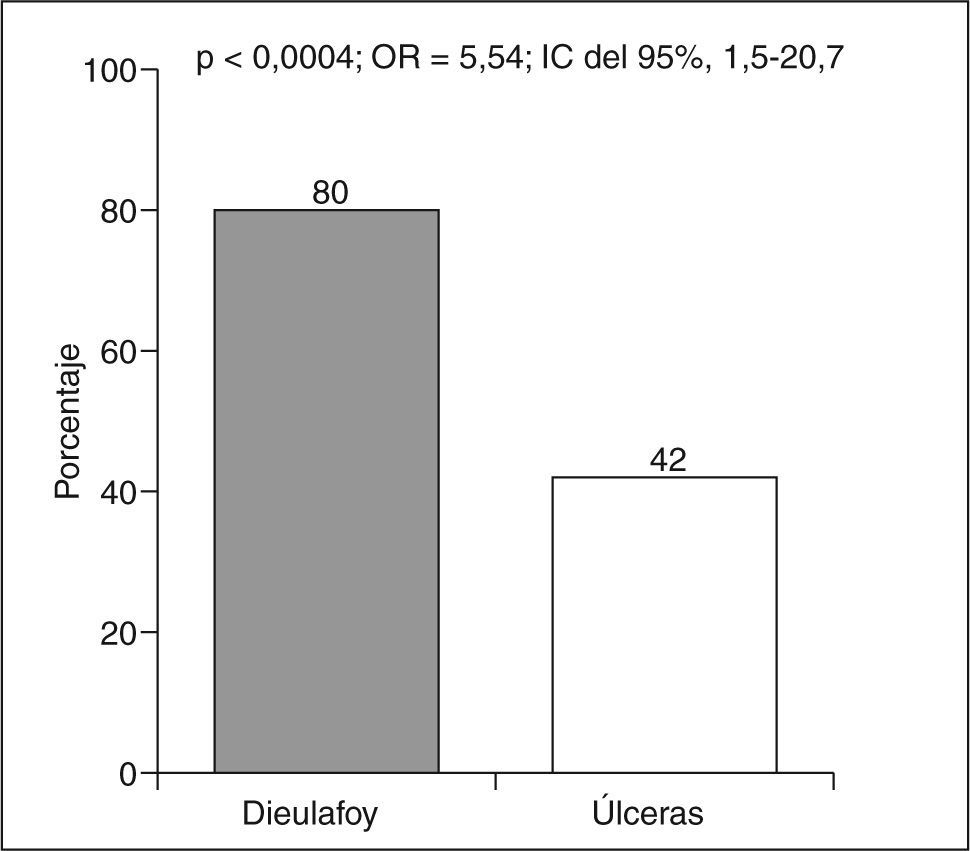
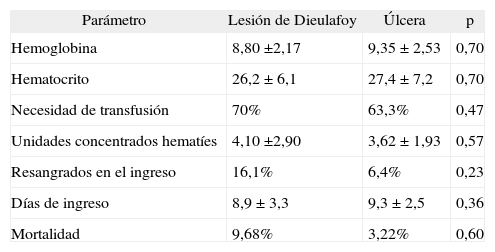
Los pacientes con lesión de Dieulafoy mostraron una tasa de comorbilidad significativamente mayor (80%) que los ulcerosos (42%) (OR = 5,54; IC del 95%, 1,5-20,7; p < 0,0004) (fig. 1).
Características de la hemorragiaNo se han registrado diferencias significativas entre la forma de presentación del sangrado entre ambos grupos de pacientes, si bien la hematemesis fue más frecuente en los pacientes con lesión de Dieulafoy (27%) y la melena en los ulcerosos (74%) (p = NS).
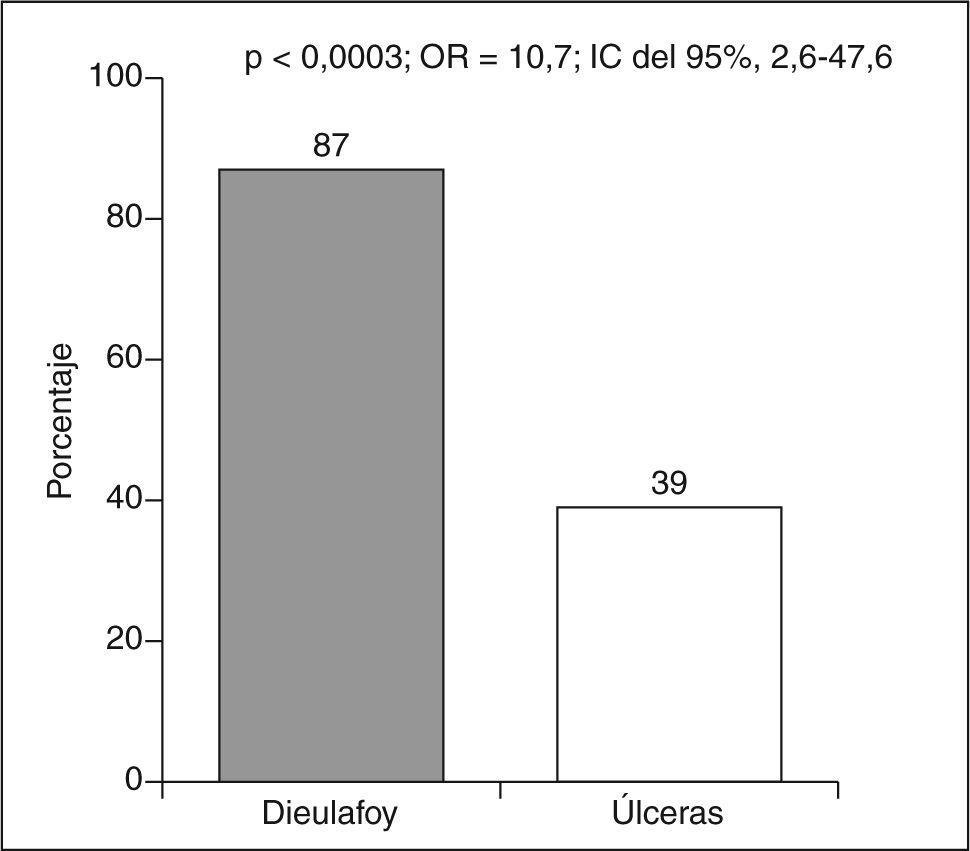
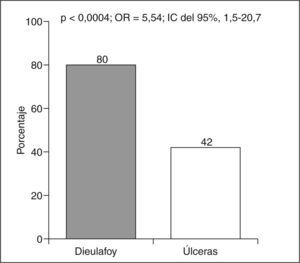
La localización de la lesión ha sido significativamente más frecuente en el estómago en los casos de lesión de Dieulafoy (87%) y duodenal en las úlceras (61%) (OR = 10,7; IC del 95%, 2,6-47,6; p < 0,0003) (fig. 2).
Si nos limitamos a las lesiones gástricas, las de Dieulafoy asientan fundamentalmente en el estómago proximal a la incisura angularis (92%) con respecto a las úlceras (50%) (OR = 11; IC del 95%, 1,4-108,9; p < 0,02).
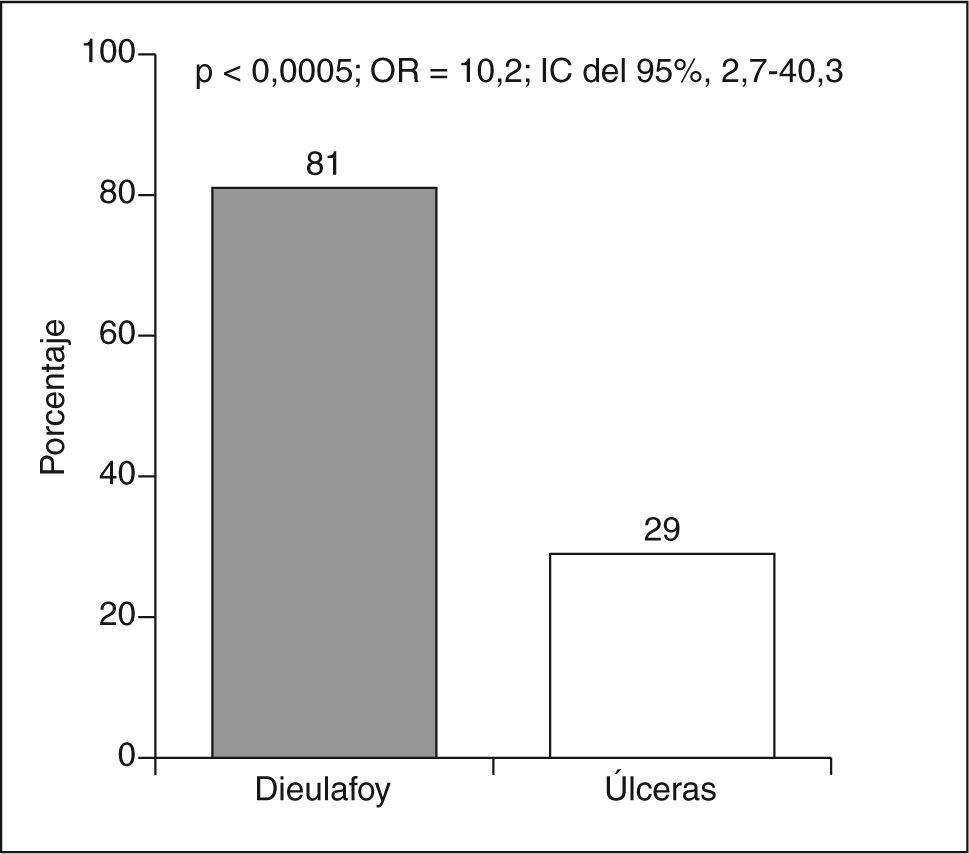
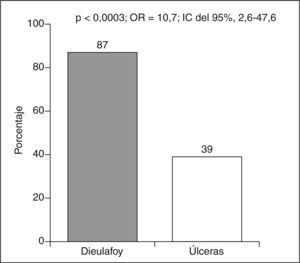
Las lesiones de Dieulafoy presentaban sangrado activo en el momento de la gastroscopia en un 81%, frente al 29% de las úlceras (OR = 10,2; IC del 95%, 2,7-40,3; p < 0,0005) (fig. 3).
Un 30% de los sangrados por lesión de Dieulafoy precisó más de una gastroscopia para poder llegar al diagnóstico, mientras que en las hemorragias por úlcera sólo se requirió repetir la endoscopia en un 3,2% (OR = 12,9; IC del 95%, 1,4-291; p < 0,01).
Fue necesario efectuar tratamiento hemostático endoscópico en el 96,8% de los sangrados por lesión de Dieulafoy y en el 38,7% de las hemorragias por úlcera (OR = 47,5; IC del 95%, 5,5-106,1; p < 0,00001).
El primer tratamiento endoscópico aplicado en todos los pacientes fue la inyección de adrenalina al 1/10.000, seguido de la inyección de etoxiesclerol al 1%. En los casos de lesión Dieulafoy, 6 pacientes precisaron un tratamiento complementario: coagulación con gas argón en 5 casos y en uno la colocación de clips hemostáticos. El volumen de adrenalina inyectado fue: lesión de Dieulafoy, 7,8 ± 3,5 ml; úlcera, 8,5 ± 1,7 (p = NS). Tampoco se apreciaron diferencias significativas en cuanto a la cantidad del agente esclerosante empleado: lesión de Dieulafoy, 8,8 ± 4 ml; úlcera, 6,6 ± 2,4 (p = NS). No se ha registrado ninguna complicación atribuible al tratamiento endoscópico, que obtuvo una hemostasia definitiva en el 90% de las hemorragias por lesión de Dieulafoy y en el 83,3% de los sangrados por úlcera (p = NS).
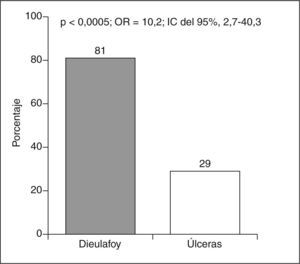
Parámetros de la gravedad de la hemorragiaEn la tabla II se resumen los datos que hacen referencia a la gravedad del episodio hemorrágico. No se registraron diferencias significativas entre ambos grupos en cuanto a los valores de hematocrito ni de hemoglobina al ingreso, frecuencia de necesidades de transfusión, número de unidades de concentrados de hematíes transfundidos, duración del ingreso, resangrados durante el ingreso, resangrados durante la evolución ni mortalidad hospitalaria.
TABLA II. Parámetros relacionados con la gravedad de la hemorragia
| Parámetro | Lesión de Dieulafoy | Úlcera | p |
| Hemoglobina | 8,80 ±2,17 | 9,35 ± 2,53 | 0,70 |
| Hematocrito | 26,2 ± 6,1 | 27,4 ± 7,2 | 0,70 |
| Necesidad de transfusión | 70% | 63,3% | 0,47 |
| Unidades concentrados hematíes | 4,10 ±2,90 | 3,62 ± 1,93 | 0,57 |
| Resangrados en el ingreso | 16,1% | 6,4% | 0,23 |
| Días de ingreso | 8,9 ± 3,3 | 9,3 ± 2,5 | 0,36 |
| Mortalidad | 9,68% | 3,22% | 0,60 |
Efectuado el análisis multivariante, las variables que han mostrado diferencias significativas de modo independien- te en la lesión de Dieulafoy han sido la mayor presencia de sangrado activo en la gastroscopia (OR = 30,3; IC del 95%, 4,4-209; p < 0,01), la localización gástrica de la lesión (OR = 26,5; IC del 95%, 3,6-195,9; p < 0,01) y la mayor frecuencia de comorbilidad (OR = 8,3; IC del 95%, 1,4-48,4; p < 0,02).
DISCUSIÓNEn la revisión efectuada hemos recogido 31 casos de sangrado por lesión de Dieulafoy, lo que ha supuesto el 1,6% de todas las HDA registradas en ese período en nuestro hospital, tasa muy similar a la de otras publicaciones10,16 y que confirma el carácter infrecuente, pero no excepcional, de este proceso. Como en el resto de los trabajos, la lesión de Dieulafoy ha sido más frecuente en varones (67,7%)10,16,19, con idéntica distribución por sexos con respecto al grupo de hemorragia por úlcera.
El desencadenamiento de una hemorragia digestiva puede verse facilitado por la toma de medicación: AINE, AAS, anticoagulantes o antiagregantes plaquetarios, y el consumo de dichos fármacos está relacionado con la edad. Dado que la edad media de los 2 grupos de sangrantes estudiados ha sido relativamente elevada, se explica que un considerable porcentaje de nuestros pacientes estuviera tomando medicación potencialmente favorecedora del sangrado, sin registrarse diferencias significativas entre ambos grupos.
Los trabajos revisados describen una alta tasa de comorbilidad entre los pacientes con hemorragia por lesión de Dieulafoy10,19,23, que llega a alcanzar el 90%10. No se ha encontrado una explicación clara para este hecho, llegando a atribuirse la alta frecuencia de enfermedad orgánica asociada a la elevada edad media de los pacientes10. En nuestra serie hemos registrado una comorbilidad del 80% en la lesión de Dieulafoy, significativamente mayor en los análisis univariantes/multivariantes con respecto a la HDA por úlcera (42%). Como ambos grupos tuvieron una edad media casi idéntica (69 y 68 años), no podemos atribuir a esta variable las diferencias obtenidas en cuanto a la frecuencia de enfermedad asociada.
La forma inicial de exteriorización de la hemorragia depende de la localización en el tubo digestivo de la lesión y de la cantidad e intensidad del sangrado. En las hemorragias más proximales, abundantes y bruscas será más frecuente la presentación inicial en forma de hematemesis que las melenas. Aunque no se alcanzaron diferencias significativas, el inicio en forma de hematemesis ha sido más frecuente en nuestros casos de lesión de Dieulafoy y las melenas en las úlceras.
En todas las descripciones de hemorragias por lesión de Dieulafoy, se comenta que su diagnóstico es difícil5,10,23. Por una parte, el sangrado puede ser importante y la presencia de gran cantidad de sangre en el estómago dificultará el diagnóstico endoscópico. Por otra, la hemorragia puede ser autolimitada o recidivante. Si la gastroscopia no coincide con una fase de sangrado activo, la falta de ulceración en la mucosa puede hacer muy difícil de reconocer el vaso que origina el sangrado. En nuestro estudio se confirma una mayor dificultad para el diagnóstico, ya que en un 29% de los casos fue preciso repetir la gastroscopia para poder llegar a establecerlo, frente al 3,7% de los pacientes con úlcera. Nuestra necesidad de efectuar más de una exploración en los casos de lesión de Dieulafoy ha sido ligeramente inferior a la de otras series: 335 y 37%10.
Tanto en el análisis univariante como en el multivariante, los casos de lesión de Dieulafoy mostraron una significativa mayor frecuencia de sangrado activo durante la gastroscopia. La hemorragia por lesión de Dieulafoy se describe como de inicio brusco, puede ser autolimitada o recidivante, pero es poco habitual un sangrado mantenido en el tiempo. Uno de los factores que influyen en la visualización de hemorragia activa durante la endoscopia es la precocidad con la que se realiza la exploración. Ya se ha comentado que en nuestros casos todas las gastroscopias fueron precoces en relación con el ingreso, ya que se efectuaron dentro de las primeras 6 h tras acudir el paciente al hospital. Al tratarse de un estudio retrospectivo no hemos podido analizar la precocidad de la endoscopia con respecto a la primera exteriorización del sangrado. La hematemesis es un signo que, independientemente de su volumen, produce una notable alarma en el paciente y su entorno, por lo que éste se remite al hospital con mayor urgencia. La melena, además de poder ser una manifestación más tardía tras el inicio de la hemorragia, produce menos inquietud y puede aumentar la demora con la que paciente acude al hospital, disminuyendo por tanto la teórica precocidad de la gastroscopia. La mayor frecuencia de hematemesis en los casos de lesión de Dieulafoy podría influir en que en ellos la gastroscopia fuera realmente más precoz con respecto al inicio del sangrado, y por tanto es más probable encontrar una hemorragia activa durante la exploración. En nuestra serie constatamos un sangrado activo en el 81% de los casos, cifras muy similares a otras publicadas con anterioridad: 7817 y 77%10.
Actualmente, la terapia de elección en la hemorragia por lesión de Dieulafoy es el tratamiento endoscópico, registrándose unos excelentes resultados en cuanto a la obtención de hemostasia definitiva, que oscilan entre el 85 y el 96%10,23. El primer tratamiento aconsejado es la infiltración de la lesión con adrenalina, que produce una inmediata reducción del sangrado, o su cese. Este primer acto terapéutico se considera insuficiente, ya que la hemostasia conseguida puede ser sólo provisional17,23–31, con resangrado posterior hasta en un 27% de los casos16. Por ello, el tratamiento se complementa con la inyección de agentes esclerosantes, aplicación de coagulación bipolar, sonda de calor, colocación de bandas o de clips hemostáticos17,23–30. La cirugía, con resección en cuña de la lesión, es el tratamiento de rescate si fracasa la terapéutica endoscópica32. Debido a la dificultad que puede tener el cirujano para identificar la lesión si ha cedido el sangrado, se ha aconsejado el marcado previo mediante tatuaje o clip endoscópico, o incluso la actuación combinada de cirugía laparoscópica y gastroscopia para transluminar la zona lesional33,34. También se ha comunicado la posibilidad de tratamiento con embolización arterial, como una alternativa a la cirugía35.
Dada la mayor frecuencia de sangrado activo o signos de hemostasia reciente durante la endoscopia, las necesidades de tratamiento endoscópico fueron significativamente superiores en nuestras hemorragias por lesión de Dieulafoy, con respecto al sangrado por úlcera gastroduodenal. Efectuamos tratamiento endoscópico en todos los pacientes con lesión de Dieulafoy, excepto uno sin sangrado activo y con muy mala tolerancia cardiorrespiratoria a la exploración. El tratamiento endoscópico inicial en ambos tipos de hemorragia ha sido la inyección de adrenalina, seguida de etoxiesclerol como agente esclerosante, sin registrarse diferencias en cuanto a los volúmenes inyectados. Conseguimos una hemostasia definitiva en el 90% de los casos de lesión de Dieulafoy, ligeramente superior al 83,3% de las úlceras.
En los últimos años se postula que en la hemorragia por lesión de Dieulafoy los métodos mecánicos (colocación de bandas y clips) obtendrían mejores tasas de hemostasia definitiva, hasta del 96%17,23,30,36–38, sin diferencias entre ambas técnicas17. Nuestra sistemática de inyección inicial de adrenalina más etoxiesclerol ha obtenido unos resultados similares a la referida para los métodos mecánicos, sin haber registrado complicaciones. Únicamente en casos de recidiva hemorrágica hemos recurrido al empleo de fulguración de las lesiones con gas argón, o a la colocación de clips hemostáticos. A favor de las técnicas de inyección está su mayor accesibilidad, facilidad de aprendizaje, sencillez y menor coste. En su contra la dificultad de inyección en determinadas localizaciones lesionales, como la unión esofagogástrica y la cara posterior proximal del cuerpo17. Excepcionalmente se han llegado a comunicar casos de perforación tras la esclerosis10.
En nuestra serie, la gravedad de la hemorragia en el momento del ingreso del paciente ha sido similar en el sangrado por lesión de Dieulafoy o por úlcera en cuanto a valores de hemoglobina, hematocrito y necesidad de transfusión. Una vez efectuado el tratamiento endoscópico urgente, sin registrar complicaciones, la evolución posterior no ha diferido significativamente en ambos tipos de hemorragia, con cifras similares de unidades de sangre transfundidas y días de ingreso. El porcentaje de resangrados durante el ingreso fue superior en los casos de lesión de Dieulafoy con unas tasas del 16,6%, equiparables a las descritas en otros estudios5,10, frente al 6,4% que registramos en los pacientes ulcerosos. A pesar de que los parámetros de gravedad que hemos analizado no han mostrado diferencias significativas entre ambos tipos de hemorragia, la mortalidad en los casos de lesión de Dieulafoy fue del 9,7%, cifra intermedia con respecto a la descrita en la literatura médica: 4-13%10,16,19,31, y que triplica al 3,2% de fallecimientos registrados en pacientes con úlcera gastroduodenal. La explicación a que en nuestros casos un sangrado de similar gravedad inicial, que responde bien al tratamiento endoscópico, se siga de una mayor mortalidad final podría radicar en la mayor frecuencia de comorbilidad de los casos con hemorragia por lesión de Dieulafoy. Esta mayor prevalencia de enfermedad de base podría conllevar una peor tolerancia al sangrado, conduciendo a la aparición de complicaciones y, finalmente, al fallecimiento del paciente. De hecho, el fallecimiento de los 3 pacientes con lesión de Dieulafoy se debió a complicaciones sistémicas secundarias más que a la hemorragia propiamente dicha. La falta de significación estadística registrada en cuanto a la mortalidad en ambos grupos podría estar en relación con el pequeño tamaño de nuestra casuística. Con los resultados que hemos obtenido, y aceptando un nivel alfa de 0,05 y una potencia del 80% para una distribución bilateral, hubiera sido necesario incluir a 417 pacientes en cada grupo para confirmar con significación estadística la mayor mortalidad de la lesión de Dieulafoy. Este elevado volumen de pacientes sólo podría alcanzarse mediante amplios estudios multicéntricos.
En resumen, comparando la HDA por úlcera gastroduodenal y por lesión de Dieulafoy, esta última se ha caracterizado por tener una localización predominantemente gástrica, proximal, con mayor frecuencia de sangrado activo en la gastroscopia efectuada de modo precoz. Los parámeros de gravedad del sangrado al ingreso del paciente han sido muy similares en ambos grupos, alcanzándose buenos resultados con el tratamiento endoscópico de inyección de adrenalina seguido de etoxiesclerol. La mayor mortalidad registrada en los casos de lesión de Dieulafoy podría estar relacionada con la superior tasa de comorbilidad que presentan estos pacientes, si bien se precisarían amplios estudios multicéntricos para poder alcanzar diferencias significativas en cuanto a la mortalidad entre los sangrantes por úlcera y por lesión de Dieulafoy.
CONFLICTO DE INTERESESLos autores declaran no tener ningún conflicto de intereses.