La prevalencia del esófago de Barrett (EB) es del 0,45-2,2% en los pacientes que se realizan una endoscopia digestiva alta y superior al 12% si la indicación es por síntomas de reflujo, habiéndose descrito un aumento progresivo en los últimos años. Sin embargo, se desconoce cuál es la prevalencia de esta entidad en la provincia de Barcelona.
ObjetivosDeterminar la prevalencia del EB y sus características epidemiológicas en nuestro medio.
Pacientes y métodosSe evaluaron de forma prospectiva pacientes que acudieron a las Unidades de Endoscopia del Hospital Clínic y Hospital General de Catalunya para la realización de una endoscopia digestiva alta. Se excluyeron pacientes con EB conocido, endoscopia digestiva alta previa, cirugía esófagogástrica o negativa de participar en el estudio. Se registraron datos demográficos, consumo de alcohol y tabaco, infección por Helicobacter pylori (H. pylori) y consumo de antisecretores, entre otros. Los participantes completaron un cuestionario estandarizado para valorar la presencia de síntomas de reflujo gastroesofágico (RGE) y su severidad.
ResultadosEntre julio 2010 y julio 2012 se incluyeron 200 pacientes (100 en cada centro). La media de edad fue de 48,9±15,6 y la mayoría eran mujeres (n=120, 60%). Cuarenta y seis pacientes (23%) tenían síntomas de RGE y 31 (15,5%) presentaron algún grado de esofagitis. La infección por H. Pylori estaba presente en 29,7%. En 14 (7%) pacientes hubo sospecha endoscópica de EB, con confirmación histológica en 8 (4%). La única variable que se correlacionó con el hallazgo de EB fue el género masculino.
ConclusiónLa prevalencia de EB en nuestro medio es similar a la descrita en los países occidentales. La ausencia de síntomas de reflujo no descarta la posibilidad de EB.
The prevalence of Barrett's esophagus (BE) varies from 0.45% to 2.2% in patients who undergo upper endoscopy and is >12% when the indication is for reflux symptoms. The prevalence has progressively increased in recent years but is unknown in the population of the province of Barcelona.
ObjectivesTo determine the prevalence of BE and its epidemiological characteristics in our population.
Patients and methodsWe prospectively evaluated patients referred to the Endoscopy Unit of Hospital Clinic and Hospital General de Catalunya for an upper endoscopy. We excluded patients with known BE, prior upper endoscopy, esophagogastric surgery or refusal to participate in the study. Demographic data, alcohol intake, Helicobacter pylori infection and consumption of antisecretory agents were recorded, among other information. Participants completed a standardized questionnaire to assess the presence of gastroesophageal reflux disease (GERD) symptoms and their severity.
ResultsBetween July 2010 and July 2012, we included 200 patients (100 in each center). The mean age was 48.9±15.6 years and the majority were women (n=120, 60%). Symptoms of GERD were present in 46 patients (23%) and some degree of esophagitis was present in 31 (15.5%). Infection by H. pylori was present in 29.7%. BE was found endoscopically in 14 (7%) patients, but was histologically confirmed in only 8 (4%). The only variable that correlated with the finding of BE was male sex.
ConclusionThe prevalence of BE in our environment is similar to that reported in Western countries. The absence of reflux symptoms does not rule out the possibility of BE.
Los pacientes con síntomas crónicos de reflujo gastroesofágico (RGE) tienen un riesgo de desarrollar esófago de Barrett (EB), de forma que hasta un 8-20% de ellos lo presentan. El EB se define como la presencia de epitelio con metaplasia intestinal en sustitución del epitelio escamoso normal del esófago, siendo por lo tanto el diagnóstico histológico, a través de las biopsias obtenidas por endoscopia1. El EB es una entidad premaligna cuyo riesgo global de transformación a carcinoma esofágico invasivo se estima entre un 0,5-1% por año2. Por desgracia, hasta un 40% de casos de adenocarcinoma esofágico se desarrolla en pacientes sin síntomas previos de reflujo3.
La prevalencia del EB en estudios poblacionales es de 1-2%4,5 y ha sido reportada una prevalencia entre el 0,45-2,2% de los pacientes asintomáticos que se realizan una endoscopia digestiva alta por otros motivos y en más del 12% si la indicación es por reflujo6,7. Sin embargo, en ciertas regiones de España se ha detectado un aumento progresivo y sostenido en el diagnóstico de EB6 y se ha descrito hasta un 25% de casos de EB en pacientes asintomáticos en un estudio realizado en EE. UU.7. Como se desconoce cuál es la prevalencia de esta entidad en la provincia de Barcelona, el objetivo de nuestro estudio es determinar la prevalencia del EB y sus características epidemiológicas en nuestro medio.
Pacientes y métodosSe trata de un estudio prospectivo de los pacientes consecutivos, remitidos para la realización de una endoscopia digestiva alta a las Unidades de Endoscopia del Hospital Clínic de Barcelona y del Hospital General de Catalunya. Los criterios de exclusión fueron: 1. EB ya conocido; 2. Endoscopia digestiva alta previa; 3. Antecedente de cirugía esófago-gástrica; 4. Endoscopia urgente por episodio de HDA; 5. Edad<18 años y 6. Negativa para participar en el estudio. El estudio fue aprobado por el comité de ética de ambos hospitales y se obtuvo el consentimiento informado de los pacientes.
El criterio diagnóstico de EB utilizado fue el de la American College of Gastroenterology: 1. Presencia de mucosa de aspecto gástrico en el esófago y 2. Biopsia demostrativa de metaplasia intestinal (MI)2. El EB se clasificó en función de su longitud endoscópica según la clasificación de Praga8.
Las endoscopias se realizaron por endoscopistas expertos de ambos hospitales bajo sedación profunda. Los endoscopios utilizados fueron diferentes según el hospital en el que se realizaron las endoscopias: Olympus H180 (Olympus, Hamburgo, Alemania) en el Hospital Clínic y Pentax EG 2970K (Pentax Europe, Hamburgo, Alemania) en el Hospital General de Catalunya. Durante la endoscopia se valoró la unión gastroesofágica en anteversión y retroversión desde el estómago.
Ante la sospecha de EB, se obtuvieron biopsias de todos los cuadrantes y cada 1-2cm a lo largo de la extensión del posible epitelio columnar. También se obtuvieron biopsias en antro gástrico para descartar infección por Helicobacter pylori (H. pylori).
Se recogieron los datos relativos a los hallazgos de la exploración así como datos demográficos, consumo de alcohol y tabaco y consumo de inhibidores de la bomba de protones (IBP). Los participantes completaron un cuestionario estandarizado y validado para documentar la presencia de síntomas de RGE y su severidad9,10.
Las biopsias se procesaron siguiendo la técnica estándar y fueron revisadas por un anatomopatólogo independiente que desconocía el resultado de la endoscopia. Para cada sección se describió el tipo de mucosa (esofágica, metaplasia intestinal, fúndica o cardial) y el grado de displasia según la clasificación de Viena11.
Análisis estadísticoLas variables continuas están expresadas como media±desviación estándar y rango. El análisis univariado se realizó mediante la prueba de Chi-cuadrado (con corrección de Yates cuando era necesario) y la prueba t de Student para las variables categóricas y continuas, respectivamente. Un valor de p<0,05 fue considerado estadísticamente significativo.
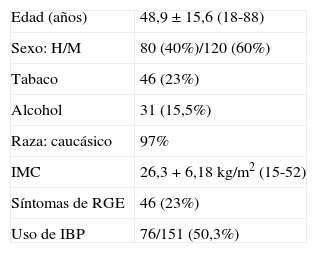
ResultadosEn el periodo de estudio se incluyeron un total de 200 pacientes (100 en cada centro). Las características de los pacientes se hallan descritas en la tabla 1. La media de edad fue de 48,9±15,6 (18-88) años y la mayoría eran mujeres (n=120, 60%). Cuarenta y seis pacientes (23%) tenían síntomas de RGE y 31 (15,5%) presentaron algún grado de esofagitis. La infección por H. pylori estaba presente en 51/172 (29,7%). Las indicaciones de las endoscopias fueron las siguientes: estudio dispepsia/dolor abdominal (n=71, 35,5%), clínica de RGE (n=37, 18,5%), estudio de anemia (n=18, 9%), valoración signos de hipertensión portal (n=12, 6%), evaluación previa a la cirugía bariátrica (n=11, 5,5%), descartar celiaquía (n=8, 4%), disfagia (n=7, 3,5%) y otros (n=36, 18%).
Características demográficas de los 200 pacientes estudiados
| Edad (años) | 48,9±15,6 (18-88) |
| Sexo: H/M | 80 (40%)/120 (60%) |
| Tabaco | 46 (23%) |
| Alcohol | 31 (15,5%) |
| Raza: caucásico | 97% |
| IMC | 26,3+6,18kg/m2 (15-52) |
| Síntomas de RGE | 46 (23%) |
| Uso de IBP | 76/151 (50,3%) |
IBP: inhibidores de la bomba de protones; IMC: índice de masa corporal; RGE: reflujo gastroesofágico.
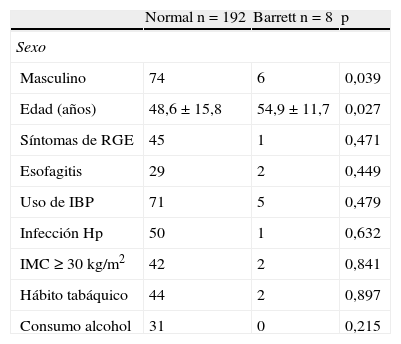
En 14 (7%) pacientes hubo sospecha endoscópica de EB, con confirmación histológica en 8 (4%, IC 95%: 1,3-6,7), 7 de los cuales tenían una longitud menor a 3cm (2,75±3, rango 1-10) y en ningún caso hubo evidencia de displasia. Salvo el género masculino, otras variables clásicamente consideradas de riesgo (edad, índice de masa corporal, síntomas de reflujo, consumo de tabaco, ausencia de HP, etc.) no se correlacionaron con el hallazgo de EB (tabla 2).
Factores pronósticos de la presencia de esófago de Barrett
| Normal n=192 | Barrett n=8 | p | |
| Sexo | |||
| Masculino | 74 | 6 | 0,039 |
| Edad (años) | 48,6±15,8 | 54,9±11,7 | 0,027 |
| Síntomas de RGE | 45 | 1 | 0,471 |
| Esofagitis | 29 | 2 | 0,449 |
| Uso de IBP | 71 | 5 | 0,479 |
| Infección Hp | 50 | 1 | 0,632 |
| IMC ≥30 kg/m2 | 42 | 2 | 0,841 |
| Hábito tabáquico | 44 | 2 | 0,897 |
| Consumo alcohol | 31 | 0 | 0,215 |
IBP: inhibidores de la bomba de protones; IMC: índice de masa corporal; RGE: reflujo gastroesofágico.
Este es el primer estudio realizado en la provincia de Barcelona para conocer la prevalencia actual de EB en nuestra población. La identificación de pacientes con EB es recomendable ya que se trata de una entidad premaligna y las posibilidades de curación del adenocarcinoma de esófago se encuentran limitadas a la resección completa del tumor en estadios iniciales12. Sin embargo, la prevención primaria del EB es un aspecto controvertido especialmente desde la demostración en 2011 de un riesgo de degeneración menor del inicialmente descrito13. La prevalencia del EB ha aumentado más de 6 veces en los últimos 25 años14,15 y este aumento no parece justificarse solamente por el aumento del número de endoscopias realizadas en la población general. Concretamente, en el estudio realizado en el área de Zaragoza, comparando el periodo 1976-1982 (que corresponde al primer cuartil del periodo de estudio) con el 1995-2001 (cuarto cuartil), Alcedo et al. encontraron un aumento del diagnóstico de EB de 13,3 veces (0,73 casos/100.000 en el primer cuartil y 9,73/100.000 en el último cuartil), mientras que el número de endoscopias aumentó solo 1,9 veces.
La prevalencia de EB del 4% detectada en nuestro estudio en pacientes sometidos a endoscopia digestiva alta independientemente de tener o no síntomas de reflujo es comparable a la reportada recientemente en otras series en países occidentales4,16, lo que corroboraría la tendencia al aumento del número de casos en nuestro medio. Hasta el momento, la prevalencia más elevada ha sido reportada por Gerson et al.7 en una cohorte de pacientes varones referidos para realizar una sigmoidoscopia para cribado de cáncer colorrectal. En este estudio la prevalencia de EB fue de 25% pero podría explicarse por el hecho de que la mayoría eran hombres de raza blanca con una edad mínima de 50 años, que son el grupo con mayor riesgo conocido de presentar esta entidad. Contrariamente, en nuestro estudio la proporción de mujeres fue superior a los hombres y la mediana de edad fue 18 años inferior (47 años). Estos resultados estarían en concordancia con otro estudio del mismo grupo16 realizado en una cohorte de mujeres asintomáticas con edades comprendidas entre los 25-79 años, en el que la prevalencia de EB fue del 6%.
De acuerdo con los criterios diagnósticos de la American College of Gastroenterology, en nuestro estudio la sospecha endoscópica no fue suficiente para establecer el diagnóstico de EB sino que se requirió una confirmación histológica, lo que disminuyó la posible prevalencia del 7-4%. Es bien sabido que las biopsias endoscópicas no siempre establecen correctamente el diagnóstico de EB sino que hasta un 49% de los pacientes con sospecha endoscópica de EB tienen biopsias inicialmente negativas y es en endoscopias repetidas donde se consigue la confirmación histológica17,18. Una explicación posible es el error de muestreo ya que las biopsias obtenidas apenas representan un 5% de la superficie del EB a pesar del uso estricto de los protocolos establecidos19. Además, la toma de biopsias esofágicas presenta dificultades técnicas como son la movilidad de las referencias anatómicas con la respiración y el peristaltismo esofágico. Para aumentar la eficacia de la endoscopia en la detección de EB y displasia se han propuesto diferentes estrategias que tienen como objetivo dirigir la obtención de biopsias a zonas concretas y entre ellas se encuentra la cromoendoscopia, la narrow band imaging y la endoscopia de alta definición20. Aunque en nuestro estudio utilizamos un endoscopio de alta definición en la mitad de los pacientes, no encontramos diferencias en cuanto a la detección de EB comparado con un endoscopio estándar. Sin embargo, el objetivo de nuestro estudio no fue comparar la rentabilidad de ambos tipos de endoscopio y el número de pacientes incluido podría no ser suficiente para encontrar diferencias.
Los factores de riesgo que se han relacionado con el desarrollo de EB son el sexo masculino, el sobrepeso, los síntomas de RGE y la infección por H. pylori entre otros. En nuestro estudio solo encontramos una asociación con el sexo masculino. La falta de asociación con la enfermedad por RGE podría explicarse por el número relativamente pequeño de pacientes y por la conocida disminución de la intensidad de los síntomas de reflujo con la aparición del EB21. Otra posible explicación podría ser el uso frecuente de IBP en la población general (en nuestro estudio más del 50% de los pacientes consumían o habían consumido algún tipo de IBP) que podría enmascarar los síntomas. Existen datos que muestran que España lidera el consumo de este tipo de medicamentos con una media de consumo superior a la media de Europa22. El consumo de IBP también habría podido influir en los resultados falsamente negativos de infección por H. pylori ya que la técnica usada fue el test de ureasa.
El presente estudio presenta algunas limitaciones. En primer lugar, los pacientes incluidos son de un área geográfica muy determinada y no representan a la totalidad de la población de la provincia de Barcelona. Ya hemos comentado anteriormente que el número relativamente pequeño de pacientes podría influir en la falta de diferencias entre la endoscopia de alta definición y la estándar y la ausencia de correlación entre EB y factores predisponentes. Finalmente, hemos basado el diagnóstico de EB en una única endoscopia y la valoración histológica ha sido realizada por un único patólogo, lo que por otro lado traduce mejor lo que ocurre en la práctica clínica diaria.
En conclusión, la prevalencia de EB en pacientes que se realizan una endoscopia digestiva alta en nuestro medio es similar a la descrita en los países occidentales. La ausencia de síntomas de reflujo no descarta la posibilidad de EB, que podría estar infravalorado.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.