La enfermedad inflamatoria intestinal (EII) es un factor de riesgo independiente para presentar fenómenos tromboembólicos (FTE). Evaluamos la prevalencia y los posibles factores de riesgo asociados a presentar FTE en pacientes con EII en nuestro centro.
Material y métodosSe recogieron los datos de forma retrospectiva desde enero de 1995 hasta diciembre de 2011, obteniendo un total de 23 pacientes. Un 61% había sido diagnosticado de enfermedad de Crohn (EC) y un 39% de colitis ulcerosa (CU) según los criterios habituales.
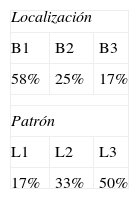
ResultadosUtilizando la clasificación de Montreal, el 58% de los pacientes con EC tenía un patrón inflamatorio (B1), el 25% un patrón estenosante (B2) y el 17% un patrón fistulizante (B3). Respecto a la localización, la mitad de los pacientes tenían afectación ileocólica (L3), un tercio afectación cólica (L2) y el resto afectación ileal (L1). Entre los pacientes con CU según la clasificación de Montreal, el 78% sufría una colitis extensa (E3), el 11% tenía afectación de colon izquierdo (E2) y el 11% proctocolitis (E1). Durante el episodio, casi la mitad de los pacientes con CU tenían actividad inflamatoria severa (S3: 44%), un 33% actividad leve-moderada (S1: 22%; S2: 11%) y solo el 22% se encontraba en periodo quiescente (S0). De forma global, en el momento del FTE, el 48% de los pacientes tenía actividad leve-moderada y el 22% actividad severa. Asimismo, un 44% se encontraban hospitalizados en el momento de sufrir el episodio. En la CU se encontró un aumento de la prevalencia entre aquellos que se encontraban ingresados (66%). Ningún paciente tenía antecedentes familiares, 2 de ellos (9%) presentaban trombofilia asociada y un 26% eran fumadores activos. No hubo ningún fenómeno durante la gestación. Solo una paciente tomaba anticonceptivos en el momento de sufrir el episodio. El FTE que se produjo con mayor frecuencia fueron las trombosis venosas profundas (TVP) de miembros inferiores (55%) seguidas de la tromboembolia pulmonar (TEP) (25%).
ConclusionesLos FTE en la EII son relativamente frecuentes, con un importante impacto en la morbimortalidad de estos pacientes. En nuestra serie supusieron factores de riesgo para presentarlos la afectación intestinal más extensa (en cualquiera de los grupos) y la actividad inflamatoria severa. No se encontró una asociación significativa entre los factores de riesgo clásicos como el uso de anticonceptivos, el embarazo, las enfermedades de la coagulación o el hábito tabáquico y el riesgo de presentar fenómenos tromboembólicos.
Inflammatory bowel disease (IBD) is an independent risk factor for thromboembolic phenomena (TEP). We evaluated the prevalence and the possible risk factors associated with developing TEP in patients with IBD in our center.
Material and methodsData were retrospectively collected from January 1995 to December 2011 from 23 patients. A total of 61% were diagnosed with Crohn's disease (CD) and 39% with ulcerative colitis (UC) according to routine criteria.
ResultsWhen the Montreal classification was used, 58% of the patients with CD had an inflammatory pattern (B1), 25% a stenosing pattern (B2) and 17% a fistulizing pattern (B3). Half the patients had ileocolic involvement (L3), one-third had colonic involvement (L2) and the remainder had ileal involvement (L1). Among patients with UC according to the Montreal classification, 78% had extensive colitis (E3), 11% had left colonic involvement (E2) and 11% had proctocolitis (E1). During the event, almost half the patients with UC had severe inflammatory activity (S3; 44%), 33% had mild-moderate activity (S1: 22%, S2: 11%) and only 22% were in remission (S0). Overall, at the time of the TEP, 48% of the patients had mild-moderate activity and 22% had severe activity. Likewise, 44% were hospitalized at the time of the event. In UC, an increase in the prevalence of TEP was found in admitted patients (66%). None of the patients had a family history of TEP, two patients (9%) had associated thrombophilia and 26% were active smokers. There were no TEP during pregnancy. Only one patient was taking contraceptive pills when the event occurred. The most frequent forms of TEP were deep vein thrombosis of the legs (55%) followed by pulmonary thromboembolism (25%).
ConclusionsTEP are relatively frequent in patients with IBD, with a strong impact on morbidity and mortality. In our series, risk factors for these events were more extensive involvement (any of the groups) and severe inflammatory activity. No significant association between classical risk factors such as the use of contraceptives, pregnancy, coagulation disorders or smoking and the risk of TEP were found.
La enfermedad inflamatoria intestinal (EII) comprende un grupo de entidades crónicas caracterizadas por una activación inmunológica persistente y recidivante del tubo digestivo. Entre ellas destacan la enfermedad de Crohn (EC) y la colitis ulcerosa (CU).
Pero la EII no solo afecta al tubo digestivo, sino que se comporta como una enfermedad sistémica, que implica a diferentes órganos y sistemas extraintestinales.
Los pacientes con EII tienen mayor riesgo de presentar enfermedad tromboembólica (ETE) que la población general, tanto es así que se ha considerado como otra manifestación extraintestinal que se asocia a un notable incremento de la morbimortalidad1.
En diversos estudios se ha considerado la EII como un factor de riesgo independiente para presentar ETE, demostrando que los pacientes con EII tienen entre 1,5 y un 3,5 más riesgo de presentar ETE2,3.
Existen diversos factores que parecen implicados en el aumento de la incidencia de ETE en la EII, entre los que destaca la presencia de inflamación mantenida. No obstante, y dada la elevada incidencia de esta complicación, en diversos estudios se señala la presencia de otros factores que condicionan un estado de hipercoagulabilidad en estos pacientes4.
El riesgo de complicaciones tromboembólicas es mayor durante la fase activa y ante la presencia de complicaciones (estenosis, fistulas o abscesos).
Las complicaciones trombóticas pueden ser arteriales y/o venosas, siendo las más comunes la trombosis venosa profunda (TVP) en los miembros inferiores y la tromboembolia pulmonar (TEP)5.
El objetivo de nuestro estudio fue evaluar la prevalencia y los posibles factores de riesgo asociados para presentar fenómenos tromboembólicos en pacientes con enfermedad inflamatoria intestinal en nuestro centro.
Material y métodosSe evaluaron de forma retrospectiva todos los pacientes con EII que presentaron algún tipo de episodio tromboembólico en una unidad especializada de un hospital terciario, el Hospital Universitario Puerta de Hierro de Madrid.
En nuestro centro existe una unidad especializada en EII. Esta presta atención individualizada tanto a pacientes ambulatorios como hospitalizados. Los pacientes incluidos pertenecen a esta unidad.
Los datos se recogieron retrospectivamente desde enero de 1995 hasta diciembre de 2011.
Todos los pacientes habían sido diagnosticados de EII previamente bajo los criterios clínicos, endoscópicos e histológicos habituales. Se utilizó la Clasificación de Montreal para valorar la localización y la actividad de la enfermedad (tablas 1 y 2). Solo se incluyeron en el estudio los pacientes en los que el diagnóstico de la ETE fuera posterior al de EII. Se excluyeron asimismo los pacientes con enfermedades hematológicas que pudieran desarrollar hipercoagulabilidad ante la imposibilidad de identificar la EII como factor de riesgo.
Clasificación de Montreal para la colitis ulcerosa
| Extensión (E) |
| E1) Proctitis ulcerosa: afección limitada al recto (el límite superior de la inflamación no supera la unión rectosigmoidea)E2) Colitis izquierda (o colitis distal): afección limitada al colon izquierdo (el límite superior de la inflamación no supera el ángulo esplénico)E3) Colitis extensa (pancolitis): afección que se extiende más allá del ángulo esplénico. |
| Gravedad (S) |
| S0) Colitis en remisión (colitis silente): no hay síntomas de la enfermedadS1) Colitis leve: 4 o menos deposiciones al día con sangre, sin fiebre, leucocitosis, taquicardia, anemia ni aumento de la VSG (véase índice de Truelove-Witts, tabla 2)S2) Colitis moderada: criterios intermedios entre leve y grave, siempre con signos de afección sistémica leves (véase índice de Truelove-Witts, tabla II)S3) Colitis grave: 6 o más deposiciones diarias con sangre, fiebre, leucocitosis, taquicardia, anemia y aumento de la VSG, a menudo con signos de afectación («toxicidad») sistémica grave |
Clasificación de Montreal para la enfermedad de Crohn
| Edad al diagnóstico (A) | ||
| A1 | 16 años o menos | |
| A2 | 17-40 años | |
| A3 | > 40 | |
| Localización (L) | ||
| L1 | Íleon terminal | L1 + L4 (íleon terminal + tracto digestivo alto) |
| L2 | Colon | L2 + L4 (colon + tracto digestivo alto) |
| L3 | Ileocólica | L3 + L4 (ileocólica + tracto digestivo alto) |
| L4 | Tracto digestivo alto | |
| Patrón clínico (B) | ||
| B1 | No estenosante, no fistulizante o inflamatorio | B1p (inflamatorio con afección perianal asociada) |
| B2 | Estenosante | B2p (estenosante con afección perianal asociada) |
| B3 | Fistulizante | B3p (fistulizante con afección perianal asociada) |
En función de los datos de la historia clínica, se evaluaron los datos epidemiológicos generales como la edad, el sexo o la fecha del diagnóstico. También se recogieron los datos sobre la EII como el tipo de EII (CU o EC), la localización, la actividad de la enfermedad en el momento de presentar la ETE, las cirugías previas relacionadas con su enfermedad de base y el tratamiento médico para la EII en el momento de sufrir el episodio trombótico. Se analizó asimismo si los pacientes estaban recibiendo tratamiento anticoagulante o profilaxis para ETE con heparina en el momento de sufrir el episodio.
También se tuvieron en cuenta los datos que pudieran identificarse como factores de riesgo para ETE como el hábito tabáquico, el uso de anticonceptivos, los antecedentes familiares o personales de ETE y la hospitalización.
Respecto al análisis estadístico, el estudio se diseñó en forma de cohortes retrospectivo. Los datos continuos se representaron como media y rango, mientras que los datos categóricos se representaron como frecuencias (%).
ResultadosEn nuestra unidad durante este tiempo se han atendido 1.186 pacientes con EII, 427 con CU y 721 con EC. Se detectó un total de 23 pacientes con EII y ETE, lo que supone una prevalencia del 1,9% en nuestra serie.
Entre estos pacientes un 61% fueron diagnosticados o presentaban una EC y un 39% tenía CU según los criterios habituales. Si tenemos en cuenta los valores absolutos, supone que la prevalencia de ETE en pacientes con EC fue del 1,9% y en el grupo de CU del 2,3%. Es decir, que los fenómenos trombóticos fueron más frecuentes en los pacientes con CU.
De ellos, un 65% eran varones, con una edad media de 46 años para el grupo de CU (rango 35-68) y de 51 años (rango 25-74) para el grupo de EC.
Si analizamos las características de la enfermedad de cada paciente, entre los pacientes con EC, un 58% presentaba patrón inflamatorio (B1), un 25% patrón estenosante (B2) y un 17% un patrón fistulizante (B3). Respecto a la localización, la mitad de los pacientes tenían afectación ileocólica (L3), un tercio afectación cólica (L2) y el resto afectación ileal (L1) (tabla 3).
Entre los pacientes con CU, un 78% sufría una colitis extensa (E3), un 11% tenía afectación de colon izquierdo (E2) y un 11% proctocolitis (E1). Durante la ETE, casi la mitad de los pacientes con CU tenían actividad inflamatoria severa (S3: 44%), un 33% actividad leve-moderada (S1: 22%; S2: 11%) y solo un 22% se encontraba en periodo quiescente (S0) (tabla 4).
De forma global, en el momento de presentar el fenómeno tromboembólico, un 48% tenía actividad leve-moderada y un 22% actividad severa.
Evaluando el impacto de la hospitalización en la frecuencia de ETE, se objetivó que un 44% de los pacientes con EII, tanto del grupo de CU como en el de EC, permanecían ingresados en ese momento. Si analizamos las frecuencias de cada grupo por separado, se encontró un mayor porcentaje de pacientes hospitalizados en el grupo de CU, ya que un 66% se encontraban ingresados en un centro sanitario.
De entre las características de cada paciente destacaba que ninguno tenía antecedentes familiares, solo 2 de ellos (9%) presentaban trombofilia asociada. Un 26% (6 pacientes) eran fumadores activos. No hubo ningún fenómeno durante la gestación. Solo una paciente tomaba anticonceptivos en el momento de sufrir el episodio.
El fenómeno tromboembólico que se produjo con mayor frecuencia fue la TVP de miembros inferiores en el 55% de los casos, seguida del TEP que se produjo en un 25% de nuestros pacientes.
Respecto a los tratamientos que recibían para su enfermedad ambos grupos en el momento de la tromboembolia, un 53% pertenecía al grupo de tratamiento corticoideo, un 31% a tratamiento inmunosupresor y el resto seguía tratamiento biológico (17%). No se encontró una relación estadísticamente significativa entre el tratamiento médico de base y el riesgo de sufrir una ETE.
A un 53% de los pacientes se le había realizado una cirugía relacionada con su enfermedad de base previamente. No se encontró mayor prevalencia de ETE en los pacientes con antecedentes quirúrgicos.
Siguiendo las últimas recomendaciones de la European Crohn‘s and Colitis Organization (ECCO) del año 2007, todos los pacientes hospitalizados con CU con actividad moderada-severa recibieron profilaxis con heparina subcutánea. Dado que disponemos de una muestra pequeña, solo 2 pacientes, es decir, un 22% de los pacientes con CU y un 33% de los hospitalizados con CU que sufrieron una ETE, cumplían estas características y, por tanto, se les realizó profilaxis para la ETE durante el ingreso.
Únicamente se produjo un fallecimiento por tromboembolia. Se trataba de una paciente de 38 años con una pancolitis ulcerosa con actividad leve-moderada en tratamiento con corticoides. Había recibido un trasplante hepático en 1996 por colangitis esclerosante primaria. Falleció en su domicilio a causa de una trombosis masiva de cava inferior según se comprobó posteriormente en la necropsia.
DiscusiónLos fenómenos tromboembólicos son frecuentes en pacientes con EII.
Un reciente estudio de casos y controles realizado por Grainge et al.6 y que incluye a más de 13.000 pacientes con EII comparó la incidencia de ETE en pacientes con EII respecto a pacientes no diagnosticados de EII. Este estudio encontró que el riesgo de ETE es 3,4 veces mayor en pacientes con EII.
Asimismo, realizaron un análisis secundario en el que se tuvo en cuenta el riesgo de ETE durante la hospitalización y durante los períodos ambulatorios. Se obtuvo un riesgo absoluto de 4,3 (3,3-5,7) en pacientes hospitalizados y de 2,1 (1,4-3,2) en pacientes ambulatorios. La incidencia fue mayor entre los pacientes con actividad de la EII.
En nuestra serie, en la que se evaluaron 1.186 pacientes con EII, se detectaron 23 pacientes con ETE sintomática. Por tanto, la prevalencia de ETE y EII globalmente fue del 1,9%, con lo que nuestra muestra presentó una frecuencia algo mayor a otras series6,7. Asimismo, tuvimos un mayor número de eventos en los pacientes con CU que se situó en el 2,3% (respecto al 1,9% del grupo de EC).
Uno de los estudios más relevantes realizado en la Clínica Mayo7, con una cohorte de 7.199 pacientes con EII, estimó una incidencia del 0,93% de ETE, sin encontrar diferencias entre CU y EC.
Por otro lado, más de la mitad de los pacientes se encontraban ingresados en un centro hospitalario en el momento de presentar el evento trombótico, lo cual apoya la conclusión de que el riesgo de ETE en pacientes con EII es mayor entre los pacientes hospitalizados.
Si analizamos la influencia de la actividad de la enfermedad sobre la incidencia de fenómenos tromboembólicos, se observa que en el momento de presentarlos la mayoría de los pacientes se encontraban en un período de actividad moderada-severa. En el grupo de CU un 55% tenía actividad moderada-severa, de los cuales en el 44% era severa. Asimismo, la extensión en la afectación intestinal supuso un factor de riesgo, ya que la mayoría de los casos de ETE (más del 80%) se produjeron cuando la afectación era más extensa.
Intentamos analizar si las recientes recomendaciones8 acerca de la necesidad de realizar profilaxis para la ETE en pacientes con CU con actividad moderada-severa durante el ingreso. No obstante, dado que disponemos de una muestra pequeña, solo 2 pacientes cumplían estas características. Es cierto que esto supone que la mayoría de los pacientes hospitalizados con CU que sufrieron una ETE (77%) no recibieron profilaxis con heparina. No obstante, dado que disponemos de una muestra pequeña, no podemos inferir recomendaciones sólidas al respecto.
En diversos estudios se ha señalado la actividad de la enfermedad como el factor de riesgo más reseñable para presentar fenómenos tromboembólicos. Nuestra experiencia apoya este dato aunque cabe señalar que casi en la cuarta parte los pacientes la ETE se produjo durante el período de remisión6,7,9,10.
En otras series se ha calculado que la mortalidad como consecuencia de los ETE en pacientes con EII oscila entre el 8 y el 25%. En nuestro estudio solo se produjo un fallecimiento a causa de ETE, lo que supone un 4,3%. Aunque la frecuencia es menor que la señalada en estudios previos, es probable que sea poco valorable al ser una muestra pequeña11,12.
Algunos autores consideran que la investigación de un estado de trombofilia hereditaria debería realizarse en todo paciente con EII y ETE, aun sabiendo que los procesos que generan un estado de hipercoagulabilidad pueden ser secundarios a su estado de inflamación más que a un estado heredado4,13.
Sin embargo, los recientes estudios al respecto no han demostrado diferencias en la incidencia de trombofilias hereditarias (factor V de Leiden, mutación de MTHFR, factor II 20210A) en pacientes con ETE y EII, lo que indicaría que los factores de riesgo adquiridos tienen un papel más relevante en el desarrollo de los ETE, especialmente durante las fases de actividad4,14.
En nuestra serie también se observó un bajo porcentaje de trombofilia hereditaria. Ningún paciente tenía antecedentes familiares y solo 2 de ellos (9%) presentaba trombofilia asociada, lo cual estaría a favor de no estudiar a todos los pacientes de forma sistemática.
Existen diversas condiciones que se han considerado factores de riesgo independientes para presentar fenómenos tromboembólicos en la población general, como el uso de anticonceptivos, el embarazo o el hábito tabáquico (tabla 5). Nosotros no encontramos diferencias estadísticamente significativas que asocien otros factores de riesgo clásicos.
Factores relacionados
| Sexo | Varones15 | Mujeres8 |
| Edad (años) | CU45 | EC51 |
| Tipo de trombosis | TVP55% | TEP25% |
| Tratamiento | CE53% | IMS BIOLOG31% 17% |
| Tabaco | Pacientes6 | Porcentaje26 |
| Antecedentes personales | 2 | 9 |
| Antecedentes familiares | 0 | 0 |
| ACO | 1 | 4 |
| Embarazo | 0 | 0 |
BIOLOG: terapia biológica; IMS: inmunosupresores; TEP: tromboembolismo pulmonar; TVP: trombosis venosa profunda.
En distintos estudios, y al igual que ocurre en otras enfermedades protrombóticas, las localizaciones de las manifestaciones trombóticas en pacientes con EII más habituales son la TVP y la TEP, que suponen hasta el 80% de las ETE15. No obstante, también pueden darse fenómenos trombóticos en otras localizaciones menos frecuentes como la vena porta o el sistema vascular cerebral, entre otros.En nuestra serie el fenómeno tromboembólico que se produjo con mayor frecuencia fue la TVP de miembros inferiores (55%), seguida de la TEP que se produjo en un 25% de nuestros pacientes. Estos datos coinciden por tanto con lo descrito en otros estudios5,11,15–17.
ConclusiónEn conclusión, los fenómenos tromboembólicos en la EII son relativamente frecuentes, con un importante impacto en la morbimortalidad de estos pacientes.
Se pueden observar tanto en períodos de remisión como de actividad, aunque se presentan con mayor frecuencia cuando la actividad es severa y la afectación intestinal extensa.
No hemos encontrado asociación clínica o estadísticamente significativa entre los factores de riesgo de ETE clásicos y el aumento de la incidencia en pacientes con EII.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.