La neumonía COVID-19 es una manifestación de la infección por SARS-CoV-2, y en la mayoría de casos supone ingreso hospitalario. Existen recomendaciones según las cuales se puede dar de alta a estos pacientes sin precisar ingreso hospitalario, pero no hay evidencia con relación a la revisita y el tipo de seguimiento más adecuado. El objetivo del estudio RESALSEVID fue investigar las variables asociadas a la revisita a los 30 días (Rev30d) en un grupo de pacientes dados de alta directamente en 4 servicios de urgencias hospitalarios (SUH) con neumonía COVID-19, y analizar si existieron diferencias en función de 4 dispositivos de seguimiento diferentes.
MétodoAnálisis de una cohorte prospectiva de pacientes dados de alta directamente desde urgencias con neumonía COVID-19 en 4 SUH con diferentes modelos de seguimiento al alta (atención primaria, hospitalización a domicilio [HaD] telefónico y presencial, HaD telefónico y telefónico hospitalario).
ResultadosSe incluyeron 520 pacientes, con una media de edad de 50,1 años y el 51% varones. La Rev30d fue del 18,3%, y se relacionó únicamente con la inmunosupresión, odds ratio: 4,49; intervalo de confianza del 95%: 1,10-18,24; p=0,022. No hubo ninguna diferencia en la Rev30d en función del modelo de seguimiento utilizado al alta de urgencias.
ConclusionesExisten una serie de recomendaciones que permiten dar de alta de manera segura a pacientes con neumonía COVID-19, no existiendo diferencias en la Rev30d en función del tipo de seguimiento.
COVID-19 pneumonia is a manifestation of SARS-CoV-2 infection and in most cases involves hospital admission. There are recommendations according to which these patients can be discharged without hospital admission, but there is no evidence regarding the revisit and the most appropriate type of follow-up. The objective of the RESALSEVID study was to investigate the variables associated with the 30-day revisit (Rev30d) in a group of patients discharged directly from 4 emergency departments (ED) with COVID-19 pneumonia, and analyze whether there were differences based on 4 different tracking devices.
MethodAnalysis of a prospective cohort of patients discharged directly from the ED with COVID-19 pneumonia in 4 hospital with different models of follow-up at discharge (primary care, hospitalization at home [HaH] phone and in person, HaH phone, hospital phone).
ResultsFive hundred twenty patients were included, with a mean age of 50.1 years and 51% men. Rev30d was 18.3% and was related only to immunosuppression, odds ratio 4.49 (95% confidence interval 1.10−18.24); p=0.022. There was no difference in Rev30d based on the follow-up model used at discharge from the ED.
ConclusionsThere are some recommendations that allow the safe discharge of patients with COVID-19 pneumonia, with no differences in Rev30d depending on the type of follow-up.
La pandemia por la COVID-19 supone un desafío importante en la gestión de los recursos sanitarios por el aumento de la demanda asistencial en los servicios de urgencias1–4. El espectro clínico de la infección por SARS-CoV-2 varía desde episodios leves hasta cuadros graves de neumonía con distrés respiratorio5–8. Los pacientes con enfermedad moderada o grave son ingresados en el hospital, tanto por la necesidad de distintas terapias como por el alto riesgo de complicaciones y mortalidad. La evaluación del riesgo y pronóstico de estos pacientes ha generado una importante área de incertidumbre, con el consiguiente incremento de los ingresos hospitalarios9–11. En función de una serie de variables asociadas a un mejor pronóstico, se han elaborado una serie de recomendaciones para ayudar al clínico en la decisión de dar de alta al paciente directamente desde los servicios de urgencias hospitalarios (SUH), con el objetivo de disminuir la presión del ingreso hospitalario, optimizar los recursos disponibles, y siempre desde la perspectiva de garantizar la seguridad clínica en la toma de decisiones12–16. En los pacientes asistidos en urgencias por cualquier proceso asistencial, no solo es necesario valorar la mortalidad como variable de seguridad, sino que también es preciso valorar la calidad mediante el análisis de la revisita a los SUH y el reingreso hospitalario17–20. Estas variables pueden verse influenciadas por el tipo de seguimiento de estos pacientes tras el alta de los SUH, y especialmente por el riesgo asociado al proceso. La forma de seguimiento más habitual es el seguimiento por atención primaria, si bien existen otros recursos gestionados desde el propio hospital como pueden ser las unidades de hospitalización a domicilio (HaD) o personal del propio hospital, con seguimiento telefónico y/o presencial según los casos. En el caso de los pacientes con neumonía COVID-19, dada la falta de experiencia previa, se dispone de pocos estudios que analicen las variables asociadas a la revisita, y la mortalidad en función del seguimiento tras el alta de los SUH.
El objetivo del presente trabajo fue analizar las variables asociadas a la revisita a los 30 días en un grupo de pacientes dados de alta directamente de 4 SUH españoles con neumonía COVID-19, y determinar si existieron diferencias en función de los diferentes dispositivos de seguimiento utilizados.
MétodoPara realizar el estudio REviSita tras el ALta de urgencias en función del recurso sanitario utilizado para el SEguimiento en una cohorte de pacientes con neumonía por COVID-19 (RESALSEVID) se analizaron los datos de un registro prospectivo de cohortes multicéntrico observacional, llevado a cabo en 4 SUH españoles: Hospital General Universitario de Alicante (HGUA), Hospital Clínico San Carlos (HCSC) de Madrid, Parc de Salut Mar de Barcelona (PSMB) y Hospital Universitari de Bellvitge (HUB) de L’Hospitalet de Llobregat. El período de inclusión de pacientes fue del 1 de marzo al 30 de abril de 2020. Los casos con neumonía por COVID-19 fueron definidos como aquellos pacientes que presentaban un resultado positivo en la prueba de reacción en cadena de la polimerasa con transcriptasa inversa (RT-PCR) tomada mediante hisopo de frotis o aspirado nasofaríngeo en el momento de la admisión en urgencias, y que presentaban en una radiografía de tórax infiltrados pulmonares compatibles con neumonía. Para participar en el estudio se seleccionaron los pacientes que fueron dados de alta directamente desde urgencias, y derivados a uno de los recursos de seguimiento establecidos en cada centro, el cual estaba garantizado. Para garantizar estos recursos se realizaron protocolos de derivación y seguimiento consensuados en cada uno de los centros que participó en el estudio. La decisión de no necesidad de ingreso hospitalario se tomó en función del juicio clínico y las recomendaciones establecidas por el Ministerio de Sanidad y los propios centros16. En los 4 centros participantes se dispuso de un recurso sanitario de seguimiento al alta diferente. En el HGUA se realizó un seguimiento telefónico y presencial por el equipo de hospitalización a domicilio (HaD) adscrito al servicio de urgencias, pero funcionalmente independiente, en el HCSC se realizó un seguimiento telefónico por atención primaria, en el PSMB se realizó un seguimiento telefónico por HaD adscrito al servicio de medicina interna y en el HUB se realizó un seguimiento telefónico por un equipo de médicos del propio hospital.
Se recogieron un total de 30 variables, 2 demográficas (edad, género), 5 comorbilidades (hipertensión; diabetes mellitus; enfermedad vascular crónica que incluye accidente vascular cerebral, cardiopatía isquémica crónica y vasculopatía arterial periférica; enfermedad pulmonar crónica que incluye enfermedad pulmonar obstructiva crónica, asma bronquial y enfermedad pulmonar intersticial; y la inmunosupresión), el tratamiento con inhibidores de la enzima convertidora de la angiotensina (IECA), 12 síntomas y signos a la llegada a urgencias (días de evolución de los síntomas, fiebre, tos, disnea, diarreas, anosmia o ageusia, temperatura, presión arterial sistólica, frecuencia cardiaca, frecuencia respiratoria y saturación basal de oxígeno mediante pulsioximetría no invasiva), 9 datos de laboratorio (proteína C reactiva, filtrado glomerular estimado, aspartato aminotransferasa, alanina aminotransferasa, lactato deshidrogenasa, leucocitos, linfocitos, plaquetas y D-dímero), y la información de la radiología de tórax.
La variable de resultado principal relacionada con el seguimiento a los 30 días fue la revisita tras el alta de urgencias (Rev30d). Otras variables secundarias de seguimiento a los 30 días fueron el evento combinado de revisita e ingreso hospitalario y la mortalidad. Para la obtención de los datos los investigadores de cada centro realizaron durante el episodio agudo una recogida de datos prospectiva que se completó con la revisión de las historias clínicas de urgencias. Cada investigador responsable de su centro realizó el seguimiento posterior mediante la revisión de la historia clínica informatizada o mediante llamada telefónica en el caso de que no hubiese datos en la misma.
Análisis estadísticoLas variables cualitativas se expresaron mediante valores absolutos y porcentajes, y las variables cuantitativas con la media y desviación estándar (DE). Las variables continuas que se consideraron de interés para facilitar el análisis e interpretación de los datos fueron dicotomizadas. Para las comparaciones, se utilizó la prueba de Chi-cuadrado para las primeras (o en las tablas 2×2 el test exacto de Fisher cuando los efectivos esperados eran inferiores a 5) y la ANOVA de un factor para las segundas. Se realizaron 2 tipos de comparaciones. En primer lugar, se analizaron las variables asociadas a la Rev30d, y en segundo lugar se analizaron las diferencias en las 4 modalidades de seguimiento estudiadas. Posteriormente se realizó un análisis mediante el cálculo de las odds ratio (OR) con un intervalo de confianza (IC) del 95%, en función del tipo de seguimiento, tomando como categoría de referencia la variable atención primaria. Para investigar la magnitud de la asociación, se calcularon las OR ajustadas (ORa), para lo cual se introdujeron en el análisis multivariable aquellas variables que en el estudio univariable habían mostrado diferencias estadísticamente significativas. Se consideró que las diferencias eran estadísticamente significativas cuando el valor de p era inferior a 0,05 o cuando el IC 95% de las OR excluía el valor 1. El programa estadístico utilizado fue el IBM SPSS® Statistics v.26.
Aspectos éticosEl estudio fue aprobado inicialmente por el Comité Ético en Investigación Clínica del Hospital Universitario General de Alicante, y posteriormente por los comités éticos de cada centro. En vista de la necesidad de recopilación urgente de datos, la exención del consentimiento informado escrito fue concedida. Los datos fueron analizados e interpretados por los autores. La utilización de la base de datos se realizó con los pacientes codificados, para preservar el anonimato.
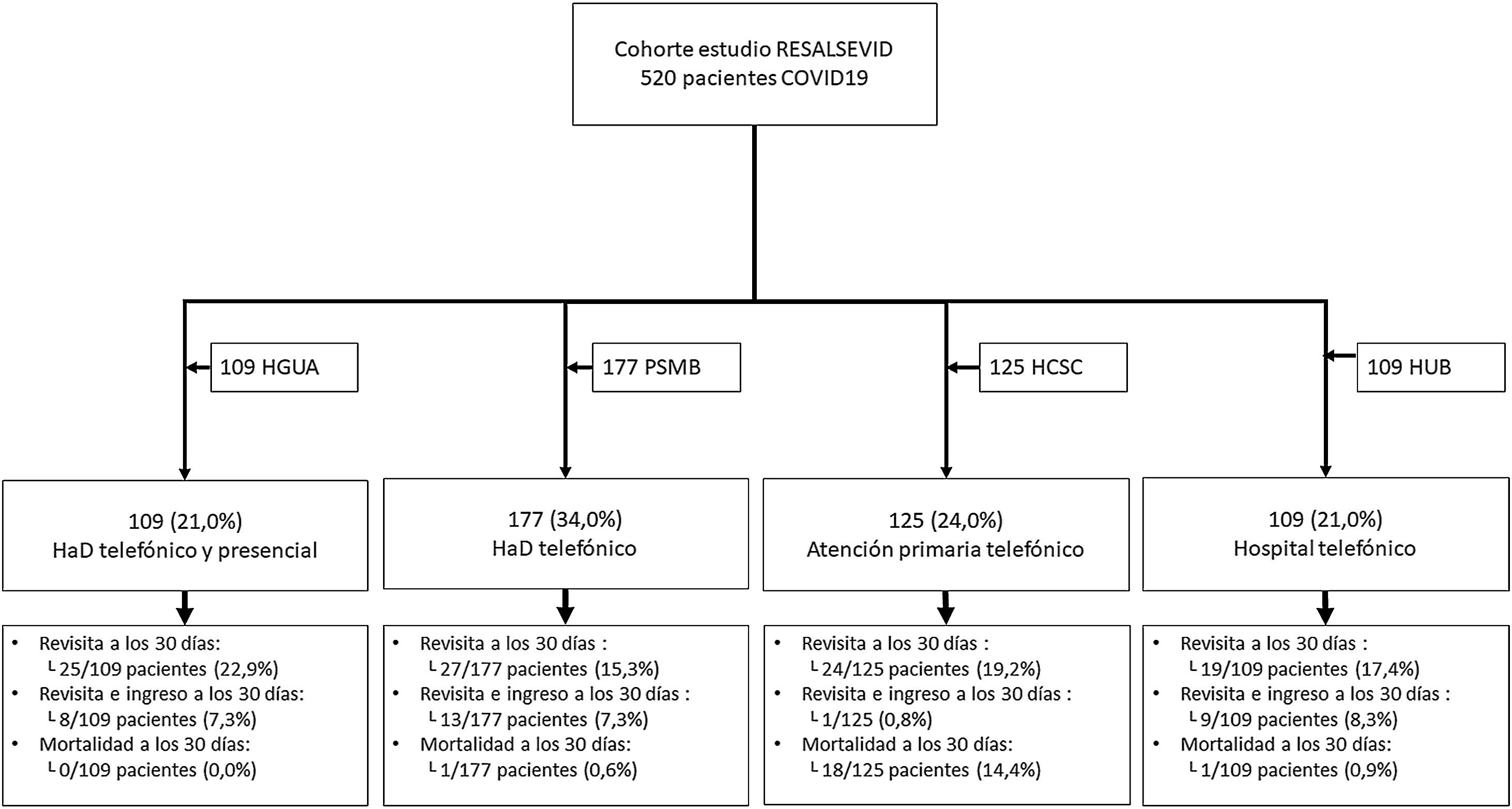
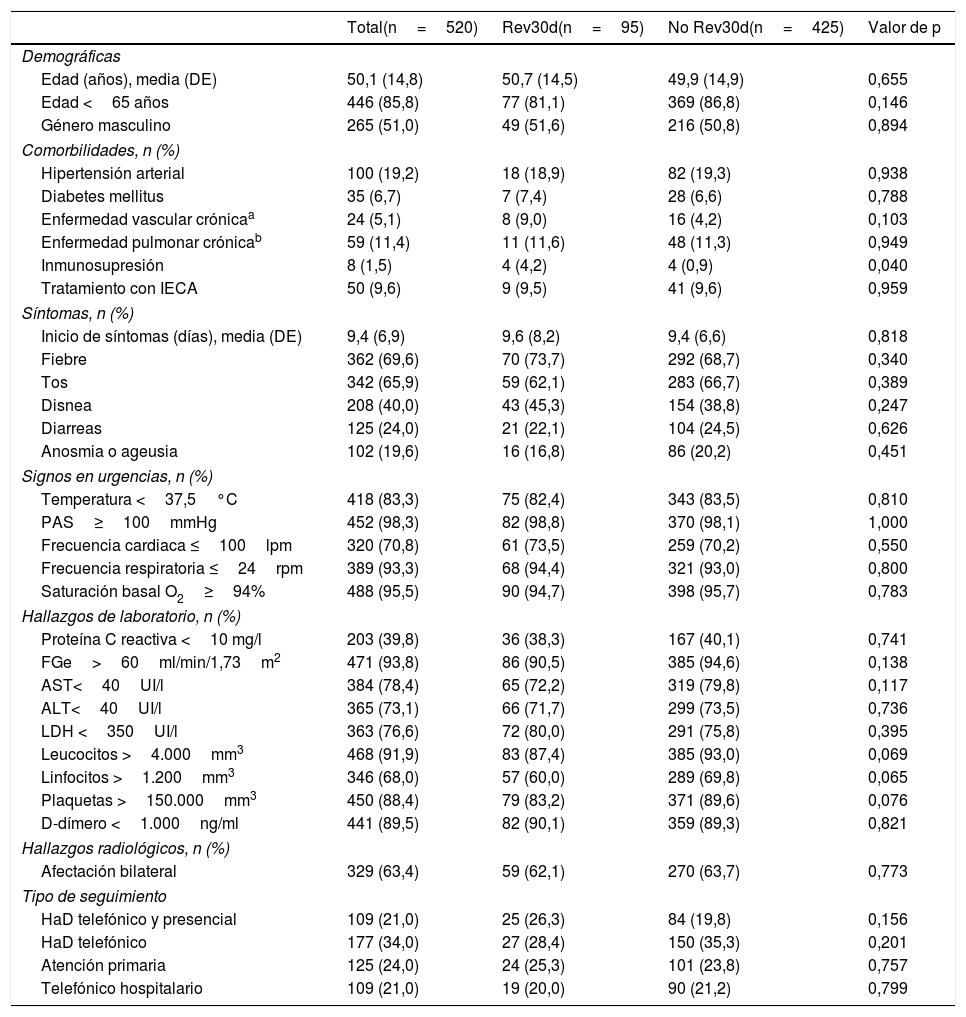
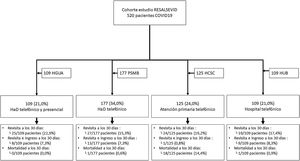
ResultadosSe incluyeron 520 pacientes con neumonía por COVID-19 dados de alta directamente desde urgencias (fig. 1). Las características basales y del episodio agudo de todos los pacientes se muestran en la tabla 1. La media de edad fue de 50,1 años (DE: 14,8), y en su mayoría fueron varones. La presencia de comorbilidades fue escasa, predominando la hipertensión arterial (19,2%). La media de tiempo transcurrido entre el inicio de los síntomas de la enfermedad y la consulta en urgencias fue de 9,4 días (DE: 6,9), siendo los síntomas más frecuentes la presencia de fiebre (69,6%), tos (65,9%) y disnea (40,0%). Destaca la elevada presencia de signos clínicos y de datos de laboratorio que definieron un perfil clínico de gravedad leve, en cambio la afectación radiológica bilateral en la radiografía de tórax fue elevada (63,4%). A los 30 días, presentaron revisita en los SUH 95 pacientes (18,3%) y la única variable asociada de manera significativa con una mayor Rev30d fue la presencia de inmunosupresión (OR: 4,49; IC 95%: 1,10-18,24; p=0,022). Durante el seguimiento fallecieron 20 pacientes (3,8%), concentrándose en el grupo HCSC, donde fallecieron 18 pacientes (3,5%), mientras que en el resto de centros fue inferior al 1%.
Flujograma de la cohorte del estudio RESALSEVID.
HCSC: Hospital Clínico San Carlos de Madrid; HGUA: Hospital General Universitario de Alicante; HUB: Hospital Universitari de Bellvitge de L’Hospitalet de Llobregat; PSMB: Parc de Salut Mar de Barcelona; RESALSEVID: REviSita tras el ALta de urgencias en función del recurso sanitario utilizado para el SEguimiento de una cohorte de pacientes con neumonía por COVID-19.
Características basales, del episodio agudo y del tipo de seguimiento de los pacientes dados de alta de urgencias con diagnóstico de neumonía por COVID-19, y análisis univariable de la revisita a los 30 días del alta de urgencias (Rev30d)
| Total(n=520) | Rev30d(n=95) | No Rev30d(n=425) | Valor de p | |
|---|---|---|---|---|
| Demográficas | ||||
| Edad (años), media (DE) | 50,1 (14,8) | 50,7 (14,5) | 49,9 (14,9) | 0,655 |
| Edad <65 años | 446 (85,8) | 77 (81,1) | 369 (86,8) | 0,146 |
| Género masculino | 265 (51,0) | 49 (51,6) | 216 (50,8) | 0,894 |
| Comorbilidades, n (%) | ||||
| Hipertensión arterial | 100 (19,2) | 18 (18,9) | 82 (19,3) | 0,938 |
| Diabetes mellitus | 35 (6,7) | 7 (7,4) | 28 (6,6) | 0,788 |
| Enfermedad vascular crónicaa | 24 (5,1) | 8 (9,0) | 16 (4,2) | 0,103 |
| Enfermedad pulmonar crónicab | 59 (11,4) | 11 (11,6) | 48 (11,3) | 0,949 |
| Inmunosupresión | 8 (1,5) | 4 (4,2) | 4 (0,9) | 0,040 |
| Tratamiento con IECA | 50 (9,6) | 9 (9,5) | 41 (9,6) | 0,959 |
| Síntomas, n (%) | ||||
| Inicio de síntomas (días), media (DE) | 9,4 (6,9) | 9,6 (8,2) | 9,4 (6,6) | 0,818 |
| Fiebre | 362 (69,6) | 70 (73,7) | 292 (68,7) | 0,340 |
| Tos | 342 (65,9) | 59 (62,1) | 283 (66,7) | 0,389 |
| Disnea | 208 (40,0) | 43 (45,3) | 154 (38,8) | 0,247 |
| Diarreas | 125 (24,0) | 21 (22,1) | 104 (24,5) | 0,626 |
| Anosmia o ageusia | 102 (19,6) | 16 (16,8) | 86 (20,2) | 0,451 |
| Signos en urgencias, n (%) | ||||
| Temperatura <37,5°C | 418 (83,3) | 75 (82,4) | 343 (83,5) | 0,810 |
| PAS≥100mmHg | 452 (98,3) | 82 (98,8) | 370 (98,1) | 1,000 |
| Frecuencia cardiaca ≤100lpm | 320 (70,8) | 61 (73,5) | 259 (70,2) | 0,550 |
| Frecuencia respiratoria ≤24rpm | 389 (93,3) | 68 (94,4) | 321 (93,0) | 0,800 |
| Saturación basal O2≥94% | 488 (95,5) | 90 (94,7) | 398 (95,7) | 0,783 |
| Hallazgos de laboratorio, n (%) | ||||
| Proteína C reactiva <10 mg/l | 203 (39,8) | 36 (38,3) | 167 (40,1) | 0,741 |
| FGe>60ml/min/1,73m2 | 471 (93,8) | 86 (90,5) | 385 (94,6) | 0,138 |
| AST<40UI/l | 384 (78,4) | 65 (72,2) | 319 (79,8) | 0,117 |
| ALT<40UI/l | 365 (73,1) | 66 (71,7) | 299 (73,5) | 0,736 |
| LDH <350UI/l | 363 (76,6) | 72 (80,0) | 291 (75,8) | 0,395 |
| Leucocitos >4.000mm3 | 468 (91,9) | 83 (87,4) | 385 (93,0) | 0,069 |
| Linfocitos >1.200mm3 | 346 (68,0) | 57 (60,0) | 289 (69,8) | 0,065 |
| Plaquetas >150.000mm3 | 450 (88,4) | 79 (83,2) | 371 (89,6) | 0,076 |
| D-dímero <1.000ng/ml | 441 (89,5) | 82 (90,1) | 359 (89,3) | 0,821 |
| Hallazgos radiológicos, n (%) | ||||
| Afectación bilateral | 329 (63,4) | 59 (62,1) | 270 (63,7) | 0,773 |
| Tipo de seguimiento | ||||
| HaD telefónico y presencial | 109 (21,0) | 25 (26,3) | 84 (19,8) | 0,156 |
| HaD telefónico | 177 (34,0) | 27 (28,4) | 150 (35,3) | 0,201 |
| Atención primaria | 125 (24,0) | 24 (25,3) | 101 (23,8) | 0,757 |
| Telefónico hospitalario | 109 (21,0) | 19 (20,0) | 90 (21,2) | 0,799 |
ALT: alanina aminotransferasa; AST: aspartato aminotransferasa; DE: desviación estándar; FGE: filtrado glomerular estimado; HaD: hospitalización a domicilio; IECA: inhibidores del enzima convertasa de la angiotensina; LDH: lactato deshidrogenasa; lpm: latidos por minuto; PAS: presión arterial sistólica; Rev30d: revisita a los 30 días; rpm: respiraciones por minuto.
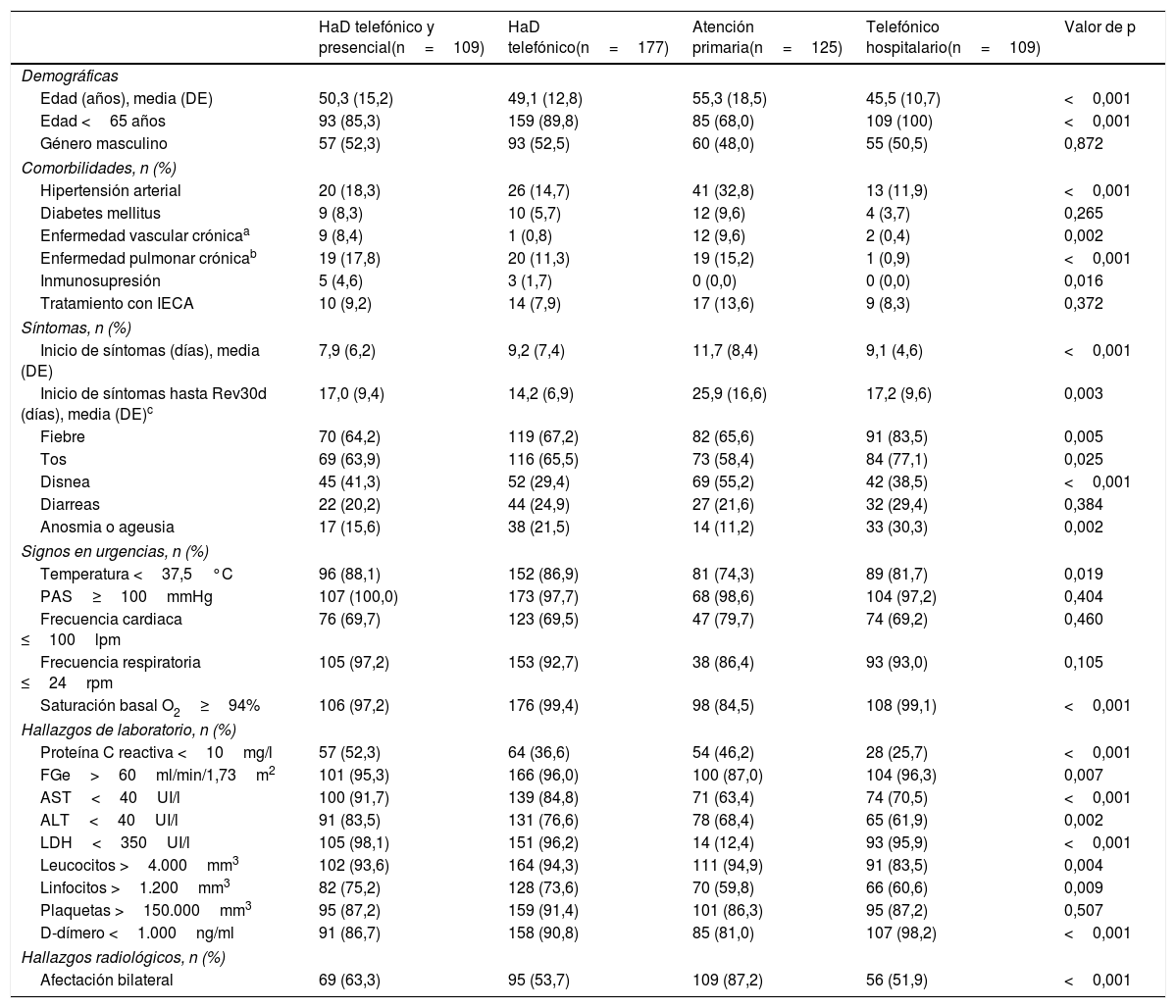
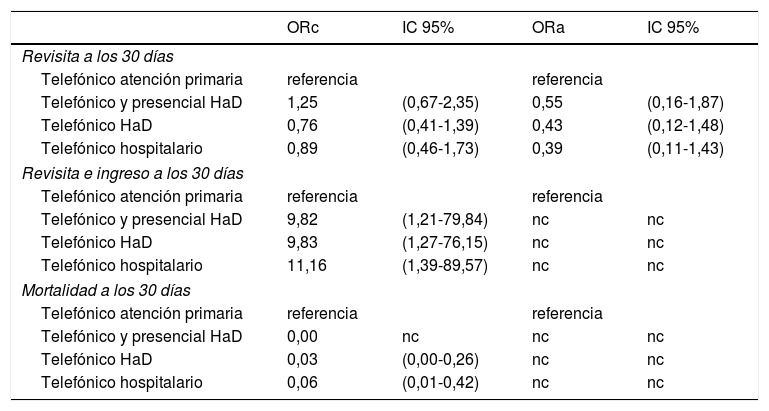
De los 520 pacientes reclutados, en 109 (21%) se realizó un seguimiento telefónico y presencial por HaD, en 177 (34%) telefónico por HaD, en 125 (24%) telefónico por atención primaria y en 109 (21%) telefónico por un equipo del propio hospital (fig. 1). En el análisis por grupos mostrado en la tabla 2, se encontraron diferencias significativas en un total de 20 de las 30 variables recogidas, estando agregadas estas diferencias en el grupo que fue seguido por atención primaria. Este grupo presentó una edad media superior al resto, mayor proporción de pacientes con hipertensión arterial, disnea y afectación radiológica bilateral, con menor proporción de saturación basal O2≥94% y normalidad en los parámetros analíticos. En cuanto a las variables de seguimiento a los 30 días, en la Rev30d y tomando como grupo de referencia el seguimiento por atención primaria, no se encontraron diferencias significativas entre grupos (tabla 3), siendo las OR ajustadas de 0,55 (IC 95%: 0,16-1,87) para HaD telefónico y presencial, 0,43 (IC 95%: 0,12-1,48) para HaD telefónico y 0,39 (IC 95%: 0,11-1,43) para telefónico hospitalario. Se encontraron diferencias significativas en la variable combinada revisita e ingreso, que fue menor en el grupo con seguimiento telefónico por atención primaria (0,8%; p=0,047) y en la mortalidad que fue mayor que en el resto de grupos en el seguimiento telefónico por atención primaria (14,4%; p<0,001).
Análisis univariable de los pacientes dados de alta de urgencias con diagnóstico de neumonía por COVID-19 en función del recurso de seguimiento al alta
| HaD telefónico y presencial(n=109) | HaD telefónico(n=177) | Atención primaria(n=125) | Telefónico hospitalario(n=109) | Valor de p | |
|---|---|---|---|---|---|
| Demográficas | |||||
| Edad (años), media (DE) | 50,3 (15,2) | 49,1 (12,8) | 55,3 (18,5) | 45,5 (10,7) | <0,001 |
| Edad <65 años | 93 (85,3) | 159 (89,8) | 85 (68,0) | 109 (100) | <0,001 |
| Género masculino | 57 (52,3) | 93 (52,5) | 60 (48,0) | 55 (50,5) | 0,872 |
| Comorbilidades, n (%) | |||||
| Hipertensión arterial | 20 (18,3) | 26 (14,7) | 41 (32,8) | 13 (11,9) | <0,001 |
| Diabetes mellitus | 9 (8,3) | 10 (5,7) | 12 (9,6) | 4 (3,7) | 0,265 |
| Enfermedad vascular crónicaa | 9 (8,4) | 1 (0,8) | 12 (9,6) | 2 (0,4) | 0,002 |
| Enfermedad pulmonar crónicab | 19 (17,8) | 20 (11,3) | 19 (15,2) | 1 (0,9) | <0,001 |
| Inmunosupresión | 5 (4,6) | 3 (1,7) | 0 (0,0) | 0 (0,0) | 0,016 |
| Tratamiento con IECA | 10 (9,2) | 14 (7,9) | 17 (13,6) | 9 (8,3) | 0,372 |
| Síntomas, n (%) | |||||
| Inicio de síntomas (días), media (DE) | 7,9 (6,2) | 9,2 (7,4) | 11,7 (8,4) | 9,1 (4,6) | <0,001 |
| Inicio de síntomas hasta Rev30d (días), media (DE)c | 17,0 (9,4) | 14,2 (6,9) | 25,9 (16,6) | 17,2 (9,6) | 0,003 |
| Fiebre | 70 (64,2) | 119 (67,2) | 82 (65,6) | 91 (83,5) | 0,005 |
| Tos | 69 (63,9) | 116 (65,5) | 73 (58,4) | 84 (77,1) | 0,025 |
| Disnea | 45 (41,3) | 52 (29,4) | 69 (55,2) | 42 (38,5) | <0,001 |
| Diarreas | 22 (20,2) | 44 (24,9) | 27 (21,6) | 32 (29,4) | 0,384 |
| Anosmia o ageusia | 17 (15,6) | 38 (21,5) | 14 (11,2) | 33 (30,3) | 0,002 |
| Signos en urgencias, n (%) | |||||
| Temperatura <37,5°C | 96 (88,1) | 152 (86,9) | 81 (74,3) | 89 (81,7) | 0,019 |
| PAS≥100mmHg | 107 (100,0) | 173 (97,7) | 68 (98,6) | 104 (97,2) | 0,404 |
| Frecuencia cardiaca ≤100lpm | 76 (69,7) | 123 (69,5) | 47 (79,7) | 74 (69,2) | 0,460 |
| Frecuencia respiratoria ≤24rpm | 105 (97,2) | 153 (92,7) | 38 (86,4) | 93 (93,0) | 0,105 |
| Saturación basal O2≥94% | 106 (97,2) | 176 (99,4) | 98 (84,5) | 108 (99,1) | <0,001 |
| Hallazgos de laboratorio, n (%) | |||||
| Proteína C reactiva <10mg/l | 57 (52,3) | 64 (36,6) | 54 (46,2) | 28 (25,7) | <0,001 |
| FGe>60ml/min/1,73m2 | 101 (95,3) | 166 (96,0) | 100 (87,0) | 104 (96,3) | 0,007 |
| AST<40UI/l | 100 (91,7) | 139 (84,8) | 71 (63,4) | 74 (70,5) | <0,001 |
| ALT<40UI/l | 91 (83,5) | 131 (76,6) | 78 (68,4) | 65 (61,9) | 0,002 |
| LDH<350UI/l | 105 (98,1) | 151 (96,2) | 14 (12,4) | 93 (95,9) | <0,001 |
| Leucocitos >4.000mm3 | 102 (93,6) | 164 (94,3) | 111 (94,9) | 91 (83,5) | 0,004 |
| Linfocitos >1.200mm3 | 82 (75,2) | 128 (73,6) | 70 (59,8) | 66 (60,6) | 0,009 |
| Plaquetas >150.000mm3 | 95 (87,2) | 159 (91,4) | 101 (86,3) | 95 (87,2) | 0,507 |
| D-dímero <1.000ng/ml | 91 (86,7) | 158 (90,8) | 85 (81,0) | 107 (98,2) | <0,001 |
| Hallazgos radiológicos, n (%) | |||||
| Afectación bilateral | 69 (63,3) | 95 (53,7) | 109 (87,2) | 56 (51,9) | <0,001 |
ALT: alanina aminotransferasa; AST: aspartato aminotransferasa; DE: desviación estándar; FGE: filtrado glomerular estimado; HaD: hospitalización a domicilio; IECA: inhibidores del enzima convertidor de la angiotensina; LDH: lactato deshidrogenasa; lpm: latidos por minuto; PAS: presión arterial sistólica; Rev30d: revisita a los 30 días; rpm: respiraciones por minuto.
Odds ratio cruda y ajustada para las variables resultado de seguimiento tras el alta desde urgencias sin precisar ingreso hospitalario en pacientes con neumonía por COVID-19
| ORc | IC 95% | ORa | IC 95% | |
|---|---|---|---|---|
| Revisita a los 30 días | ||||
| Telefónico atención primaria | referencia | referencia | ||
| Telefónico y presencial HaD | 1,25 | (0,67-2,35) | 0,55 | (0,16-1,87) |
| Telefónico HaD | 0,76 | (0,41-1,39) | 0,43 | (0,12-1,48) |
| Telefónico hospitalario | 0,89 | (0,46-1,73) | 0,39 | (0,11-1,43) |
| Revisita e ingreso a los 30 días | ||||
| Telefónico atención primaria | referencia | referencia | ||
| Telefónico y presencial HaD | 9,82 | (1,21-79,84) | nc | nc |
| Telefónico HaD | 9,83 | (1,27-76,15) | nc | nc |
| Telefónico hospitalario | 11,16 | (1,39-89,57) | nc | nc |
| Mortalidad a los 30 días | ||||
| Telefónico atención primaria | referencia | referencia | ||
| Telefónico y presencial HaD | 0,00 | nc | nc | nc |
| Telefónico HaD | 0,03 | (0,00-0,26) | nc | nc |
| Telefónico hospitalario | 0,06 | (0,01-0,42) | nc | nc |
HaD: hospitalización a domicilio; nc: no calculable debido a que el número de eventos no permite el cálculo de la OR; IC 95%: intervalo de confianza del 95%; ORa: odds ratio ajustada (edad en años, hipertensión arterial, enfermedad vascular crónica, enfermedad pulmonar crónica, inmunosupresión, días desde el inicio de síntomas, presencia de fiebre, tos, disnea, anosmia o ageusia, saturación basal O2≥94%, proteína C reactiva <10mg/l, FGe>60, ALT<40UI/l, AST<40UI/l, LDH<350UI/l, linfocitos >1.200 × mm3, D-dímero <1.000ng/ml, afectación radiológica bilateral); ORc: odds ratio cruda.
Un porcentaje significativo de los pacientes con neumonía COVID-19 puede ser dado de alta directamente desde los SUH sin precisar ingreso hospitalario, facilitando así la gestión de unos recursos sanitarios limitados. Los resultados de nuestro estudio muestran que, cuando se siguen las recomendaciones establecidas, el alta desde urgencias puede ser segura. Estas recomendaciones, que utilizaron en mayor o menor medida los 4 centros participantes en el estudio, fueron realizadas por el Ministerio de Sanidad, a través de un documento coordinado por el Centro de Coordinación de Alertas y Emergencias Sanitarias junto con un comité de expertos16. En dicho documento se establece que podrá darse de alta a un paciente con neumonía si la edad es inferior a 60 años, con Pneumonia Severity Index (PSI) I-II, sin complicaciones radiológicas ni complicaciones analíticas, si no presentan inmunodepresión ni comorbilidad importante (incluida hipertensión y diabetes) siempre que se cumplan los siguientes supuestos: neumonía alveolar unilobar, sin disnea, con saturación de O2 y frecuencia respiratoria normales, cifra de linfocitos >1.200×mm3, transaminasas normales, LDH normal y D-dímero <1.000ng/ml. Estos criterios derivan de los datos analizados en grandes cohortes retrospectivas publicadas en diferentes poblaciones según avanzaba la pandemia13–15.
La inmunosupresión se asoció con una mayor Rev30d a los servicios de urgencias, al igual que en otros registros de nuestro entorno17,18. Esta circunstancia es de especial interés dado que la presencia de inmunodepresión es uno de los motivos para ser más cauto al decidir alta directa a domicilio, siendo criterio de ingreso hospitalario16. Esto es debido a que sabemos que estos pacientes pueden desarrollar con más frecuencia complicaciones asociadas a la COVID-19 como: neumonía bacteriana, distrés respiratorio, insuficiencia cardíaca, miocarditis, enfermedad tromboembólica e insuficiencia multiorgánica. Es por todo ello que cuando se comparan estos pacientes con los pacientes sin inmunosupresión, los primeros presentan una mayor mortalidad21.
En nuestro entorno asistencial existen algunos datos publicados que establecen que los pacientes jóvenes sin comorbilidades pueden ser manejados a nivel ambulatorio con seguridad22. En nuestro estudio vemos que es posible definir un perfil de pacientes que incluso con afectación radiológica bilateral, si cumplen una serie de criterios clínicos y analíticos, pueden ser dados de alta con seguimiento, sin que la mortalidad exceda del 1%. En el grupo que presentó mayor mortalidad vemos que coinciden 2 circunstancias que conviene resaltar. Por un lado, es un grupo con un perfil de mayor gravedad con respecto al resto, y donde las recomendaciones se cumplieron en menor medida. Por otro lado, el impacto de la pandemia durante los meses de marzo y abril en la comunidad autónoma respectiva fue mucho mayor por lo que cabe suponer que la sobrecarga asistencial y la falta de ciertos recursos hospitalarios pudieron influir negativamente en la toma de decisiones adecuadas respecto el ingreso o alta23–25. Datos del estudio ENCOVUR muestran como dicha comunidad fue una de las que presentó mayor déficit en recursos humanos, espacios asistenciales, test para SARS-CoV-2 y mascarillas FPP2-FPP326. Es de destacar que se evidenciaron cierres parciales o totales de centros de salud, se limitó el acceso a los pacientes, se redujo la atención presencial, se paralizó la actividad programada, y se desplazó la actividad mayoritaria a la atención virtual y telefónica. Todo ello asociado a la avalancha de casos sospechosos de COVID-19, a la necesidad de atención habitual del resto de pacientes, en especial aquellos con enfermedades crónicas, a las muchas incertidumbres respecto al COVID-19, las improvisaciones y reorganizaciones provocaron disfunciones en los seguimientos de muchos pacientes en este nivel asistencial27,28. Por otra parte, y pese a todos estas circunstancias, el seguimiento por parte de atención primaria tuvo la capacidad de hacer una correcta contención de la Rev30d, incluso en un grupo de pacientes con parámetros de mayor afectación y peor evolución clínica, que podrían haber generado una mayor Rev30d en los SUH, asumiendo decisiones complejas en pacientes, que probablemente, no fueron tributarios a medidas terapéuticas agresivas.
La Rev30d se registró entre el 15 y el 22% de los casos según los grupos y fue independiente del tipo de seguimiento realizado al alta a pesar de las diferencias en el perfil clínico y en el cumplimiento de las recomendaciones establecidas. Pese a estos resultados en la Rev30d, hemos de tener en cuenta que en otros estudios de pacientes atendidos en los SUH españoles por COVID-19, con o sin neumonía, la revisita descrita fue elevada, llegando al 20,5% a corto plazo, siendo incluso mayor si se tiene en cuenta un seguimiento a más largo plazo18,29. Esto probablemente es debido a diferentes motivos como pueden ser la saturación del sistema sanitario, la persistencia o duración de los síntomas, y la incertidumbre que genera la evolución de la infección en 2 fases diferentes, una primera en relación con la replicación vírica y una segunda, a partir de la semana de evolución, de carácter inflamatorio sistémico, en donde los pacientes presentan un empeoramiento clínico que en ocasiones precisa de ingreso en una UCI12–15. En relación con esta última circunstancia el tiempo de evolución de la infección de nuestra cohorte, desde el inicio de los síntomas hasta la visita en urgencias, fue elevado y superior a la semana, y no tuvo una relación significativa con la Rev30d.
Respecto a la revisita e ingreso a los 30 días cabe destacar que fue menor en la categoría de seguimiento por atención primaria. No pensamos que este resultado esté asociado al dispositivo de seguimiento, sino al perfil clínico del paciente de este grupo, que, como hemos comentado, presentaba una situación clínica de mayor gravedad en el momento del ingreso en urgencias y asociaba una mayor mortalidad, por lo que es plausible pensar que, si el paciente fallece fuera del hospital, no presentará revisita e ingreso a los 30 días de seguimiento.
Nuestro estudio presenta una serie de limitaciones a considerar. Si bien existían unas recomendaciones establecidas para dar de alta a un paciente con neumonía COVID-19 leve, la decisión final dependía del médico de urgencias según su criterio y juicio clínico, por lo tanto, no existe una pauta homogénea en la decisión final. No se ha tenido un grupo control sin ningún tipo de seguimiento al alta para investigar si el seguimiento, independientemente del tipo, se relaciona con mejores resultados. Es obvio que en la situación de incertidumbre existente no sería una buena práctica clínica realizar este tipo de alta sin ningún tipo de seguimiento. Tampoco se han analizado los tratamientos recibidos por estos pacientes, si bien es cierto que ninguno de los tratamientos antivirales utilizados en el inicio de la pandemia finalmente ha demostrado un aumento de la supervivencia, sí que el tratamiento con corticoides pudo haber impactado en la evolución clínica de algunos pacientes dados de alta. Sin embargo, estos estaban indicados en pacientes con insuficiencia respiratoria aguda hipoxémica grave, por lo que consideramos que estos pacientes probablemente no fueron dados de alta y, por tanto, no están incluidos en nuestra serie. Otras situaciones que sabemos pueden influir en la Rev30d como son las condiciones sociales o la presencia de cuidadores adecuados, no han sido analizadas en nuestro estudio. Por último, el hecho de que el grupo de seguimiento con atención primaria presente más eventos mortales tiene impacto en la propia Rev30d, pudiendo ser un sesgo. Pese a todas estas limitaciones, nuestro estudio aporta datos de interés en cuanto a la seguridad y a la calidad del seguimiento al alta. Además, nuestro estudio podría ser el punto de partida para estudios prospectivos que validen un perfil de paciente con neumonía COVID-19 con más afectación con respecto a las recomendaciones previas, y que podría ser dado de alta con seguridad desde el SUH con un seguimiento protocolizado.
En conclusión, el uso de las recomendaciones para definir la presencia de neumonía COVID-19 leve parece adecuado y puede ayudar a una toma de decisiones segura en el alta de estos pacientes desde urgencias, lo cual puede contribuir a reducir la presión asistencial en los SUH y en la hospitalización convencional. Se ha de tener especial cuidado en detectar el estado de inmunosupresión dado que se relaciona con mayor Rev30d. El alta se debe acompañar de un seguimiento presencial o telefónico para asegurar que el paciente sigue una correcta evolución clínica.
FinanciaciónEl presente trabajo no ha recibido ningún tipo de financiación directa o indirecta.
AutoríaTodos los autores han participado en el diseño del estudio y en el reclutamiento de los pacientes. El análisis de datos y la primera versión del manuscrito fue redactada por JJ. Todos los autores revisaron, aportaron y aprobaron la versión final del manuscrito. JJ es el responsable final de la redacción del manuscrito y de la integridad de los datos presentados en el trabajo.
Conflicto de interesesLos autores no reportan ningún conflicto de intereses relacionado con este manuscrito.
Alfons Aguirre Tejedo, Isabel Cirera Lorenzo y Silvia Mínguez Masó (Parc de Salut Mar de Barcelona); Francisco Javier Martín-Sánchez, Adrian Valls Carbó y Juan Gonzalez del Castillo (Hospital Clinico San Carlos de Madrid); Javier Jacob, Arantxa Albert, Carles Ferre, Ferran Llopis, Sebastian Quetlas, Cristina Garcia, Oscar Murillo, Laura Soldevila, Alex Roset, Antoni Haro, Francesc Escrihuela, Samuel Rivera, Eva Benavent, Raul Rigo y Jordi Giol (Hospital Universitari de Bellvitge); Pere Llorens, Begoña Espinosa, Tamara Garcia, Francisca Molina, Sergio Guzmán, Inmaculada Jiménez, Adriana Gil y Oscar Moreno-Pérez (Hospital General de Alicante).