Los eventos adversos (EA) relacionados con la asistencia sanitaria son frecuentes por la propia naturaleza de esta actividad y, por ello, es necesario desarrollar herramientas que permitan detectarlos y prevenir su reaparición. Una de ellas son los sistemas de trigger tools, que son marcadores que permiten identificar EA de manera retrospectiva para su posterior análisis.
ObjetivoEvaluar la utilidad de un sistema de trigger tools en los servicios de Medicina Interna y Cirugía General en un hospital de tercer nivel para detectar EA relacionados con la seguridad del paciente. Los objetivos secundarios son estimar la tasa de EA y la prevalencia de ingresos con EA, estudiar los distintos tipos de EA y valorar el tiempo invertido en la utilización de esta herramienta.
Material y métodoEstudio descriptivo retrospectivo en pacientes ingresados en los servicios de hospitalización de Medicina Interna y Cirugía General dados de alta en 2016. Los criterios de inclusión fueron la estancia superior a 24 h y la presencia de la historia clínica completa del episodio estudiado. Quedaron excluidos los pacientes ingresados en unidades de corta estancia. Se diseñó un cuestionario de verificación que recogía las variables de interés y el EA asociado.
ResultadosSe seleccionó a 118 pacientes de Medicina Interna y a 115 de Cirugía General. Se detectó la presencia de al menos un trigger en 86 pacientes de Medicina Interna (72,9%) y en 56 de Cirugía General (48,7%). De ellos, 13 se asociaron a la presencia de un EA en Medicina Interna (15,1%) y 34 en Cirugía General (60,7%). Se encontraron 7 EA no detectados mediante triggers, 4 de ellos en Medicina Interna. La mediana de triggers detectados en cada paciente fue de 1,5 (RIC p25-p75: 1-2,5) en Medicina Interna y de 2 (RIC p25-p75: 1-4) en Cirugía General. En total, se detectaron 262 triggers positivos, de los cuales 157 correspondían a Medicina Interna, la mayoría de ellos relacionados con el ingreso precoz en Urgencias tras el alta. La mayoría de los EA detectados requirieron de reingreso o prolongación de la hospitalización.
ConclusionesLos sistemas de trigger tools resultan útiles para la detección y caracterización de EA, lo que posibilita su análisis y la implementación de medidas de mejora.
Adverse events (AE) related to health care are frequent due to the nature of this activity, and for this reason, it is necessary to develop methods to detect them and prevent their recurrence. One of these methods uses what are called trigger tools, which are markers that allow AE to be identified retrospectively for subsequent analysis.
ObjectivesTo evaluate the usefulness of a trigger tools system to detect AE related to patient safety in Internal Medicine and General Surgery units of a tertiary referral hospital. As secondary objectives, measurements were made of the rate of AE, its prevalence in admissions, as well as a description of the different types of AE, and to evaluate the time spent using this tool.
Material and methodsA retrospective descriptive study of patients admitted to the units of Internal Medicine and General Surgery and discharged during 2016. Inclusion criteria were hospital stay over 24h and the presence of a complete clinical record of the studied acute episode. Patients admitted to short-stay units were excluded. A verification questionnaire was designed to registry key study variables and associated AE.
ResultsThe study included 118 patients from Internal Medicine and 115 from General Surgery. The presence of at least one trigger was detected in 86 (72.9%) Internal Medicine and 56 (48.7%) General Surgery patients. Of these, 13 (15.1%) were associated with the presence of an AE in Internal Medicine and 34 (60.7%) in General Surgery. The trigger tool system failed to detect 7 AE, 4 of them in Internal Medicine. The median of triggers identified in each patient was 1.5 (IQR p25-p75: 1-2.5) in Internal Medicine and 2 (IQR p25-p75: 1-4) in General Surgery. In total, 262 positive triggers were detected, of which 157 corresponded to Internal Medicine, most of them related to early emergency re-admission after discharge. Most of the identified AEs required re-hospitalisation or extending the length of stay.
ConclusionsTrigger tools systems are useful for the detection and characterisation of AE, which helps to analyse and implement improvement measures.
Los eventos adversos (EA) relacionados con la asistencia sanitaria son una realidad en la práctica diaria por la creciente complejidad de los métodos de diagnóstico, tratamiento y cuidados que, aunque permiten obtener mejores resultados, pueden condicionar un aumento en la aparición de eventos no deseables ligados a esta (EA de medicamentos, infecciones relacionadas con la asistencia sanitaria o errores diagnósticos, entre otros) con el consiguiente aumento de la morbilidad, mortalidad y costes sanitarios1-3. Para llegar a una práctica clínica segura, es necesario lograr 3objetivos: identificar los procedimientos más seguros y no por ello menos eficaces, aplicarlos cuando sea realmente necesario y hacerlo de manera correcta4. Las herramientas para lograr una atención segura de los pacientes se pueden clasificar en proactivas (encaminadas a la detección de un riesgo antes de que ocurra) o reactivas (destinadas a la detección y análisis de incidentes y EA que hayan sucedido, para minimizar su reaparición). Dentro de estas últimas, la metodología puede ser prospectiva (vigilancia a lo largo de la estancia en el hospital), transversal (mediante estudios de corte) o retrospectiva (revisión de historias clínicas de episodios pasados). Aun siendo todas de utilidad parecida, las retrospectivas son más fáciles de implementar sin un aumento significativo de la carga asistencial5. Una de las herramientas que ha demostrado mayor utilidad para la identificación de EA es el sistema de evaluación de trigger tools, basado en un conjunto de marcadores bien establecidos que permiten detectar posibles EA que hayan ocurrido a un paciente. El objetivo principal de los sistemas de evaluación mediante triggers es estimar la tasa de ocurrencia o la prevalencia de los EA para, de este modo, ayudar a establecer un compromiso con las instituciones para evitar o minimizar su reaparición en un futuro, así como de monitorizar los cambios en el tiempo. El Instituto para la Mejora en la Atención Sanitaria (IHI) de EE. UU. creó el IHI Global Trigger Tool (GTT) tras más de 10 años de investigación y mejoras para su uso en cualquier ámbito o servicio de un hospital general6. Este instrumento ha sido estudiado y reproducido en muchos países, incluido España7-11.
El objetivo principal de este estudio es evaluar la utilidad del sistema GTT del IHI adaptado en los servicios de Medicina Interna y Cirugía General del Hospital General Universitario Gregorio Marañón (HGUGM) para la detección de EA relacionados con la seguridad del paciente. Como objetivos secundarios se plantea:
- -
Estimar la tasa de EA, densidad de incidencia y la prevalencia de ingresos con EA.
- -
Caracterizar los distintos tipos de EA ocurridos en los servicios analizados, su gravedad y la frecuencia de los triggers más frecuentes.
- -
Valorar la cantidad de tiempo invertido en la aplicación de la herramienta para detectar EA.
Se diseñó un estudio descriptivo retrospectivo transversal con pacientes dados de alta de los servicios de hospitalización de Medicina Interna y Cirugía General del HGUGM a lo largo de 2016 a partir del CMBD.
El tamaño muestral se estimó teniendo en cuenta el número de altas hospitalarias del período, con una incidencia de EA estimada previa del 8,4%, según resultados del estudio ENEAS 200512, y con un nivel de confianza del 95%. El resultado fue de 118 altas en Medicina Interna y 115 altas en Cirugía General. Este cálculo se realizó utilizando el programa CDC EpiInfo l® v 5:2014 para Android (Centers for Disease Control and Prevention, Georgia, EE. UU.). La selección muestral se realizó mediante un procedimiento de muestreo aleatorizado simple.
Se incluyó a los pacientes dados de alta en el período de estudio que cumplían los siguientes criterios: a) estancia superior a 24 h; b) historia clínica completa (electrónica o en papel) de ese episodio, incluyendo notas médicas y de enfermería, hoja de quirófano, informes de alta médicos y de enfermería, resultados analíticos, microbiológicos y de imagen. Se excluyó a los pacientes que habían permanecido ingresados en unidades de corta estancia de los servicios estudiados.
Se realizó una revisión bibliográfica para conocer los sistemas de trigger tools vigentes en diferentes organizaciones y, tras valorar su posible adaptación al entorno del HGUGM, se optó por adoptar como sistema de detección de eventos adversos el GTT del IHI6 modificado. Se diseñó un cuestionario de verificación en el que se recogieron las variables de interés y el EA con el que estuvieran relacionadas en caso de ser detectadas en las historias clínicas de los pacientes. Se definió el EA según el IHI como cualquier lesión física involuntaria resultado de una atención médica o a la que se haya contribuido con ella, que requiera supervisión, tratamiento u hospitalización adicional, o que ocasione la muerte. El resto de las variables recogidas como triggers están definidas en el manual del IHI GTT13. Cada EA se calificó según su gravedad, acorde con la adaptación de la escala del National Coordinating Council for Medication Error Reporting and Prevention (NCCMERP), en las siguientes categorías: a) el EA ha contribuido o causado un daño temporal al paciente que ha requerido de intervención quirúrgica (categoría E); b) el EA ha contribuido o causado un daño temporal al paciente que ha requerido reingreso o prolongación de la hospitalización (categoría F); c) el EA ha contribuido o causado un daño permanente al paciente (categoría G); d) el paciente ha requerido de una intervención quirúrgica para salvar su vida (categoría H) y e) el EA ha contribuido o derivado en el fallecimiento del paciente (categoría I).
En caso de no detectarse ningún trigger, se revisó igualmente la historia clínica del paciente en busca de algún EA que no hubiera podido ser identificado por la herramienta para valorar su capacidad de detección.
Tres médicos se encargaron de la revisión, uno de los cuales actuó como consultor en caso de dudas o desacuerdo en la aplicación de la herramienta. Se realizó un pilotaje de revisión por pares de un número equivalente al 10% del total de la muestra, con el que se obtuvo también información sobre la facilidad para la identificación de las variables descritas en la documentación clínica y del tiempo invertido en la revisión de la historia clínica de cada paciente, tanto con identificación de algún trigger (trigger positivo) al buscar todos los triggers seleccionados, como cuando no se encontraba ningún trigger (trigger negativo). Sirvió además como entrenamiento del equipo encargado de la revisión de historias clínicas de acuerdo con la metodología GTT del IHI. Tanto en el pilotaje como durante el resto del estudio se aplicó la metodología IHI GTT, pero sin límite de tiempo. Tampoco se midió el tiempo de la revisión completa de historias clínicas sin triggers identificadas después del pilotaje.
Se calculó la sensibilidad, especificidad, valor predictivo positivo, valor predictivo negativo, cociente de probabilidad positivo y cociente de probabilidad negativo de esta herramienta con intervalos de confianza del 95%. Para ello se tomó como patrón oro la revisión completa del alta que se realizó tanto para los ingresos con trigger positivo como para los ingresos con trigger negativo. También se calcularon porcentajes para proporciones y medias con desviaciones estándar (DE) o medianas con rangos intercuartílicos (RIC) para variables continuas. Se usó el programa Excel® de Microsoft (Hewlett-Packard Company, California, EE. UU.) para la recogida de variables y el paquete estadístico SPSS® para Windows v. 18 (IBM, Nueva York, EE. UU.) para el análisis estadístico.
Todos los datos registrados a partir de la revisión de historias clínicas fueron anonimizados en la base de datos, de tal manera que la identidad del paciente quedaba definitivamente desligada de los datos de carácter personal, según lo dispuesto en la Ley Orgánica 15/1999 de 13 de diciembre, de protección de datos, y en la Ley 14/2007 de 3 de julio, de investigación biomédica. Se remitió el proyecto para su aprobación al Comité de Ética de la Investigación del HGUGM, con número de expediente TGT_01.2018.
ResultadosSe seleccionaron 294 historias clínicas: 140 correspondientes al Servicio de Medicina Interna, de las cuales 118 cumplieron los criterios de inclusión, y 154 del Servicio de Cirugía General, de las cuales 115 cumplieron los criterios de inclusión. La mediana del tiempo de revisión de las historias para la detección de triggers fue de 20 min (RIC p25-p75: 15 a 25) y el de revisión adicional en caso de no encontrarse triggers presentes fue de 18,5 min (RIC p25-p75: 9,8-30) durante la fase de pilotaje en 14 primeros episodios en Medicina Interna y 12 primeros episodios en Cirugía General.
Si atendemos a las características de la muestra, los pacientes de sexo masculino fueron 52 en Medicina Interna (44,1%) y 60 en Cirugía General (52,2%); la mediana de edad en Medicina Interna fue de 75,5 años (RIC 69-85) y de 67,9 años en Cirugía General (RIC 56,5-75,4). La estancia en Medicina Interna fue de 7 días (RIC 4-10,2) y de 4 días (RIC 2-10) en Cirugía General.
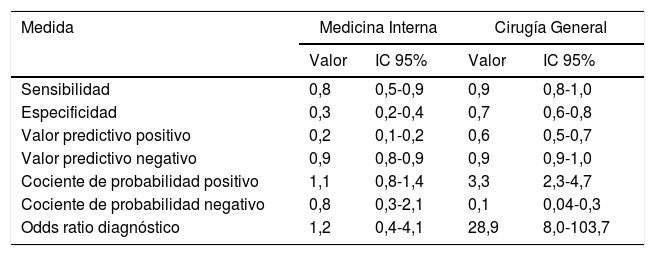
Medicina InternaSe detectó la presencia de al menos un trigger en 86 de los 118 pacientes revisados (72,9%); de todas las historias con al menos un trigger presente, en 13 casos se ha detectado la presencia de un EA (15,1%). Se hallaron, además, 4 EA no detectados mediante triggers; por tanto, la prevalencia global de EA fue del 14,4%. La rentabilidad diagnóstica del sistema trigger tools empleado se muestra en la tabla 1.
Rentabilidad diagnóstica del sistema de trigger tools empleado
| Medida | Medicina Interna | Cirugía General | ||
|---|---|---|---|---|
| Valor | IC 95% | Valor | IC 95% | |
| Sensibilidad | 0,8 | 0,5-0,9 | 0,9 | 0,8-1,0 |
| Especificidad | 0,3 | 0,2-0,4 | 0,7 | 0,6-0,8 |
| Valor predictivo positivo | 0,2 | 0,1-0,2 | 0,6 | 0,5-0,7 |
| Valor predictivo negativo | 0,9 | 0,8-0,9 | 0,9 | 0,9-1,0 |
| Cociente de probabilidad positivo | 1,1 | 0,8-1,4 | 3,3 | 2,3-4,7 |
| Cociente de probabilidad negativo | 0,8 | 0,3-2,1 | 0,1 | 0,04-0,3 |
| Odds ratio diagnóstico | 1,2 | 0,4-4,1 | 28,9 | 8,0-103,7 |
La tasa de EA por 1.000 pacientes/día fue de 13,1 para los EA hallados con el GTT y de 17,2 para los EA identificados con la revisión completa de todas las historias clínicas (trigger positivo o negativo). La prevalencia de estancias hospitalarias con EA fue del 11% para los EA hallados con el GTT y del 14,4% para los EA identificados con la revisión completa de todas las historias clínicas (trigger positivo o negativo).
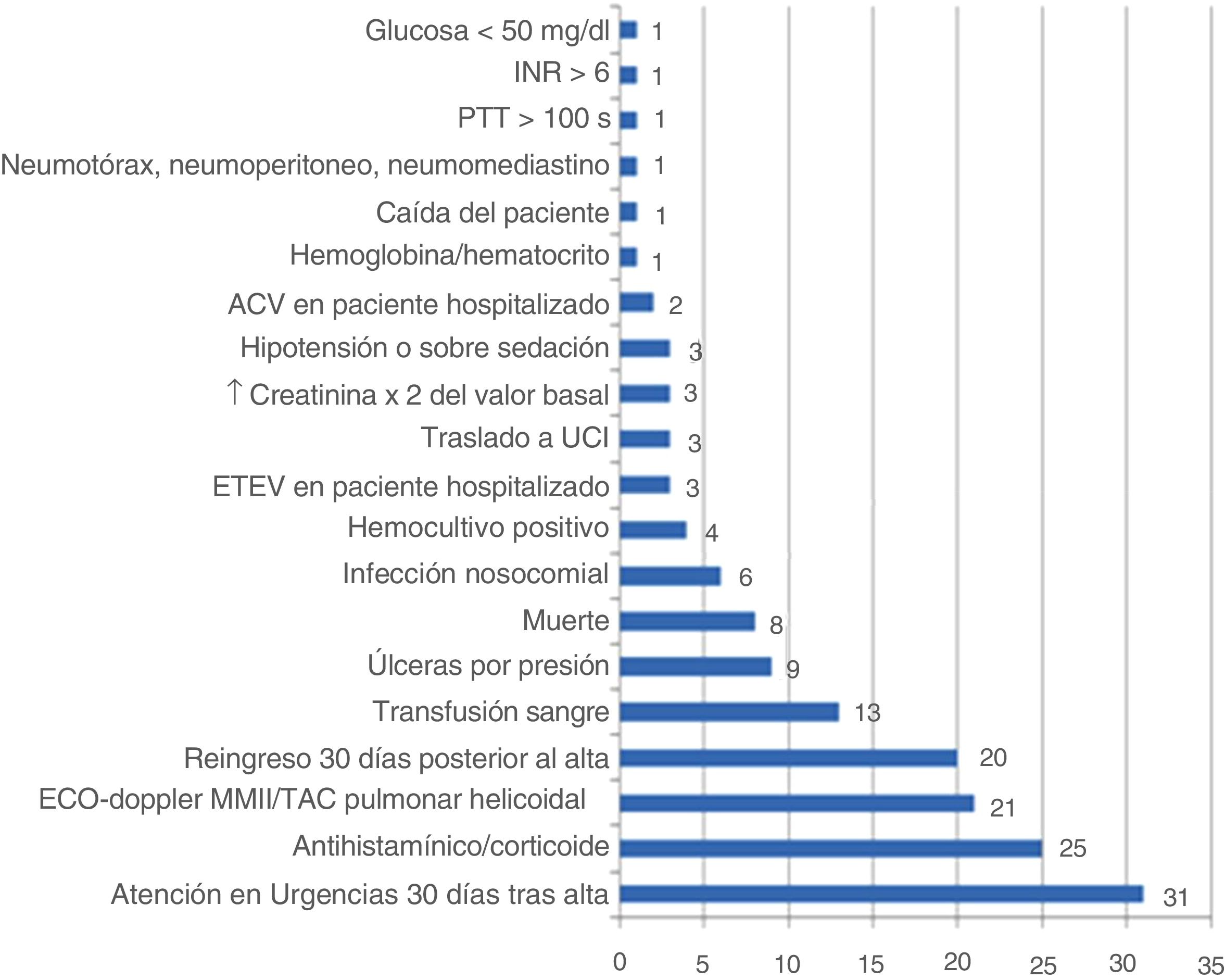
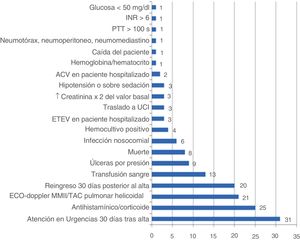
En los ingresos en los que se detectaron triggers, su número osciló entre 1 y 5 (mediana 1,5; RIC p25-p75: 1-2,5). En total se detectaron 157 triggers positivos distribuidos como se refleja en la figura 1.
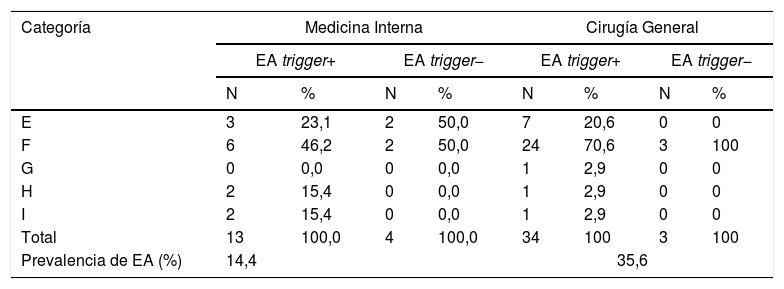
En los casos en que se encontraron EA no asociados a la detección de trigger, estos se distribuyeron como sigue: un caso de flebitis, un caso de neumonía nosocomial y 2casos de reagudización de insuficiencia renal crónica. La gravedad de todos los EA detectados se expone en la tabla 2.
Clasificación de severidad de los eventos adversos según el National Coordinating Council for Medication Error Reporting and Prevention (NCCMERP)
| Categoría | Medicina Interna | Cirugía General | ||||||
|---|---|---|---|---|---|---|---|---|
| EA trigger+ | EA trigger− | EA trigger+ | EA trigger− | |||||
| N | % | N | % | N | % | N | % | |
| E | 3 | 23,1 | 2 | 50,0 | 7 | 20,6 | 0 | 0 |
| F | 6 | 46,2 | 2 | 50,0 | 24 | 70,6 | 3 | 100 |
| G | 0 | 0,0 | 0 | 0,0 | 1 | 2,9 | 0 | 0 |
| H | 2 | 15,4 | 0 | 0,0 | 1 | 2,9 | 0 | 0 |
| I | 2 | 15,4 | 0 | 0,0 | 1 | 2,9 | 0 | 0 |
| Total | 13 | 100,0 | 4 | 100,0 | 34 | 100 | 3 | 100 |
| Prevalencia de EA (%) | 14,4 | 35,6 | ||||||
Se detectó la presencia de al menos un trigger en 56 de los 115 pacientes revisados (48,7%). De todas las historias con al menos un trigger presente, en 34 casos se ha detectado la presencia de un EA (60,7%). Se hallaron además 3 EA no detectados mediante triggers; por tanto, la prevalencia global de EA fue del 35,6%. La rentabilidad diagnóstica del sistema trigger tool empleado se muestra en la tabla 2.
La tasa de EA por 1.000 pacientes/día fue de 39,1 para los EA hallados con el GTT y de 42,6 para los EA identificados con la revisión completa de todas las historias clínicas (trigger positivo o negativo). La prevalencia de ingresos con EA fue del 29,6% para los EA hallados con el GTT y del 32,2% para los EA identificados con la revisión completa de todas las historias clínicas (trigger positivo o negativo).
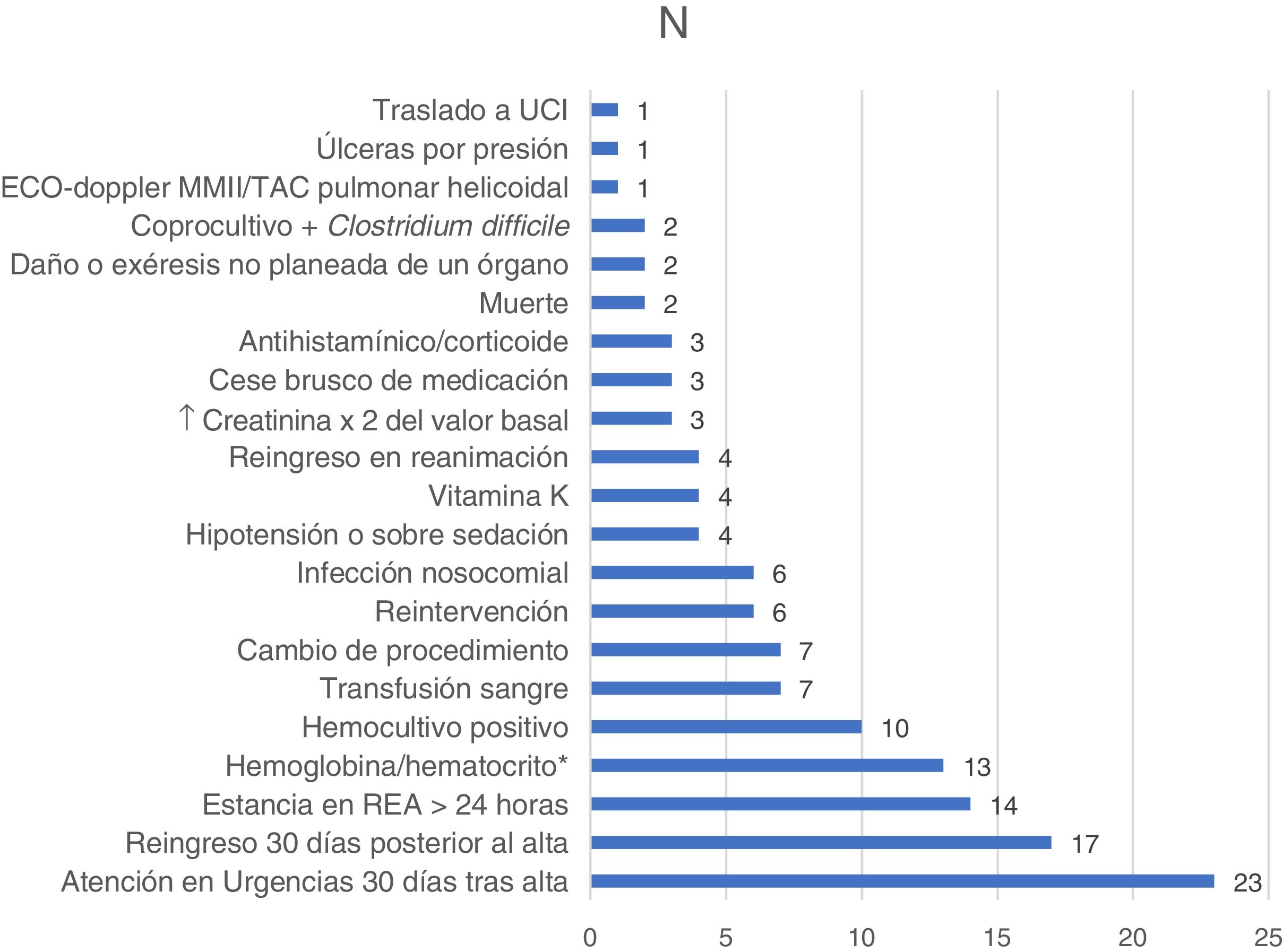
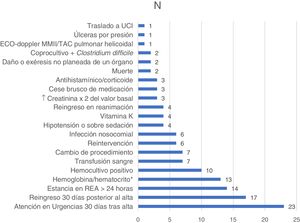
En los ingresos en los que se detectaron triggers, su número osciló entre 1 y 7 (mediana 2; RIC p25-p75: 1-4). En total se detectaron 133 triggers positivos distribuidos como se refleja en la figura 2. No se detectó ningún ingreso con más de un EA entre las historias estudiadas.
En los casos en que se encontraron EA no asociados a la detección de triggers, estos se distribuyeron como sigue: un caso de deprivación de mórficos, un caso de hipopotasemia por diuréticos y un caso de bradicardia medicamentosa. La gravedad de todos los EA detectados se expone en la tabla 2.
DiscusiónLa identificación de los EA relacionados con la seguridad del paciente forma parte de un plan integrado de seguridad del paciente y gestión de riesgos14-17. La herramienta más utilizada son los sistemas de notificación voluntaria, que detectan solo un 3-31% de los eventos acaecidos, en función de la cultura de seguridad que exista en la organización7,18-20. Existen alternativas como los sistemas de trigger tools, que proporcionan pistas sobre un posible EA de forma sencilla y relativamente rápida (en especial desde la incorporación de programas de gestión de la historia clínica electrónica), sin necesidad de analizar todos los documentos de la historia del paciente; además, sirven para evaluar los cambios implementados en materia de seguridad en una institución, no precisan una inversión importante, pueden modificarse para adaptarse a las necesidades de cada institución o servicio y permiten agregar, eliminar o modificar triggers de acuerdo con su utilidad o particularidades en las instituciones10. El GTT del IHI es unos de los más conocidos y utilizados, que además dispone de una escala para valorar el grado del daño producido al paciente6,21. Como limitación, esta herramienta requiere de un entrenamiento previo de los revisores y no permite la comparación entre instituciones. Estos revisores deben trabajar con el personal sanitario de los servicios implicados para potenciar su rendimiento, fomentar la cultura de seguridad, aumentar la aceptación de estas herramientas y monitorizar mejor los cambios en el tiempo, manteniendo esta práctica como parte del trabajo asistencial del servicio u hospital.
Se ha observado que la herramienta resulta útil para la detección de EA, con una sensibilidad del GTT del IHI modificado relativamente alta: 0,8 para Medicina Interna y 0,9 para Cirugía General, lo que se considera adecuado para un sistema de cribado. Estos resultados concuerdan con la literatura revisada21. Por el contrario, la especificidad es baja: 0,3 en Medicina Interna y 0,7 en Cirugía General, algo que en estudios previos se ha atribuido al elevado número de triggers utilizados6. También sus resultados en cociente de probabilidad positivo y negativo son muy bajos. Los resultados de los valores predictivos positivos y negativos se asemejan a los de Guzmán et al. (0,4 y 0,9%, respectivamente)8, aunque somos conscientes de lo imprecisas que son estas comparativas debido a que varían mucho con las prevalencias de la poblaciones estudiadas22,23.
La tasa de eventos hallados con la herramienta por 1.000 pacientes/día fue de 13,1 en Medicina Interna, por debajo de los hallados en estudios previos8,11,21. La prevalencia detectada de EA ha sido de 14,4% en Medicina Interna, algo baja comparada con la prevalencia de 35,4% de Guzmán-Ruiz8, pero dentro del amplio rango de 6,1 a 74% identificado por otras publicaciones21. Las diferencias en cuanto a la prevalencia de EA halladas entre los diferentes estudios probablemente sean debidas a las diferencias en la población de referencia sobre la que se ha aplicado la herramienta, bien porque se trate de pacientes que no estén ingresados en Medicina Interna exclusivamente8, o bien por las diferencias entre las instituciones7-9. La prevalencia en Cirugía General fue de 35,6%, muy similar al resultado de 36,8% de Pérez Zapata, realizado en un hospital muy semejante al nuestro9, y algo alta comparada con prevalencias de 14 a 28% de otras publicaciones21. En cualquier caso, cabe precisar que el IHI establece que el objetivo principal del GTT no es estimar la verdadera prevalencia o tasas de eventos adversos en una institución o servicio, sino monitorizar sus cambios, por lo que recomienda no comparar estos datos con otros hospitales o instituciones6.
En general, hemos observado que existe una notable diferencia entre los servicios estudiados. Creemos que la rentabilidad en la detección de EA del sistema de trigger tools ha sido mayor en el Servicio de Cirugía General que en el de Medicina Interna, dado que a mayor invasividad de procedimientos diagnóstico-terapéuticos en los pacientes quirúrgicos, mayor es la probabilidad de presentar EA24,25, sobre todo los EA moderados a graves12.
Otra utilidad del GTT del IHI es clasificar el daño. En nuestro estudio, hemos visto que la mayor parte de los EA detectados han causado daños menos graves a los pacientes, con aumento en los días de estancia o reingreso a corto plazo, seguidos de aquellos que han causado un daño temporal que ha obligado a intervenir quirúrgicamente a los pacientes afectados11. La herramienta ha detectado todos los casos de EA de categorías G, H e I, por lo que resulta especialmente rentable para identificar EA graves. Los triggers más detectados en ambos servicios han sido los referidos a reingresos tempranos o a atención en los Servicios de Urgencias.
El IHI recomienda emplear no más de 20 min en la revisión de cada historia clínica, aunque no se termine de buscar todos los triggers, para garantizar un uso práctico, aceptable y asumible de este instrumento por los hospitales y sus servicios clínicos13. En cuanto al tiempo de revisión de cada historia, en nuestro estudio mediante el uso de triggers durante el pilotaje ha sido de aproximadamente 20 min, lo que hace factible la recomendación general del IHI GTT for Measuring Adverse Events13, aunque es superior al de otros estudios realizados en instituciones sanitarias con todos los documentos de la historia clínica disponibles en formato digital9,21.
Las limitaciones de este estudio son, principalmente, la falta de acceso en formato digital a todos los documentos, puesto que el estudio se realizó antes de la incorporación de la historia clínica electrónica en nuestro hospital, lo que ocasionó una demora en la búsqueda de triggers más allá de los 20 min por episodio recomendados al tratar de ver la utilidad y factibilidad de todo el instrumento. Se debe tener en cuenta que, con independencia del formato en que se recojan los documentos que componen la historia clínica de los pacientes, la calidad del registro de información depende de múltiples profesionales y no siempre van a tener la calidad deseada, lo que derivará de forma directa en una capacidad de detección de triggers diferente. Por ello, muchos autores recomiendan utilizarlo en combinación con otros sistemas de detección y otras medidas para la seguridad del paciente21.
Como conclusión, este tipo de herramientas ayudan a trabajar por unas instituciones sanitarias más seguras, permiten generar cambios e implementar objetivos y planes de mejora que disminuyan la aparición de EA potencialmente evitables.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.