Analizar la efectividad de medidas correctoras implantadas tras el análisis de notificaciones de incidentes de seguridad en una unidad de urgencias pediátricas.
Material y métodosEstudio cuasiexperimental, prospectivo y unicéntrico, realizado entre 2015 y 2017. En una primera fase se analizaron los incidentes notificados durante un año, posteriormente se implantaron medidas correctoras para 5 tipos de incidentes concretos, y finalmente se compararon estos incidentes con los notificados en los 12 meses posteriores a la aplicación de estas medidas. Los resultados se expresaron en forma de riesgo relativo y reducción relativa del riesgo.
ResultadosEntre enero de 2015 y diciembre de 2017 se notificaron 1.587 incidentes de seguridad (0,9% de las urgencias atendidas). Tras la aplicación de las medidas correctoras, disminuyeron todos los tipos de incidentes analizados: los incidentes relacionados con identificación de pacientes se redujeron un 60,9% (RR 0,39 IC95% 0,25-0,60) y los relacionados con la comunicación entre profesionales un 74,5% (RR 0,25, IC95% 0,12-0,55). Los incidentes relacionados con sedoanalgesia desaparecieron completamente. No se observó una reducción estadísticamente significativa en los relacionados con asignación de triage y con procedimientos de rehidratación intravenosa rápida.
ConclusionesLa implantación de acciones de mejora derivadas del análisis de incidentes de notificación voluntaria es una estrategia efectiva para mejorar la seguridad del paciente, reduciendo el número de incidentes de seguridad.
To analyse the effectiveness of corrective measures arising from the analysis of safety incident notifications in the Paediatric Emergency Unit.
MethodsA quasi-experimental, prospective, and single-centre study was carried out between 2015 and 2018. In the first phase, incidents notified throughout one year were analysed. Corrective measures were then implemented for 5 specific kinds of incidents. These incidents were finally compared to those notified within 12 months after the implementation of those measures. Results were expressed as relative risk and relative risk reduction.
ResultsA total of 1587 safety incidents were notified (0.9% of patients treated) between January 2015 and December 2017. After implementation of corrective measures, there was a decrease in all kinds of incidents notifications analysed. The incidents related to patient identification were reduced by 60.9% (RR 0.39, 95% CI; 0.25-0.60), and those regarding communication between professionals were reduced by 74.5% (RR 0.25, 95% CI; 0.12-0.55). Incidents related to sedation and analgesic procedures totally disappeared. No significant reduction was found in incidents concerning the triage system, or in those related to rapid intravenous rehydration procedures.
ConclusionsThe implementation of improvement actions arising from the analysis of voluntary notification of incidents is an effective strategy to improve patient effective strategy to improve.
La seguridad del paciente es un componente esencial de la calidad asistencial y, cada vez más, un objetivo prioritario en el mundo sanitario. La Organización Mundial de la Salud define seguridad del paciente como ausencia de daño, real o potencial, relacionado con los servicios de salud y la reconoce como un serio problema de salud pública, cuya falta de atención conlleva un aumento de la morbimortalidad, e impacta en la calidad de vida de los pacientes1.
Uno de los pasos importantes para avanzar en la seguridad del paciente es potenciar la llamada cultura de seguridad, que se define como el producto, tanto individual como colectivo, de los valores, las actitudes, las percepciones, las competencias y los patrones de comportamiento que determinan el compromiso, el estilo y la competencia de la salud y de la gestión de la seguridad de una organización1. Las organizaciones con una cultura de la seguridad positiva se caracterizan por unas comunicaciones basadas en la confianza mutua, unas percepciones con respecto a la importancia de la sanidad compartidas y la confianza en la efectividad de las medidas preventivas.
Para alcanzar el objetivo de avanzar en esta cultura de seguridad es de gran importancia que se produzca un cambio de mentalidad, para no culpabilizar al individuo ante los errores sino considerar estos como oportunidades para mejorar el sistema y prevenir daños2. Tanto el National Quality Forum como la Organización Mundial de la Salud consideran la cultura de seguridad como un indicador estructural básico que favorece la implementación de buenas prácticas clínicas e, incluso, la utilización efectiva de otras estrategias, como la notificación de incidentes y aprendizaje con los problemas3.
Pese al reconocimiento de su importancia, la evaluación del nivel de cultura de seguridad aún no es habitual en muchos ámbitos y poco se conoce de los factores asociados a este componente de la psicología de las organizaciones de salud y los aspectos claves que deben ser priorizados para su mejora.
Un instrumento útil para la evaluación y seguimiento de la cultura de seguridad es la monitorización de la notificación de incidentes de seguridad, su análisis y el retorno de la información para aplicar medidas que mejoren el sistema. Los sistemas de notificación pueden ser externos o internos y obligatorios o voluntarios4, y un sistema de notificación ideal debe ser no punitivo, confidencial, independiente, analizado por expertos y orientado a sistemas5. Aunque sigue siendo objeto de controversia, en los últimos años los programas de notificación voluntaria se han erigido como los más frecuentes al proporcionar mayor calidad y cantidad de información que los obligatorios6. Mediante estas notificaciones podemos conocer qué efectos adversos están ocurriendo en nuestro Servicio, analizar sus causas y trabajar sobre ellas, pero también monitorizar a lo largo del tiempo la evolución y el impacto de los cambios llevados a cabo sobre los mismos, evaluando permanentemente la seguridad en nuestro medio e intentando con todo ello mantener una cultura de seguridad del paciente.
Las características de las unidades de Urgencias, con gran presión asistencial, diferentes grados de experiencia entre los médicos y cansancio acumulado a lo largo de los turnos, y especialmente de las pediátricas, con pacientes más sensibles a efectos adversos y elementos complejos como el cálculo de dosis, las convierten en lugares con una elevada tasa de errores7–9, pero también suponen una oportunidad muy importante para desarrollar estrategias dirigidas a alcanzar una cultura de seguridad arraigada en los profesionales que minimice la aparición de eventos adversos en el entorno sanitario.
Para ello debemos conocer la situación de nuestra unidad en cuanto a notificación de incidentes y cultura de seguridad, para planificar y priorizar acciones de mejora, repitiendo periódicamente este análisis midiendo el impacto de dichas acciones y replantear estrategias.
El objetivo del trabajo fue analizar el impacto que tiene una serie de medidas correctoras implantadas tras el análisis de incidentes de seguridad en el número y tipo de estas notificaciones en la unidad de Urgencias Pediátricas.
Material y métodosEstudio prospectivo cuasiexperimental de un solo brazo realizado entre 2015 y 2017 en la sección de Urgencias Pediátricas de un hospital de tercer nivel, con un volumen de 55.000 visitas anuales de pacientes de entre 0 y 16 años. En esta unidad, aunque la implicación en la seguridad del paciente es global, existe la figura de los referentes de seguridad: dos enfermeras y un médico adjunto que están formados en gestión de riesgos y mantienen una comunicación continua con la Unidad Funcional de Gestión de Riesgos del hospital. Además de diseñar y poner en marcha medidas de mejora y programas de formación para otros profesionales, son los encargados de coordinar los briefings de seguridad, en los que cada mañana se exponen los incidentes ocurridos durante la jornada laboral anterior.
El proyecto fue aprobado por el Comité Ético de Investigación Clínica del centro hospitalario. El estudio se programó en tres fases: análisis de la situación y detección de problemas, implantación de medidas correctoras y evaluación del impacto de las mismas.
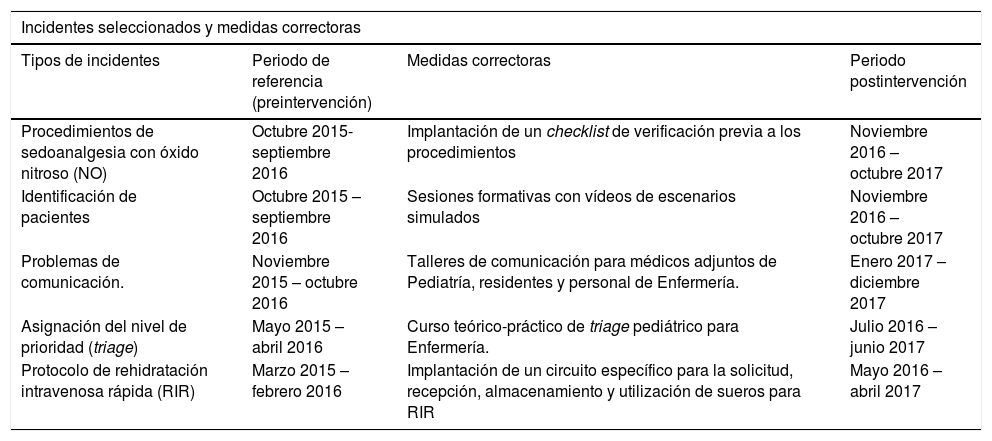
1. Fase de análisis de problemas, y fase preintervención: los referentes de seguridad del servicio evaluaron los incidentes de seguridad notificados en la unidad desde enero a diciembre de 2015. Se excluyeron aquellas notificaciones que no correspondieran a incidentes de seguridad, y aquellas que correspondieran a notificaciones duplicadas del mismo incidente. Los incidentes son divididos de manera rutinaria en diferentes categorías, a efectos de clasificación: comunicación, equipamiento, identificación de pacientes, informática/sistemas de información, laboratorio, medicación, personal, y otros. Se realizó un análisis de todos los incidentes recogidos y se priorizaron cinco tipos concretos de incidentes sobre los que establecer medidas correctivas: comunicación, identificación de pacientes, triage, y sedoanalgesia y rehidratación intravenosa rápida (estos dos últimos, pertenecientes al apartado «medicación» de la clasificación rutinaria). Estos incidentes seleccionados debían cumplir dos premisas: (i) que por su frecuencia o gravedad pudieran tener un impacto significativo en el paciente, y (ii) que la implantación de las medidas fuera factible y dependiera de la propia sección. Para el análisis comparativo posterior, se definió como periodo preintervención a los 12 meses anteriores a la implantación de la medida correctiva.
2. Fase de intervención: los referentes de seguridad del servicio llevaron a cabo el despliegue e implantación de las medidas correctoras priorizadas tras el análisis de los incidentes. Las intervenciones se llevaron a cabo a lo largo del año 2016 y tuvieron lugar en momentos diferentes y con duración variable, para optimizar su asimilación por parte del equipo. Se realizaron intervenciones sobre tres categorías profesionales: médicos, enfermeros y auxiliares de enfermería, logrando una cobertura en cada una de las medidas mayor del 80% de los profesionales implicados. Las intervenciones realizadas según el tipo de incidente y su cronología aparecen en la tabla 1.
Incidentes y medidas correctoras priorizados por los referentes de seguridad de la sección. El periodo preintervención corresponde a los doce meses inmediatamente anteriores a la introducción de cada medida correctora, y el postintervención a los doce inmediatamente posteriores
| Incidentes seleccionados y medidas correctoras | |||
|---|---|---|---|
| Tipos de incidentes | Periodo de referencia (preintervención) | Medidas correctoras | Periodo postintervención |
| Procedimientos de sedoanalgesia con óxido nitroso (NO) | Octubre 2015-septiembre 2016 | Implantación de un checklist de verificación previa a los procedimientos | Noviembre 2016 – octubre 2017 |
| Identificación de pacientes | Octubre 2015 – septiembre 2016 | Sesiones formativas con vídeos de escenarios simulados | Noviembre 2016 – octubre 2017 |
| Problemas de comunicación. | Noviembre 2015 – octubre 2016 | Talleres de comunicación para médicos adjuntos de Pediatría, residentes y personal de Enfermería. | Enero 2017 – diciembre 2017 |
| Asignación del nivel de prioridad (triage) | Mayo 2015 – abril 2016 | Curso teórico-práctico de triage pediátrico para Enfermería. | Julio 2016 –junio 2017 |
| Protocolo de rehidratación intravenosa rápida (RIR) | Marzo 2015 – febrero 2016 | Implantación de un circuito específico para la solicitud, recepción, almacenamiento y utilización de sueros para RIR | Mayo 2016 – abril 2017 |
3. Fase postintervención: se analizaron los incidentes notificados en la Unidad en los 12 meses posteriores a la aplicación de cada una de las medidas (periodo postintervención), manteniéndose los mismos criterios de exclusión para las notificaciones que en la fase preintervención. Estos 12 meses, al tratarse de medidas aplicadas en momentos diferentes del año, no fueron los mismos para todas las medidas (tabla 1).
Método de notificaciónDurante el estudio se utilizaron dos métodos diferentes para la notificación de incidentes de seguridad. Así, la notificación fue manual en formato papel hasta mayo de 2016, momento en que se comenzó a realizar en formato electrónico a través del sistema de notificación telemática del Centro Integrado de Seguridad y Emergencias de Madrid. El notificador puede ser cualquier profesional sanitario que trabaje en la Sección de Urgencias, siendo la notificación estrictamente voluntaria y ambos sistemas preservaban su anonimato y la confidencialidad. El análisis de las notificaciones recibidas, tanto papel como telemáticas, se llevó a cabo por personal entrenado en el modelo de análisis del sistema y conocedor de la unidad, para poder establecer las áreas de mejora adecuadas a cada incidente.
Análisis estadísticoLas notificaciones de incidentes se expresan en número absoluto y porcentaje de incidentes respecto a los pacientes atendidos. El impacto de las intervenciones realizadas se midió en forma de riesgo relativo (RR) y de reducción relativa del riesgo (RRR) entre los períodos pre- y postintervención y sus intervalos de confianza para el 95% (IC 95%). Definimos riesgo de incidentes notificados como el número de incidentes notificados en un determinado periodo de tiempo dividido entre el número de urgencias totales atendidas en ese mismo periodo. Se consideraron significativos aquellos resultados en los que el intervalo de confianza al 95% no incluyera el 1 en el caso del RR o el 0 en el caso de la RRR. El análisis de los datos se realizó con el programa SPSS Inc., versión 20.0.
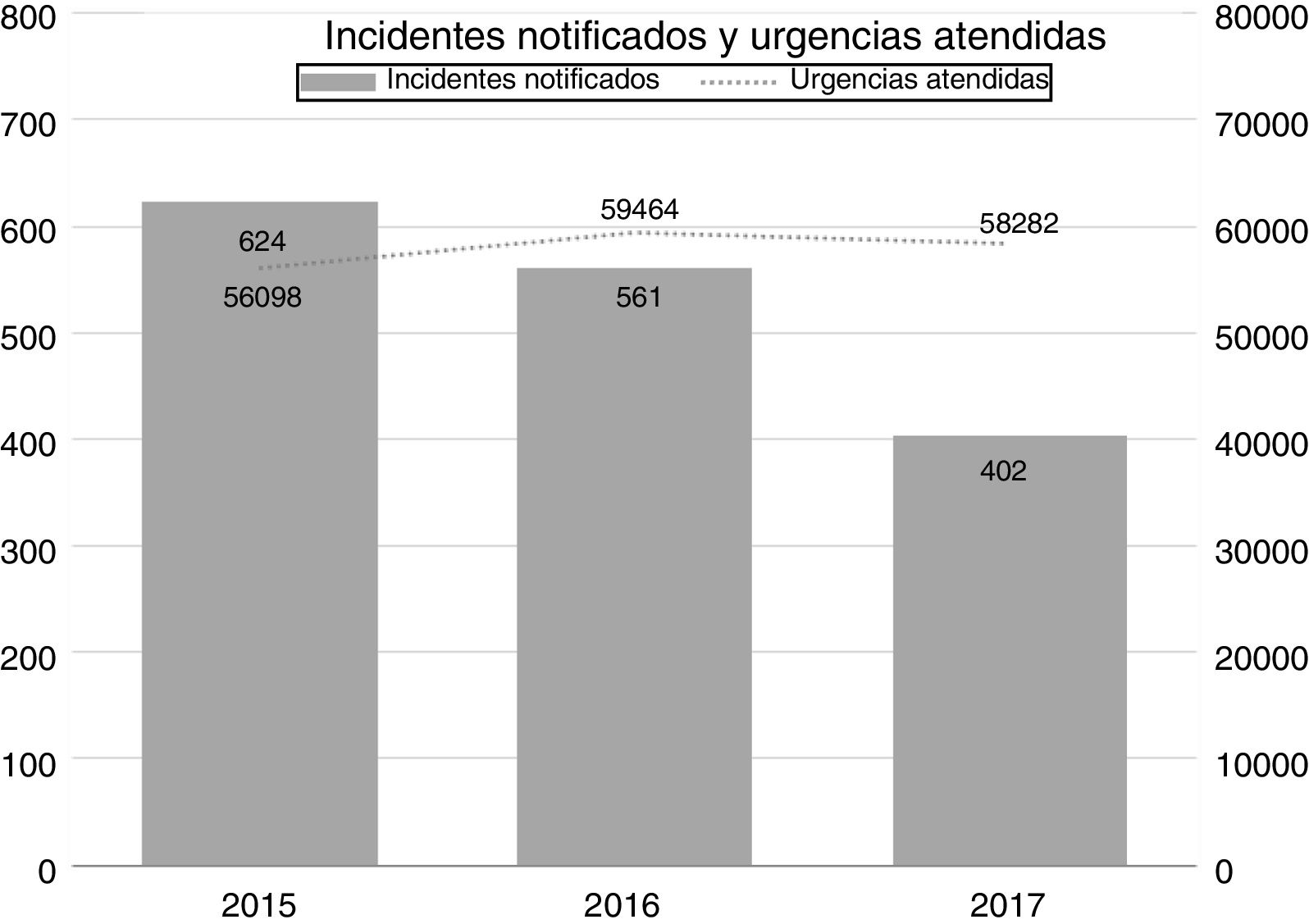
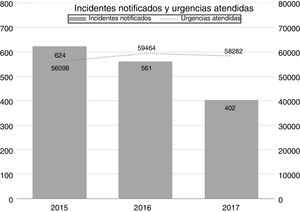
ResultadosEntre enero de 2015 y diciembre de 2017, de un total de 173.844 urgencias atendidas, se notificaron 1.671 incidentes de seguridad, de los cuales fueron incluidos 1587 (0,91% de los pacientes atendidos, IC 95 0,87-0,96%) y excluidos 84 por no constituir incidentes de seguridad o por corresponderse a notificaciones duplicadas. El año con mayor número de notificaciones fue 2015 (624; 39,3%). El número de incidentes totales notificados cada año aparece en la figura 1.
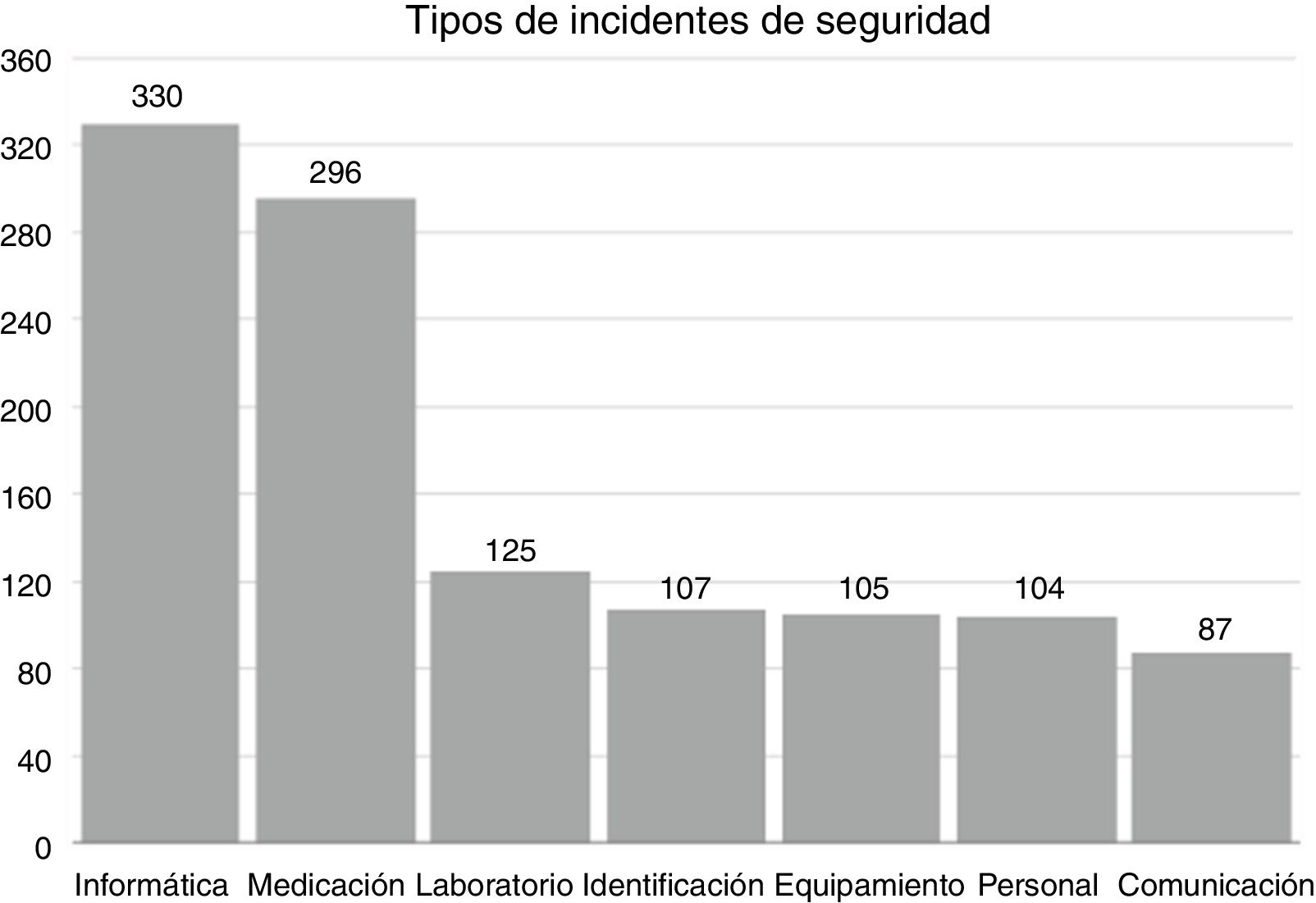
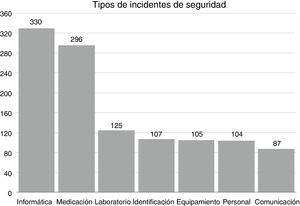
Respecto a la clasificación, la categoría más frecuentemente notificada fue sistemas de información (330 incidentes, 20,8%), seguida de medicación (296 incidentes, 18,7%). El número de incidentes por cada categoría aparece en la figura 2.
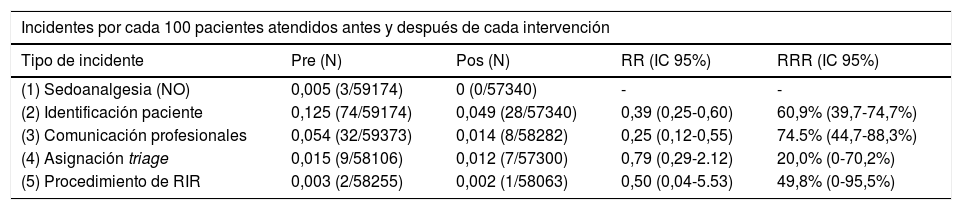
Tras la aplicación de las medidas correctoras, el total de los incidentes correspondientes a las áreas en las que se aplicaron estas medidas disminuyó de 120 a 44, consiguiendo por tanto una reducción relativa del 63,3% en el total de incidentes relacionados con estas áreas. Los resultados para cada tipo de incidente concreto aparecen en la tabla 2. Se produjo una disminución estadísticamente significativa de los eventos relacionados con la identificación del paciente y de los relacionados con la comunicación. Los eventos relacionados con la sedoanalgesia con óxido nitroso disminuyeron de 3 a ninguno. En el caso de eventos relacionados con sueros de rehidratación intravenosa rápida, en el periodo preintervención se produjeron dos eventos, uno de los cuales llegó al paciente y provocó un efecto adverso, mientras que en el periodo postintervención se produjo únicamente un evento que no llegó al paciente. Estos resultados no alcanzaron significación estadística.
Número de incidentes notificados por 100 pacientes atendidos (entre paréntesis, valor absoluto entre número de urgencias atendidas en ese periodo) antes y después de la instauración de medidas correctivas
| Incidentes por cada 100 pacientes atendidos antes y después de cada intervención | ||||
|---|---|---|---|---|
| Tipo de incidente | Pre (N) | Pos (N) | RR (IC 95%) | RRR (IC 95%) |
| (1) Sedoanalgesia (NO) | 0,005 (3/59174) | 0 (0/57340) | - | - |
| (2) Identificación paciente | 0,125 (74/59174) | 0,049 (28/57340) | 0,39 (0,25-0,60) | 60,9% (39,7-74,7%) |
| (3) Comunicación profesionales | 0,054 (32/59373) | 0,014 (8/58282) | 0,25 (0,12-0,55) | 74.5% (44,7-88,3%) |
| (4) Asignación triage | 0,015 (9/58106) | 0,012 (7/57300) | 0,79 (0,29-2.12) | 20,0% (0-70,2%) |
| (5) Procedimiento de RIR | 0,003 (2/58255) | 0,002 (1/58063) | 0,50 (0,04-5.53) | 49,8% (0-95,5%) |
RR: riesgo relative; RRR: reducción relativa del riesgo.
El estudio analiza la recogida de todos los incidentes de seguridad notificados en un Servicio de Urgencias de Pediatría a lo largo de tres años, y una comparación de incidentes relacionados con una serie de áreas concretas entre los periodos anterior y posterior a la implementación de una serie de medidas correctoras. El objetivo de las medidas es mejorar la seguridad de los pacientes en el servicio, disminuir el riesgo de accidentes y crear cultura de seguridad, involucrando a todos los miembros del equipo sanitario, formándolos y haciendo que la seguridad del paciente forme parte de su día a día y de su forma de trabajo.
Respecto al total de incidentes notificados, el porcentaje respecto al total de pacientes atendidos es inferior a los publicados en otros estudios con sistemas de notificación diferentes10 y similar o incluso superior respecto a otros en los que también se emplea la notificación voluntaria9. La heterogeneidad metodológica hace que las cifras recogidas en todos estos trabajos no sean directamente comparables: aunque como ya se ha señalado la notificación voluntaria presenta importantes ventajas6,11, también parece que los estudios basados en sistemas voluntarios internos pueden ser algo menos exhaustivos en la recogida de casos. Es muy probable que lo ideal sea combinar distintos sistemas de notificación que consigan una visión lo más amplia y completa posible del problema o combinar los sistemas de notificación con otras fuentes de información como pueden ser Trigger Tools, auditorías, etc.9.
Los incidentes más frecuentemente declarados fueron los relacionados con sistemas de información y los segundos los de medicación, a diferencia de lo que se describe en otros estudios2,9,12 donde los más frecuentes fueron los de medicación seguidos de los problemas de identificación. En ese sentido, destaca la gran cantidad de incidentes relacionados con informática que fueron notificados el primer año del estudio (159, frente a 74 y 97 el segundo y tercer años, respectivamente) que pueden estar distorsionando los resultados. Dada la introducción de importantes cambios en los sistemas de historia clínica electrónica a lo largo del periodo del estudio, consideramos que el dato debería ser interpretado con cautela, y por esta misma razón se decidió no seleccionar este tipo de incidentes para medir la efectividad de acciones correctoras.
La sección de Urgencias está fuertemente implicada en fomentar la cultura de seguridad del paciente. Todas las mañanas, como parte habitual de los pases de guardia, se realiza un briefing de seguridad13 en el que los incidentes se ponen en conocimiento de médicos (adjuntos y residentes), enfermeros, auxiliares, sanitarios, personal administrativo y de limpieza, consiguiendo de este modo que todos ellos sean partícipes de esta cultura y lo tengan muy presente contribuyendo a mejorar la calidad asistencial. Se recalca la importancia de notificar los incidentes para evitar en la medida de lo posible que estos vuelvan a suceder y se transmite la idea de considerar los errores como opciones de mejora ya que fomentan el aprendizaje de todos, sin pretender culpabilizar a nadie por los mismos. Este instrumento favorece que se comenten los incidentes ocurridos y se notifiquen de manera más exhaustiva, lo cual en nuestra opinión valida la notificación voluntaria como herramienta para la evaluación de la cultura de seguridad y podría suponer una interesante línea de investigación futura. El retorno de información de las declaraciones es también especialmente útil ya que permite la comprobación de la efectividad y potencia el refuerzo positivo sobre la notificación14 y la cultura de seguridad, dando valor al esfuerzo de los profesionales en materia seguridad y contribuyendo con ello a mejorar el clima de trabajo y su motivación.
El análisis de los incidentes notificados en el periodo preintervención permitió conocer y priorizar las intervenciones sobre aquellos ocurridos con mayor frecuencia, los que dependían directamente de la organización de la unidad y los que presentaban mayor impacto sobre el paciente, como los relacionados con el protocolo de rehidratación intravenosa rápida. A partir de ellos se diseñaron medidas correctoras y se desarrollaron programas de formación continuada para el personal con la idea de mejorar la atención al paciente en aquellas áreas en las que se habían detectado incidentes de seguridad.
La instauración de acciones de mejora desarrolladas a partir de la notificación de incidentes puede ser una herramienta efectiva para mejorar la seguridad del paciente, tal y como hemos podido comprobar en la literatura8,15, y tal y como observamos también en el estudio, con una disminución del 63,3% del total de incidentes notificados en las áreas en las que se introdujeron las medidas. Algunas de estas medidas de mejora han sido ya mencionadas en la literatura como eficaces en el fomento de la seguridad del paciente2,16–18, y en el caso de nuestro estudio demostraron ser útiles en la disminución de incidentes notificados en todos los apartados seleccionados por los referentes de seguridad. Los eventos relacionados con la identificación de pacientes y la comunicación se redujeron, un 61 y 55% respectivamente, y los relacionados con los procedimientos de sedoanalgesia con óxido nitroso desaparecieron completamente. Respecto a los eventos relacionados con el triage de los pacientes, se objetivó una mínima disminución, y en los relacionados con la gestión de los sueros de rehidratación intravenosa rápida también se observó una disminución tanto del número de incidentes como de su repercusión, aunque tampoco alcanzaran la significación.
Entre las limitaciones de este trabajo se encuentra el carácter voluntario de la notificación de los incidentes. Aunque como comentábamos en la introducción estos métodos voluntarios aportan mayor calidad y cantidad de información que los obligatorios6, también es cierto que pueden dar lugar a sesgos de notificación que limiten la validez de su análisis. Durante el segundo y tercer año de estudio se notificaron menos incidentes totales que durante el primero, lo cual puede estar relacionado con una mejora en la seguridad del paciente pero también podría afectarse por una menor motivación del personal para notificar estos accidentes o por el cambio en los métodos de notificación. Además, la instauración paralela de otras mejoras de seguridad no directamente derivadas del análisis de los datos preintervención, el cambio de sistemas de notificación o los cambios de personal a lo largo del periodo de estudio pueden también influir en los resultados postintervención y no nos permiten asegurar que esta reducción se deba únicamente a las estrategias introducidas.
Por otra parte, entre los puntos fuertes del estudio se encuentran su carácter multidisciplinar, con implicación de todo el personal de la unidad en la notificación de incidentes, en la aplicación de medidas correctivas y en la mejora de la seguridad del paciente: médicos, enfermeros, auxiliares, administrativos… también son fortalezas del trabajo el volumen de urgencias atendidas, que da lugar a un volumen de incidentes suficiente para poder analizar estadísticamente el impacto de las medidas, y el diseño cuasiexperimental, que pese a las limitaciones nos permite analizar de manera directa el impacto de las medidas implementadas en el número de incidentes notificados y analizar con ello su utilidad para plantear futuros programas de mejora similares.
Podemos concluir que la implantación de acciones correctivas derivadas del análisis de incidentes de notificación voluntaria es una estrategia efectiva para reducir el número de incidentes relacionados. La cultura de seguridad del servicio es importante para actuar sobre los incidentes, disminuir su número y mejorar la seguridad del paciente.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.