Los eventos adversos (EA) en pacientes hospitalizados se presentan cada vez con mayor frecuencia ante el incremento en complejidad de la atención médica, que implica un mayor riesgo de cometer un error humano inherente a la atención, constituyendo una seria amenaza para la seguridad del paciente.
Material y métodosEstudio observacional de corte transversal en el que se incluyeron pacientes mayores de 16años con estancia hospitalaria mayor a 24horas en el servicio de cirugía general. No se consideraron los pacientes atendidos en unidades de observación de urgencias o de otros servicios hospitalarios. Se identificaron los EA y se clasificaron por causas de acuerdo con las Acciones Esenciales para la Seguridad del Paciente (AESP) y se verificó el cumplimiento de las AESP.
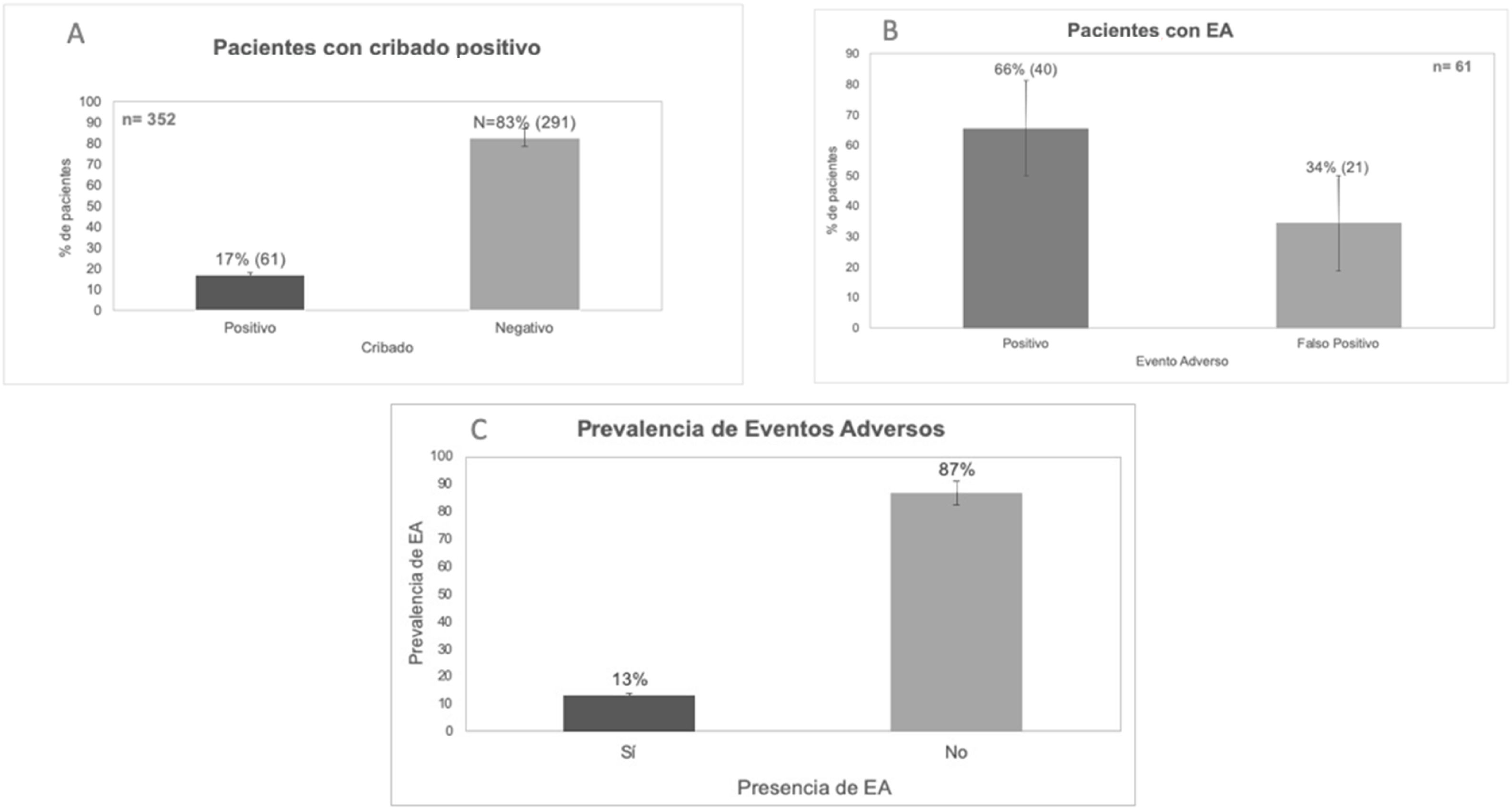
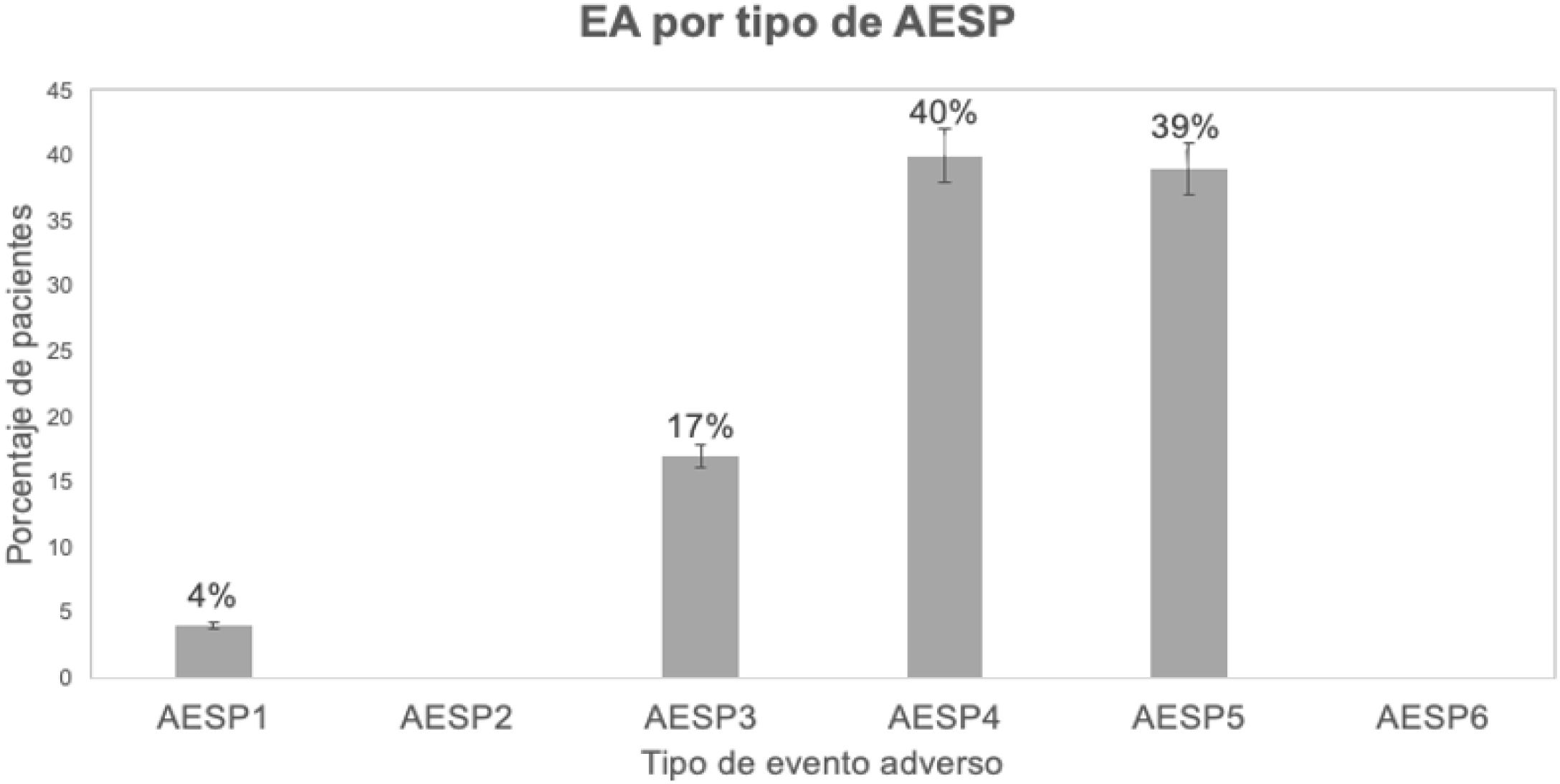
ResultadosSe revisaron 352 episodios clínicos; 61 (17%) resultaron positivos al cribado. De los positivos, el 66% resultaron con EA (47 casos). La prevalencia de EA fue del 13%. Los EA fueron: 40% relacionados con procedimientos; 39% con infecciones; 17% con medicación; 4% con identificación del paciente. La AESP con mejor calificación fue la AESP5 y la de más baja calificación fue la AESP4. Los turnos nocturnos se identificaron como la mayor área de oportunidad de mejora, solo con el 40 y el 44% de procedimientos correctos.
ConclusionesEl estudio muestra que las dos metodologías utilizadas, una para identificación de EA y otra para establecer sus causas y la clasificación de acuerdo a las AESP, demostraron utilidad y sinergia para la seguridad de pacientes, al detectar los EA, así como al determinar sus causas y evaluar el cumplimiento de las AESP.
The adverse events (AE) in hospitalized patients occur with increasing frequency due to the increase in complexity of medical care, which implies a greater risk of committing a human error inherent to the care, constituting a serious threat to the safety of the patient.
Material and methodsCross-sectional study, including patients older than 16years, with hospital stay longer than 24h and discharge from the general surgery service, patients treated in emergency observation units or other hospital services were not considered. AE were identified, classified by cause according to the essential actions for patient safety (EAPS), and compliance with the EAPS was verified.
Results352 clinical records were reviewed, 61 (17%) were positive on screening. Of the positives, 66% resulted in AE (47 cases). The prevalence of AE was 13%. The AE were: 40% related to procedures; 39% with infections; 17% with medication; 4% with patient identification. The EAPS with the best rating was EAPS5 and the lowest rating was EAPS4. The night shifts with the greatest opportunity area, only with 40% and 44% correct procedures.
ConclusionsThe study shows that the two methodologies used, one to identify AE and the other to establish its causes and classification according to the EAPS, demonstrated usefulness and synergy for patient safety, when detecting AE, as well as determining their causes and evaluate compliance with the EAPS.
Los eventos adversos (EA) en pacientes hospitalizados se presentan cada vez con mayor frecuencia ante el incremento en complejidad de la atención médica, que implica un mayor riesgo de cometer un error humano inherente a la atención, lo que constituye una seria amenaza para la seguridad del paciente1.
Los EA, como errores médicos o daños derivados de la atención médica, generan una discapacidad o muerte en el paciente, y se han identificado hasta 98.000 muertes al año2 debidas a ellos. Una revisión sistemática ha demostrado prevalencias de EA a nivel mundial mayores al 10% en la atención médica hospitalaria, principalmente en los servicios de cirugía general3-7. Se estima que uno de cada 150 pacientes ingresados en un hospital muere como consecuencia de un EA, y casi dos tercios de los eventos intrahospitalarios están asociados con la atención quirúrgica8, que provoca alguna complicación en siete millones de pacientes, de los cuales hasta un millón fallecen9. En varios estudios se ha demostrado que la mayor frecuencia de errores quirúrgicos (53 al 70%) ocurre fuera del quirófano, ya sea antes o después de la cirugía8. La atención quirúrgica puede salvar la vida o una extremidad, pero como efectos negativos tiene las complicaciones o la muerte10. En México, en 2010 se identificaron más de dos millones de días extras de estancia hospitalaria debidos a EA. Los procedimientos quirúrgicos en los servicios de cirugía general también causaron la mayor prevalencia4, provocando alguna lesión o complicación11 en el 47,8% de los pacientes.
El impacto económico global de los EA representa hasta $29.000 millones de dólares anuales9. En México se detectaron gastos que superan los $226 millones de dólares por año, lo que iguala los recursos invertidos en la operación de sesenta hospitales de 100 camas11.
Ello generó la busca de estrategias para ofrecer servicios de salud más seguros y así hacer frente a los EA como un problema de salud pública que afecta a la calidad, aumenta los costos de atención y ocasiona serios daños a la salud. En México la Secretaría de Salud, como rector del sistema de salud, estableció un sistema de vigilancia para identificar los EA, pero estos solo se registran ante la presencia de una queja o notificación, sin que se haga la búsqueda proactiva de los EA, siendo aún limitada la respuesta de los servicios de salud frente a este problema.
Existe poca evidencia en Latinoamérica sobre identificación de EA y el análisis de sus causas; además, no se han clasificado de acuerdo a las Acciones Esenciales en Seguridad del Paciente (AESP)12, que es una estrategia adaptada en México para mejorar la seguridad del paciente, promovida por la Organización Mundial de la Salud (OMS). El objetivo del estudio fue analizar la prevalencia de los EA y su clasificación de acuerdo a las AESP en un servicio de cirugía general.
Material y métodosEstudio observacional de corte transversal que incluyó los pacientes hospitalizados en el periodo febrero-noviembre de 2018 en el servicio de cirugía general de un hospital público de tercer nivel, con altos estándares de atención, el cual proporciona atención médica y quirúrgica de alta especialidad a población sin seguridad social, siendo un centro de referencia regional.
El hospital se encuentra acreditado por la Dirección General de Calidad y Educación en Salud (DGCES), de la Secretaría de Salud, como un establecimiento que garantiza brindar servicios cumpliendo con los requisitos necesarios en los componentes de seguridad, calidad y capacidad instalada apropiada en cuanto a personal, dispositivos médicos, infraestructura física y medicamentos.
Se incluyó a pacientes mayores a 16años, con estancia mayor a 24horas, ingresados por atención exclusiva del servicio de cirugía general durante el periodo de tiempo comprendido hasta completar la muestra. No se consideraron los pacientes atendidos en unidades de observación de urgencias o de otros servicios hospitalarios. Sin embargo, en seis pacientes (dos que no aceptaron participar y cuatro sin disponibilidad de su expediente clínico) se utilizó el criterio de remplazo, siguiendo el orden consecutivo del censo diario de pacientes.
Se obtuvo información de los episodios clínicos de los pacientes, previo consentimiento informado, y se contemplaron los cuatro turnos del hospital (matutino, vespertino, fines de semana y nocturno).
Muestra estimadaLa n calculada fue de 352 pacientes. Para ello se utilizó la fórmula de estimación de frecuencia de un evento en una población, nivel de confianza del 95%, precisión igual a 0,05, asumiendo la máxima proporción. Para el muestreo se utilizó la selección secuencial, contemplando en orden consecutivo a todos los pacientes registrados de prealta.
Identificación de eventos adversosPara identificar el EA se utilizó la guía de cribado para vigilancia de incidentes (GCVI) y el formulario MRF2, instrumentos validados y utilizados en estudios previos3,4,13. Sin embargo, para este estudio se adecuaron al contexto sociosanitario de México, y la identificación se realizó en dos etapas.
Primera etapa, al egreso se aplicó al expediente clínico la GCVI con 24 ítems que indaga sobre reingresos hospitalarios, admisiones previas, traslados no planeados, tratamiento antineoplásico, reacciones medicamentosas, déficit neurológico, infarto agudo de miocardio, accidente vascular cerebral, paro cardiorrespiratorio, registro de infecciones asociadas a la atención en salud, daño o reparación no planeada de un órgano o tejido durante una cirugía, caídas, muerte y documentación sobre alguna inconformidad; un cribado positivo en algún ítem filtró los expedientes con probable EA y fue indicativo para continuar con la siguiente etapa de revisión.
Segunda etapa, en cribados positivos se realizó la revisión minuciosa del expediente clínico y el registro de la información en el formulario MRF2. El formulario consta de los siguientes cuatro módulos: identificación del EA; descripción de la lesión y sus efectos; circunstancias de la hospitalización en que ocurrió el evento, y principales problemas en el proceso de brindar la atención. El formulario permitió confirmar si era o no un EA, o bien si era secundario a la enfermedad, en cuyo caso se descartó para el estudio.
Para estandarizar el levantamiento de información y evitar variabilidades interobservador en el estudio, el investigador principal fue el responsable único en aplicar la GCVI y el formulario MRF2 a los expedientes de los pacientes.
Las causas de los EA identificados se clasificaron de acuerdo a las ocho AESP. AESP1: identificación del paciente; AESP2: comunicación efectiva; AESP3: seguridad en la medicación; AESP4: procedimientos; AESP5: infecciones asociadas a la atención en salud; AESP6: caídas; AESP7: registro de EA; AESP8: cultura de la seguridad del paciente12. Para ello se elaboró una lista de cotejo basada en el modelo de evaluación de la calidad de Donabedian14, cuya aplicación se realizó únicamente por parte del investigador principal, midiendo en una sola ocasión la estructura (incluyó recursos humanos, infraestructura, equipamiento, insumos, mantenimiento y conservación, normatividad, reglamentos, manuales y guías de práctica clínica), así como los procesos de atención (realización y estandarización de procesos como: administración de medicamentos, realización de procedimientos quirúrgicos, colocación de membretes a pacientes, supervisión, realimentación de resultados), que se midieron en cada turno laboral.
Análisis de los datos y aspectos éticosSe calcularon frecuencias absolutas y relativas de los EA identificados, así como la mediana y los intervalos de confianza; se estimó la prevalencia y se realizó un análisis de las causas de EA mediante diagramas de Ishikawa.
El estudio tuvo las autorizaciones de los comités de investigación y ética en investigación registrados ante la Comisión Federal para la Protección contra Riesgos Sanitarios y Comisión Nacional de Bioética, asignando los folios No. 08/2018 y 001/2018.
ResultadosPrevalencia de eventos adversosSe revisaron 352 expedientes clínicos, y se utilizó el criterio de remplazo para seis expedientes.
Sesenta y un pacientes resultaron positivos a la GCVI (17%); de estos, el 66% tuvieron un EA al dar positivo en el formulario, el 34% resultaron falsos positivos (fig. 1A,B). Se documentó una prevalencia de EA del 13% en el servicio estudiado, debido a que seis pacientes presentaron dos EA (fig. 1C).
Tipos de eventos adversosDe acuerdo con las AESP, los tipos de EA fueron: 4% relacionados con la identificación del paciente (AESP1), 17% relacionados con seguridad en la medicación (AESP3), 40% relacionados con los procedimientos (AESP4) y 39% relacionados con infecciones asociadas a la atención (AESP5); estas dos últimas acciones representaron la mayor parte de los EA. Para las AESP de comunicación efectiva y caídas no se relacionaron EA (fig. 2).
Tipo de evento adverso de acuerdo a las AESP.
AESP: acción esencial para la seguridad del paciente; AESP1: identificación del paciente; AESP2: comunicación efectiva; AESP3: seguridad en la medicación; AESP4: procedimientos; AESP5: infecciones asociadas a la atención en salud; AESP6: caídas; EA: evento adverso.
Fuente: creación propia a partir del análisis de las guías de cribado y formularios utilizados en el estudio.
Los EA se presentaron en el 51% en hombres, con edad entre 50 y 70años (59%). En su mayoría vivían en unión libre (38%). Escolaridad baja, con máximo de seis años de estudio (48%). Las ocupaciones más frecuentes fueron ama de casa (38%) y campesino (24%), con ingresos bajos (hasta $14USD al día) en el 75% de los pacientes, residencia en zona urbana (55%) y con dos a tres integrantes en su familia (69%). El 66% de los pacientes presentaban comorbilidades, de las que la diabetes mellitus y la hipertensión arterial fueron las más frecuentes (tabla 1).
Atributos de los pacientes con eventos adversos (EA)
| Atributo del paciente | % pacientes con EA | |
|---|---|---|
| Edad, años | 20-29 | 14% |
| 30-39 | 2% | |
| 40-49 | 11% | |
| 50-59 | 40% | |
| 60-69 | 5% | |
| 70-79 | 14% | |
| > 80 | 14% | |
| Sexo | Hombre | 51% |
| Mujer | 49% | |
| Estado civil | Soltero | 29% |
| Casado | 21% | |
| Viudo | 12% | |
| Unión libre | 38% | |
| Comorbilidad | Sí | 66% |
| No | 34% | |
| Grado escolar | Analfabeta | 20% |
| Primaria | 48% | |
| Secundaria | 19% | |
| Bachillerato | 13% | |
| Tipo de ocupación | Sin empleo | 6% |
| Ama de casa | 38% | |
| Campesino | 24% | |
| Obrero | 13% | |
| Comerciante | 8% | |
| Empleado | 11% | |
| Nivel de ingresos | Sin salario | 15% |
| Hasta un salario | 43% | |
| Dos salarios | 32% | |
| Tres o más salarios | 10% | |
| Lugar de residencia | Urbano | 55% |
| Rural | 45% | |
| Número de integrantes de la familia | Uno | 9% |
| Dos | 37% | |
| Tres | 32% | |
| Cuatro | 16% | |
| Cinco o más | 6% | |
Fuente: creación propia a partir del análisis de las guías de cribado y formularios utilizados en el estudio.
En cuanto a la carga extra que genera la presencia del EA para el sistema de salud, se documentó un promedio de días de estancia hospitalaria en pacientes con EA de 14días, comparado con los pacientes sin EA (de 4días en promedio). El coste por día de estancia hospitalaria por paciente osciló alrededor de los $379USD, de acuerdo al coste promedio identificado en otros estudios.
Las estancias hospitalarias más prolongadas (17días) fueron por EA relacionados con procedimientos e infecciones asociadas a la atención en salud.
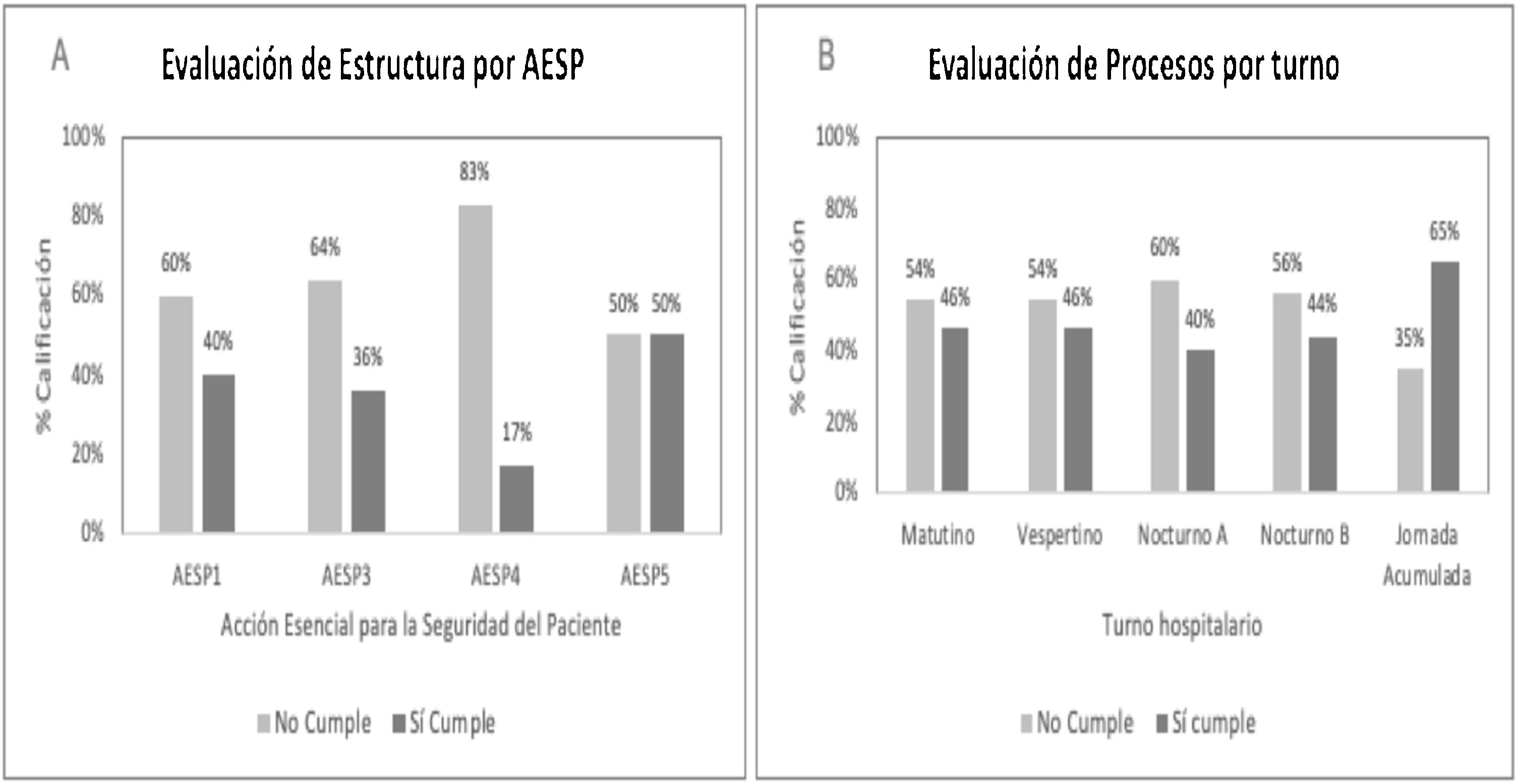
Causas de los eventos adversos relacionados con las dimensiones de estructura y procesos por AESPEl análisis se fundamentó en el modelo de la calidad de Donabedian14, con sus dimensiones: estructura, procesos y resultados por AESP. Se encontró que la acción esencial que obtuvo la mayor calificación en estructura fue la AESP5, relacionada con la reducción del riesgo de infecciones asociadas a la atención en salud, con un cumplimiento correcto del 50%. La calificación más baja la obtuvo la AESP4 relacionada con seguridad en los procedimientos, con un cumplimiento correcto del 17%.
Con relación a la dimensión de procesos por turno, la jornada acumulada (fines de semana) obtuvo la mejor calificación, con el 65% de procesos correctos. Hay que tener en cuenta que en dicha jornada no se cuenta con consulta externa programada sino únicamente con atención de urgencias; además, este turno presentó el menor déficit de personal. Al contrario, los dos turnos nocturnos presentaron las calificaciones más bajas, con el 40%, con mayor déficit de personal y, por lo tanto, mayor carga laboral (fig. 3).
Evaluación de cumplimiento por estructura y procesos. Fuente: Creación propia a partir del análisis de las guías de cribado y formularios utilizados en el estudio.AESP: acción esencial para la seguridad del paciente; AESP1: identificación del paciente; AESP3: seguridad en la medicación; AESP4: procedimientos; AESP5: infecciones asociadas a la atención en salud.
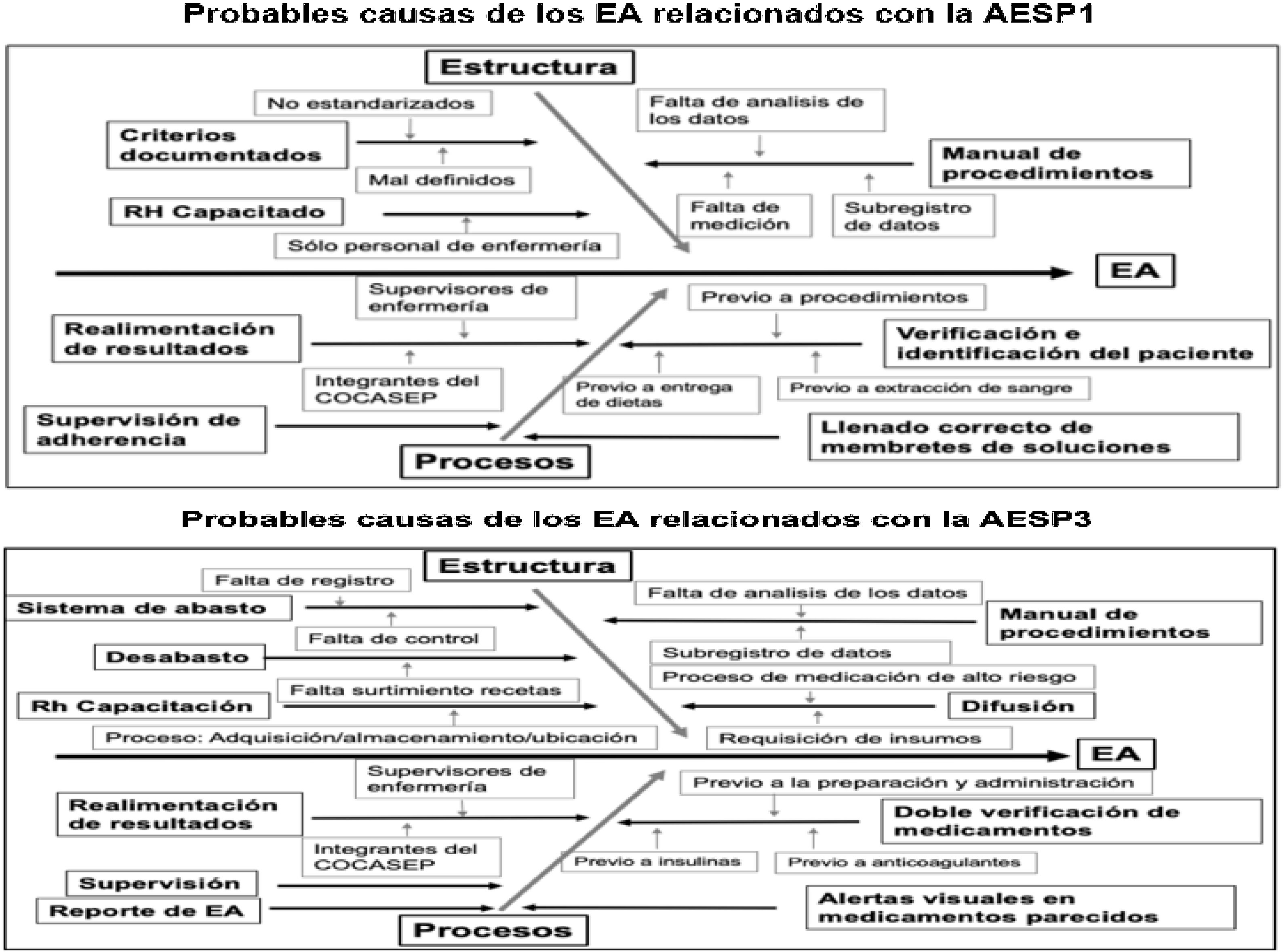
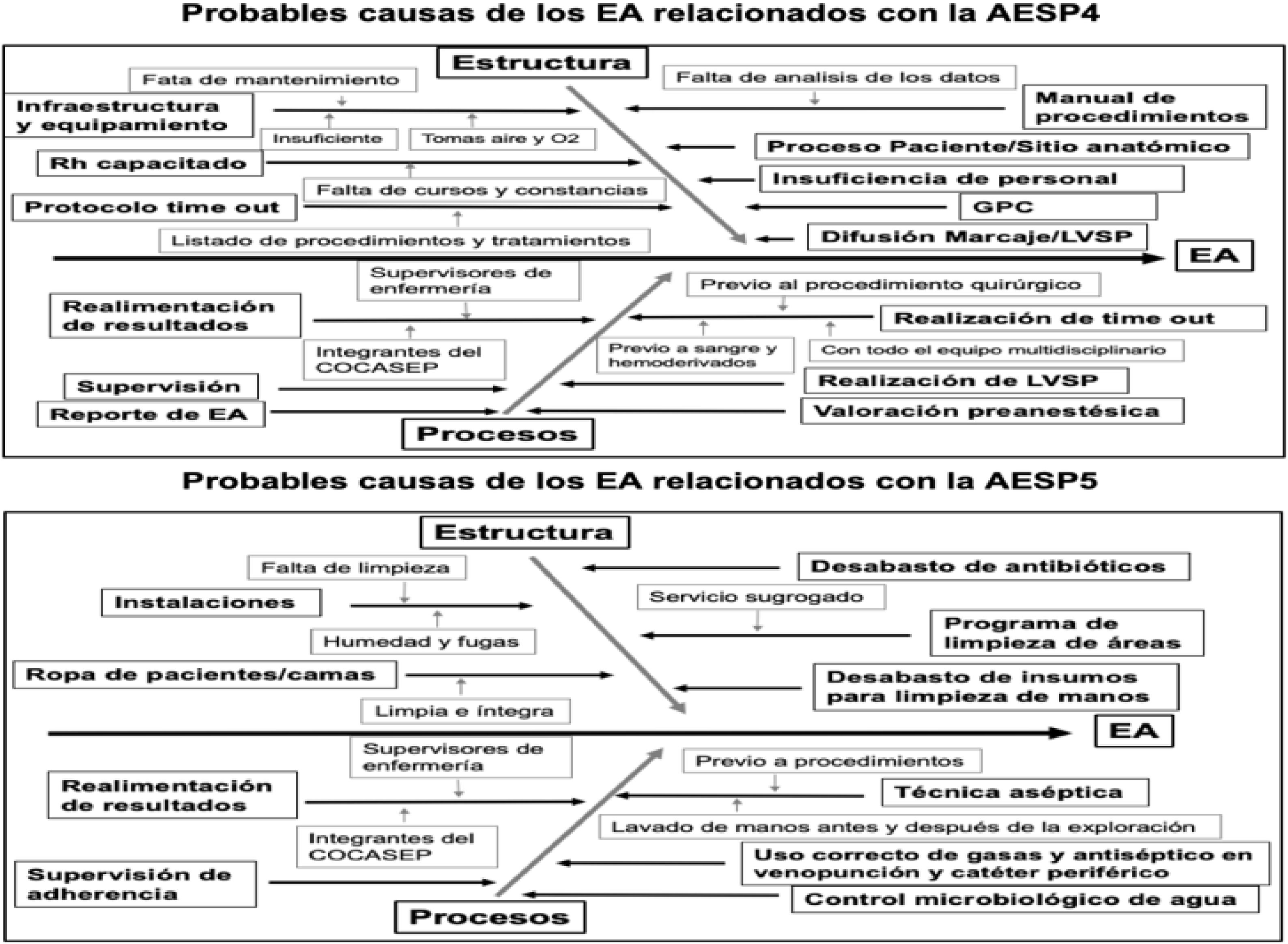
En el resultado del análisis realizado a partir de los diagramas de Ishikawa construidos a priori, la evaluación en estructura de las AESP1, AESP3 y AESP4 mostró que no se cuenta en el servicio con evaluaciones de procesos, cuya definición y/o implementación es menor a tres meses de desarrollo (y en algunos casos no se realiza). Por el contrario, en la AESP5, en la que la higiene de manos juega un papel fundamental, es un proceso que sí se cumple, se ha estandarizado y se realiza correctamente; sin embargo, cuenta con un servicio de limpieza subrogado, el cual genera falta de control del mismo y no se realiza correctamente. Asimismo, se observó que no se repusieron adecuadamente los equipos de jabón (líquido o gel) y de toallas desechables para la higiene de manos.
Con relación a la actualización y/o capacitación del personal, principalmente en la AESP4, no se observó la existencia de las respectivas constancias de asistencia, a pesar de existir evidencia de permisos para asistir a congresos y/o cursos.
Los resultados del análisis de procesos de las AESP estudiadas permitieron evidenciar la falta de supervisión, debido a que se observó que los supervisores están dedicados a actividades administrativas y asistenciales, pero no a la supervisión, sobre todo en los turnos nocturnos, con un marcado déficit de personal. Se observó, además, falta de realimentación al personal de salud respecto de los resultados en el apego a los diferentes procesos, y no hay una adecuada verificación del proceso de identificación del paciente, con ausencia de realización de: la doble verificación previa a la administración de medicamentos de alto riesgo, la lista de verificación de seguridad del paciente quirúrgico, el tiempo fuera previo a los procedimientos quirúrgicos, la adecuada técnica aséptica previo a procedimientos y el adecuado control microbiológico del agua.
Otra situación observada fue que los resultados de las evaluaciones solo se presentaron a los integrantes del Comité de Calidad y Seguridad del Paciente (COCASEP), así como a los supervisores de enfermería, pero no se difundieron al resto del personal del hospital (figs. 4 y 5).
Probables causas de los eventos adversos relacionados con la AESP1.
AESP1: identificación del paciente; AESP3: seguridad en la medicación; COCASEP: Comité de Calidad y Seguridad del Paciente; EA: evento adverso.
Fuente: creación propia a partir del análisis de la lista de cotejo utilizada en el estudio.
Probables causas de los eventos adversos relacionados con la AESP4.
AESP4: procedimientos; AESP5: infecciones asociadas a la atención en salud; COCASEP: Comité de Calidad y Seguridad del Paciente; EA: evento adverso; GPC: Guías de Práctica Clínica; LVSP: Lista de Verificación de Seguridad del Paciente.
Fuente: creación propia a partir del análisis de la lista de cotejo utilizada en el estudio.
La prevalencia de EA identificada en el presente estudio fue del 13%, mayor a la detectada en otras investigaciones, que oscilan entre el 4,1 y el 11%4,11, aunque menor al 35,6% y al 36,8% identificados en estudios5-7 que utilizaron Global Trigger Tool, cuyo objetivo principal no es estimar la verdadera prevalencia de EA en un servicio, sino monitorizar sus cambios, por lo que los autores recomiendan no comparar sus datos con otros hospitales o instituciones.
La alta prevalencia identificada en este estudio se explica por la falta de supervisión y de sistematización de procesos de atención, por el déficit de personal de salud, por la falta de insumos, de mantenimiento del equipo médico y del mobiliario, entre otras causas identificadas. Esta falta de sistematización se muestra en uno de los procesos analizados en la AESP4 (AESP que obtuvo la calificación más baja) en relación con la falta de realización de la lista de verificación de seguridad del paciente quirúrgico, que es congruente con lo establecido en otros estudios, que han considerado que su correcto cumplimiento es pieza fundamental en la reducción de EA, ya que su contenido incorpora elementos específicos que pueden prevenir directamente los EA8,10.
La guía de cribado mostró una alta precisión, ya que un alto porcentaje de los pacientes en los que se confirmó el EA registraron positivo en este instrumento.
La prevalencia de EA fue más frecuente en población mayor de 50años, a diferencia de otros estudios, cuya prevalencia es más frecuente en mayores de 65años11. Este hallazgo es relevante, debido a las posibles secuelas en salud y efectos negativos, al afectar a población económicamente activa.
En relación con la carga para el sistema de salud, se observó que el promedio de días de estancia hospitalaria en pacientes con EA fue de 14días, mayor a la observada en otras investigaciones, que han detectado nueve días en promedio11. Además de los daños a la salud que esto representa para los pacientes, los costos se acentúan, considerando que cada día de estancia hospitalaria oscila en $379USD, de acuerdo al costo promedio identificado en otros estudios.
El análisis de la evaluación de la calidad realizada en este estudio permitió obtener información sobre las causas de EA derivadas de la atención médica en un servicio hospitalario que al año egresa 4.093 pacientes, lo cual genera evidencia de las áreas de oportunidad en seguridad del paciente, cuya metodología puede utilizarse en la toma de decisiones a fin de que permita contemplar las acciones y los procedimientos a realizar para la prevención y la disminución de EA.
Una limitación del estudio es la falta de certeza para establecer si las defunciones, las referencias a otros hospitales o las altas voluntarias fueron a causa del EA, toda vez que se encuentra inmersa también la situación propia del paciente y su enfermedad. Otra limitante es que el estudio se realizó en una sola unidad hospitalaria, por cuestiones de factibilidad y por limitaciones económicas, pero también por lo complicado que puede resultar la autorización de estudios multicéntricos que incluyan otras instituciones. Otra limitante del estudio es que la información de la lista de verificación de seguridad del paciente quirúrgico de la OMS fue recabada en los expedientes clínicos y no fue por observación directa en el área de quirófano.
Serán necesarios nuevos estudios para identificar los costos directos e indirectos que representan los EA, así como para establecer la relación entre las variables socioeconómicas del estudio con la aparición de EA.
En conclusión, el estudio muestra que las dos metodologías utilizadas son complementarias, ya que no solo se identifica con ellas a los EA sino que también sus causas, y los clasifica de acuerdo a las AESP, identificando así una elevada prevalencia de EA, secundaria, entre otras causas, a la ausencia de estandarización de procesos.
La unidad médica donde se realizó el estudio no identifica los EA y no se analizan sus causas, por lo que se realizaron las recomendaciones sobre la implementación de la guía de cribado, formulario MRF y lista de cotejo para la identificación de EA y sus causas, así como la evaluación permanente en el cumplimiento y la calificación de las AESP por turnos, que posibilite el análisis y la implementación de medidas de mejora, a fin de incidir en un problema directamente relacionado con la falta de calidad de la atención.
FinanciaciónEste estudio es producto de la financiación a través del Consejo Nacional de Ciencia y Tecnología (CONACYT) en México, con ID de beca: 171003.
Conflicto de interesesNo hay ningún conflicto de intereses.