Los sistemas de notificación y gestión de incidentes de seguridad del paciente (ISP) permiten conocer sus mecanismos de acción y trabajar en acciones de mejora para minimizarlos. En nuestro país son poco conocidos los efectos adversos de la atención sanitaria en la hospitalización psiquiátrica (HP). El objetivo de este estudio fue conocer la incidencia y las características de los ISP, y las acciones de mejora derivadas de los mismos, en los servicios de HP del Parc Sanitari Sant Joan de Déu, institución especializada en salud mental.
Material y métodoEstudio observacional, descriptivo y transversal. Periodo 2013-2016. Se analizaron los ISP declarados en los ámbitos de hospitalización de agudos y subagudos (HAS) y de hospitalización de media y larga estancia (HMLE) psiquiátrica. Se describieron: número, tipología y grado de daño de los ISP, categoría profesional del declarante, tipo de análisis utilizado para el estudio del ISP y acciones de mejora generadas por los ISP que requirieron análisis causa raíz o informe de auditoría. Estadísticamente se utilizó el test chi-cuadrado de comparación de proporciones.
ResultadosSe notificaron 2.940 incidencias. La tasa en HAS (7,1/1.000 estancias) fue significativamente más alta que en HMLE (5,3). El 97,6% de los incidentes estaban relacionados con caídas, comportamientos agresivos y/o alterados, sustancias psicoactivas, comportamientos autoagresivos, medicación, objetos peligrosos y fugas. Los ISP con grado de daño grave y moderado no presentaban diferencias significativas entre ámbitos (16,5% en HAS vs. 14,2% en HMLE). Un 1,02% de los ISP requirieron análisis causa raíz o informe de auditoría por su gravedad, y de estos, se generaron 56 acciones de mejora.
ConclusionesLa HP tiene un patrón característico de tipología de ISP propio y diferente al de la hospitalización general. La declaración de ISP es más elevada en la HAS que en la HMLE, aunque el grado de daño que sufren los pacientes es similar. Hay una clara conciencia de notificación en HP mostrada por el aumento constante de la declaración, destacando el personal de enfermería como el más sensibilizado.
Reporting and management systems monitoring patient safety incidents (PSIs) facilitate the understanding of mechanisms of action and allow work on improvement activities to minimise their occurrence. In our country, little is known about the adverse effects of healthcare during psychiatric hospitalisation (PH). The aim of this study is to determine the occurrence and characteristics of the PSIs, as well as the improvement actions resulting from them, in the PH services being offered at the Parc Sanitari Sant Joan de Deu (an institution specialized in mental healthcare).
Material and methodAn observational, descriptive, and cross-sectional study was conducted, covering the period 2013-2016. Analysis was made of the PSIs reported in the following areas of PH: acute and sub-acute (ASA), and medium and long-term stay (MLS). The following variables were identified: number, type and level of harm resulting from the PSIs, professional category of the person declaring the PSI, method of analysis used to investigate the PSI, and improvement actions generated by those PSIs that required either root-cause analysis or audit reports. The chi-squared test was used for statistical purposes when comparing percentages.
ResultsA total of 2,940 PSIs were reported. The frequency in ASA was significantly higher (7.1 per 1,000 stays) than in MLS (5.3). Almost all (97.6%) of the incidents were related to falls, aggressive and/or disturbed behaviour, mind-altering drugs, self-harm, medication, dangerous objects, and patients escaping. PSIs recording moderate or severe harm were similar in the 2 different areas (16.5% in ASA vs. 14.2% in MLS). A small percentage (1.02%) of the PSIs resulted in root cause analysis or audit reporting, due to their severity, and from those incidents, 56 improvement actions were generated.
ConclusionsPH demonstrates its own characteristics with regard to the type of PSIs and differs from general hospitalisation. Reporting of PSIs is higher in ASA than in MLS, although the level of harm experienced by the patients is similar. There is a clear understanding of reporting in PH, demonstrated by the steady increase in the numbers declared and also highlights the high level of awareness of the nursing staff.
El conocimiento del daño de la atención que ofrecen los servicios y los profesionales sanitarios es fundamental para poder ofrecer cuidados de calidad. Hay múltiples fuentes de datos para obtener esta información, pero sin duda una de las más desarrolladas y utilizadas son los sistemas de notificación y gestión de incidentes de seguridad del paciente (ISP), donde el profesional, eje central de la transmisión de información desde y hacia la institución sanitaria, reporta una serie de datos que se deben clasificar y analizar para extraer un aprendizaje.
El Institute of Medicine destacó a primeros de siglo la importancia de la estrategia del establecimiento de sistemas de notificación y gestión de incidentes para que los profesionales e instituciones aprendan de los errores y eviten que se puedan repetir1. Al conocer y entender los mecanismos de acción de los incidentes se puede trabajar en acciones de mejora y contribuir a eliminarlos/minimizarlos, tal y como también refleja el propio Ministerio de Sanidad y Consumo2.
Disponer de este sistema permite «aprender para mejorar» y forma parte de lo que entendemos como cultura de seguridad. La cultura de seguridad se refiere a las conductas y actitudes que favorecen la aparición de errores y es la principal responsable de la prevención o generación de situaciones de riesgo innecesario y/o eventos adversos en las instituciones sanitarias.
Todos los pacientes están sujetos a sufrir un evento adverso en su contacto con el entorno sanitario, pero en el caso de los pacientes con enfermedad mental, este riesgo es potencialmente mayor. A menudo el riesgo está relacionado con su propio comportamiento o con el comportamiento de otros pacientes (como autolesión, agresión y violencia, y comportamiento sexualmente desinhibido), o es el resultado directo de la propia enfermedad mental. Otro tipo de riesgo es el relacionado con el tratamiento o cuidado prescrito. Estas personas son, por tanto, un grupo de pacientes particularmente vulnerable dentro de las instituciones sanitarias.
En nuestro país existe poco conocimiento sobre los efectos adversos de la atención sanitaria en hospitalización psiquiátrica (HP) y este trabajo pretende aportar conocimiento en este campo.
El Parc Sanitari Sant Joan de Déu presta servicios de HP para una población de referencia de 1.100.000 habitantes. También presta servicios de hospitalización general. El Plan Estratégico de la institución 2013-2017 potenció la creación de estructuras y procesos para minimizar el daño de la atención sanitaria. En este sentido, se creó un nuevo sistema de notificación y gestión de ISP adaptado del Sistema de Notificación y Aprendizaje para la Seguridad del Paciente3 y elaborando un aplicativo informático propio. El nuevo sistema aplicaba tanto a la HP como a la hospitalización general, unificando en un único sistema la declaración y gestión de los ISP en toda la institución. La Unidad Funcional de Seguridad del Paciente4 es la encargada de recoger, analizar y gestionar los ISP.
ObjetivoConocer la incidencia de los ISP, analizar sus características y describir las acciones de mejora derivadas de los mismos en los servicios de HP en el periodo 2013-2016.
MetodologíaSe trata de un estudio observacional, descriptivo y transversal realizado durante los años 2013-2016 mediante registro continuado. Se analizaron todos los ISP notificados en dicho periodo en el ámbito de HP. La HP se dividió a efectos de este estudio, y basándose en los días de estancia, en 2 grupos: la hospitalización de agudos y subagudos (HAS) y la hospitalización de media y larga estancia (HMLE).
El número de incidentes notificados se ha expresado en valor absoluto y en tasa por 1.000 días de estancia.
El sujeto (objeto) de estudio fueron los ISP declarados en HP. Se consideró ISP cualquier evento o circunstancia que podría haber resultado, o que resultó, en un daño innecesario a un paciente siguiendo la taxonomía estandarizada y reconocida internacionalmente5.
Variables principales- •
Tipología de ISP (según factor causal). Se adaptó la clasificación a nuestro centro a partir de la utilizada por otros hospitales generales de nuestro entorno (Sistema de Notificación y Aprendizaje para la Seguridad del Paciente/TPSC Cloud™) y la del National Health Service de Inglaterra6.
- •
Grado de daño para el paciente.
- •
Categoría profesional del notificador. Los notificadores de los ISP del estudio se agruparon en: médicos/enfermeras/auxiliares/farmacéuticos/otras categorías (incluye rehabilitadores, psicólogos, camilleros, trabajadores sociales, administrativos).
- •
Análisis de ISP: en función del tipo de incidente y del riesgo (grado de daño que haya ocasionado y de la probabilidad de que ocurra). Las modalidades de análisis fueron 3:
- a)
Análisis causa raíz (ACR)7,8: enfocado inicialmente a ISP con daño grave, independientemente de la frecuencia, y a los casos centinela9.
- b)
Estudio de caso con informe de auditoría (IA): enfocado a ISP con daño moderado con probabilidad de que ocurra de forma frecuente/probable/ocasional.
- c)
Informe simple o de datos agregados de los ISP con daño moderado relacionados con probabilidad poco frecuente o infrecuente, y los de daño leve o no daño.
- •
Acciones de mejora. Hemos descrito las acciones de mejora generadas por los ISP analizados mediante ACR o IA. Las acciones se clasificaron en función de sus características, como: relacionadas con formación a profesionales, con revisión/modificación de procesos, con la documentación asistencial y con cambios en las estructuras y en los equipamientos.
El análisis estadístico se realizó mediante test chi-cuadrado de comparación de proporciones considerando un valor de p por debajo de 0,05 como significativo estadísticamente. Para cada tasa se calculó su intervalo de confianza al 95%.
Se utilizó el software R Core Team (2016).
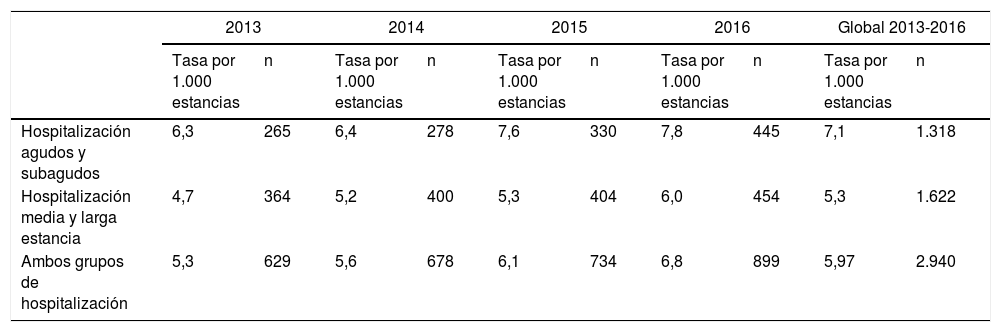
ResultadosDesde que se puso en marcha el nuevo sistema en el año 2013 se notificaron 2.940 ISP en HP. La tendencia de notificación fue en aumento tanto en números absolutos como en tasas. El incremento porcentual en números absolutos de los ISP notificados del 2013 al 2016 fue del 67,9% en la HAS y del 24,7% en la HMLE (tabla 1).
Número y tasa de notificación de incidencias por año y ámbito de hospitalización
| 2013 | 2014 | 2015 | 2016 | Global 2013-2016 | ||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Tasa por 1.000 estancias | n | Tasa por 1.000 estancias | n | Tasa por 1.000 estancias | n | Tasa por 1.000 estancias | n | Tasa por 1.000 estancias | n | |
| Hospitalización agudos y subagudos | 6,3 | 265 | 6,4 | 278 | 7,6 | 330 | 7,8 | 445 | 7,1 | 1.318 |
| Hospitalización media y larga estancia | 4,7 | 364 | 5,2 | 400 | 5,3 | 404 | 6,0 | 454 | 5,3 | 1.622 |
| Ambos grupos de hospitalización | 5,3 | 629 | 5,6 | 678 | 6,1 | 734 | 6,8 | 899 | 5,97 | 2.940 |
Hay diferencias muy significativas en la tasa de notificación entre HAS y HMLE. La tasa de HAS siempre fue superior a la de HMLE cada uno de los años y en el global (p<0,05; IC 95% para HAS: 6,725-7,495, y para HMLE: 5,047-5,565).
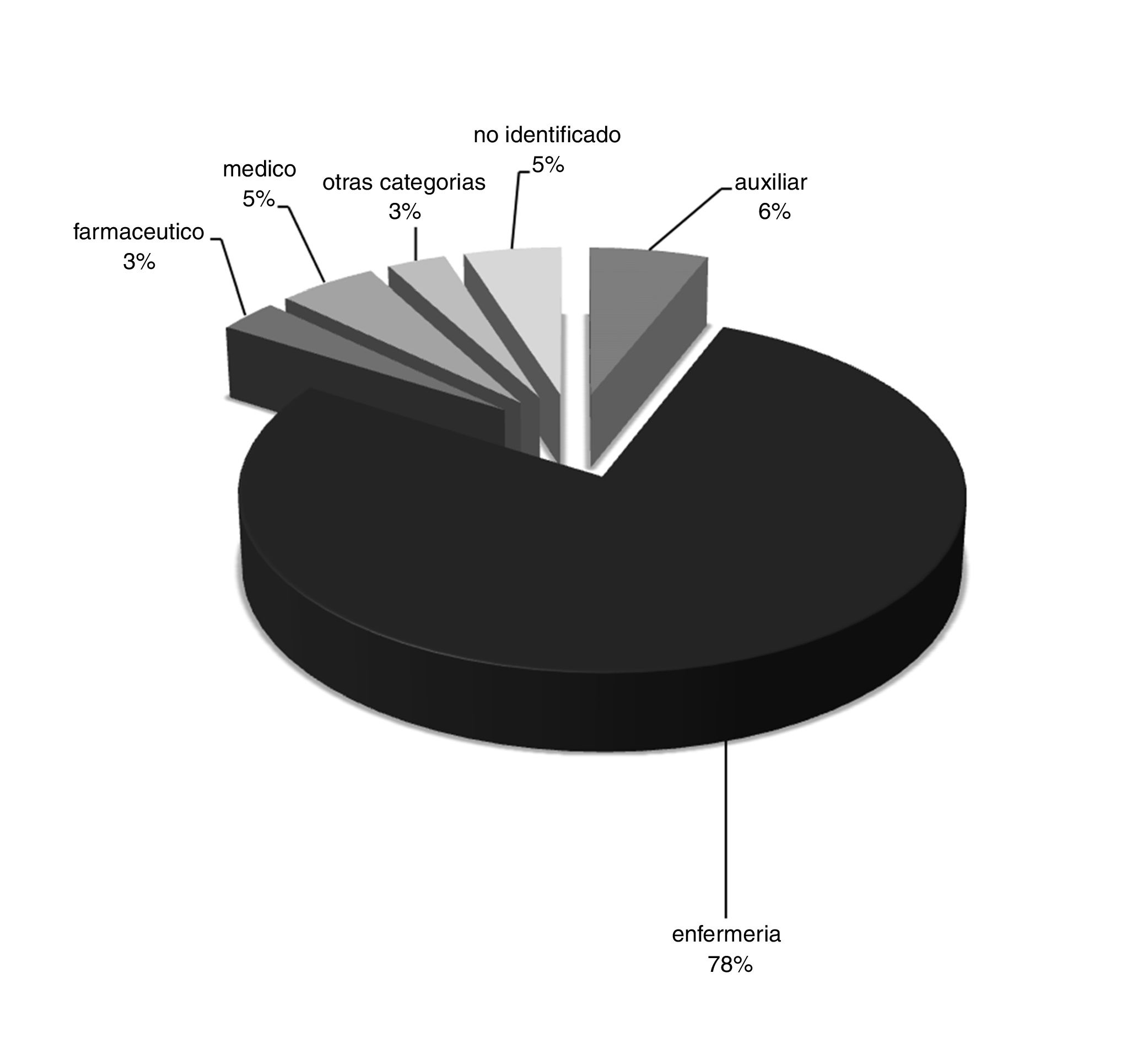
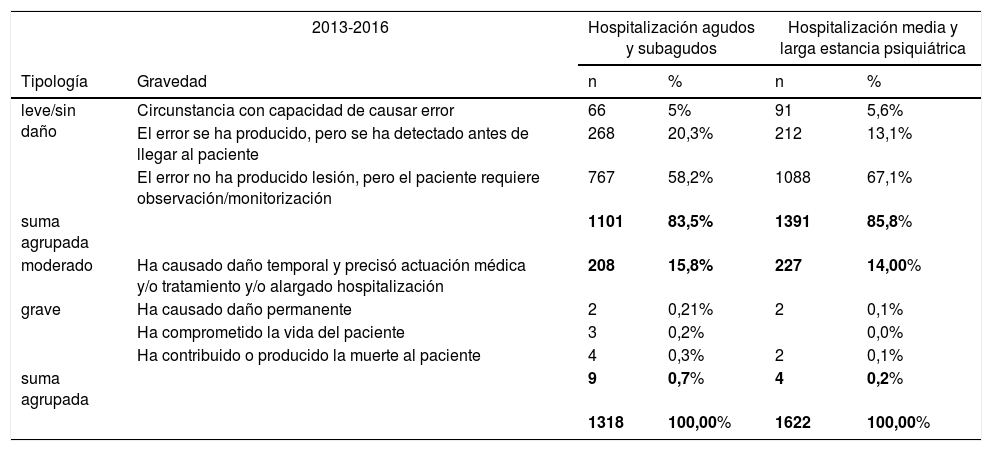
En el 95% (2.793) de los ISP notificados los profesionales notificantes se identificaron nominalmente (en la figura 1 se puede observar la distribución de la categoría profesional). Destaca que 3 de cada 4 ISP fueron declarados por personal de enfermería.
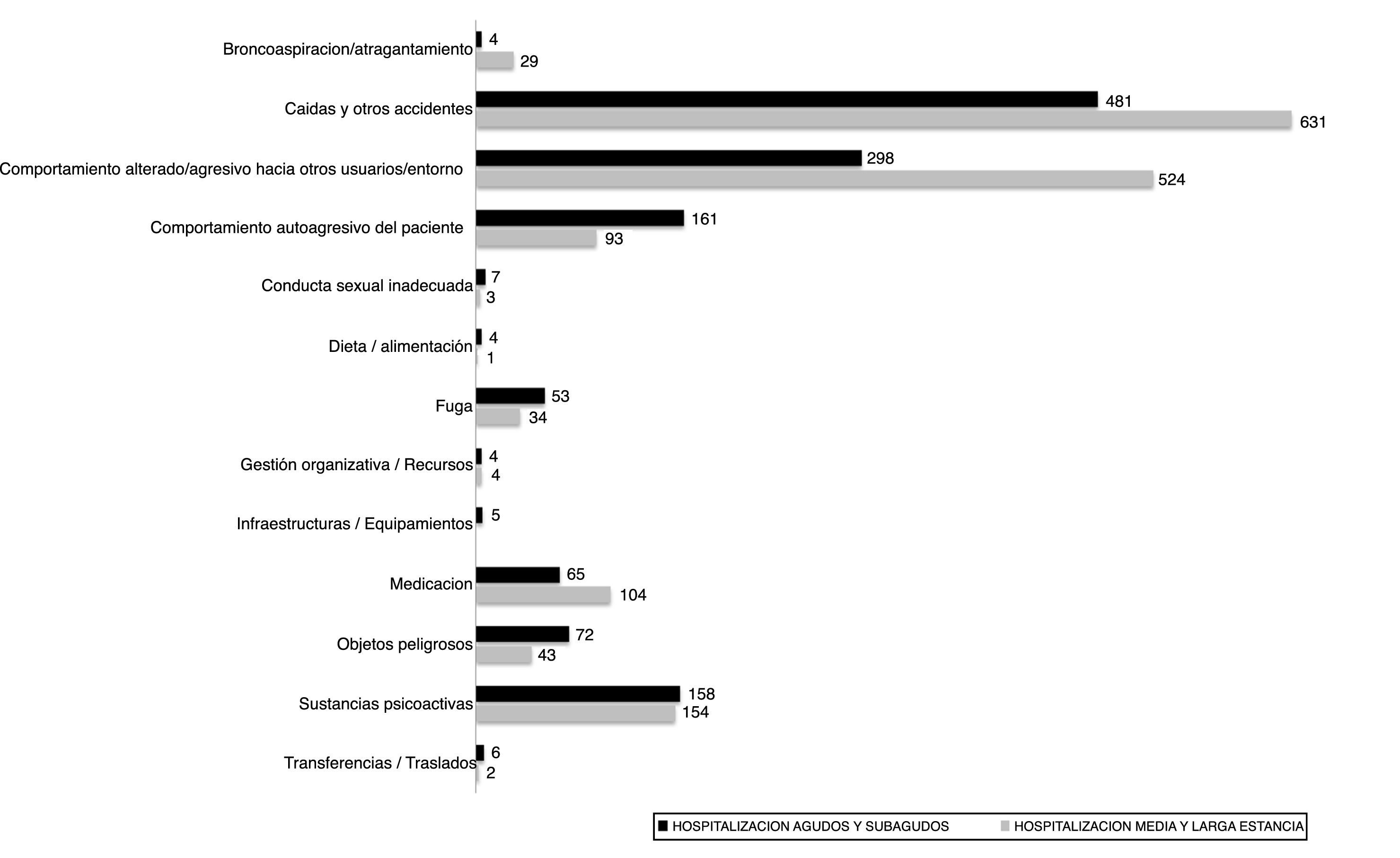
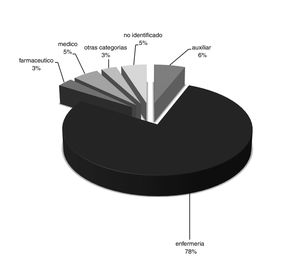
Las tipologías de ISP más frecuentemente notificadas, según ámbitos y una vez ajustadas por estancias, fueron: las caídas (significativamente más frecuentes en HAS que en HMLE, p=0,0001), los comportamientos agresivos y/o alterados hacia otros usuarios y o entorno (sin diferencias significativas entre ámbitos), los relacionados con sustancias psicoactivas (significativamente más frecuentes en HAS que en HMLE, p<0,05), los comportamientos autoagresivos (significativamente más frecuentes en HAS que en HMLE, p<0,05), los relacionados con la medicación (sin diferencias significativas entre ámbitos), los relacionados con objetos peligrosos (significativamente más frecuentes en HAS que en HMLE, p<0,05) y las fugas (significativamente más frecuentes en HAS que en HMLE, p<0,05). Estos 7 tipos representaron el 97,65% del total de las notificaciones (fig. 2).
El porcentaje de incidentes con grado de daño grave y moderado fue del 14,2% en HMLE y del 16,5% en HAS. Aunque fue un poco más elevado en HAS que en HMLE, estadísticamente las diferencias no llegaron a ser significativas (p=0,077 en el test chi-cuadrado) (tabla 2).
Número y porcentaje de incidentes por grado de daño para el paciente y ámbito de hospitalización
| 2013-2016 | Hospitalización agudos y subagudos | Hospitalización media y larga estancia psiquiátrica | |||
|---|---|---|---|---|---|
| Tipología | Gravedad | n | % | n | % |
| leve/sin daño | Circunstancia con capacidad de causar error | 66 | 5% | 91 | 5,6% |
| El error se ha producido, pero se ha detectado antes de llegar al paciente | 268 | 20,3% | 212 | 13,1% | |
| El error no ha producido lesión, pero el paciente requiere observación/monitorización | 767 | 58,2% | 1088 | 67,1% | |
| suma agrupada | 1101 | 83,5% | 1391 | 85,8% | |
| moderado | Ha causado daño temporal y precisó actuación médica y/o tratamiento y/o alargado hospitalización | 208 | 15,8% | 227 | 14,00% |
| grave | Ha causado daño permanente | 2 | 0,21% | 2 | 0,1% |
| Ha comprometido la vida del paciente | 3 | 0,2% | 0,0% | ||
| Ha contribuido o producido la muerte al paciente | 4 | 0,3% | 2 | 0,1% | |
| suma agrupada | 9 | 0,7% | 4 | 0,2% | |
| 1318 | 100,00% | 1622 | 100,00% | ||
Las negritas hacen referencia a la suma agrupada de los datos.
Del total de ISP declarados en estos 4 años de estudio, 30 requirieron análisis tipo ACR o IA, lo que representó un 1,0% del total.
En HAS se analizaron con esta metodología un total de 19 ISP (un 1,4% del total notificado en este ámbito), de los cuales 13 han sido mediante ACR (11 relacionados con comportamientos autoagresivos y 2 relacionados con caídas) y 6 mediante IA (3 relacionados con comportamientos autoagresivos, 2 relacionados con infraestructuras y equipamientos y uno relacionado con fuga).
En HMLE se analizaron menos incidentes que en HSA, un total de 11, que representaron un 0,6% del total notificado en este ámbito, de los cuales en 4 se utilizó ACR (2 relacionados con comportamientos autoagresivos y 2 relacionados con comportamientos agresivos y/o alterados hacia otros usuarios y o entorno) y 7 se analizaron mediante IA (2 relacionados con comportamientos autoagresivos, 2 relacionados con caídas, uno relacionado con medicación, otro relacionado con gestión organizativa y recursos y el último relacionado con broncoaspiración).
El resto de los incidentes en ambos ámbitos se agruparon por tipologías y áreas en informe simple o de datos agregados.
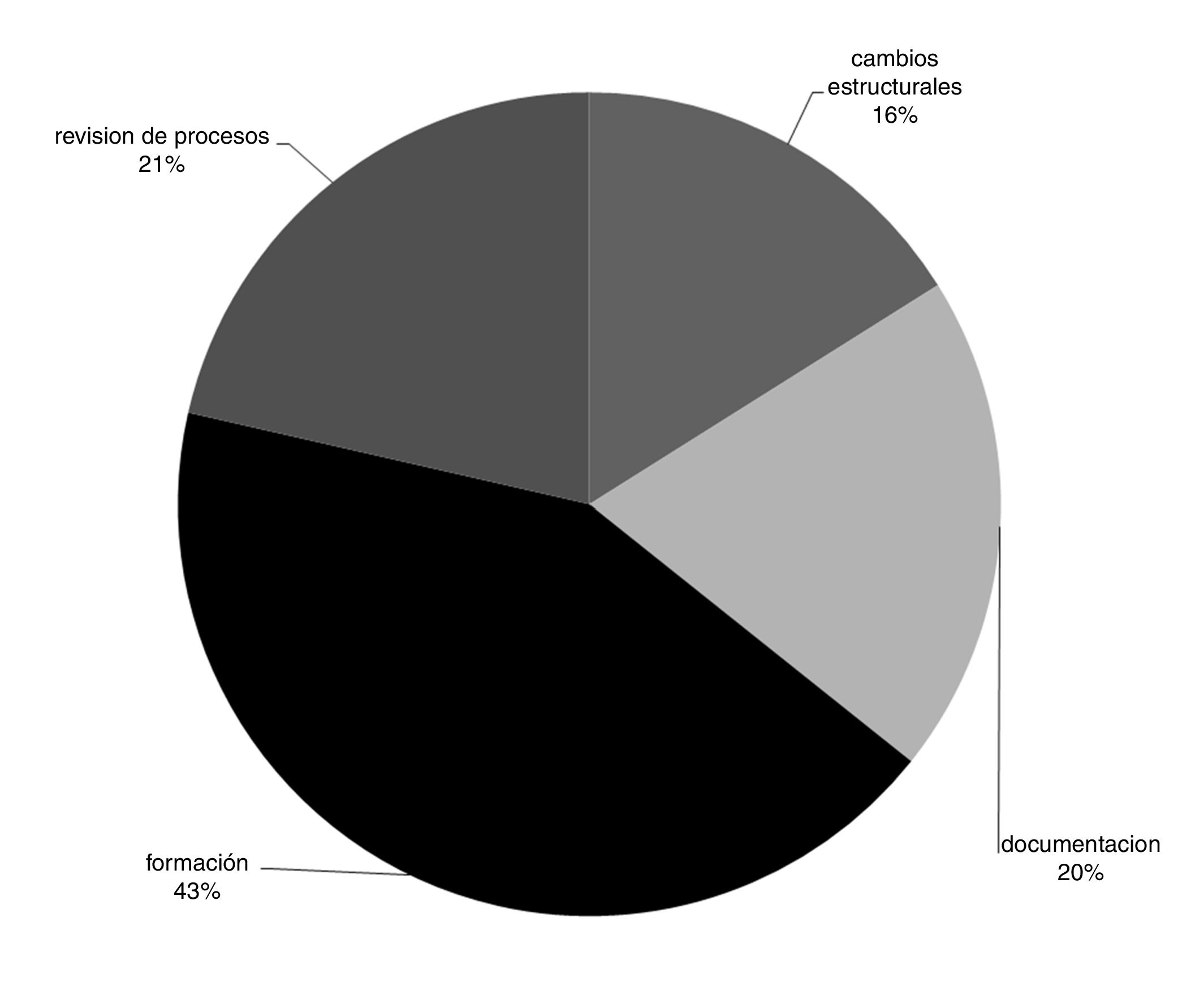
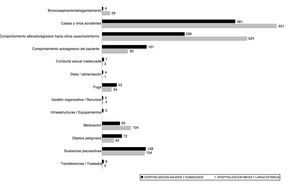
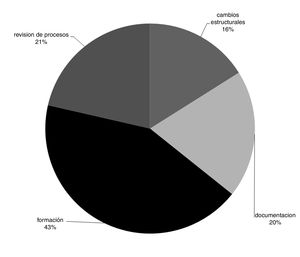
A partir de los incidentes analizados con ACR o IA se generaron 56 acciones de mejora (39 en HAS y 17 en HMLE) a lo largo del periodo de estudio. Las mejoras identificadas más frecuentemente fueron las relacionadas con la formación de los profesionales (fig. 3).
Algunos ejemplos de las acciones de mejora fueron: reordenación de procesos de atención a los pacientes con conductas suicidas (incluyendo la mejora de la aplicación del código de riesgo de suicidio) que contenían la revisión de circuitos y procedimientos; modificación estructural de equipamientos; medidas de farmacovigilancia; formación a los profesionales en el manejo de la contención verbal en situaciones de agitación de pacientes; cambios en el registro de objetos/sustancias que pueden resultar peligrosos para la propia seguridad del paciente y/o de terceros, etc., entre otros.
Los criterios para la priorización e implementación de las acciones de mejora se basaron en el impacto y la factibilidad de las mismas.
DiscusiónEl aumento continuado de notificaciones en los años de estudio indica una mayor sensibilidad de los profesionales hacia la seguridad de los pacientes en el ejercicio de su práctica. Un alto número de notificaciones no implica necesariamente tener un mayor número de incidentes y, generalmente, los organismos con mayor número de notificaciones suelen tener mayor cultura de seguridad del paciente10,11.
El estudio ENEAS12 y otros similares13 muestran que los ISP son mucho más frecuentes que los declarados por sistemas de declaración voluntaria. Ello no resta importancia a estos sistemas, tal como resalta la OMS14, que los considera un factor esencial para la mejora de la seguridad de los centros. En nuestro estudio exponemos unas tasas de notificación de ISP en HP que están por debajo de las publicadas en otros países en el ámbito psiquiátrico, como la del National Health Service, que se sitúa en 15,5/1.000 estancias15.
Es destacable que en un sistema voluntario, donde existe la posibilidad de no identificarse, una gran mayoría de los notificantes se ha identificado nominalmente, lo que apunta a la confianza de los profesionales en la confidencialidad, la no punibilidad del sistema y la cultura de seguridad del centro. El porcentaje de identificación es muy superior a los datos publicados por el Ministerio de Sanidad, Servicios Sociales e Igualdad en 2016, donde se recoge que se identifica nominalmente un 59,2% de los notificantes (Sistema de Notificación y Aprendizaje para la Seguridad del Paciente 2014-2015)16. Respecto a la categoría profesional del notificante, destaca la relevante aportación en la detección de riesgos del personal de enfermería, y por ello su más acentuada implicación en la seguridad del paciente frente a otras categorías de profesionales; nuestros datos son similares a los publicados en nuestro entorno más cercano17.
Las tipologías de ISP notificados muestran un patrón específico de HP muy diferente al de otros ámbitos, como la hospitalización general18. Sin duda, elementos causales asociados a la enfermedad mental y a la vulnerabilidad de estos pacientes son determinantes en esta clara diferenciación de tipologías de ISP.
Las caídas son el ISP más notificado en HP debido a factores relacionados con la propia enfermedad (deterioro del estado mental, depresión, demencia, manía, ansiedad, etc.) y con el tratamiento (psicotrópicos y polimedicación), tal y como aparece en algunos estudios19-21.
El comportamiento alterado/agresivo es la segunda tipología de ISP más notificada (además, sin diferencias significativas entre ámbitos) en HP, lo que supone un reto para los profesionales, pues deben gestionar el comportamiento del paciente salvaguardando la seguridad del propio paciente, de otros pacientes y la suya propia, intentando evitar ambientes violentos o inseguros que pueden dificultar la recuperación de la enfermedad22,23.
Los comportamientos autoagresivos son otra de las tipologías de ISP más notificadas y más características en este ámbito ya que están íntimamente relacionadas con la enfermedad del paciente, su grado de inestabilidad y la habitual imprevisibilidad de los actos, lo que requiere control de elementos de riesgo internos y externos y revisión de los procesos de prevención, control y seguimiento de los pacientes con antecedentes, o conductas reveladoras al respecto durante su estancia24.
Estos 3 tipos de ISP son también los más notificados en la HP del National Health Service de Inglaterra (National quarterly data on patient safety incident reports25).
En nuestra serie destaca también el número de ISP relacionados con las sustancias psicoactivas, ya sea por consumo o tenencia. Es importante este hecho y su detección facilita focalizar recursos al respecto debido a la repercusión que tienen estas sustancias en el tratamiento y el proceso de atención de los pacientes con enfermedades mentales26.
En la HAS las tasas de notificación son significativamente más elevadas que en HMLE en general y de forma particular según tipologías (caídas, comportamientos autoagresivos, sustancias psicoactivas, objetos peligrosos, fugas), lo que podría estar relacionado con el momento evolutivo del cuadro clínico, ya que son ingresos en las etapas más agudas de la enfermedad, donde el proceso de atención todavía se encuentra en fase de conseguir el control de los síntomas y la estabilidad del paciente.
Destaca que el 75% de los ISP analizados en HAS está relacionado con comportamientos autoagresivos frente al 36,3% en HMLE, lo que reafirma que en la fase más aguda e inestable del cuadro clínico este tipo de conducta supone un riesgo más reiterativo y más lesivo para los pacientes.
Los porcentajes de los ISP con daño moderado o grave en los ISP notificados son similares en los ámbitos estudiados y muy parecidos a los reflejados en otros ámbitos de atención sanitaria, como refleja el estudio publicado por el Departamento de Salud de Cataluña27.
Las herramientas de análisis de los ISP que hemos considerado han sido el ACR y el IA. Aunque hay autores que destacan que el ACR es un instrumento de análisis que en el ámbito psiquiátrico está más limitado que en otros ámbitos28,29, no disponemos hasta el momento de metodologías más válidas.
La formación y la revisión de procesos son el tipo de acciones de mejora más frecuentemente generadas. Destaca el trabajo en revisión de procesos realizado con los propios profesionales, ya que la corrección de los fallos latentes en la forma de trabajo es uno de los puntos esenciales para disminuir/evitar situaciones de riesgo.
Como conclusiones podríamos decir que la HP tiene un patrón característico de tipología de ISP propio y diferente al de la hospitalización general y el grado de daño que sufren los pacientes es similar en enfermedades psiquiátricas en fase aguda y en fase crónica, aunque la tipología de incidentes es diferente y se notifican los ISP mucho más en la hospitalización aguda que en la crónica.
Las limitaciones del estudio están relacionadas con posibles sesgos en la declaración debido a preferencias o limitaciones de los profesionales a la hora de declarar un tipo de incidente u otro (no se han contrastado los datos de los ISP declarados con los problemas de seguridad reales a través de auditorías de historias clínicas). La falta de otros estudios similares dificulta el poder establecer una comparativa real.
Los profesionales del ámbito hospitalario de HP del centro tienen una conciencia de notificación alta, destacando el personal de enfermería como el más sensibilizado al respecto de la notificación de los riesgos de los pacientes.
Los incidentes que requieren de un análisis exhaustivo (ACR o IA) suponen un porcentaje pequeño pero importante en la detección de posibles causas y mejoras de la atención en HP.
Este trabajo muestra que la puesta en marcha de un sistema estructurado de notificación y gestión de incidentes en HP permite conocer la incidencia y las características de los ISP, estandarizar el análisis de los mismos y la identificación y el seguimiento de la implementación de las acciones de mejora. Además, ha potenciado la actitud crítica de los profesionales aportando ideas innovadoras en la manera de llevar a cabo sus actividades, de forma que se ha potenciado la seguridad y la calidad de la atención sanitaria en la HP.
Todo ello sin duda contribuye a mejorar la atención a los pacientes hospitalizados en psiquiatría y a la salud de la población en general, dado que la salud mental es un problema de primer orden de salud pública30.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A los miembros de la Unidad Funcional de Seguridad del Paciente y a todo el personal sanitario del Parc Sanitari Sant Joan de Déu.