Introducción
En una definición ya clásica1, la epidemiología es «el estudio de la distribución y los determinantes de las enfermedades o problemas de salud en una población específica, y la aplicación de este estudio al control de los problemas de salud». No es ésta, sin embargo, la única definición, pues casi cada autor en su correspondiente manual ha elaborado una definición de la epidemiología2. En la tabla 13-7 se recogen algunas de estas definiciones8, lista no exhaustiva que quiere dar cuenta de las más significativas y vigentes que han tenido una especial difusión en nuestro medio. Estas definiciones son reflejo de que la epidemiología es un cuerpo cambiante de conocimientos, una metodología y una forma de pensar. La epidemiología como disciplina científica dispone de un conjunto de sistemas de hipótesis y conocimientos (el método epidemiológico y la secuencia epidemiológica9) y sirve como ciencia básica para la salud pública, la medicina preventiva y la medicina clínica. A pesar de la variedad de definiciones (tabla 1), todas tienen como denominador común el continuo salud-enfermedad en la población. Por tanto, el objeto de los estudios epidemiológicos son las poblaciones. Una población puede definirse tanto en términos geográficos, los habitantes de una ciudad, como de otra naturaleza, sea por ejemplo un grupo específico de trabajadores, pacientes con una determinada enfermedad, ciudadanos nacidos en un determinado año o usuarios de ciertos servicios sanitarios.
La epidemiología se ha utilizado, y se sigue utilizando, de muchas formas10. Los estudios epidemiológicos han servido para conocer las causas de las enfermedades, tanto de las enfermedades transmisibles (que fueron el principal objeto de estudio de la epidemiología en la primera mitad del siglo xx) como de las denominadas «enfermedades crónicas» (el cáncer y las enfermedades cardiovasculares, principalmente, durante la segunda mitad del siglo xx). La epidemiología no sólo ha tratado de identificar los agentes causales de multitud de enfermedades, sino también las pertinentes intervenciones preventivas encaminadas a mantener la salud.
El estudio de la etiología de las enfermedades ha ido de la mano del estudio de la evolución y el resultado final de las enfermedades (es decir, la «historia natural» de la enfermedad), tanto en las personas como en los grupos de personas (poblaciones). En este sentido, se ha definido la epidemiología clínica como la aplicación de los conocimientos, la metodología y el razonamiento epidemiológicos a los problemas de la medicina clínica11, con el objetivo de ayudar al médico a resolver los problemas de salud de sus pacientes, interpretar la información clínica y mejorar la calidad de su investigación12.
La epidemiología se utiliza para describir el estado de salud de la población. Para las autoridades sanitarias es muy importante conocer la carga de enfermedad en la población, para la planificación, la priorización y la asignación de recursos sanitarios. Además, la epidemiología se está utilizando para evaluar la efectividad y eficiencia de los servicios sanitarios en su más amplio sentido: desde la efectividad de un programa de cribado, la eficiencia de un determinado tratamiento o el impacto en la salud pública de una determinada política social.
La epidemiología emplea muchos de los procedimientos de las ciencias sociales y se basa en el análisis estadístico, y configura una metodología propia y específica que la caracteriza como disciplina científica. Sin embargo, los métodos de la epidemiología y, más concretamente, sus limitaciones como ciencia básica para la investigación etiológica y sus implicaciones para la salud pública fueron objeto de un polémico reportaje en la revista Science13, en el que se trataba a la epidemiología de confusión tanto para políticos y gestores como para el gran público. De entre las reacciones cabe destacar los ensayos de eminentes epidemiólogos en prestigiosas revistas, como la del ya desaparecido profesor Wynder14 («en epidemiología, como en otras ramas de la ciencia, hay estudios tanto buenos como inadecuados e inferencias inapropiadas»); la de Trichopoulos15 con el sugerente subtítulo «[el futuro] es brillante, pero epidemiología y publicidad pueden ser una mezcla peligrosa», en clara alusión a los peligros de la interpretación, lectura y difusión incontrolada de los resultados de los estudios epidemiológicos en los medios de comunicación de masas; y la de Last16 acerca de la esencialidad y necesidad de la epidemiología en todas sus formas y prácticas.
Se ha reflexionado también acerca del futuro de la epidemiología a la luz de su evolución durante los últimos dos siglos y sus implicaciones para la salud pública y la sociedad17-19. Susser et al17, tras describir una serie de etapas o «eras» (en sus propias palabras) en el desarrollo de la epidemiología, predicen una nueva era en la que nos vamos a ver envueltos si no es que ya estamos en ella a la que llaman de la ecoepidemiología, y su paradigma son las cajas chinas, en contraposición al paradigma de la era inmediatamente precedente, la epidemiología de caja negra, correspondiente a la epidemiología de las enfermedades crónicas (última mitad del siglo xx). Ecoepidemiología sería «el estudio de las relaciones causales en el aspecto social y con patogénesis y causalidad molecular». Pearce19, por su parte, argumenta que la «epidemiología moderna» (o risk factor epidemiology) ha girado en torno a la metodología y a la identificación de factores de riesgo en los individuos, se ha alejado del estudio de los factores socioeconómicos y ha distraído a los epidemiólogos del estudio de la dinámica del desarrollo de las enfermedades en las poblaciones («estamos usando más y más tecnología para estudiar, cada vez más, cuestiones triviales»), con el resultado de un distanciamiento de la epidemiología de la salud pública, situación que debe conducirse hacia la reintegración de la epidemiología en la salud pública y redescubrir así la perspectiva poblacional. Rothman et al20 respondieron a estas acusaciones en otro polémico ensayo sobre los objetivos de la epidemiología, que a su vez fue contestado21. Cabe mencionar como parte de este debate el trabajo de Susser22 publicado en el Journal of Epidemiology and Community Health, de crítica a la risk factor epidemiology, que se acompañaba de una serie de trabajos con opiniones contrapuestas.
En resumen, las aplicaciones de la epidemiología tienen como objeto proporcionar respuestas válidas y oportunas a las cuestiones sobre la comprensión y mejora de los problemas de salud de la población. Las preguntas que se puede intentar responder desde o a través de la epidemiología se refieren a la importancia de los problemas de salud y a la posibilidad de modificarlos: qué frecuencia y qué tendencia presenta una determinada enfermedad, qué características de utilización y de accesibilidad presentan las prestaciones sanitarias, qué intervenciones preventivas son efectivas, qué beneficio representa para el sistema sanitario la modificación de una determinada pauta diagnóstica o terapéutica, etc.
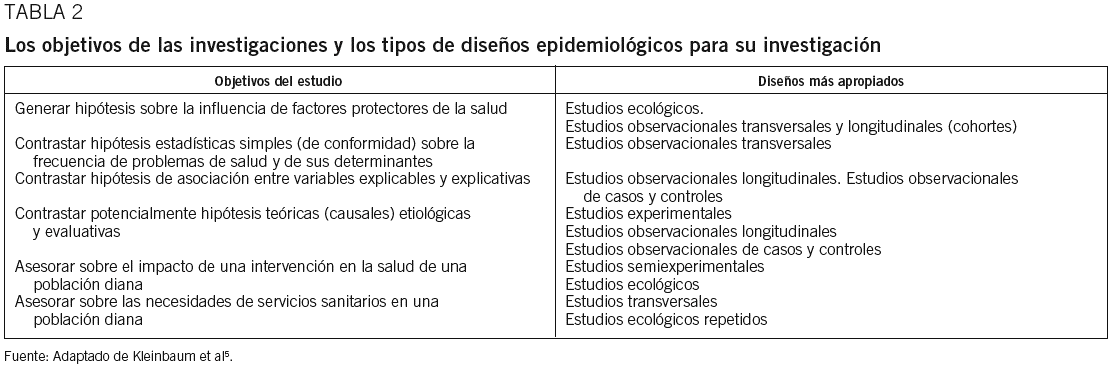
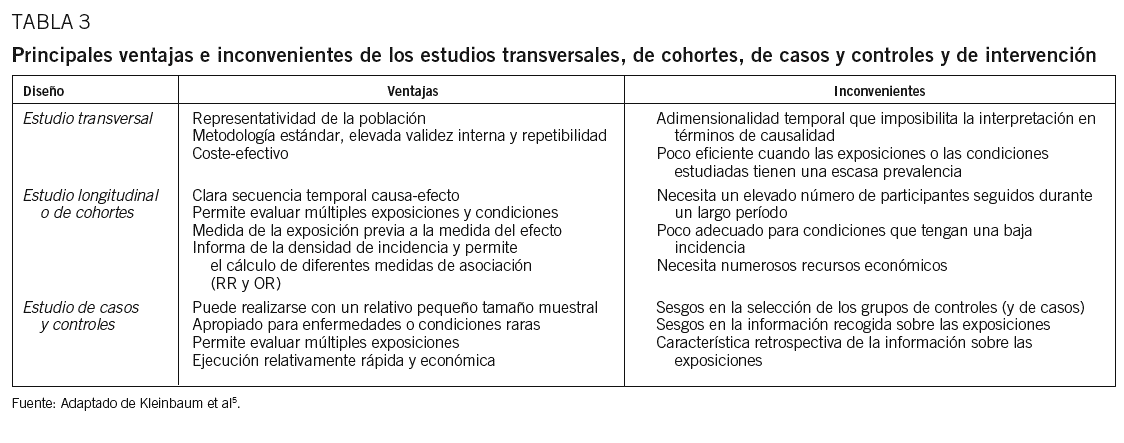
Para responder a estas preguntas la epidemiología ha desarrollado una metodología propia, basada no en la experimentación sino en la observación, puesto que «experimentar», en el sentido estricto de la palabra, con poblaciones (p. ej., asignar una potencial exposición cancerígena a un grupo de personas y a otro grupo no para medir la incidencia de un determinado tipo de tumor) no es, principalmente, ético. Los diseños epidemiológicos definen, por tanto, estudios observacionales (o no experimentales) basados en el tipo de muestreo que se hace de las poblaciones. El tipo de diseño epidemiológico responderá, por tanto, a la pregunta o preguntas que los investigadores se hagan de la población y de la condición (enfermedad, factor de riesgo o preventivo, actividad asistencial, etc.) a estudiar23. En la tabla 2 se resumen algunas de las preguntas contestables y los diseños epidemiológicos más apropiados para hacerlo. En la tabla 3, además, se presentan a modo de resumen las ventajas y los inconvenientes de los 3 principales diseños observacionales en epidemiología.
Por todo ello, los estudios epidemiológicos per se están sujetos a diferentes tipos de errores sistemáticos o sesgos que afectan a su validez interna. Por estos y otros factores puede verse afectada la generalización de los resultados. En demasiadas ocasiones se ha sacralizado «la letra impresa», es decir, se da por válida y relevante cualquier información que esté avalada por el peer review de una prestigiosa (o no tan prestigiosa) revista. Puede tratarse de investigación epidemiológica o clínica, que en muchas ocasiones puede suponer cambios para la práctica clínica, para la provisión de servicios sanitarios o para la salud pública en general. Aunque no se puede «dudar» de todo lo que cae en nuestras manos, sería incluso más peligroso aceptarlo todo sin evaluación crítica. Cuando tengamos en nuestras manos un trabajo (normalmente un artículo original) que vayamos a incorporar a nuestro «cuerpo de conocimiento» (porque lo vamos a utilizar como antecedente de nuestra investigación, porque puede determinar nuestra práctica profesional), es acertado plantearse una duda razonable y ser sistemáticos y críticos en la lectura de ese artículo. Debemos utilizar, en la medida de lo posible, una serie de criterios que nos ayuden a discernir si los resultados o las evidencias presentadas son válidos, es decir, próximos a la verdad, y para decidir si los resultados son importantes (y pueden implicar cambios en nuestro conocimiento o en la manera de actuar con los pacientes).
Existen ya numerosos textos sobre la calidad de los estudios epidemiológicos (de hecho, en cualquier manual de epidemiología, ya sea básico o avanzado, se habla de ello), pero ha sido mucho menor el esfuerzo dedicado a valorar la calidad de la manera de publicar los estudios y resultados (las publicaciones, los artículos) epidemiológicos24,25. La comunicación errónea, incompleta o poco adecuada de la investigación en la literatura médica es un importante problema para la interpretación y traslación de los resultados de la investigación a la práctica de la medicina y de la salud pública basada en evidencias. En este sentido, la declaración CONSORT26 para la publicación de ensayos clínicos aleatorizados ha mejorado la calidad de la comunicación de los resultados de este tipo de investigación.
La iniciativa STROBE
La preocupación por mejorar la comunicación de los estudios epidemiológicos con el referente del impacto positivo de la declaración CONSORT llevó a un grupo de epidemiólogos, metodólogos y bioestadísticos a configurar las bases de la Declaración STROBE (STrengthening the Reporting of OBservational studies in Epidemiology, que podríamos traducir como «Fortalecimiento o consolidación de la comunicación de los estudios observacionales en epidemiología») en el año 2003. El grupo inicial animó y preparó una reunión de trabajo con la participación de investigadores que desarrollan estudios observacionales, además de algunos directores de revistas de epidemiología y medicina general europeas y norteamericanas, que se celebró en la Universidad de Bristol en septiembre de 2004. Este encuentro generó una lista de comprobaciones preliminar dedicada a los 3 principales diseños epidemiológicos (estudios longitudinales o de cohortes, estudios de casos y controles y estudios transversales o de prevalencia). Esta lista, discutida por los miembros del grupo, tiene una nueva versión (diciembre de 2004) que es la que se revisa en este artículo. El trabajo de este grupo se dio a conocer públicamente en un provocador editorial de dos de sus miembros27, a raíz de la publicación de un no menos provocador trabajo sobre la poca calidad de los artículos epidemiológicos publicados en importantes revistas médicas y epidemiológicas28. La breve historia de este grupo de trabajo, la lista de comprobación y otros materiales adicionales (p. ej., enlaces a páginas web y bibliografía disponible directamente en formato PDF) están en http://www.strobe-statement.org
La declaración STROBE: lista de comprobación de puntos esenciales
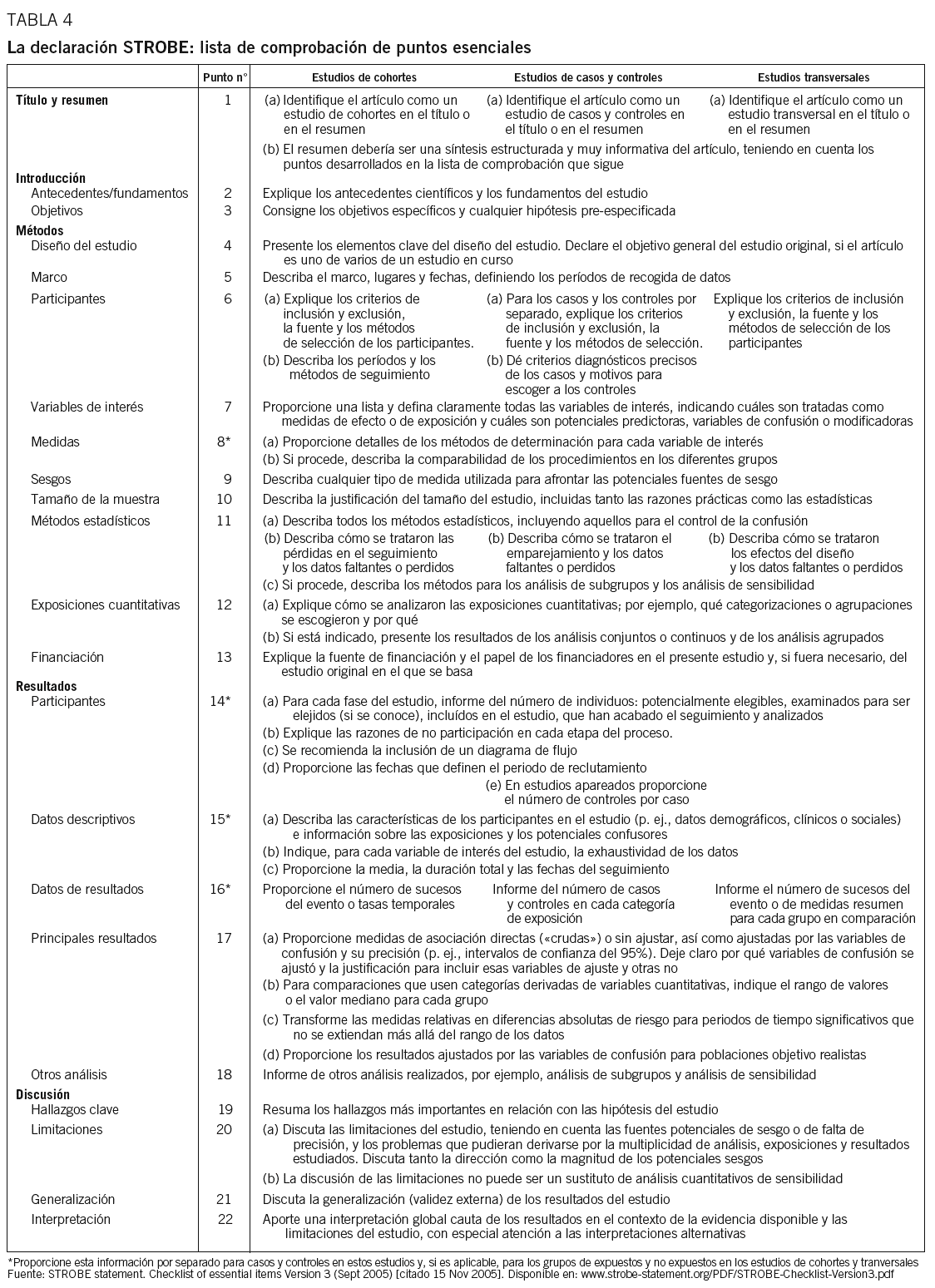
La lista de comprobación STROBE se refiere a artículos publicados con los resultados derivados de estudios de cohortes, estudios de casos y controles y estudios transversales, que son los principales tipos de estudios observacionales. El grupo tiene previsto, a medida que esta lista se vaya aplicando, extenderla a otros tipos de estudios, como los estudios ecológicos o los estudios de casos y controles anidados.
La lista de comprobación (tabla 4) contiene, para cada uno de los tres diseños, 22 puntos organizados según la estructura ya clásica IMRD de los artículos científicos (Introducción, Método, Resultados y Discusión)29,30, además de un primer apartado dedicado al título y el resumen. Como el propio grupo aclara, el orden de los puntos en cada apartado es un aspecto secundario, si bien lo importante es que los puntos se aborden en algún lugar del artículo. Como ya hemos comentado, no se trata de una guía para diseñar estudios, ya que de eso se ocupan los textos de epidemiología5,31-36. Ni de unas recetas para mejorar la aceptabilidad y publicabilidad de los manuscritos37,38, aunque pueda servir para ello. Se trata de una lista de comprobación para aumentar la calidad de la publicación de los correspondientes informes (generalmente artículos originales) y, por ende, valorar la calidad o hacer una buena lectura crítica de este tipo de publicaciones.
Título y resumen (punto 1)
El título o el resumen deben incluir una indicación de qué tipo de estudio se trata, y el resumen debería ser estructurado y muy informativo del artículo, sin descuidar los puntos que se comentan a continuación.
Introducción (puntos 2 y 3)
El apartado de introducción, que comprende el primer o primeros párrafos del artículo, debe aportar los antecedentes científicos y la justificación del estudio, así como sus objetivos e hipótesis. Estos puntos son comunes a cualquiera de los tres tipos de estudios incluidos en la declaración STROBE.
Método (puntos 4 a 13)
En la sección de métodos se debe mostrar los elementos clave del diseño del estudio, incluido el objetivo general en caso de que el artículo se corresponda con un estudio más amplio del que se derivan numerosos artículos. Se debe identificar el ámbito de la investigación, el lugar y las fechas de los períodos de obtención de datos. Según el tipo de estudio (tabla 4), se debe describir con claridad los criterios de inclusión y exclusión de los participantes. Dado que se trata de estudios que generalmente cuentan con diferentes variables, es necesario describir todas las variables de interés, tanto las de resultados (las variables dependientes) como sus potenciales predictores y potenciales variables de confusión (variables independientes), así como los subgrupos definidos a priori. De manera similar, se debe describir cómo se mide cada una de estas variables así como la comparabilidad de los procedimientos entre los grupos (de expuestos y no expuestos, de casos y controles, de subgrupos...). Respecto a la presencia de sesgos o errores sistemáticos, se debe describir las medidas tomadas para prevenirlos y controlarlos. De manera general para los 3 tipos de diseño, se debe describir la justificación del tamaño del estudio, que incluya consideraciones tanto prácticas como estadísticas. Respecto a los métodos estadísticos, y de acuerdo con la naturaleza de cada tipo de estudio, se debe describir todos los métodos utilizados: las técnicas para el control del fenómeno de la confusión; cómo se han manejado las variables con información incompleta (missing data), las pérdidas en el seguimiento (estudios de cohortes), el emparejamiento (estudios de casos y controles) o los efectos de diseños muestrales complejos (estudios transversales). En la sección de método también se debe dar una explicación de cómo se analizan las exposiciones cuantitativas (cómo se hacen las categorías y por qué). STROBE incluye como punto 13 en la sección de método la explicación de las fuentes de financiación y del papel de los financiadores en el estudio, si bien es muy frecuente que este punto se aborde en la sección de agradecimientos o, cada vez más, en una sección específica al final del manuscrito.
Resultados (puntos 14 a 18)
En esta sección, las particularidades de cada tipo de estudio son más relevantes (tabla 4). Los puntos tienen que ver con los participantes (p. ej., detallar con precisión el número de participantes potenciales, el número de personas contactadas, el número de negativas a participar, el número de personas incluidas, el número de participantes analizados, etc.). En cualquier caso, sin embargo, es necesario explicar las razones de no participación en cada fase del proceso. STROBE recomienda mostrar las características «basales» o descriptivas de las características sociales, demográficas o clínicas de los participantes en los 3 tipos de estudios, incluso, cuando el tipo de estudio lo requiera, algo de información en las exposiciones principales y la distribución de los potenciales confusores. Además, se recomienda indicar la frecuencia de las variables de resultado para los diferentes grupos de estudio: expuestos y no expuestos en los estudios de cohortes; casos y controles en este tipo de estudios, o por subgrupos de comparación en los estudios transversales. Respecto a los principales resultados, STROBE recomienda dar tanto resultados («crudos») como ajustados de las medidas de asociación, así como su precisión, y publicar las medidas de riesgo relativas en diferencias absolutas. Finalmente, los artículos deberían informar de otros análisis realizados, como pueden ser análisis de subgrupos.
Discusión (puntos 19 a 22)
Los cuatro puntos de este apartado se corresponden con la estructura clásica que debería tener la discusión de cualquier artículo científico. En primer lugar, en la discusión se debe informar de manera resumida sobre los resultados más importantes en relación con las hipótesis del estudio. STROBE recomienda discutir las limitaciones del estudio, teniendo en cuenta las fuentes de sesgo potencial, los problemas derivados de la multiplicidad de análisis, exposiciones y variables de resultado. Además, tras estos puntos sobre validez interna del artículo, un punto con entidad propia es el que hace referencia a la generalización o validez externa de los resultados del estudio. El último punto de la lista hace referencia a la interpretación de los resultados en el contexto de la evidencia existente y las limitaciones del estudio. STROBE recomienda no sobreinterpretar los resultados.
Comentario final
Como se ha podido ver, STROBE ha realizado una sistematización de los elementos clave que deben aparecer en un buen artículo sobre una investigación. Es necesario destacar que estos puntos se refieren a cómo los autores explican su investigación, y que son los criterios que se deben utilizar para valorar su validez. Estas guías entroncan con las guías de lectura propuestas hace unas décadas por los pioneros de la epidemiología clínica39,40 y que se relanzaron en los años noventa con el nuevo cuño de la medicina basada en la evidencia41,42. Si bien esas y otras43 guías se redactaron para promover una lectura crítica de la literatura biomédica en general, son criterios que bien podrían encajar en este fortalecimiento o mejora de la comunicación de los estudios observacionales. Sin duda alguna, mejorar cómo comunicamos los resultados de la investigación debe traducirse en una mejor difusión de la investigación. Y la guía STROBE es un buen inicio para los estudios observacionales epidemiológicos.
Agradecimientos
A los compañeros del Comité Editorial de Gaceta Sanitaria, a los revisores que generosamente ceden también su tiempo y a los autores y autoras que pacientemente envían manuscritos y admiten las críticas del Comité Editorial. Con todos ellos hemos aprendido a movernos en el complejo mundo de la edición biomédica.