La infección por el SARS-CoV-2 cursa, en la mayoría de los casos, con cuadros leves1. Sin embargo, hasta el 13% de los casos desarrollan cuadros severos2, con distrés respiratorio agudo asociado a una liberación masiva de mediadores proinflamatorios3. La identificación de los pacientes a riesgo de desarrollar cuadros graves permitiría optimizar los algoritmos terapéuticos. Este trabajo analiza datos demográficos, clínico-radiológicos y analíticos de pacientes ingresados para tratar de establecer variables predictoras de mortalidad e ingreso en UCI.
Se registraron de forma prospectiva 52 pacientes ingresados en hospitalización del Complejo Hospitalario de Navarra del 22 de marzo de 2020 al 5 de abril de 2020 con infección por SARS-CoV-2 confirmada. Se excluyó a los pacientes con otras patologías diferentes a la infección por SARS-CoV-2 como causa de ingreso. Se calculó la escala clínica CURB654 para la estratificación de los pacientes. Se realizó analítica sanguínea al ingreso con marcadores inflamatorios: recuento linfocitario (×109), fibrinógeno (mg/dl), dímero-D (ng/ml), ferritina (μg/l), LDH (U/l), troponina-I (pg/ml) y PCR (mg/l). Estas determinaciones se repitieron a las 48h del ingreso tras aplicación de los protocolos de tratamiento indicados en ese momento. La variable resultado principal fue una variable combinada que incluyó el fallecimiento durante el ingreso o la necesidad de traslado a UCI por motivo de la infección por SARS-CoV-2. Se construyeron modelos de regresión logística univariante para la variable resultado y se realizó análisis ROC (receiver-operating characteristics) de los modelos.
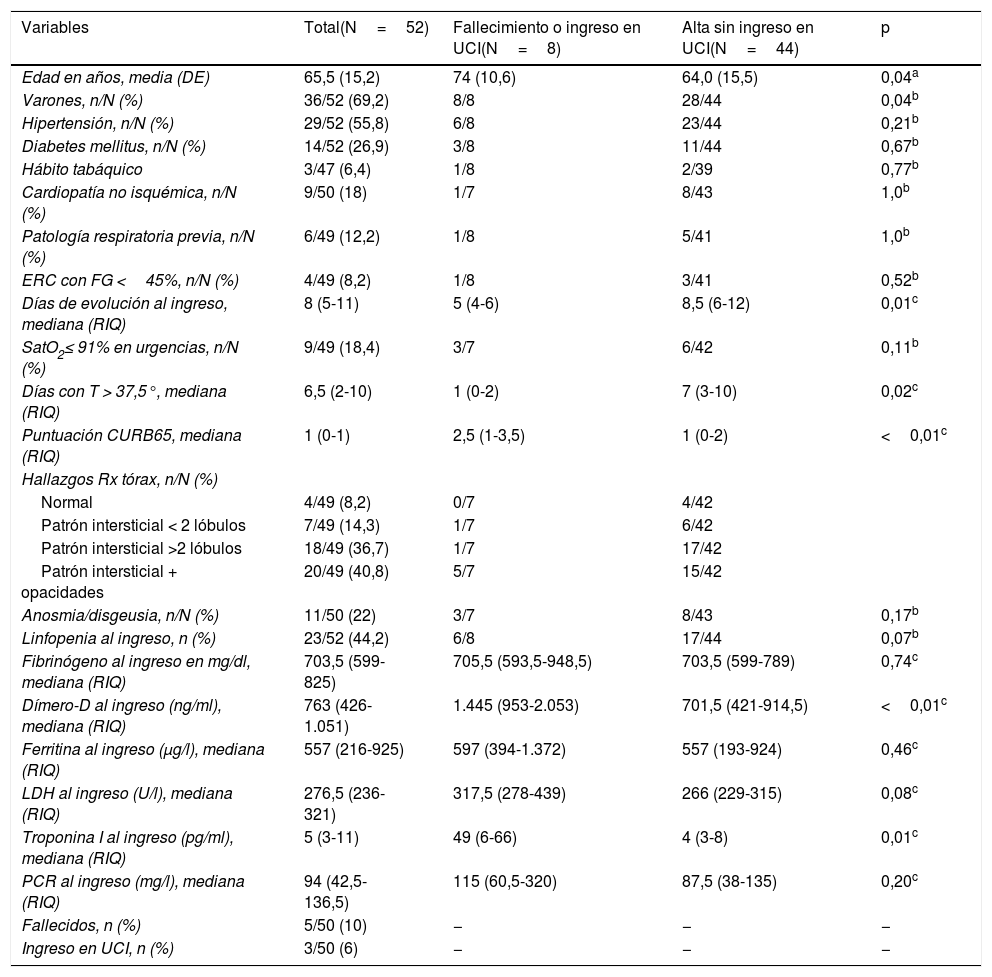
Un total de 52 pacientes fueron analizados (tabla 1). Todos presentaban elevados al menos 3 de los 7 parámetros de inflamación evaluados. Se observó una correlación entre los niveles de PCR con los de LDH (coeficiente r de Pearson, 0,44, p<0,01), fibrinógeno (0,74, p<0,01) y ferritina (0,40, p<0,01). Los niveles de dímero-D al ingreso se correlacionaron con los niveles de troponina-I (0,66, p<0,01) pero no con los reactantes de fase aguda (PCR, LDH, fibrinógeno y ferritina).
Características de los pacientes
| Variables | Total(N=52) | Fallecimiento o ingreso en UCI(N=8) | Alta sin ingreso en UCI(N=44) | p |
|---|---|---|---|---|
| Edad en años, media (DE) | 65,5 (15,2) | 74 (10,6) | 64,0 (15,5) | 0,04a |
| Varones, n/N (%) | 36/52 (69,2) | 8/8 | 28/44 | 0,04b |
| Hipertensión, n/N (%) | 29/52 (55,8) | 6/8 | 23/44 | 0,21b |
| Diabetes mellitus, n/N (%) | 14/52 (26,9) | 3/8 | 11/44 | 0,67b |
| Hábito tabáquico | 3/47 (6,4) | 1/8 | 2/39 | 0,77b |
| Cardiopatía no isquémica, n/N (%) | 9/50 (18) | 1/7 | 8/43 | 1,0b |
| Patología respiratoria previa, n/N (%) | 6/49 (12,2) | 1/8 | 5/41 | 1,0b |
| ERC con FG <45%, n/N (%) | 4/49 (8,2) | 1/8 | 3/41 | 0,52b |
| Días de evolución al ingreso, mediana (RIQ) | 8 (5-11) | 5 (4-6) | 8,5 (6-12) | 0,01c |
| SatO2≤ 91% en urgencias, n/N (%) | 9/49 (18,4) | 3/7 | 6/42 | 0,11b |
| Días con T > 37,5°, mediana (RIQ) | 6,5 (2-10) | 1 (0-2) | 7 (3-10) | 0,02c |
| Puntuación CURB65, mediana (RIQ) | 1 (0-1) | 2,5 (1-3,5) | 1 (0-2) | <0,01c |
| Hallazgos Rx tórax, n/N (%) | ||||
| Normal | 4/49 (8,2) | 0/7 | 4/42 | |
| Patrón intersticial < 2 lóbulos | 7/49 (14,3) | 1/7 | 6/42 | |
| Patrón intersticial >2 lóbulos | 18/49 (36,7) | 1/7 | 17/42 | |
| Patrón intersticial + opacidades | 20/49 (40,8) | 5/7 | 15/42 | |
| Anosmia/disgeusia, n/N (%) | 11/50 (22) | 3/7 | 8/43 | 0,17b |
| Linfopenia al ingreso, n (%) | 23/52 (44,2) | 6/8 | 17/44 | 0,07b |
| Fibrinógeno al ingreso en mg/dl, mediana (RIQ) | 703,5 (599-825) | 705,5 (593,5-948,5) | 703,5 (599-789) | 0,74c |
| Dímero-D al ingreso (ng/ml), mediana (RIQ) | 763 (426-1.051) | 1.445 (953-2.053) | 701,5 (421-914,5) | <0,01c |
| Ferritina al ingreso (μg/l), mediana (RIQ) | 557 (216-925) | 597 (394-1.372) | 557 (193-924) | 0,46c |
| LDH al ingreso (U/l), mediana (RIQ) | 276,5 (236-321) | 317,5 (278-439) | 266 (229-315) | 0,08c |
| Troponina I al ingreso (pg/ml), mediana (RIQ) | 5 (3-11) | 49 (6-66) | 4 (3-8) | 0,01c |
| PCR al ingreso (mg/l), mediana (RIQ) | 94 (42,5-136,5) | 115 (60,5-320) | 87,5 (38-135) | 0,20c |
| Fallecidos, n (%) | 5/50 (10) | − | − | − |
| Ingreso en UCI, n (%) | 3/50 (6) | − | − | − |
DE: desviación estándar; ERC: enfermedad renal crónica; FG: filtrado glomerular; LDH: lactato deshidrogenasa; PCR: proteína C reactiva; RIQ: rango intercuartílico 25-75; UCI: unidad de cuidados intensivos.
La puntuación en la escala CURB65 se asoció a mayor riesgo de fallecer o necesitar ingreso en la UCI (OR 4,27; IC95%: 1,6-11,25). Entre los parámetros inflamatorios al ingreso, los niveles de troponina-I (OR 2,21; IC95%: 1,17-4,16) y dímero-D (OR 11,98; IC95%: 1,72-83,27) se asociaron a peor pronóstico. El aumento de los niveles de dímero-D por encima de los límites de normalidad del laboratorio (500ng/ml) presentó un valor predictivo negativo del 100%. El análisis ROC de la capacidad predictiva de los niveles de dímero-D mostró una AUC de 0,81 (IC95%: 0,69-0,92), y un punto de corte >1.200ng/ml arrojaba una sensibilidad del 71,43% y una especificidad del 90,91%.
El aumento de los niveles de troponina-I por encima de los límites de normalidad del laboratorio (34pg/ml) asoció peor pronóstico (test de Wilcoxon, p<0,01). El análisis ROC para los niveles de troponina-I arrojó una AUC de 0,81 (IC95%: 0,67-0,92), con un punto de corte de 34pg/ml para obtener los mejores datos de sensibilidad (66,67%) y especificidad (91,89%).
Los valores de dímero-D (OR 4,89; IC95%: 1,26-18,93) y PCR a las 48h se asociaron con el riesgo de fallecer o precisar ingreso en la UCI (OR 5,36; IC95%: 1,19-24,09). Se constituyó una escala pronóstica con el número de parámetros inflamatorios elevados por encima de los límites de normalidad, asociándose la puntuación al ingreso a un peor pronóstico (por cada valor elevado: OR 2,6; IC95%: 1,17-5,76).
En nuestro estudio se mantienen algunos de los factores descritos en la literatura como predictores de peor pronóstico en la infección por SARS-CoV-2 (edad y sexo masculino)1. Todos los pacientes fallecidos (5/52) y los que precisaron UCI eran varones, y una edad avanzada se asoció a mayor mortalidad. Además, puntuaciones más altas en la escala CURB65 asociaron mayor mortalidad, al igual que en otros estudios publicados5.
En los casos de evolución grave se ha demostrado en estudios previos un aumento de parámetros inflamatorios y citopenias leves3. En nuestra población, niveles elevados de dímero-D y troponina-I al ingreso se asociaron con una mayor mortalidad y severidad de la enfermedad, con un valor predictivo negativo en el caso del dímero-D del 100%.
En conclusión, la utilización de parámetros inflamatorios como la troponina-I o el dímero-D, así como escalas clínicas como la CURB65, ayudan a predecir una peor evolución de la enfermedad COVID-19. Su aplicación en la práctica clínica permite optimizar algoritmos terapéuticos y la racionalización de recursos en situación de crisis sanitaria.