En las últimas décadas se ha producido un importante y progresivo aumento del número de personas ancianas con respecto a la población total, lo que ha conducido a un progresivo envejecimiento de ésta. La neumonía continúa siendo la primera causa de mortalidad infecciosa en el anciano y su frecuencia ha ido en aumento, hasta llegar a 12 por 1.000 en sujetos mayores de 75 años1,2. Además, genera una morbilidad importante, con períodos de convalecencia prolongados e ingresos hospitalarios con largas estancias3-5. En algunos estudios se ha descrito el aumento de la mortalidad tras el alta hospitalaria en ancianos que han sobrevivido al ingreso por neumonía6,7. La clínica de la neumonía en el anciano (NEA) suele ser poco expresiva, y el diagnóstico es a veces difícil. La fiebre con frecuencia está ausente (35%) y el cuadro confusional puede ser el síntoma predominante de la enfermedad4. En alrededor de un 30-40% de los casos de NEA se identifica el agente causal8; el más frecuente continúa siendo Streptococcus pneumoniae, en tanto que Chlamydia pneumoniae cada vez aparece en más estudios9,10 y se considera causante del 10% del total de las NEA. En el País Vasco y norte de Navarra, la incidencia de fiebre Q es alta, y constituye el agente causal más frecuente de NEA en estas zonas2. Los factores de mal pronóstico en la NEA coinciden con los de las neumonías en general, pero tienen algunas particularidades11-13. Con el fin de determinar la asociación entre distintas características clínicas, radiológicas, analíticas y etiológicas de los episodios de NEA u otros factores asociados, enfermedades previas o calidad de vida (índice de Katz o escala de Karnofsky) y la mortalidad a corto plazo (durante el ingreso) y medio plazo (tras el alta hospitalaria), se realizó este estudio de forma prospectiva en un total de 125 pacientes que ingresaron consecutivamente en una planta de medicina interna durante un período de 2 años.
Pacientes y método
Entre el 1 de marzo de 1996 y el 1 de marzo de 1998 se estudió de forma prospectiva a 125 pacientes consecutivos de 65 o más años de edad con NEA que ingresaron en la planta de medicina interna. Los pacientes debían presentar una condensación lobular o un patrón intersticial compatible con infección aguda y al menos una de las siguientes características: fiebre, leucocitosis o expectoración purulenta. Se incluyó también a los pacientes con disnea, cuadro confusional, taquipnea, dolor pleurítico o escalofríos en los cuales se descartó otra causa de condensación pulmonar y ésta presentó una evolución favorable con el tratamiento instaurado o bien hubo crecimiento bacteriano en los cultivos indicativo de un proceso infeccioso. A los pacientes que sobrevivieron al episodio de neumonía se les citó en consultas de medicina interna al mes, 3, 6, y 12 meses de alta. Se excluyó a los pacientes con neumonía nosocomial, infección por el virus de la inmunodeficiencia humana, cáncer terminal o que residían fuera de la Comunidad Foral de Navarra. A todos los pacientes, o en su defecto, si el paciente estaba imposibilitado para tomar decisiones, a sus familiares, se les solicitó el consentimiento informado, el cual fue aprobado por el Comité de Bioética del hospital.
Se recogió la siguiente información: edad, sexo, lugar de residencia (domicilio o residencia de ancianos), habitos tóxicos, antibióticos y corticoides previos, enfermedades previas, comorbilidad, parámetros de calidad de vida (índice de Katz y escala de Karnofsky), características clínicas y radiológicas (unilateral o multilateral y presencia o ausencia de derrame pleural), puntuación en el Acute Physiology Score and Chronic Health Evaluation (APACHE), antibiótico utilizado, gasometría arterial en urgencias y valores analíticos generales (hemograma, ferritina, iones, velocidad de sedimentación globular [VSG], proteína C reactiva, proteínas, albúmina, urea y creatinina).
En el estudio microbiológico se recogieron 2 hemocultivos, 3 cultivos de esputo (descartando tuberculosis) y determinaciones serológicas para Legionella sp., Mycoplasma pneumoniae, Coxiella burnetti, Chlamydia psittaci y C. pneumoniae. Los estudios serológicos (fijación de complemento) se consideraron diagnósticos cuando se observó una elevación de 4 veces el título de anticuerpos entre las muestras obtenidas al ingreso y después de 3 semanas, o la presencia de un título único superior o igual a 1/64 para M. pneumoniae y C. psittaci y superior o igual a 1/128 para C. burnetti y Legionella sp. El aislamiento de un patógeno en los hemocultivos se consideró diagnóstico. El cultivo de esputo se consideró positivo si creció un germen en franco predominio.
En el momento del alta se clasificó a los pacientes en 3 grupos: alta sin complicaciones, alta con complicaciones entendiéndose éstas como fracaso orgánico, necesidad de ingreso en la unidad de cuidados intensivos (UCI), fracaso de antibióticos de primera línea o infección nosocomial y fallecimiento.
Durante los controles ambulatorios se definieron 2 grupos al final del estudio (12 meses): vivos o no.
Análisis estadístico
Se empleó la prueba de la t de Student para muestras independientes o el análisis de la variancia de una vía (variables categóricas con más de 2 categorías) para comparar las medias de las variables continuas estimadas en distintos subgrupos. Si no se cumplía la asunción de normalidad de la distribución de los datos, se utilizó la prueba no paramétrica de Mann-Whitney. La asociación entre variables categóricas se examinó mediante la prueba de la *2 con la corrección de Yates o el test exacto de Fisher para tablas 2 * 2 (cuando ambas variables eran dicotómicas). Para comprobar la asociación independiente de las variables predictoras con las dependientes (mortalidad al alta y mortalidad al año del ingreso) se construyeron modelos de regresión logística no condicional. Estos modelos se ajustaron por las variables asociadas con las dependientes en el análisis bivariante (selección de variables forward stepwise). El ajuste de los modelos se evaluó mediante la prueba propuesta por Hosmer y Lemeshow14.
Todo el análisis se efectuó con el programa SPSS para Windows, versión 11,5 y se estableció un nivel de significación estadística * = 0,05.
Resultados
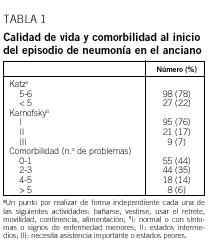
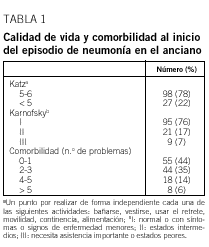
Se incluyó a 125 pacientes en el estudio, 90 varones (72%) y 35 mujeres (28%). La mediana de edad fue de 78 años (extremos: 65-95; recorrido intercuartílico: 73-83 años). El 61% eran mayores de 75 años. Procedían de su domicilio 120, y 5 estaban ingresados en un geriátrico. El 20% eran fumadores activos (más de 10 cigarrillos al día) y el 9% refería beber más de 60 g de alcohol al día. En el momento del ingreso el 31% tomaba algún antibiótico oral y el 10%, corticoides orales. Un 56% de los pacientes presentaba 2 o más problemas de salud crónicos añadidos. Las enfermedades acompañantes más frecuentes eran la enfermedad pulmonar obstructiva crónica (EPOC) (54% de los pacientes), la demencia (20%), la insuficiencia cardíaca (17%), la diabetes mellitus (14%) y la insuficiencia renal (9%). En el grupo de pacientes menores de 75 años sólo un 4% presentaba demencia. La calidad de vida previa al episodio, según el índice de Katz y la escala de Karnofsky, era buena para tres cuartas partes de la muestra (tabla 1) (el 65% para los mayores de 75 años; p = 0,002).
En cuanto a la situación clínica, refería disnea el 70%, tos el 69%, dolor pleurítico el 40% y el 30% presentaba en el momento del ingreso un cuadro confusional agudo (el 37% en el grupo mayor de 75 años). El 62% tenía una temperatura mayor de 37 °C (el 40% mayor de 38 °C). Un 50% estaban taquipneicos (frecuencia respiratoria mayor de 24 respiraciones/min), el 51% tenía una presión arterial media inferior a 100 y el 35% presentaba una frecuencia cardíaca mayor de 100 lat/min. La media (desviación estándar) de la puntuación APACHE fue de 12,8 (5,0). El 21,6% presentó derrame pleural y el 20%, afectación multilobular.
En 34 (27%) pacientes se descubrió el agente causal, que fue S. pneumoniae en 8 (23,5%), C. pneumoniae en otros 8 (23,5%) y C. burnetti en 9 (26,5%). Asimismo se aisló Haemophilus influenzae en un caso, Stafilococcus aureus en otro, Legionella en un paciente, M. pneumoniae en 4 y enterobacterias en 3 (en un caso en coinfección con H. influenzae).
En 102 pacientes (82%) se utilizaron cefalosporinas de tercera generación solas (en 54 cefotaxima y en 20 ceftriaxona) o en combinación con macrólidos (en 21 cefotaxima y en 2 ceftriaxona), aminoglucósidos (en 3 cefotaxima) o clindamicina (en uno cefotaxima y en otro ceftriaxona). En 9 (7%) pacientes se utilizaron macrólidos solos. En 5 (4%) pacientes se empleó inicialmente la piperacilina-tazobactam y en 2 más como rescate ante la mala evolución inicial.
La mediana de la estancia hospitalaria fue de 13 días (extremos: 2-37; recorrido intercuartílico: 9-18). En cuanto a la evolución, fallecieron 11 (9%) pacientes, y 15 (12%) presentaron complicaciones durante el ingreso aunque sobrevivieron 11 sufrieron fracaso orgánico (en 5 hubo que cambiar el antibiótico por mala evolución inicial) y 4 presentaron neumonía nosocomial durante su ingreso. Un total de 99 (79,2%) pacientes sobrevivieron sin complicaciones. De los 11 fallecidos, 7 presentaron fracaso de al menos un órgano vital, 2 sufrieron neumonía nosocomial y 6 fallecieron en la UCI. Ningún paciente que sobrevivió necesitó ingreso en la UCI. La mortalidad fue del 6,2% para el grupo menor de 75 años y del 10,5% para el mayor de 75 años (p = 0,35)
De los 114 pacientes que sobrevivieron, 100 fueron seguidos desde la consulta ambulatoria (14 pacientes no acudieron a consultas, 9 de ellos por dificultades físicas y 5 por decisión propia). De estos 100, 30 (30%) fallecieron durante el seguimiento ambulatorio y 70 (70%) sobrevivieron tras los 12 primeros meses del alta tras la NEA. La mortalidad ambulatoria para los mayores de 75 años fue del 43% (p = 0,001).
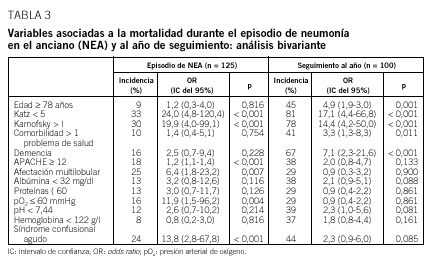
Se estudió la asociación entre la mortalidad durante el episodio de NEA y una batería de factores descritos como de mal pronóstico en esta situación. No encontramos relación entre el pronóstico de la NEA y los datos epidemiológicos estudiados (sexo, edad, hábitos tóxicos, domicilio, toma de fármacos)
La comorbilidad global fue similar en el grupo de fallecidos que en los dados de alta. Entre los datos clinicorradiológicos, se encuentran asociados con una evolución mala del episodio de NEA la presencia de síndrome confusional agudo (el 82% entre los que murieron frente a un 25% entre los que sobrevivieron; p < 0,001), la afectación multilobular (el 55% frente al 16%; p = 0,007) y el índice APACHE (el 20,6 frente al 12,0; p = 0,001). No se demostró asociación con la presencia de derrame pleural un (36% frente al 16%; p = 0,112). Tampoco hubo relación con el agente causal, aunque fallecieron 2 (25%) de los 8 pacientes con C. pneumoniae y 1 de los 8 pacientes con S. pneumoniae, mientras que no hubo ninguna muerte entre los 9 pacientes con fiebre Q. No hubo relación con la antibioterapia pautada.
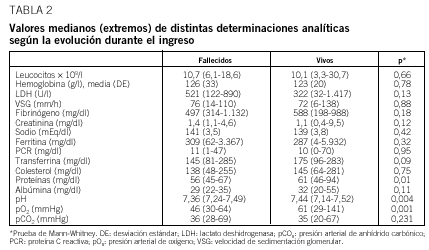
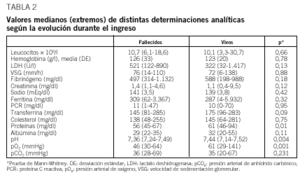
En cuanto a los datos analíticos estudiados (tabla 2), se encontraron diferencias entre los que murieron y los que sobrevivieron en los valores de proteínas totales (55,6 frente a 61,1; p = 0,013), el pH (7,36 frente a 7,44; p = 0,004), la presión parcial de oxígeno en sangre arterial (46 frente a 61 mmHg; p < 0,001) y la transferrina (145 frente a 175; p = 0,09).
La mortalidad se asoció asimismo con una peor calidad de vida al inicio del estudio, según el índice de Katz (p < 0,001)
y la escala de Karnofsky (p < 0,001).
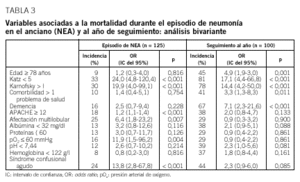
En el análisis de los riesgos de mortalidad, un índice de Katz menor de 5 y de Karnosfsky en estadio mayor de I presentaron una odds ratio (OR) de 24 y 19,9, respectivamente; la OR del índice APACHE fue de 2,12; la de la afectación multilobular, de 6,4; la del valor de la presión parcial de oxígeno en sangre arterial menor de 60 mmHg fue de 11,9, y la del síndrome confusional agudo, de 13,8 (tabla 3).
Según el análisis multivariante, la gravedad con el momento del ingreso (índice APACHE, OR = 1,4; intervalo de confianza [IC] del 95%, 1,1-1,6) y la calidad de vida (índice de Katz ¾ 4 frente a 5-6, OR = 3,3; IC del 95%, 1,2-9,0) son, de las variables anteriores, las que están asociadas independientemente con la mortalidad durante el episodio de neumonía (tabla 4).
En los 100 pacientes que sobrevivieron al episodio hospitalario de NEA y fueron seguidos ambulatoriamente, la mortalidad a los 12 meses fue del 30%. La muerte en este período se asoció con el sexo masculino (p = 0,02) asociación que desaparece tras ajustar por la edad), la edad avanzada (81 años en los fallecidos frente a 76,5 en los vivos; p = 0,002), la coexistencia de demencia en el momento del episodio (el 40% de los fallecidos frente al 9% de los vivos; p < 0,001) y la comorbilidad global (p = 0,001). Una mejor calidad de vida previa también se asoció con la supervivencia. Los pacientes que fallecieron tuvieron durante el ingreso valores menores de albúmina (29,9 frente a 31,9 g/dl;
p = 0,032) y hemoglobina (11,5 frente a 12,7 g/dl; p = 0,009) que los que vivieron.
En el análisis de la mortalidad ambulatoria la OR fue de 4,9 para la edad, de 17,1 para un índice de Katz inferior a 5, de 17,1 para un estadio superior a I en la escala de Karnofsky, de 3,3 para la presencia de más de una enfermedad añadida y de 7,1 para la presencia de demencia (tabla 3).
Según el análisis multivariante, la calidad de vida previa (índice de Katz mayor o igual a 4 frente a 5-6, OR = 6,1; IC del 95%, 2,5-14,8) y la comorbilidad global (más de un problema añadido frente a 1 o ninguno, OR = 2,9; IC del 95%, 1,1-8,1) están asociadas a la mortalidad al año, una vez ajustados los demás factores. También los valores bajos de albúma se relacionaron con la mortalidad (OR = 0,87; IC del 95%, 0,78-0,97) (tabla 4).
Discusión
La neumonía adquirida en la comunidad es una de las principales infecciones que generan hospitalización. En las personas ancianas, además de estar incrementada la incidencia de la neumonía (unos 15-30 casos por 1.000 habitantes/año), la tasa de hospitalización es mayor (hasta 11 o 12 veces superior) que en las personas menores de 65 años15. La NEA es una de las principales causas de muerte en los ancianos, con tasas de mortalidad del 16-33%16 y con unas repercusiones sociosanitarias importantes. Además, presenta unas peculiaridades que la diferencian en la clínica, los factores pronósticos, la evolución y la etiología de la neumonía en la población joven. La clínica suele ser poco expresiva, lo que en ocasiones hace difícil el diagnóstico. Hasta en el 35% de los casos no suele haber fiebre y la disnea está presente sólo en un 70% de los casos17. Hasta en el 45% de los casos acostumbra haber alteraciones de la conciencia que en ocasiones pueden ser la única manifestación3. Es común que los pacientes con NEA tengan comorbilidad asociada; las enfermedades más frecuentes son la insuficiencia cardíaca (40%), la EPOC (30%), la demencia (18%) y la diabetes mellitus (13%)18,19. La progresión radiológica suele ser más frecuente (48%) y se asocia con mortalidad e ingreso en la UCI20. El riesgo de shock hemodinámico y séptico es mayor y se relaciona con mayor mortalidad21.
En cuanto a los factores de mal pronóstico descritos por otros autores11-13, conviene destacar el hecho de que la edad como factor aislado no parece relacionarse con un aumento de la mortalidad22 y sí con la recurrencia de la neumonía23, por lo que algunos autores utilizan edades mayores (75-80 años) para el estudio de la NEA18. Llama la atención que en el anciano la ausencia de leucocitosis y fiebre se ha asociado con un aumento significativo de la mortalidad (hasta 7 veces)24. Como enfermedades asociadas, la presencia de insuficiencia cardíaca, enfermedad neurológica y diabetes mellitus se ha relacionado con un pronóstico peor19, pero no la EPOC25.
La calidad de vida en el anciano se ha estudiado de manera aislada en los diversos protocolos de actuación sobre el envejecimiento poblacional26,27. El índice de Katz se usa habitualmente en la clasificación de la independencia en las actividades de la vida diaria en los ancianos, aunque hay muy pocos estudios que relacionen este índice con enfermedades agudas, como la neumonía28, o crónicas como factor condicionante29. La escala de Karnofsky, aunque al principio se utilizó de forma exclusiva en pacientes oncológicos30, recientemente, aunque en pocas ocasiones, se ha empleado en pacientes sin tumores31 como una escala más en la valoración de la autonomía. No hemos encontrado en la revisión bibliográfica realizada para este trabajo ningún artículo que asocie la escala de Karnofsky con la neumonía y su posible relación con la morbimortalidad hospitalaria y posthospitalaria.
Es conocido que la NEA provoca una mayor mortalidad tras el alta hospitalaria, de modo que un riesgo relativo de fallecimiento en los pacientes que han tenido NEA en relación con los que no la han tenido ha llegado a cifrarse en 2,1-2,76,7.
En cuanto al estudio presente es llamativa la baja mortalidad (8,8%) en comparación con la comunicada en otras series (16-33%)3,16,20. Aunque los pacientes del estudio tenían una edad algo inferior a otros grupos, eso no puede explicar por sí solo la baja mortalidad. Sólo 5 pacientes de nuestra serie venían de centros geriátricos, donde las neumonías son más agresivas3. Los pacientes tenían buenos valores en los índices de calidad de vida (el 76% con Karnofsky mayor de 80 y el 78% con un índice de Katz con puntuaciones de 5-6). También tenían poca comorbilidad (el 44% sólo presentaba otro problema de salud o ninguno). El APACHE fue de 12,8 y sólo 6 pacientes estuvieron en la UCI (por shock e insuficiencia respiratoria grave que no respondió al tratamiento convencional); de ellos, 5 precisaron ventilación mecánica invasiva (todos fallecieron). Estas variables pueden, al menos en parte, hacernos entender la baja mortalidad y también la baja morbilidad, ya que sólo 15 pacientes presentaron complicaciones y el 79,2% de los pacientes presentó una evolución favorable y sin complicaciones durante su ingreso. Aunque la mortalidad fue mayor en el grupo mayor de 75 años (10,2%), no alcanzó la significación estadística (p = 0,3).
Los parámetros analíticos generales estudiados corresponden a los descritos en otras series1,4, con un aumento de los reactantes de fase aguda (ferritina, proteína C reactiva, VSG, plaquetas) y una discreta leucocitosis. La presión arterial de oxígeno era baja, con una media global de 61 mmHg, aunque esta cifra puede estar condicionada por la EPOC, que estaba presente en el 54% de los pacientes, porcentaje mayor que en otros trabajos. Respecto a otras series publicadas, en la serie presentada aquí había mayor presencia de insuficiencia cardíaca (17%)
y de demencia (20%), y similar proporción de pacientes con diabetes melitus (14%)18-20. El 92% de los pacientes con demencia eran mayores de 75 años.
En cuanto a la clínica, el 70% tuvo disnea, el 69% tos con expectoración y el 40% dolor pleurítico. El síndrome confusional agudo estuvo presente en casi el 30% de los pacientes (el 37% en los mayores de 75 años), dato relacionado en parte con las altas tasas de demencia (el 70% de los pacientes con demencia tuvo un cuadro confusional). Como se ha descrito en otros estudios31,32, hubo un porcentaje importante de pacientes afebriles (38%) y sólo el 40% presentó temperatura mayor de 38 °C. La presencia de derrame pleural (22%) y afectación multilobular (20%) fue similar a la de otras series20, así como el predominio del sexo masculino.
Con relación al agente causal, en nuestro estudio filiamos un porcentaje bajo de casos (27%) comparado con el de otras series8, con un predominio de fiebre Q (9 casos), la cual es frecuente en el País Vasco y norte de Navarra. Hubo 8 casos por C. pneumoniae y otros 8 por S. pneumoniae. Sólo hubo 1 caso debido a Legionella y otro a H. influenzae.
Hay un predominio claro del uso de las cefalosporinas de tercera generación, asociadas o no a macrólidos. Sólo en 7 pacientes fue necesario el cambio de antibiótico (5 por mala evolución y 2 por reacciones adversas) y en 12 se precisó añadir antibiótico durante su evolución. La buena evolución de los pacientes estudiados y la baja incidencia de complicaciones hacen pensar que la parte de tratamiento antibiótico fue correcta.
Cuando analizamos la relación de las variables estudiadas con la mortalidad hospitalaria vimos que los parámetros de calidad de vida estudiados (índice de Katz y escala de Karnofsky) se relacionaron (p < 0,001) con la mortalidad durante la NEA (tabla 2). También se observaba un aumento de la comorbilidad, no corroborado estadísticamente. Al analizar cada una de las enfermedades recogidas, ninguna de ellas se relacionó de forma independiente, salvo, quizá, la insuficiencia cardíaca (p = 0,057), que estaba presente en el 36% de los pacientes que fallecieron y sólo en el 12% de los pacientes que sobrevivieron sin complicaciones a la NEA. El 33% de los pacientes que sobrevivieron y presentaron complicaciones tenía insuficiencia cardíaca.
En cuanto a los datos analíticos, al igual que en otros estudios11 los pacientes que fallecieron tenían cifras menores de proteínas, presión arterial de oxígeno, transferrina y pH (tabla 2). En nuestro estudio, la leucopenia no se relacionó con una mayor mortalidad (media del recuento de leucocitos en los fallecidos de 11.627/µl y en los supervivientes sin complicaciones de 10.873/µl). Los reactantes inflamatorios estaban discretamente más disminuidos en los fallecidos.
Como en otros estudios20, la afectación multilobular se relacionó con la mortalidad, de modo que falleció el 25% de los pacientes que la tenían. En nuestro estudio, aunque el derrame pleural estaba presente en el 36,4% de los fallecidos, en el 46,7% de los supervivientes con complicaciones y en el 16,2% de los que no las presentaron, las diferencias no eran estadísticamente significativas, quizá debido a una potencia estadística insuficiente de la prueba (4 casos con derrame pleural entre los 11 fallecidos).
En cuanto a los datos clínicos registrados, sólo la presencia de cuadro confusional agudo se relacionó con el fallecimiento (p < 0,001). La ausencia de fiebre no influyó en la supervivencia. Como era de esperar, los fallecidos tuvieron mayores puntuaciones en APACHE (media de 20,6). Entre los supervivientes estuvieron más días ingresados los que presentaron complicaciones que los que no (18,2 frente a 13,7 días; p = 0,017).
En todo caso, el escaso número de fallecimientos (11 pacientes) y de complicaciones (15) nos hace ser precavidos a la hora de interpretar estos resultados. A pesar de estas circunstancias, según el análisis multivariante la calidad de vida y el APACHE se pueden considerar factores pronósticos independientes de mortalidad (tabla 4).
En cuanto al seguimiento ambulatorio, la mortalidad en los 12 meses de seguimiento fue del 30%, porcentaje que puede considerarse, al contrario que el de la mortalidad durante el episodio de neumonía, llamativamente elevado, a pesar de la buena calidad de vida inicial según las determinaciones efectuadas (Katz y Karnofsky) y la baja comorbilidad de estos pacientes. De las enfermedades que se relacionan con una mayor mortalidad en la población anciana, sólo el porcentaje de demencia era elevado en nuestro grupo (20%) si lo comparamos con el de otras series18. Precisamente, de todas las enfermedades estudiadas, sólo la demencia se relacionó con la mortalidad ambulatoria. El 40% de los fallecidos tenía demencia, frente a un 8,6% de los que sobrevivieron (p < 0,001). Las demás enfermedades analizadas no influyeron en el momento del alta, aunque la prevalencia de insuficiencia cardíaca era mayor en los que fallecieron que en los que sobrevivieron (el 26,7 y el 11,4%, respectivamente). La edad media de los que fallecieron era de 81 años, y de 76 entre los que sobrevivieron (p = 0,002). En el grupo de pacientes mayores de 75 años la mortalidad fue del 43%, frente al 12% en los menores de 75 años (p = 0,001). El APACHE medio durante la neumonía también era mayor en los fallecidos (13,2 frente a 11,3; p = 0,03). Esto hace pensar que los pacientes con datos de neumonía más grave tienen más propensión a fallecer que los que no los tienen, aunque la presencia de derrame pleural o afectación multilobular no influyeron. Asimismo, las puntuaciones altas en la comorbilidad se relacionaron con la mortalidad (p = 0,002).
De nuevo, los parámetros de calidad de vida índice Katz y escala de Karnofsky (p < 0,001) se relacionaron con una mayor mortalidad, lo que indica la importancia que tiene hacer una valoración del grado de independencia para las actividades diarias de las personas ancianas que ingresan con cuadros agudos como la neumonía. Estos parámetros pueden considerarse una herramienta eficaz en la valoración global del enfermo y ser marcadores evolutivos no sólo de la enfermedad sino también de la supervivencia tras el alta.
Los pacientes que fallecieron tenían valores inferiores de albúmina. Los valores analíticos que se relacionan con el estado nutricional (como las proteínas totales
y la albúmina) se han descrito como
marcadores evolutivos de distintas enfermedades crónicas y de la propia ancianidad24,33. Los datos estuvieron disminuidos con diferencias significativas entre fallecidos y vivos, tanto en el momento de la neumonía (las proteínas totales) como durante el seguimiento ambulatorio (la albúmina). Las cifras de hemoglobina también eran inferiores en el grupo de fallecidos respecto a los que sobrevivieron (p = 0,009). En el análisis multivariante, los índices de calidad de vida, la comorbilidad y la albúmina son factores independientes de mortalidad ambulatoria (tabla 4).
Como limitaciones de nuestro estudio cabe destacar el escaso tamaño muestral y los pocos individuos que fallecieron durante la NEA. Esto relativiza los hallazgos y debe llevar a la prudencia a la hora de querer extrapolarlos, dada la baja potencia de la serie.
En resumen, los valores elevados del índice APACHE y las bajas puntuaciones en el índice Katz de calidad de vida pueden considerarse factores asociados, independientemente de otras circunstancias, con la mortalidad durante la NEA. Asimismo, en este estudio se ha comprobado que las variables relacionadas con una mayor mortalidad ambulatoria tras la NEA son las puntuaciones bajas en el índice de Katz, la mayor comorbilidad y las cifras bajas de albúmina. Por último, los pacientes mayores de 75 años tienen una mortalidad claramente más elevada que los menores de esa edad.
Agradecimiento
Quisiéramos agradecer al personal médico del Servicio de Medicina Interna del Hospital Virgen del Camino de Pamplona su colaboración en este trabajo. Asimismo, agradecemos a todo el personal de enfermería de la sexta planta del mismo hospital su inestimable apoyo.