La endocarditis trombótica no bacteriana (ETNB), anteriormente conocida como endocarditis marántica, fue descrita en 1888 por Ziegler bajo el término «tromboendocarditis» y posteriormente Gross y Friedberg introdujeron el término de ETNB1. Se caracteriza por la presencia de vegetaciones endocárdicas formadas por plaquetas y fibrina —en ausencia de infección—.
Presentamos 2 casos clínicos cuyo diagnóstico final fue de ETNB.
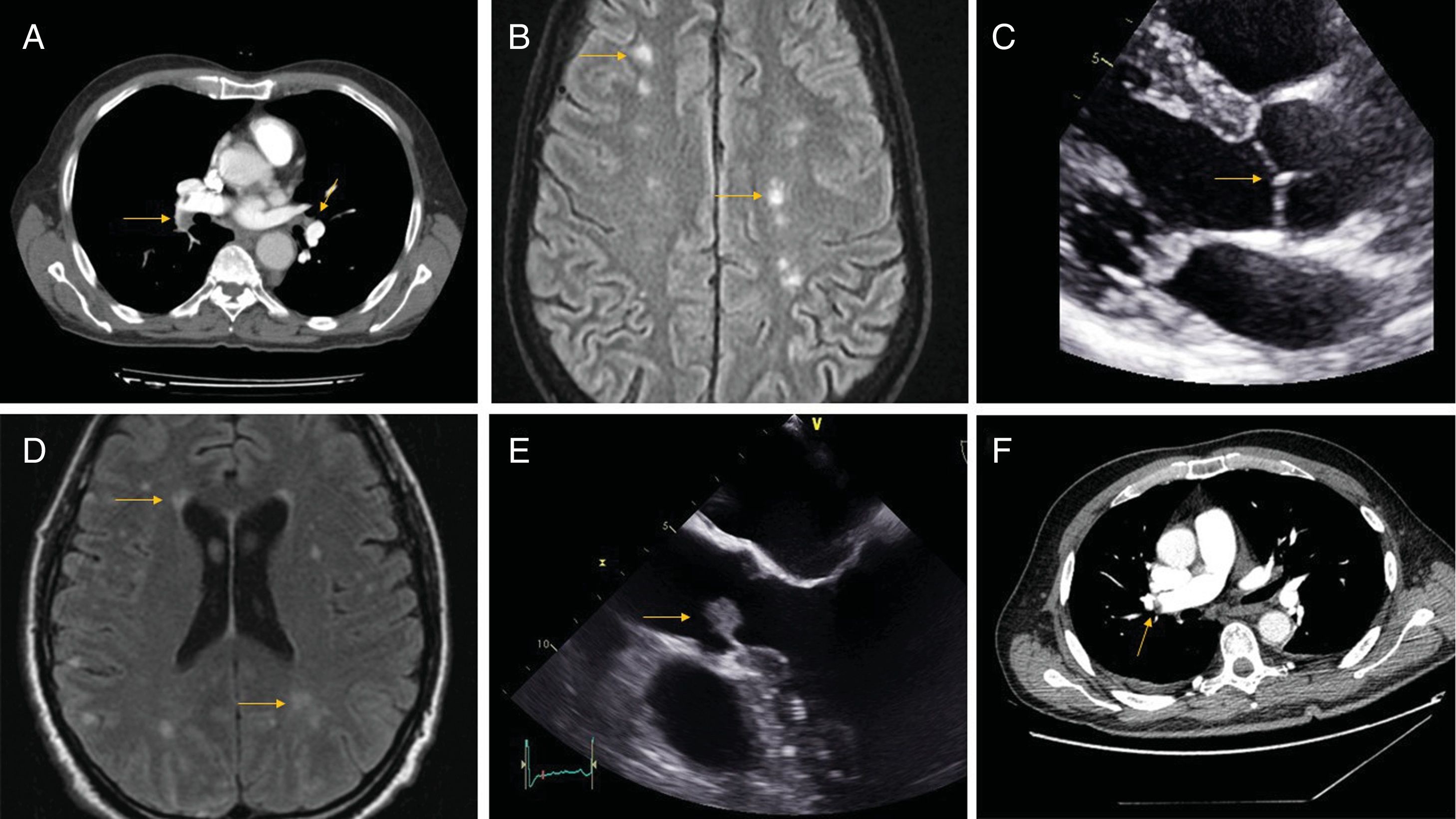
Caso 1Varón de 64 años, exfumador, que consultó por disnea súbita. A la exploración física se objetivó saturación de oxígeno del 87%, taquicardia: 134lpm y hepatomegalia no dolorosa. La angiografía por tomografía computarizada (angio-TC) confirmó la presencia de un tromboembolismo pulmonar (TEP) (imagen 1A). Posteriormente presentó pérdida de fuerza en extremidad superior derecha y disminución del nivel de consciencia con aparición de lesiones hipodensas, en ambos hemisferios cerebelosos y lóbulo occipital derecho en la RM cerebral (imagen 1B). El ecocardiograma transtorácico (ETT) objetivó una vegetación sobre válvula mitral (imagen 1C) en ausencia de hemocultivos y serologías positivas. Se realizó TC abdominal que reveló la presencia de una masa pancreática y lesiones ocupante de espacio (LOE) compatible con cáncer de páncreas con metástasis hepáticas.
Caso 2Varón de 60 años, fumador, con antecedente de trombosis venosa profunda en los 20 días previos, en tratamiento con bemiparina. Ingresó por clínica compatible con ictus en arteria cerebral media derecha (imagen 1D). En la analítica destacó una ferritina de 15mg/dl. Durante el estudio etiológico, el ETT reveló la presencia de una masa anclada en la válvula aórtica (imagen 1E), que posteriormente confirmó el ETE, —en ausencia de hemocultivos positivos—. El paciente refería disnea de moderado esfuerzo y pérdida de 15kg de peso en 3 meses. El angio-TC demostró la presencia de TEP (imagen 1F). Se realizó colonoscopia que evidenció una neoformación en ciego, siendo compatible con adenocarcinoma de colon en el estudio anatomopatológico.
La ETNB es una entidad clínica infrecuente cuya incidencia en autopsias oscila entre el 0,3-9,3%2, en contraposición con la baja incidencia en la práctica clínica, hallazgo que probablemente esté relacionado con la dificultad diagnóstica que entraña esta entidad. El factor más importante en la formación de estas vegetaciones es el estado de hipercoagulabilidad asociado al cáncer, en especial de páncreas y pulmón3, enfermedades autoinmunes, infecciones y grandes quemados.
La interacción entre macrófagos y células malignas generan la elevación del factor de necrosis tumoral e interleucina-1, que provocan la lesión del endotelio, la organización de trombos y la formación de vegetaciones superficiales estériles, en presencia de tejido valvular subyacente normal. Tras la embolización dejan pequeños remanentes en la válvula afectada, dificultando el diagnóstico4.
No es frecuente la clínica de disfunción valvular, siendo la principal manifestación la embolia sistémica. Los principales lugares donde embolizan son el bazo, el riñón y las extremidades, sin embargo, la mayor morbilidad la ocasiona la afectación de la circulación coronaria y el sistema nervioso central. Las válvulas más frecuentemente afectadas son la aórtica y la mitral.
El diagnóstico de la ETNB es clínico, junto con la demostración de vegetaciones en la ecocardiografía. Debe sospecharse en pacientes con estados procoagulantes que presentan clínica de embolia sistémica y con mayor fuerza en pacientes con TEP añadido.
El principal diagnóstico diferencial es la endocarditis infecciosa (EI). Según Singhal et al.5, la RM con secuencia de difusión ayuda a diferenciar los fenómenos embólicos cerebrales causados por EI y ENTB. Establecieron 4 patrones de accidente cerebrovascular agudo asociado a estas 2 entidades: patrón 1: una sola lesión que sugiere un émbolo solitario; patrón 2: múltiples lesiones estrechamente espaciadas en un solo territorio arterial, «infarto territorial»; patrón 3: múltiples lesiones diseminadas punteadas; y patrón 4: múltiples lesiones pequeñas, medianas o grandes diseminadas. Los pacientes con ENTB exhibieron el patrón 4, mientras que en la EI se observaron todos los patrones.
El tratamiento se destina a corregir la enfermedad desencadenante, sin embargo, en muchos de los casos asociados al cáncer las opciones de curación son escasas. Respecto a la anticoagulación, el tratamiento más efectivo es la heparina de bajo peso molecular, evitando los fármacos anti-vitamina K. Sin olvidar la utilidad de la cirugía en casos seleccionados.
La ETNB es una entidad infrecuente, pero de consecuencias devastadoras, en la que una alta sospecha clínica resulta capital para establecer el diagnóstico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.