Describir la percepción del paciente anticoagulado con fibrilación auricular no valvular (FANV) sobre el manejo de su enfermedad, según su tratamiento: antagonistas de la vitamina K (AVK) o anticoagulantes orales de acción directa (ACOD).
MétodosEstudio observacional realizado con asociaciones de pacientes españolas mediante un cuestionario específico, con: 1) variables sociodemográficas/clínicas; 2) información recibida sobre FANV y tratamiento actual; 3) preferencias por el tratamiento anticoagulante; y 4) carga del tratamiento y barreras de acceso al mismo.
ResultadosParticiparon 156 pacientes (35,9% ACOD, 64,1% AVK). El 73,4% deseaba participar en la decisión de su tratamiento, pero solo el 40,6% había sido involucrado (49,0% ACOD vs. 36,0% AVK; p=0,044). Los pacientes indicaron cierto grado de desinformación sobre agentes de reversión (25,7%) y alternativas terapéuticas disponibles (19,3%).
La satisfacción con su tratamiento actual era alta: 7,1/10 (DE: 2,1); (8,5 ACOD vs. 6,4 AVK; p<0,001), siendo las características más valoradas: ausencia de interacciones farmacológicas y de analíticas frecuentes y disponibilidad de agente de reversión. La diferencia más significativa entre pacientes con ACOD y AVK fue una mayor importancia otorgada por los primeros a la dosificación fija (p=0,009).
La carga del tratamiento era baja, asociada principalmente a interacciones alimentarias (34,1%) y monitorización (31,3%). Los pacientes con ACOD percibían generalmente menor carga que aquellos con AVK (p<0,001).
ConclusionesLa implicación del paciente en las decisiones, y un tratamiento alineado con sus preferencias, pueden contribuir a mejorar el manejo de la FANV. Los tratamientos sin monitorización frecuente ni un consiguiente ajuste de dosis parecen disminuir la carga de la enfermedad y mejorar la satisfacción del paciente.
To describe the perception non-valvular atrial fibrillation (NVAF) patients treated with anticoagulants have regarding the management of their disease, according to the treatment received: vitamin K antagonists (VKA) or direct oral anticoagulants (DOAC).
MethodsObservational study conducted with Spanish patient advocacy groups, based on a specific questionnaire requesting: 1) sociodemographic/clinical variables; 2) information received on NVAF and current treatment; 3) anticoagulant treatment preferences; 4) treatment burden and access barriers.
Results156 patients participated in the study (39.5% DOAC, 64.1% VKA). 73.4% wished to take part in their treatment decision, but only 40.6% had been involved (49.0% DOAC vs. 36.0% VKA; P=.044). Patients indicated a certain degree of misinformation regarding reversal agents (25.7%) and available therapeutic alternatives (19.3%).
Satisfaction with current treatment was high: 7.1/10 (SD: 2.1), (8.5 DOAC vs. 6.4 VKA; P<.001); the most valued characteristics was: absence of pharmacological interactions, infrequent blood controls and the availability of a reversal agent. The most significant difference between patients receiving DOAC or VKA was the greater importance given by the former to fixed-dose regimens (P=.009).
Treatment burden was low and mainly associated with food interactions (34.1%) and monitoring (31.3%). Patients receiving DOAC generally perceived lower burden than those with VKA treatment (p<0.001).
ConclusionsPatient involvement in decision-making and a treatment aligned with patient preferences may contribute to improve the management of NVAF. Treatments that are not frequently monitored, and therefore without a consequent dose adjustment, appear to decrease disease burden and improve patient satisfaction.
La fibrilación auricular (FA) es la arritmia cardíaca crónica más frecuente. Su prevalencia en la población española es del 4,4%1, incrementándose progresivamente con la edad, alcanzando el 17,7% en la población mayor de 80 años1. La FA se asocia con una alta tasa de morbimortalidad, debida principalmente al incremento del riesgo de sufrir eventos tromboembólicos2, siendo el ictus la complicación más grave3. Del total de casos de FA, aproximadamente el 80% son clasificados como FA no valvular (FANV)4.
En las últimas décadas el tratamiento con anticoagulantes orales antagonistas de la vitamina K (AVK) ha constituido la piedra angular en la prevención del ictus en pacientes con FANV5. Sin embargo, el tratamiento con AVK es relativamente complejo debido a su estrecho rango terapéutico, que conduce a la necesidad de una monitorización regular de la ratio internacional normalizada (INR) y a un ajuste periódico de dosis para mantener al paciente dentro del rango óptimo de protección antitrombótica, además de las posibles interacciones farmacológicas y alimentarias6, afectando a su vida cotidiana. En los últimos años han emergido los anticoagulantes orales de acción directa (ACOD) (dabigatrán, rivaroxaban, apixaban y edoxabán) como alternativa terapéutica, los cuales muestran una eficacia y seguridad similar, o incluso superior en algunos aspectos, a los AVK. Gracias a su farmacología clínica estable y predecible, los ACOD permiten un manejo más sencillo de la enfermedad, debido a la ausencia de controles frecuentes y menores interacciones farmacológicas y ninguna alimenticia, convirtiéndose en una atractiva opción para los pacientes con FANV5,7–9.
Para garantizar el uso racional de los ACOD e identificar aquellos pacientes en los que las ventajas de estos nuevos tratamientos sean mayores, se han establecido una serie de criterios que el paciente debe cumplir para ser candidato al tratamiento con ACOD10. Asimismo, su prescripción está sujeta a visado de inspección para su financiación por el sistema sanitario público y su dispensación en las oficinas de farmacia. En España existe variabilidad en las condiciones de acceso a los ACOD entre comunidades autónomas11, tales como el formato del visado (informatizado o en papel) o la posibilidad de prescripción inicial por atención primaria. Estos factores pueden ocasionar diversos retrasos en el acceso al tratamiento, así como inconvenientes de desplazamientos o trámites administrativos para el paciente.
Comprender las actitudes del paciente y las preferencias por el tratamiento de las enfermedades crónicas es crucial para optimizar las estrategias de atención médica12. Los pacientes con FANV tienen un contacto extenso con los profesionales sanitarios, por su perfil característico de pacientes de edad avanzada y pluripatológicos2. Además, dada la complejidad de su tratamiento, requieren un alto nivel de comunicación y participación para asegurar la adherencia terapéutica y lograr unos resultados y una satisfacción con el tratamiento óptimos13. En esta línea, la Sociedad Europea de Cardiología recomienda tener en cuenta las preferencias del paciente en la selección del tratamiento anticoagulante14. Sin embargo, el conocimiento actual acerca de las preferencias de los pacientes y de los factores que contribuyen a la satisfacción del paciente con su tratamiento es limitado13. En este sentido, las encuestas centradas en el paciente son herramientas útiles para comprender los factores que contribuyen a su satisfacción y al cumplimiento del tratamiento a largo plazo para las afecciones crónicas13.
Por todo ello, el objetivo del presente estudio es describir la perspectiva del paciente con FANV sobre el manejo de su enfermedad, según su tratamiento anticoagulante oral (ACO): AVK o ACOD.
Material y métodosDiseñoEstudio observacional, transversal y descriptivo llevado a cabo entre julio de 2017 y enero de 2018, en pacientes españoles con FANV tratados con ACO.
Se elaboró un cuestionario electrónico específico (tabla 1 del material suplementario) basado en una revisión de la literatura sobre las percepciones de los pacientes con FANV, el manejo de su enfermedad y su tratamiento con ACO. Un comité científico, compuesto por un cardiólogo y 3 representantes de pacientes (Cardioalianza, Federación Española de Asociaciones de Anticoagulados [FEASAN] y Federación Española de Ictus [FEI]), participó en el desarrollo y validación del cuestionario.
El cuestionario se dividió en 4 secciones: 1) variables sociodemográficas y clínicas del paciente (15 preguntas); 2) información que recibe el paciente acerca de su enfermedad y tratamiento (12 preguntas); 3) preferencias del paciente por las características del tratamiento anticoagulante (14 preguntas); y 4) carga de la FANV y barreras de acceso al tratamiento (8-12 preguntas; las preguntas referentes al visado de inspección fueron respondidas únicamente por aquellos pacientes en tratamiento con un ACOD). Las cuestiones planteadas fueron de tipo ad hoc, de ordenación o ranking y escalas tipo Likert de 5 puntos.
Población de estudioLos pacientes participantes tenían una edad ≥18 años, estaban diagnosticados de FANV y recibían tratamiento con ACO (AVK [acenocumarol o warfarina] o ACOD [dabigatrán, rivaroxaban, apixaban o edoxabán]). Se excluyeron los pacientes con FA valvular (o que desconocían su tipo de FA), aquellos en tratamiento con otros medicamentos distintos a ACOD y AVK y/o aquellos que necesitaran una traducción del cuestionario a otro idioma.
La invitación de los pacientes para su participación en el estudio se llevó a cabo a través de 4 organizaciones españolas de pacientes con enfermedades cardiovasculares (Cardioalianza, FEASAN, FEI y la Asociación de pacientes anticoagulados y coronarios de Málaga [APAM]) y las diferentes subasociaciones integradas en las mismas (tabla 2 del material suplementario). Las asociaciones invitaron a los pacientes a participar en el estudio a través de correo electrónico, o por vía telefónica para la asistencia presencial para la cumplimentación del cuestionario en papel (transfiriendo posteriormente los datos al formato electrónico). En caso de que el paciente no pudiese cumplimentar por sí mismo el cuestionario, este podía ser respondido por un familiar o cuidador, desde la perspectiva del paciente.
La estimación del tamaño de la población se realizó de acuerdo con el supuesto de máxima indeterminación, un intervalo de confianza del 95% y un error de precisión del 9%. Para su cálculo se utilizó la población adulta en España15, la prevalencia de FA (4,4%)1, el porcentaje de pacientes con FANV (80,7%)4 y el porcentaje de pacientes con FANV en tratamiento con ACO (80,0%)4. Como resultado, el tamaño mínimo para una muestra representativa se estimó en 119 pacientes.
Análisis estadísticoLas variables cualitativas se describieron mediante las frecuencias absolutas y relativas de respuesta. Las variables cuantitativas se describieron mediante la media y desviación estándar (DE). Los resultados se compararon por subgrupos de tratamiento: ACOD y AVK. La comparación de las variables cualitativas entre grupos se realizó mediante la prueba de Chi-cuadrado. Las variables cuantitativas se compararon mediante la prueba «t» de Student o U de Mann-Whitney, en función de la normalidad. El análisis de los datos se realizó con el paquete de software estadístico STATA versión 14. Para todas las pruebas estadísticas se consideró significativo un valor de p<0,05.
Las preguntas tipo Likert de 5 puntos se agruparon en 3 categorías para su análisis: «acuerdo/importante» (4 y 5 puntos), indiferente (3 puntos) y «desacuerdo/no importante» (1 y 2 puntos). Los valores de significación (p) representan las comparaciones en la distribución de respuesta entre las 3 categorías.
En las preguntas sobre la importancia de las características de los ACO, los participantes ordenaron las 7 características planteadas de 1 (mayor importancia) a 7 (menor importancia). La puntuación de importancia se calculó según la media ponderada de las puntuaciones, y la distribución de las respuestas en cada posición del ranking según el porcentaje de pacientes que ordenó la característica en cada posición.
La satisfacción con el tratamiento anticoagulante se estimó como la media de las puntuaciones otorgadas por los pacientes a dicha pregunta en una escala de 0 a 10 (0=nada satisfecho; 10=completamente satisfecho).
Los datos desconocidos se consideraron datos perdidos. Las variables se describieron en función de los pacientes con datos válidos, identificando en cada caso el número de datos perdidos.
Consideraciones éticasEl estudio se realizó de acuerdo con los principios de la Declaración de Helsinki. El estudio fue aprobado por el Comité de Ética de Investigación Clínica del Hospital Universitario La Paz de Madrid. Todos los participantes recibieron información adecuada sobre el estudio y otorgaron su consentimiento para participar en el mismo. La confidencialidad de los datos de los participantes fue respetada en todo momento.
ResultadosUn total de 156 pacientes con FANV que recibían ACO participaron en el estudio. Del total de participantes el 89,1% (n=139) eran pacientes con FANV, mientras que el 10,9% restante (n=17) eran familiares o cuidadores de pacientes con FANV que respondieron al cuestionario desde la perspectiva del paciente.
Variables sociodemográficas y clínicasLa edad media de los participantes fue de 67,3 años (DE: 11,9), siendo el 66,7% hombres. La mayoría (75,3%) habían sido diagnosticados de FANV desde hacía más de 2 años, y la mitad de los participantes (50,0%) llevaba en tratamiento con ACO desde hacía al menos 5 años (tabla 1). Participaron en el estudio pacientes de 13 CC AA, residiendo la mayoría (89,7%) en áreas urbanas.
Características sociodemográficas y clínicas de los pacientes
| Variables | Total (n=156) | AVK (n=100) | ACOD (n=56) | Valor p (AVK-ACOD) |
|---|---|---|---|---|
| Sociodemográficas | ||||
| Edad (media [DE]), años | 67,3 (11,9) | 68,2 (11,6) | 65,6 (12,5) | 0,061* |
| Género (Hombres [%—n—]) | 66,7 (104) | 63,0 (63) | 73,2 (41) | 0,194** |
| Desplazamiento al centro de salud | ||||
| Distancia (media [DE]), km | 3,1 (7,4) | 3,1 (7,0) | 3,1 (7,0) | 0,301* |
| Tiempo (media [DE]), min | 16,2 (13,6) | 16,6 (13,9) | 15,5 (13,0) | 0,699* |
| Medio (%[n]) | ||||
| A pie | 64,1 (100) | 64,0 (64) | 64,3 (36) | 0,972** |
| Transporte | 35,9 (56) | 36,0 (36) | 35,7 (20) | |
| Necesidad de ayuda (%[n]) | ||||
| Puede acudir solo | 82,7 (129) | 82,0 (82) | 83,9 (47) | 0,760** |
| Necesita ayuda | 17,3 (27) | 18,0 (18) | 16,1 (9) | |
| Nivel de estudios (%[n]) | ||||
| Sin estudios | 7,8 (12) | 8,2 (8) | 7,1 (4) | 0,861** |
| Primaria | 22,7 (35) | 22,5 (22) | 23,2 (13) | |
| Secundaria | 27,3 (42) | 24,5 (24) | 32,1 (18) | |
| Estudios universitarios o superiores | 33,8 (52) | 35,7 (35) | 30,4 (17) | |
| Prefiere no contestar | 8,4 (13) DP: 2 | 9,2 (9) DP: 0 | 7,1 (4) DP: 2 | |
| Ingresos mensuales (%[n]) | ||||
| <500€ | 0,6 (1) | 1,0 (1) | 0,0 (0) | 0,436** |
| 500-999€ | 19,2% (30) | 19,0 (19) | 19,6 (11) | |
| 1.000–1.499€ | 22,4% (35) | 20,0 (20) | 26,8 (15) | |
| 1.500–1.999€ | 16,0 (25) | 14,0 (14) | 19,6 (11) | |
| 2.000–2.500€ | 17,3 (27) | 22,0 (22) | 8,9 (5) | |
| >2500€ | 5,1 (8) | 5,0 (5) | 5,4 (3) | |
| Prefiere no contestar | 19,2 (30) | 19,0 (19) | 19,6 (11) | |
| Situación laboral (%[n]) | ||||
| Desempleado/a | 2,6 (4) | 4,0 (4) | 0,0 (0) | 0,506** |
| Incapacidad laboral | 14,1 (22) | 12,0 (12) | 17,9 (10) | |
| Jubilado/a | 60,9 (95) | 62,0 (62) | 58,9 (33) | |
| Tareas del hogar | 4,5 (7) | 4,0 (4) | 5,4 (3) | |
| Trabajador/a en activo | 18,0 (28) | 18,0 (18) | 17,9 (10) | |
| Clínicas | ||||
| Tiempo desde el diagnóstico [% (n)] | ||||
| < 6 meses | 0,7 (1) | 0,0 (0) | 2,0 (1) | 0,113** |
| 6-11 meses | 7,5 (11) | 6,3 (6) | 9,8 (5) | |
| 1-2 años | 16,4 (24) | 12,6 (12) | 23,5 (12) | |
| >2 años | 75,3 (110) DP: 10 | 81,1 (77) DP: 5 | 64,7 (33) DP: 5 | |
| Ataques cardiovasculares previos (%[n]) | ||||
| Ictus con secuelas | 9,6 (15) | 12,0 (12) | 5,4 (3) | 0,353** |
| Ictus sin secuelas | 14,1 (22) | 11,0 (11) | 19,6 (11) | 0,261** |
| Otras embolias | 11,5 (18) | 11,0 (11) | 12,5 (7) | 0,387** |
| Infarto de miocardio | 14,7 (23) | 17,0 (17) | 10,7 (6) | 0,957** |
| Hemorragia craneal | 0,0 (0) | 0,0 (0) | 0,0 (0) | - |
| Comorbilidades [% (n)] | ||||
| Diabetes | 19,9 (31) | 21,0 (21) | 17,9 (10) | 0,637** |
| Insuficiencia renal | 10,9 (17) | 14,0 (14) | 5,4 (3) | 0,097** |
| Otra enfermedad cardiovascular | 48,1 (75) | 51,0 (51) | 42,9 (24) | 0,329** |
| EPOC | 5,8 (9) | 7,0 (7) | 3,6 (2) | 0,310*** |
| HTA | 59,0 (92) | 60,0 (60) | 57,1 (32) | 0,728** |
| Obesidad | 19,9 (31) | 20,0 (20) | 19,6 (11) | 0,957** |
| Colesterol elevadoa | 39,7 (62) | 46,0 (46) | 28,6 (16) | 0,033** |
| Ansiedad/estrés/depresión | 23,7 (37) | 21,0 (21) | 28,6 (16) | 0,286** |
| Tiempo en tratamiento anticoagulante [% (n)] | ||||
| Menos de 1 año | 7,4 (10) | 6,8 (6) | 8,3 (4) | 0,159** |
| 1-4 años | 42,7 (58) | 36,4 (32) | 54,2 (26) | |
| 5-9 años | 21,3 (29) | 22,7 (20) | 18,8 (9) | |
| Más de 10 años | 28,7 (39) DP: 20 | 34,1 (30) DP: 12 | 18,8 (9) DP: 8 | |
DE: desviación estándar; DP: datos perdidos; EPOC: enfermedad pulmonar obstructiva crónica; HTA: hipertensión arterial.
El 64,1% (n=100) de los pacientes recibía tratamiento con AVK, mientras que el 35,9% (n=56) recibía un ACOD. El 58,8% de los pacientes indicó que el cardiólogo fue el profesional que le prescribió por primera vez el tratamiento con ACO, y una menor proporción indicó que fue el médico de urgencias (11,0%) o el hematólogo (10,3%), entre otros.
Información que recibe el paciente acerca de su enfermedad y tratamientoFuente de informaciónLos pacientes indicaron que su principal fuente de información sobre la enfermedad y el tratamiento era el cardiólogo (45,7%), seguido del médico de atención primaria (24,3%) y la asociación de pacientes (12,1%), entre otros.
Implicación del paciente en la toma de decisiones sobre su tratamientoLa mayoría de pacientes deseaba participar en las decisiones sobre su tratamiento (73,4%). Sin embargo, en la práctica solo el 40,6% indicó que su médico había decidido el tratamiento de manera consensuada con ellos, teniendo en cuenta sus preferencias. Por tipo de tratamiento los pacientes con ACOD indicaron haber estado más involucrados en la toma de decisiones en comparación con los pacientes tratados con AVK (49,0% vs. 36,0% respectivamente; p=0,044).
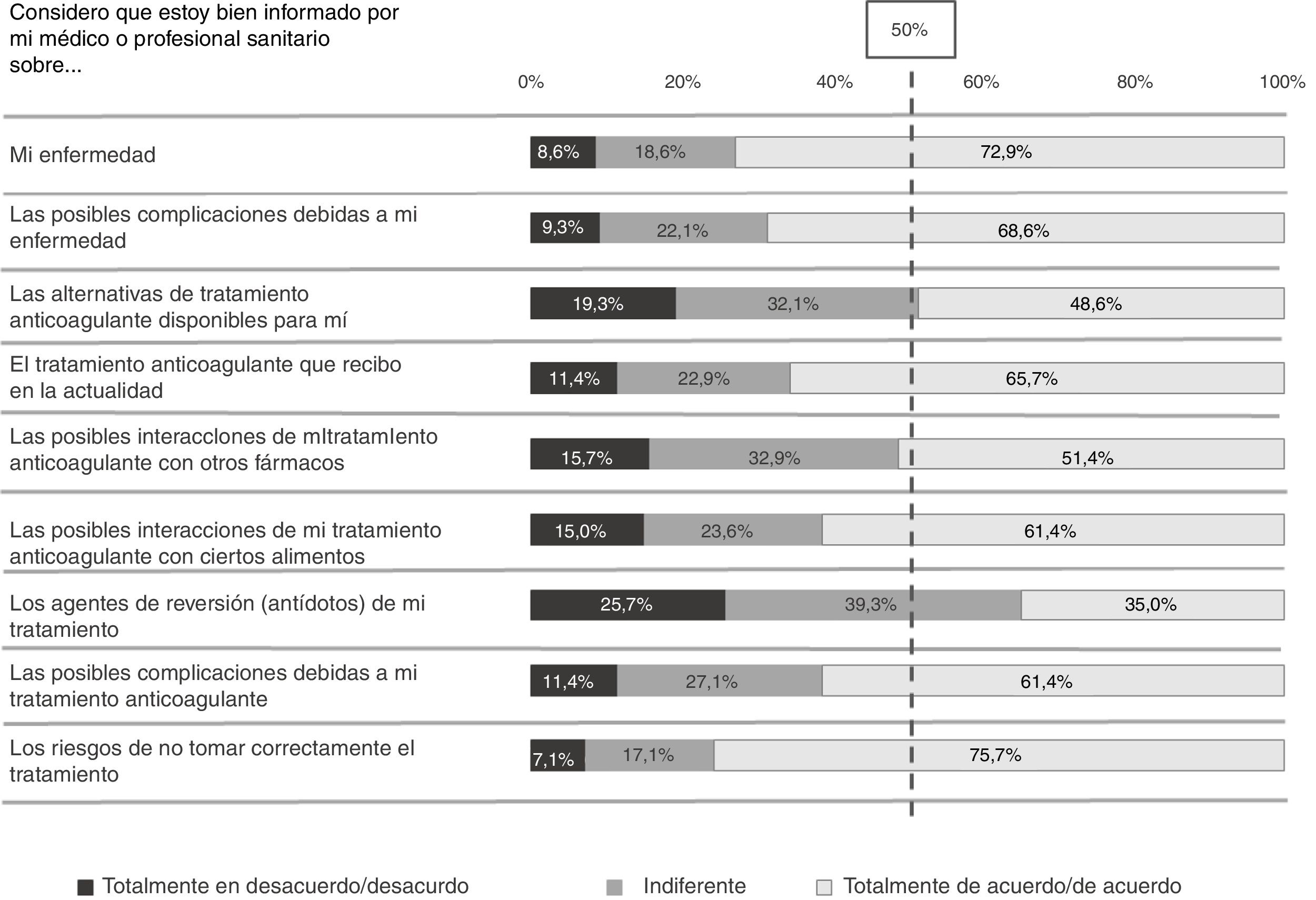
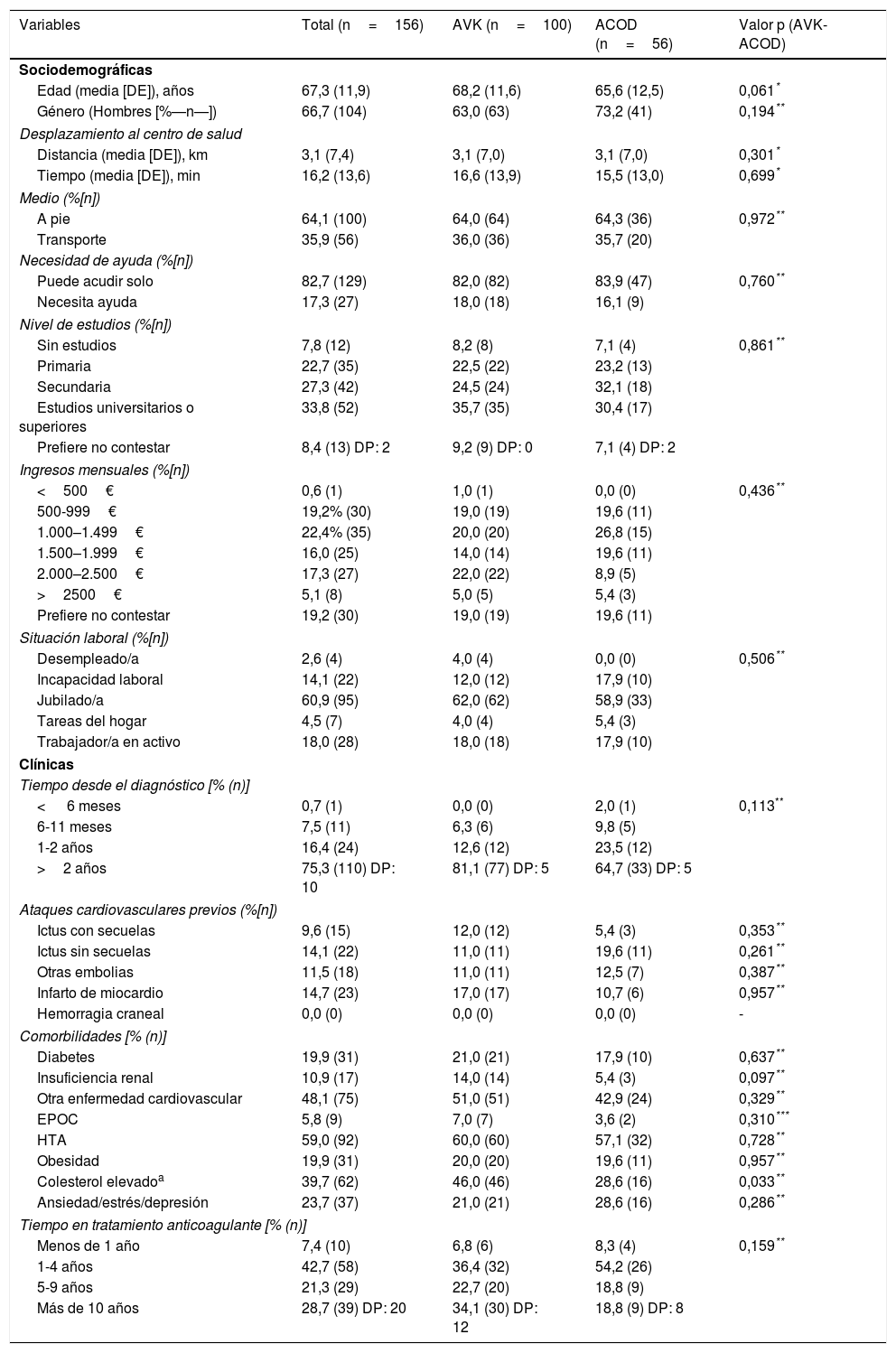
Grado de informaciónLa mayoría de pacientes consideraron estar bien informados por su médico sobre las diferentes características de su enfermedad y tratamiento anticoagulante (fig. 1), especialmente en los aspectos relacionados con los riesgos de no tomar correctamente el tratamiento (75,7%) y la enfermedad en general (72,9%). Por el contrario, un menor número de pacientes consideraron estar bien informados sobre los agentes de reversión del tratamiento anticoagulante (35%) y las alternativas de tratamiento disponibles (48,6%). No se observaron diferencias significativas por tipo de tratamiento (ACOD y AVK) respecto a la información recibida.
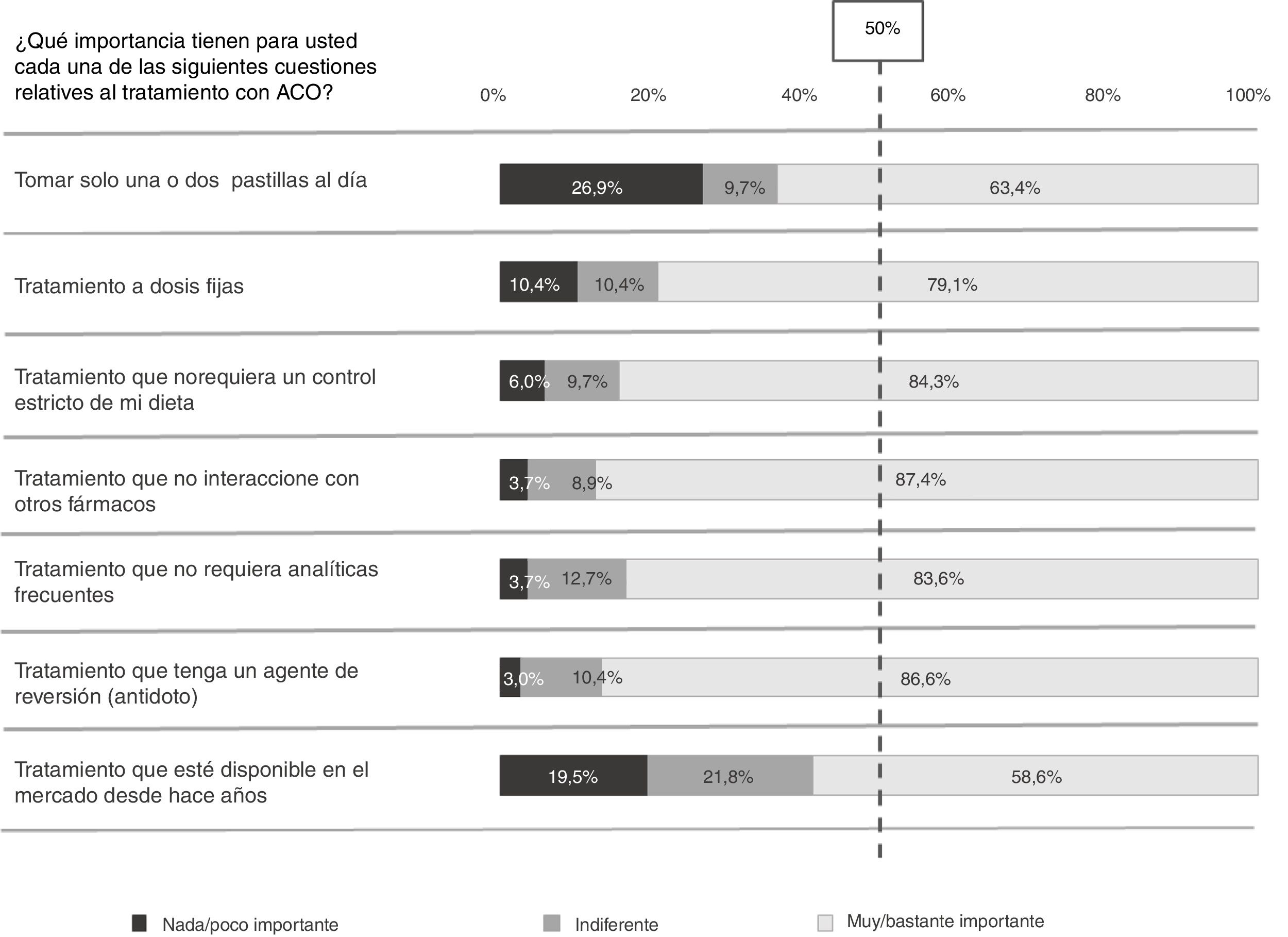
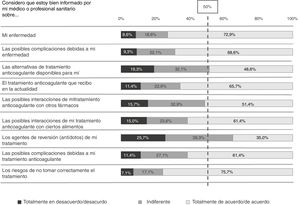
Preferencias por las características del tratamiento anticoagulanteGrado de importancia otorgado a las características de los anticoagulantes oralesLas características del tratamiento con ACO indicadas como importantes por un mayor porcentaje de pacientes fueron que el tratamiento no interaccione con otros fármacos (87,4%), que disponga de un agente de reversión (86,6%) y que no requiera un control estricto de la dieta (84,3%) ni analíticas frecuentes (83,6%). Por otro lado, las características que una menor proporción de pacientes consideró importantes fueron la disponibilidad del tratamiento en el mercado desde hace años (58,6%) y tomar solo una o 2 pastillas diarias (63,4%) (fig. 2).
En comparación con los pacientes tratados con AVK, un mayor porcentaje de pacientes que reciben ACOD consideraron que el tratamiento a dosis fijas era una característica importante (93,6% ACOD vs. 71,3% AVK; p=0,009), siendo aquella con mayor diferencia estadística entre ambos grupos.
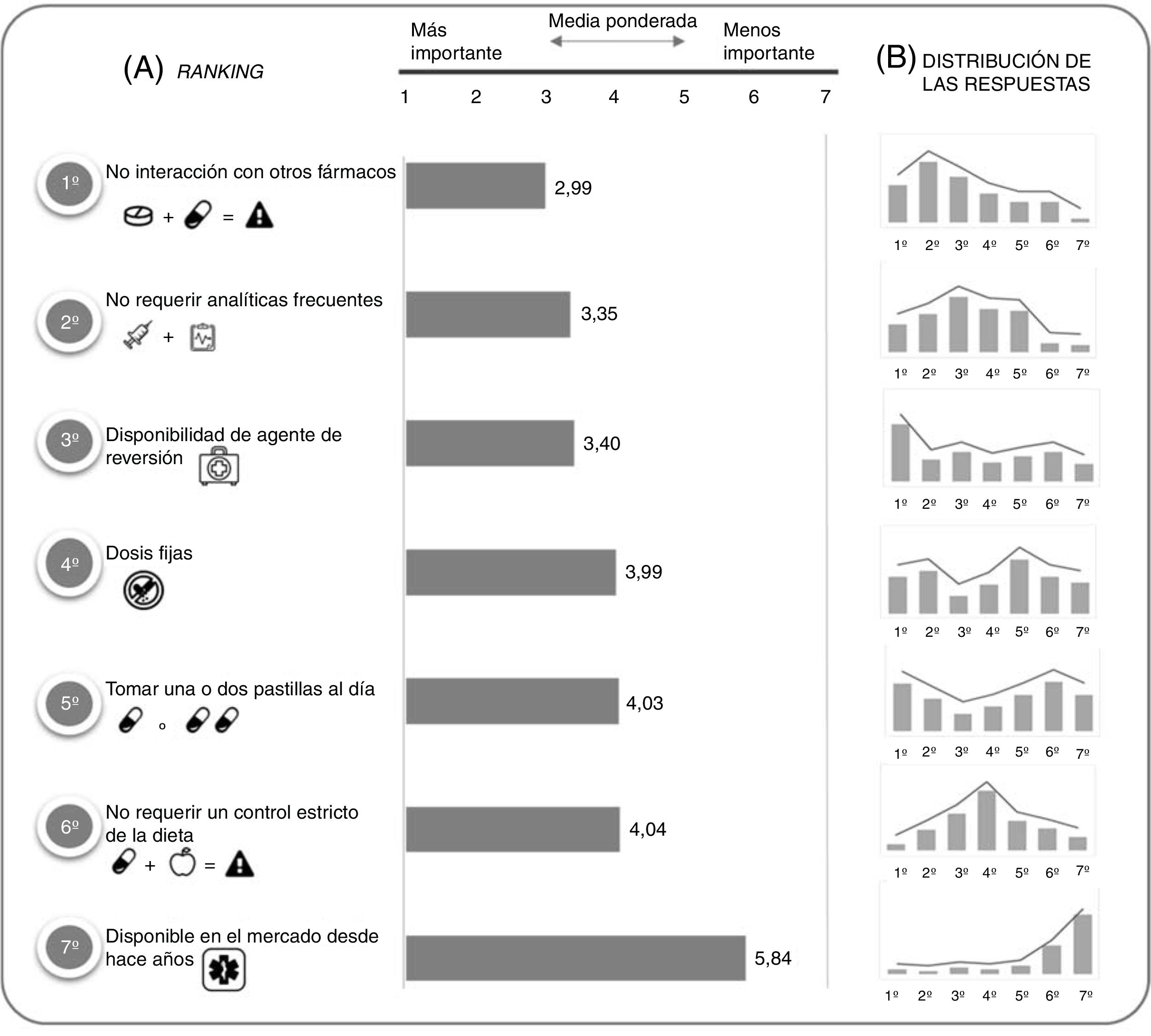
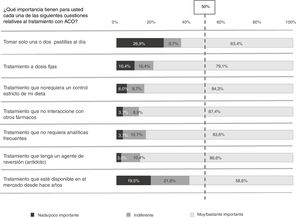
Ranking de importancia de las características de los anticoagulantes oralesEn la priorización de las características del tratamiento, la ausencia de interacciones con otros fármacos, la no monitorización frecuente y la disponibilidad de un agente de reversión fueron consideradas las características más relevantes. El tiempo de disponibilidad del medicamento en el mercado fue considerada la característica con menor importancia (fig. 3A). Sin embargo, cabe señalar que existe una gran heterogeneidad en las respuestas dadas (fig. 3B).
Importancia de las características del tratamiento con ACO.
Ordenación de la importancia de las características del tratamiento con ACO del 1 (mayor importancia) a 7 (menor importancia). A) Ranking de importancia. Una menor puntuación indica mayor importancia. B) Distribución de respuestas en cada posición del ranking.
Datos perdidos=28.
No se observaron diferencias significativas en la priorización en función del tipo de tratamiento recibido.
Satisfacción con el tratamientoLa satisfacción con el tratamiento de los participantes en el estudio era buena, siendo la satisfacción media de 7,1 (DE: 2,1). Los pacientes tratados con ACOD estaban significativamente más satisfechos con su tratamiento que los pacientes que recibían AVK (8,5 vs. 6,4; p<0,001).
Carga y barreras de acceso al tratamientoCoste del tratamientoEl tratamiento de prácticamente la totalidad de los pacientes (94,9%) estaba costeado, total o parcialmente, por la Seguridad Social o mutua correspondiente, siendo el copago la modalidad mayoritaria (67,6%).
Se observaron diferencias significativas según el tipo de tratamiento. Una mayor proporción de pacientes tratados con ACOD, en comparación con los tratados con AVK, sufragan parte del coste del tratamiento (copago: 79,2% ACOD vs. 61,4% AVK; p=0,034).
Número de pastillasEl 22,4% de los participantes indicaron tomar entre una y 3 pastillas al día, relacionadas o no con su FANV, mientras que el 40,3% entre 4 y 6, y el 37,3% más de 6 pastillas diarias. No existían diferencias significativas por tipo de tratamiento anticoagulante.
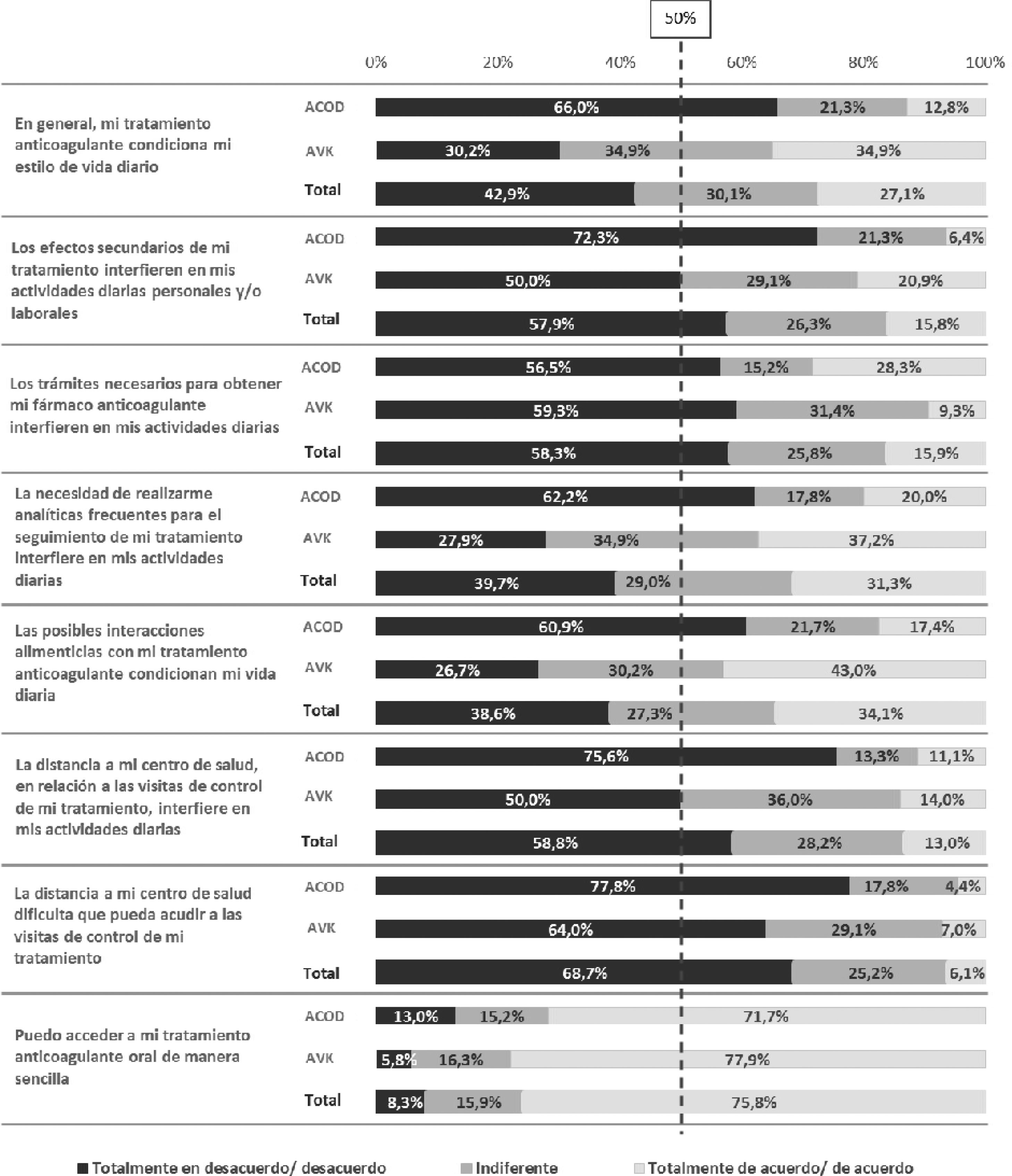
Grado de carga de los anticoagulantes oralesEn general, la mayoría de pacientes consideraron que el tratamiento y los diferentes aspectos relacionados con el mismo no condicionaban su estilo de vida o, si lo hacían, era en baja medida. Asimismo, consideraban que podían acceder de manera sencilla a su tratamiento (75,8%), sin diferencias significativas entre los pacientes tratados con ACOD y los tratados con AVK.
Los aspectos del tratamiento que suponían una carga (interferencia en la vida diaria) para un mayor porcentaje de pacientes fueron las posibles interacciones con la dieta (34,1%), la realización de analíticas frecuentes (31,3%) y el condicionamiento del estilo de vida diario (27,1%). Por el contrario, el aspecto que suponía una menor carga para los pacientes era la distancia al centro de salud para las visitas de control del tratamiento (6,1%) (fig. 4). No se encontraron diferencias significativas entre los pacientes de áreas rurales y urbanas. No obstante, en los pacientes que residían en áreas urbanas se observó que la distancia al centro de salud suponía una menor carga para aquellos tratados con ACOD que con AVK, estando un mayor porcentaje de pacientes en desacuerdo con la afirmación «la distancia a mi centro de salud dificulta que pueda acudir a las visitas de control de mi tratamiento» (desacuerdo: 78,0% ACOD vs. 48,7% AVK; p=0,002).
Se detectaron diferencias significativas en la interferencia del tratamiento según el tipo de fármaco recibido. Así, la percepción de la interferencia del tratamiento en la vida diaria era, en general, menor entre los pacientes tratados con ACOD que con AVK (12,8% ACOD, 34,9% AVK; p<0,001). De igual manera, los pacientes tratados con ACOD, en comparación con los tratados con AVK, tenían una percepción menos negativa sobre cómo sus actividades diarias se veían afectadas por los efectos adversos del tratamiento (6,4% ACOD, 21,0% AVK; p=0,025), por analíticas frecuentes (20,0% ACOD, 37,2% AVK; p=0,001), por interacciones alimentarias (17,4% ACOD, 43,0% AVK; p<0,001) y por la distancia al centro de salud para las visitas de control (11,1% ACOD, 14,0% AVK; p=0,012). Sin embargo, los pacientes tratados con ACOD percibieron una mayor carga respecto a los pacientes tratados con AVK, en relación con los trámites necesarios para la obtención de su tratamiento (28,3% ACOD, 9,3% AVK; p=0,007) (fig. 4).
Visado de inspecciónSegún el total de pacientes tratados con un ACOD (n=56) el médico de cabecera es el agente sanitario que gestiona principalmente el visado de inspección de estos tratamientos (30,4%). Sin embargo, cabe señalar que el 21,4% de los pacientes desconoce quién gestiona su visado.
El formato del visado era principalmente electrónico (50,0%), mientras que el 30,4% de los participantes no saben o no contestaron, y solo el 19,6% de los visados eran en formato papel.
En cuanto a la complejidad de los trámites para obtener su tratamiento, la mayoría de pacientes los percibía como poco o nada complejos (no complejo: 68,2%; indiferente: 20,5%; complejo: 11,4%). Los participantes con visado en formato papel indicaron mayor complejidad de los trámites respecto al formato electrónico (complejo: 36,4% vs. 0,0%; p=0,002).
Para la mayoría de los pacientes (59,6%) la necesidad de obtener un visado de inspección no interfería en la decisión de tomar el tratamiento anticoagulante; mientras que para el 25,5% sí interfería, y el 14,9% lo consideraba indiferente.
DiscusiónLa naturaleza compleja de la FANV, así como el perfil característico del paciente (edad avanzada y pluripatológico), hace que su abordaje requiera una gran involucración del profesional sanitario y del propio paciente6,13. El presente trabajo proporciona una visión global de la percepción del paciente con FANV en tratamiento con ACO acerca del manejo de su enfermedad.
Las guías actuales para el manejo de la FA recomiendan la discusión conjunta médico-paciente sobre los valores personales y las preferencias de tratamiento16,17 para lograr una toma de decisiones compartida que consiga unos resultados y una satisfacción con el tratamiento óptimos13, facilitando la adherencia18. Los resultados del presente estudio muestran que la mayoría de pacientes con FANV desearía participar en las decisiones sobre su tratamiento, pero solo en la mitad de los casos el médico había decidido el tratamiento de manera consensuada, teniendo en cuenta las preferencias del paciente, siendo la participación mayor entre los pacientes que recibían ACOD respecto a los que recibían AVK (p=0,044).
Estos resultados están alineados con otros trabajos recientemente publicados6,19. En el primero de ellos, una revisión sistemática sobre las percepciones de médicos y pacientes con FA referentes al tratamiento con AVK6, la mayoría de pacientes indicó que la decisión de tratamiento generalmente la llevaban a cabo los médicos, y que la información recibida a menudo era inadecuada e insuficiente, especialmente para los pacientes de edad avanzada. El segundo trabajo, un estudio multipaís realizado en pacientes con arritmias cardíacas (incluyendo FA) que recibían ACO (26% ACOD, 74% AVK)19, evidenció que al 51% de los encuestados les gustaría valorar conjuntamente la decisión de su tratamiento con el médico. Además, si bien el 44% de los pacientes afirmó estar bien informado sobre el efecto de los anticoagulantes, solo el 12% recibió información sobre los agentes de reversión disponibles para contrarrestar el efecto anticoagulante de la medicación, siendo esta información muy relevante para el 91% de los participantes19. De la misma manera, el presente estudio muestra que, a pesar de que los pacientes con FANV se sienten en general conformes con la información recibida, perciben cierto grado de desinformación por parte de su médico, en particular en lo referente a agentes de reversión del tratamiento anticoagulante y alternativas terapéuticas disponibles. Finalmente, la encuesta European Patient Survey in Atrial Fibrillation (EUPS-AF)13, llevada a cabo en diferentes países europeos, incluyendo España, concluyó también que la mayoría de pacientes con FA estaban satisfechos con su cuidado pero, para una proporción importante, algunos aspectos eran insatisfactorios, como la falta de participación en las decisiones y de información proporcionada. Los autores sugerían que los médicos deben considerar cuidadosamente las preferencias de anticoagulación de los pacientes para lograr la satisfacción con el tratamiento13. El conjunto de estos resultados evidencia la importancia de la información que recibe el paciente por parte del profesional sanitario, siendo esta, en la actualidad, uno de los principales factores de insatisfacción con el tratamiento6.
La muestra de participantes del estudio es representativa de los pacientes con FANV que reciben ACO en España, proporcionando la visión conjunta de pacientes de distintas zonas geográficas. El 64,1% de los pacientes del estudio recibía tratamiento con AVK y el 35,9% con ACOD. Esta distribución refleja la práctica real, en concordancia con lo descrito en la literatura20,21, que señala que, en España, el uso de AVK sigue prevaleciendo de forma muy notable sobre los ACOD, situándose estas proporciones entre el 70-83% para los AVK y el 17-30% para los ACOD3,19,22. Esta variabilidad en el porcentaje de uso de cada tipo de tratamiento podría atribuirse a la procedencia de los pacientes incluidos en los diferentes estudios, dadas las diferentes condiciones de acceso a los ACOD según la comunidad autónoma11. En general, los datos de pacientes anticoagulados en España indican que el 45-55% de los pacientes que reciben AVK tienen un mal control del INR22. Dado que el mal control del INR justifica el cambio de los AVK a los ACOD10, es evidente que en España hay una infrautilización de los ACOD, estando por debajo del resto de países de nuestro entorno11,22, cuyo uso se sitúa en general por encima del 43%23, revelándose así la necesidad de una mejor monitorización del paciente con AVK y una mayor utilización de los ACOD en los casos indicados10.
El cardiólogo fue el profesional que prescribió por primera vez el tratamiento con ACO para un mayor porcentaje de pacientes, así como la principal fuente de información sobre la enfermedad y el tratamiento. En línea con estos resultados, un estudio de ámbito europeo llevado a cabo en 53 hospitales para explorar el manejo de los pacientes con FA mostró que, en la mayoría de los centros, la primera visita de estos pacientes era realizada por un cardiólogo (86,8%)24. Además, puso de manifiesto que el principal motivo que guía a los pacientes hacia la elección de un ACOD, a diferencia de la alternativa AVK, es la dosificación fija y la no necesidad de controles rutinarios24. En la misma línea los resultados de nuestro estudio muestran que la diferencia más significativa entre los pacientes con ACOD y con AVK fue la mayor importancia otorgada por los primeros a la dosificación fija (p=0,009). Las características más valoradas del tratamiento por el total de participantes fueron la no interacción con otros fármacos, la no realización de analíticas frecuentes y la disponibilidad de agentes de reversión. Estudios previos han descrito que, siempre que las diferentes opciones de tratamiento ofrezcan seguridad y eficacia similares, la conveniencia, entendida como la administración de dosis fijas o la ausencia de interacciones con medicamentos o alimentos, es un factor determinante para los pacientes en su toma de decisiones; mientras que otros factores, como la necesidad de monitorización de los AVK, a veces se percibe de manera positiva (mayor control de la enfermedad) y a veces de manera negativa (mayor carga o impacto en la vida diaria)6,25,26.
En nuestro estudio la carga de tratamiento percibida por los pacientes era en general baja, siendo los aspectos que suponían una mayor carga las interacciones alimentarias, la realización de analíticas frecuentes y el condicionamiento de la vida diaria. Los pacientes en tratamiento con ACOD percibían en general una menor interferencia del tratamiento en sus vidas que los pacientes con AVK, a excepción de los trámites necesarios para obtener el tratamiento. Para el 25,5% de los pacientes con ACOD estos trámites (visado de inspección) interferían en cierto grado en la decisión de tomar el medicamento y, además, en comparación con los pacientes tratados con AVK, una mayor proporción de pacientes tratados con ACOD debían afrontar parte del coste del tratamiento (p=0,034).
Por todo ello, los ACOD, al no requerir una monitorización regular de la anticoagulación ni ajuste de dosis, y presentar menores interacciones con fármacos y ninguna con alimentos frente a los AVK, pueden mejorar la satisfacción del paciente con el tratamiento, suponiendo una carga menor en su vida diaria. Este hecho puede explicar la mayor satisfacción del tratamiento en los pacientes con ACOD en comparación con los que están con AVK observada en nuestro estudio (p<0,001). Resultados similares se han descrito en España al analizar el grado de satisfacción entre pacientes con FANV en tratamiento con AVK o ACOD mediante un cuestionario específico para FA. Los pacientes que tomaban ACOD tuvieron una puntuación más elevada (mayor grado de satisfacción, p<0,001), siendo el factor peor valorado la necesidad de controles rutinarios de INR27. En la misma línea, el estudio de validación en España del cuestionario de satisfacción ACTS, realizado en pacientes con FA, mostró también mayor satisfacción con el tratamiento con ACO (menor carga y mayor beneficio) en pacientes tratados con ACOD que con AVK (p<0,01)28.
LimitacionesLos pacientes participantes en el estudio pertenecían a asociaciones de pacientes, por lo que su conocimiento acerca de la enfermedad y tratamiento podría ser mayor que el de los pacientes con FANV no asociados. Debido al reducido tamaño de la muestra de algunos subgrupos del estudio, cualquier extrapolación de resultados debe hacerse con cautela. Serían necesarias futuras investigaciones para profundizar en las preferencias de los pacientes en estos subgrupos. Existe también la posibilidad de que pacientes con otro perfil (características sociodemográficas) tengan una perspectiva diferente acerca del tratamiento. No obstante, las encuestas centradas en el paciente son cruciales para comprender los factores que contribuyen a la satisfacción y el cumplimiento del tratamiento a largo plazo para las enfermedades crónicas13, y los resultados del estudio contribuyen a proporcionar información sobre la percepción y las preferencias de los pacientes con FANV en España.
ConclusionesEn conclusión, el estudio pone de manifiesto el deseo de los pacientes de tener una mayor implicación en la toma de decisiones de su tratamiento, de poseer más información sobre algunos aspectos de su anticoagulante y de alinear la elección del tratamiento con sus preferencias. Todo ello contribuirá a mejorar el manejo de los pacientes con FANV anticoagulados. En general, los pacientes tratados con ACOD parecen percibir una menor carga y estar más satisfechos con su tratamiento, en comparación con los que reciben AVK. En este sentido, el mayor uso de ACOD, que no requieren una monitorización regular de la anticoagulación ni un ajuste de dosis, podría mejorar la satisfacción del paciente anticoagulado.
FinanciaciónEl estudio fue patrocinado por Boehringer Ingelheim, dando soporte económico para su realización. Boehringer Ingelheim ha participado en la redacción del manuscrito.
Para evitar posibles sesgos de respuesta, los pacientes participantes en el estudio desconocían la fuente de financiación.
Consideraciones éticasEl estudio se llevó a cabo de acuerdo con los principios de la Declaración de Helsinki. Los pacientes proporcionaron su consentimiento informado para participar en el estudio.
Conflicto de interesesAlexandra Solé y Natalia Malé trabajan para Boehringer Ingelheim, promotor del estudio. Clara Gabás-Rivera y Luis Lizán trabajan para una entidad de investigación independiente, y han recibido honorarios por su contribución al desarrollo del proyecto y la redacción del manuscrito. Almudena Castro ha colaborado en el proyecto como asesora científica. Los autores afirman que los resultados de la investigación descritos en este manuscrito, así como su análisis e interpretación, fueron el resultado de la libre expresión de opiniones y del acuerdo de los coautores de la publicación, y que no existieron conflictos, ya sea para obtener o divulgar tales resultados. Los autores no refieren otros conflictos de intereses.
Los autores agradecen a Cardioalianza, FEASAN, FEI, APAM y a sus subasociaciones de pacientes integradas en las mismas, su colaboración en relación con la participación de los pacientes. Finalmente, los autores desean agradecer a Nancy Schoenherr su colaboración inicial en el diseño del estudio.