Buenas prácticas en metodología científica en salud
Más datosVeamos distintas acepciones de los términos prospectivo y retrospectivo. Además de una sugerencia: valore seriamente no utilizarlos en su manuscrito.
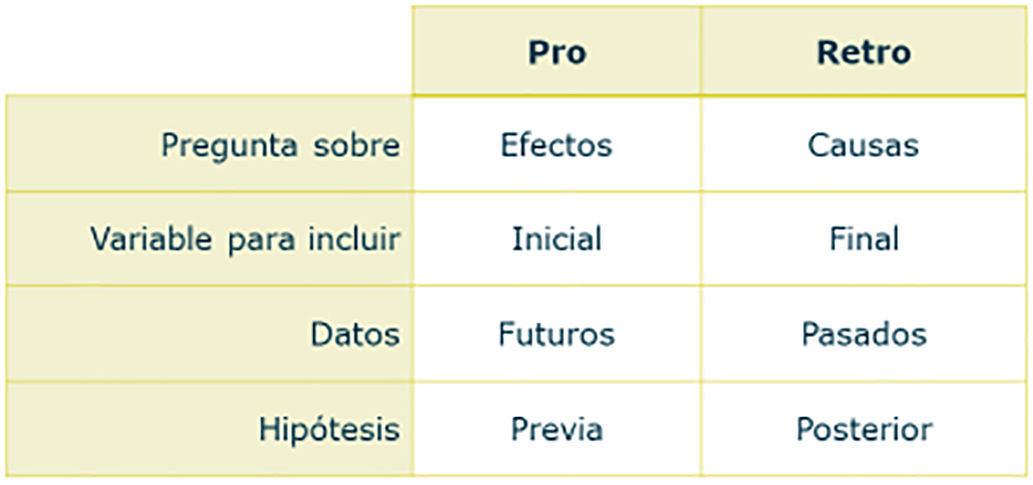
La pregunta, ¿es sobre la causa o es sobre el efecto?La pregunta clínica sobre efectos mira al futuro, es decir hacia delante: «¿mejorará este paciente si le recomiendo esta intervención?». Mientras que la pregunta causal etiológica mira al pasado, hacia atrás: «¿qué ha provocado esta situación?». No es lo mismo «¿se irá el dolor si toma un analgésico?», que «¿se fue el dolor porque tomó un analgésico?»1.
El asma preolímpica de Barcelona2 es un buen ejemplo. Novelemos esta historia. Algunos ciudadanos «canallas» boicoteaban a Barcelona como sede olímpica de la peor forma posible: padecían asma por causa desconocida en barrios y días concretos. Y algunos, incluso, morían. El Dr. Joan Clos, responsable sanitario de Barcelona, pidió a los epidemiólogos y neumólogos Jordi Sunyer y Josep María Antó encontrar la causa. Ellos usaron el método epidemiológico y pusieron banderitas en el mapa de Barcelona allí donde se daban los casos. Vieron que el día que había descarga de soja en el puerto y el viento soplaba, por ejemplo hacia el Putxet, ahí aparecía el asma. Y de forma similar otros días en otros barrios. Interpretaron que la causa del asma era la combinación de descarga de soja con viento en esa dirección2. Contentos, informaron al gestor sanitario. Pero este, en lugar de compartir su ilusión les dijo: «genial, ya sabemos por qué enferman. Ahora ya tienen la razón definitiva para no darnos las olimpiadas». La cuestión fundamental, «¿cómo terminar con el asma?», quedaba literalmente en el aire. Porque no podían intervenir ni sobre el viento, ni sobre la soja: en ninguna de las 2 variables ellos podían decidir su valor. Así, su siguiente pregunta fue «si reparo los silos y aíslo la descarga, ¿qué pasará con el asma?». Observar que el asma bajó creemos que facilitó los juegos de Barcelona de 1992.
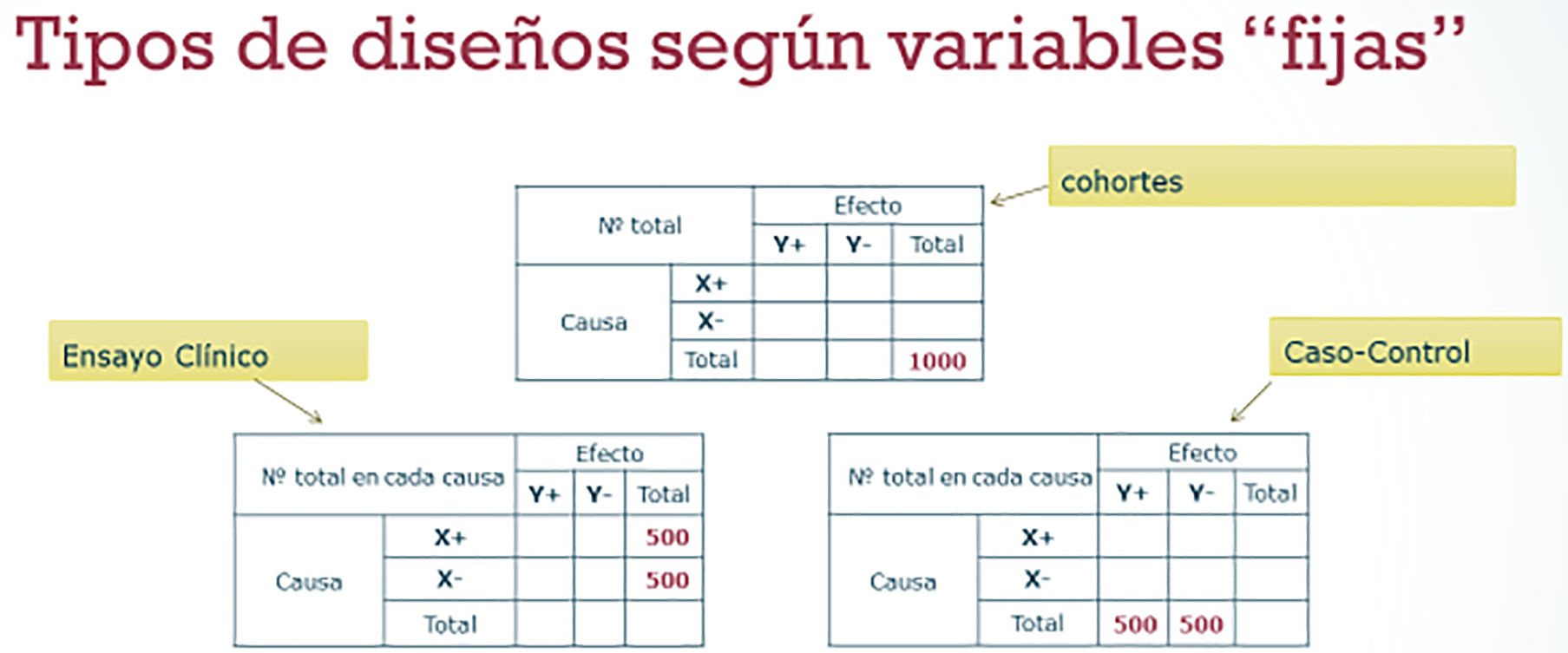
¿Cómo recogeré los casos?Otro significado refiere al diseño: ¿qué variables permiten seleccionar los casos y qué variables observamos? (fig. 1). Podemos, por ejemplo, seleccionar a 1.000 voluntarios de una cierta población y observar en ellos una variable inicial y otra final o respuesta (primera subtabla de la fig. 1). También podríamos estudiar a 500 pacientes con una intervención A, a 500 con la B; y esperar en el tiempo para observar su evolución (segunda subtabla de la fig. 1). Y también podríamos estudiar a 500 pacientes que han presentado la respuesta en estudio, a 500 sin ella, y recuperar de su pasado la exposición previa (tercera subtabla de la fig. 1). Así, los estudios longitudinales de cohortes de la primera tabla fijan el tamaño global del estudio, y ambas variables, la inicial y la final, son un resultado del mismo. De forma parecida, los transversales fijan el tamaño global y observan ambas variables simultáneamente. En la segunda subtabla, tenemos a los ensayos clínicos, que asignan la intervención inicial y observan la evolución final. Finalmente, en la tercera subtabla tenemos los estudios de casos y controles, que fijan cuántos voluntarios recoger en cada categoría de la variable respuesta, y buscan para todos ellos la exposición inicial.
Variables según diseños. En un estudio de cohortes, seleccionamos a todos los individuos de esa población (p.e., 1.000); y los resultados de ambas variables son «aleatorios». En un ensayo clínico, decidimos cuántos pacientes asignamos a cada intervención (p.e., 500) y esperamos en el tiempo hasta obtener la respuesta (variable «aleatoria»). En un estudio caso-control decidimos cuántos individuos recogemos con el desenlace de interés o «casos» (p.e., 500); y cuántos sin, o «controles» (p.e. 500) y averiguamos, en su pasado, el nivel de exposición (variable «aleatoria»).
Relacionado con el punto anterior está el momento de observación de cada variable. La primera subtabla representa a los estudios de cohortes o a los transversales. Había fijado el número total de casos a estudiar . La diferencia entre cohortes y transversales es el momento de recogida de las variables. En los transversales es simultáneo. Pero los de cohortes, igual que los ensayos clínicos, implican un seguimiento de los voluntarios para poder recoger ambas variables, inicial y final, en el mismo momento en que acontecen. En cambio, los estudios llamados «caso-control», primero disponen de la evolución (los casos, con cierto evento de interés; y los controles, que no lo presentaron); y luego recogen información sobre la exposición previa. La recogida de las variables va hacia atrás en el tiempo.
¿En qué momento defino la hipótesis?De la misma forma, la hipótesis a contrastar puede existir de forma previa al estudio. E idealmente haber guiado el diseño y el análisis. O también, puede ser un resultado del mismo.
La figura 2 resume 4 posibles acepciones de prospectivo y retrospectivo.
Documentar, investigarLos estudios sobre efectos –en farmacología habitualmente, pero también en cirugía o en fisioterapia– usan CONSORT para documentar los efectos de una causa bien definida («intervención»), mientras que los estudios etiológicos de la epidemiología encontrarán útiles ayudas en STROBE para investigar las posibles causas de un efecto bien definido («enfermedad»).
Hacer («DO») frente a ver («SEE»)Terminemos distinguiendo entre experimentar y observar. En la primera, asignamos la causa en estudio a las unidades, «hacemos». En la segunda, vemos, «observamos» o miramos el proceso. En ambos, seguiremos a los voluntarios a lo largo del tiempo hasta observar la respuesta de interés. Si «hacemos», podemos diseñar el estudio para recoger la respuesta en casos que solo se diferencien por la causa en estudio, mediante la asignación al azar y con respeto de los principios éticos. Como vimos en las notas anteriores, si «vemos», los grupos en comparación pueden diferir entre sí en más de una característica («confusión de efectos»), ofreciendo más de una interpretación. Por ejemplo, si aprueban más los alumnos de mi clase podría decir que les motivo más, pero también que les pongo exámenes más fáciles. Además, el experimento facilita observar si, al aconsejar cierta intervención, los pacientes y los clínicos actúan según lo previsto. Se ha propuesto3 el término «DO», hacer, frente al «SEE», ver, para facilitar la distinta interpretación de la relación en ambas situaciones.
STROBE pide no usar prospectivo o retrospectivo a secasSTROBE4 pide aclarar en qué acepción (fig. 2) se usan estos términos. Por ejemplo, el ítem 8 pide especificar el momento en que se determina cada variable. Y el ítem 3, si las hipótesis eran previas. Pero no se preocupe, hay una solución directa. Encuentre, en la red Equator5, qué guía es la que mejor se adapta a su estudio y sígala fielmente. Por supuesto, siempre le conviene estudiar esa guía antes de empezar su estudio, para evitar sorpresas al final.
En resumen, prospectivo y retrospectivo son ambiguos. Describa su estudio siguiendo las indicaciones de la guía de publicación que le corresponda.
FinanciaciónPID2019-104830RB-I00 DOI (AEI): 10.13039 / 501100011033: STATISTICAL METHODOLOGIES FOR CLINICAL AND OMICS DATA AND THEIR APPLICATIONS IN HEALTH SCIENCES (SAMANTHA) del Ministerio de Ciencia e Innovación.
Responsabilidades éticasNo implica pacientes y no requiere permiso ético.