El síndrome de Froin se define como la presencia de xantocromía, elevación de proteínas e hipercoagulabilidad en LCR1 como consecuencia de un bloqueo de circulación de LCR secundario a la presencia de una masa o absceso a nivel medular o a irritación meníngea1. La coexistencia de estos 3 signos es patognomónica de dicho síndrome. A causa del bloqueo se produce la liberación de proteínas por exudado o trasudado en función de la causa y la activación de los factores de coagulación2. En la RMN se observa como hallazgo característico de bloqueo, hiperintensidad caudal del LCR en T1 y T22.
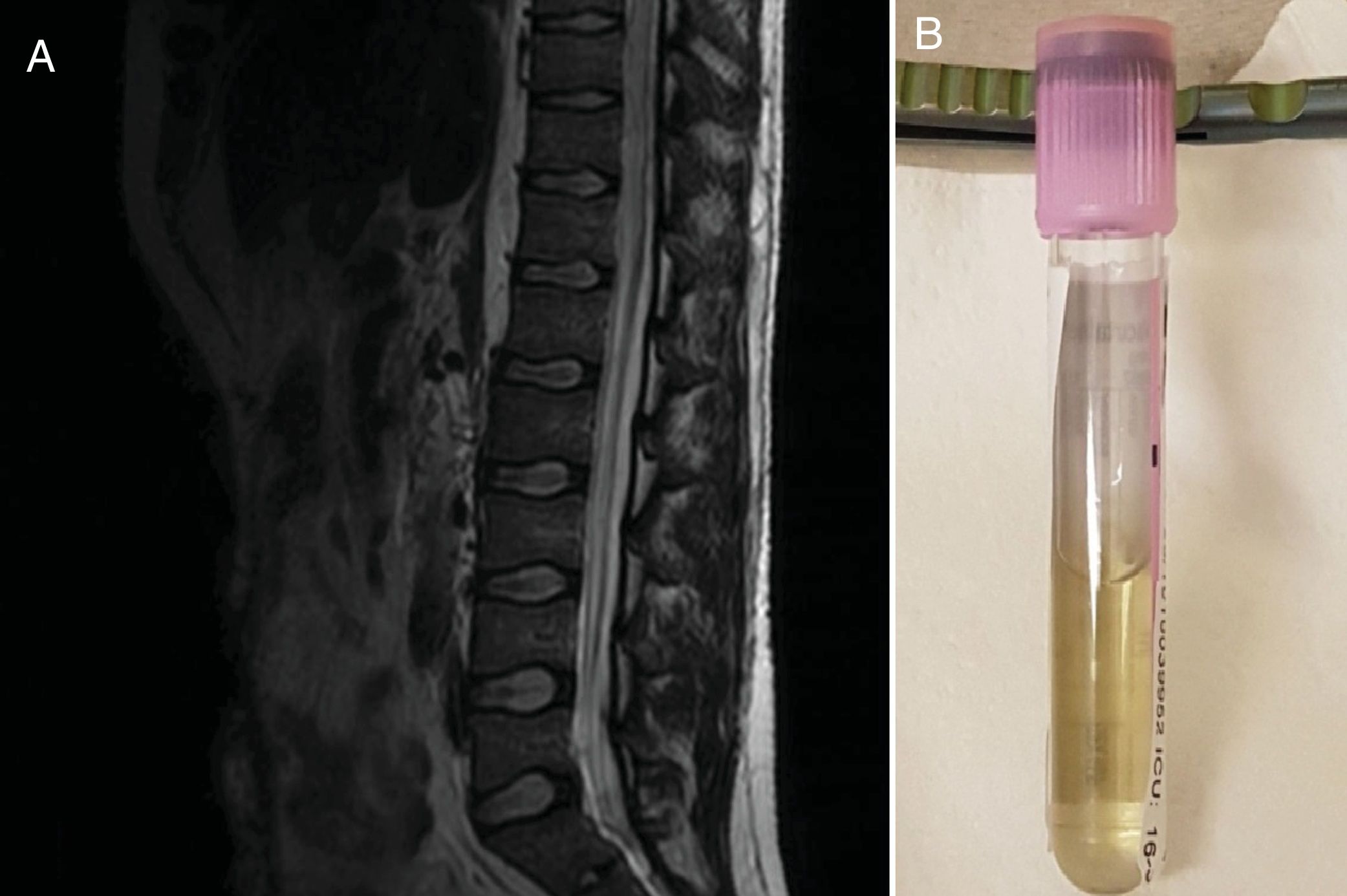
Presentamos un caso de un varón joven diagnosticado de linfoma difuso B de células grandes en tratamiento con 4.ª línea de tratamiento con R-DHAP (rituximab, dexametasona, citarabina y cisplatino) sistémica e intratecal, que a las 48h de administrar el 2.° ciclo de quimioterapia intratecal, comenzó con un cuadro de debilidad de extremidades inferiores, con hipoestesia desde cintura pélvica y retención urinaria. A la exploración presentaba paraplejia fláccida de extremidades inferiores, nivel sensitivo caudal a T11 y arreflexia rotuliana y aquilea. Ante sospecha de síndrome medular agudo se realizó RMN medular urgente donde se objetivó hiperintensidad y engrosamiento del cordón medular desde T8 a S1, sin captación patológica de contraste ni evidencia de infiltración o progresión tumoral (fig. 1A). La clínica neurológica progresó durante las siguientes 24h, objetivándose tetraplejia y progresión hacia craneal del nivel sensitivo. En las horas siguientes se añadió diplopía y disfagia, con paresia de recto externo derecho y bradipsiquia.
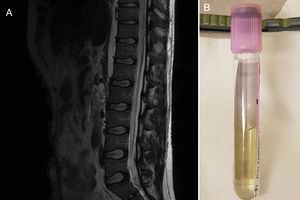
Ante la afectación de pares craneales se realizó RMN cerebral que resultó normal y punción lumbar. El LCR (fig. 1B) presentó coloración xantocrómica, leucocitos 22 células/μl, hematíes 63 células/μl, proteínas 1.450 mg/μl e hipercoagulabilidad en contacto con el aire. Los resultados serológicos y anatomopatológicos no mostraron infección ni evidencia de infiltración del sistema nervioso central por el linfoma.
Con el diagnóstico de mieloencefalopatía secundaria a citarabina se inicia tratamiento con metilprednisolona 1g al día intravenoso, con escasa respuesta progresando el deterioro neurológico del paciente hasta fallecer 5 días después.
Presentamos un caso de mieloencefalopatía progresiva secundario a la infusión de citarabina intratecal, con resultado fatal. Están descritos como factores de riesgo, la administración concomitante con metotrexate y/o dexametasona, administración sistémica concomitante o dosis repetidas de quimioterapia intratecal3; todos ellos presentes en nuestro paciente. Otros factores de riesgo que no se daban en este caso, son la infiltración previa del SNC, radiación medular previa y edades extremas de la vida4.
El diagnóstico se basa en la RMN medular, RMN cerebral y el análisis de LCR para descartar la infiltración por la neoplasia hematológica5. En nuestro caso, se evidencia un bloqueo de la circulación del LCR en probable relación con la inflamación local y la presencia del síndrome de Froin.
Ningún tratamiento ha demostrado ser eficaz para la mielotoxicidad inducida por citarabina intratecal, debiendo suspender el tratamiento quimioterápico5. Se han publicado numerosas pruebas terapéuticas con corticoides, inmunoglobulinas o plasmaféresis sin demostrar ninguno de ellos eficacia en el tratamiento. En el caso aquí presentado, a pesar del tratamiento corticoideo agresivo y temprano, se produjo un desenlace fatal.
En resumen, la mieloencefalopatía tras administración de citarabina intratecal es una reacción adversa poco frecuente pero grave y debe contemplarse como diagnóstico diferencial a la infiltración por el propio proceso tumoral.
Por otra parte, hacemos referencia al síndrome de Froin (xantocromía, elevación de proteínas e hipercoagulabilidad espontánea al contacto con el aire), que nos ayudará con el diagnóstico de estos pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.