El síndrome de movilidad articular limitada (SMAL) aparece exclusivamente en pacientes con diabetes, tanto tipo 1 como tipo 2. Se manifiesta como una limitación en la movilidad articular que inicialmente afecta a las falanges proximales de las manos, seguidas, por orden de frecuencia, por muñecas, codos, hombros, rodillas y esqueleto axial. El diagnóstico se puede realizar mediante pruebas sencillas, como «el test de la oración». El objetivo fue conocer la prevalencia de pacientes diabéticos con SMAL, evaluar la asociación entre el SMAL y el grado de control glucémico y el riesgo de caídas accidentales.
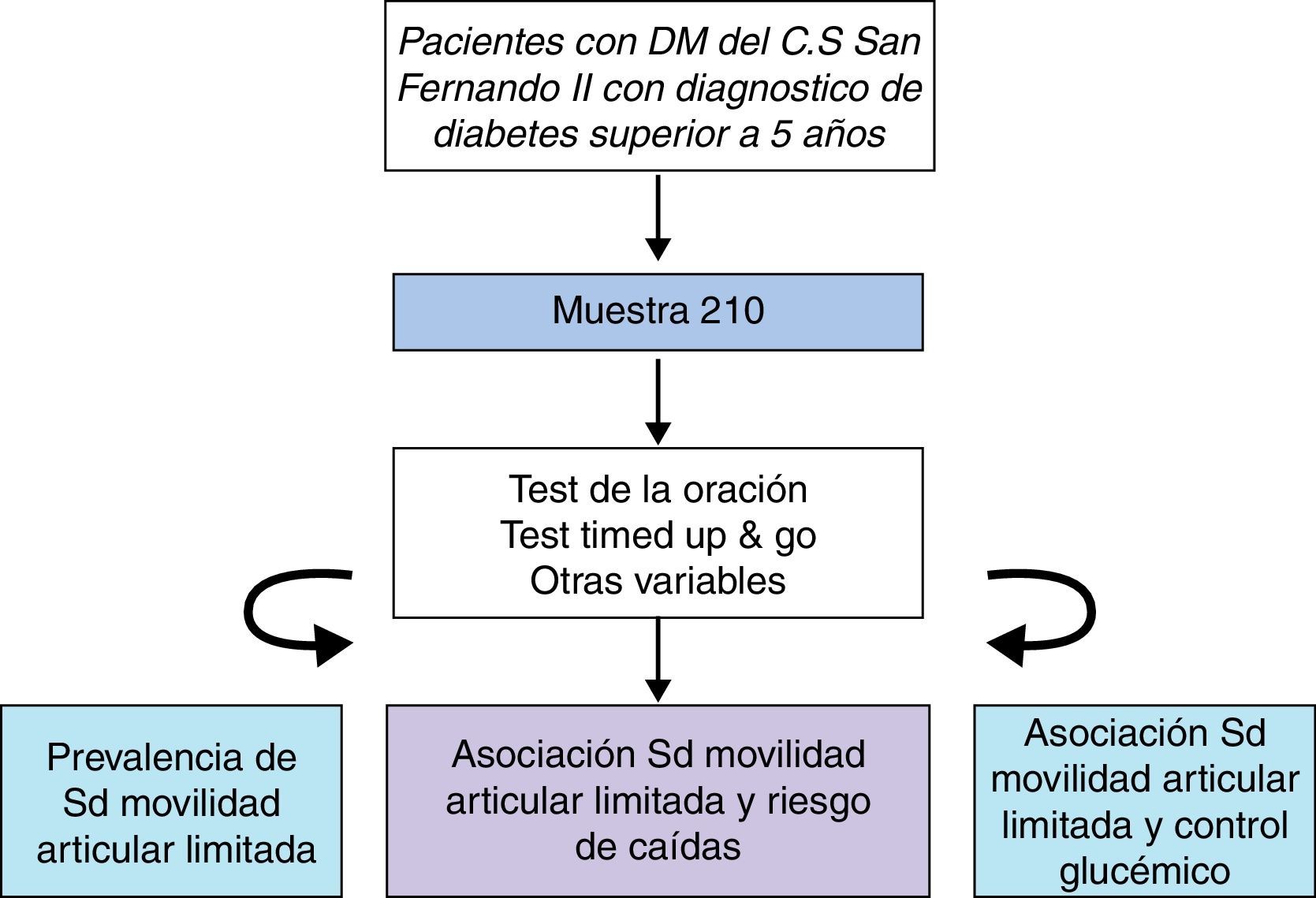
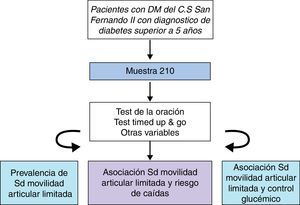
Pacientes y métodosEstudio observacional transversal en el Centro de Salud de San Fernando II, Madrid (periferia). La muestra fueron 184 pacientes con un diagnóstico de diabetes superior a 5 años entre noviembre-marzo de 2013. Se utilizó el test de la oración para evaluar si los pacientes presentaban SMAL. El riesgo de caídas fue determinado según el test Timed Up & Go.
ResultadosUn total de 99 pacientes (53,8%) (IC 95% 46,6-61) presentaron un test de la oración positivo. No se obtuvo una relación estadísticamente significativa con la HbA1c, en cambio, sí que se vio una asociación entre el test Timed Up & Go y el SMAL (p<0,001) (IC 95% 1,173-1,611). Los pacientes con SMAL presentaban un riesgo moderado de caídas frente a aquellos sin SMAL, que presentaban un riesgo bajo.
ConclusionesExiste una alta prevalencia de SMAL en nuestro medio. Presentamos el primer estudio en donde se relaciona el SMAL con el riesgo de caídas en los pacientes diabéticos.
Limited joint mobility syndrome (LJMS) appears exclusively in both type 1 and type 2 diabetic patients. It is characterized by a limited range of digital motion, with involvement of small joints of the hands. It initially affects the proximal interphalangeal joints, followed by wrists, elbows, shoulders, knees, and axial skeleton. The diagnosis can be made by the simple «prayer sign» test. The objective was to study the prevalence of diabetic patients with LJMS, and to evaluate the association between LJMS and metabolic control, and the risk of accidental falls.
Patients and methodsA cross-sectional study was conducted in the San Fernando II Health Centre, Madrid (suburbs). The sample consisted of 184 patients with a diagnosis of diabetes of over 5 years from November to March, 2013. The prayer sign was used to define which patients had LJMS. Fall risk was determined using the Timed Up & Go test.
ResultsA total of 99 patients (53.8%) (95% CI 46.6 to 61) had a positive prayer sign. No statistically significant relationship was found with HbA1c, but there was an association with the Timed Up & Go test (P<.001) (95% CI 1.173 to 1.611). The patients with LJMS had a moderate risk of falls compared with those without LJMS, which was of low risk.
ConclusionsThe prevalence of LJMS is high. This is the first study that shows a relationship between LJMS and the risk of falls in diabetic patients.
El síndrome de movilidad articular limitada (SMAL) en pacientes con diabetes fue descrito por primera vez por Lundbaek en 19571. Se manifiesta con una limitación en la movilidad articular que inicialmente afecta las pequeñas articulaciones de las manos de pacientes con diabetes tanto tipo 1 como tipo 2.
Su prevalencia varía entre el 30 y el 40%2,3. La probabilidad de desarrollar dicho síndrome es directamente proporcional a la duración de la diabetes3,4, aunque puede ocurrir en fases iniciales de la instauración de la enfermedad5–7. Para varios autores no existe una clara evidencia que relacione dicho síndrome con un mal control metabólico de la diabetes4,6,8.
Su patogenia se debe al depósito anormal de colágeno en el tejido conectivo periarticular4,9.
En cuanto a la clínica, el SMAL es indoloro. A la exploración, se observan contracturas en las articulaciones interfalángicas proximales y metacarpofalángicas. Las articulaciones interfalángicas distales también pueden estar involucradas, seguidas en orden de frecuencia por muñecas, codos, hombros, rodillas y esqueleto axial. En ocasiones puede aparecer de manera concomitante con la tenosinovitis estenosante del flexor (dedo en gatillo) y/o con la contractura de Dupuytren, con las que se debe establecer el diagnóstico diferencial, al igual que con los cambios asociados a la edad, como la artrosis10,11.
Para su diagnóstico se suelen utilizar 2 sencillas pruebas: «el test de la oración», en el que los pacientes presentan dificultad en aproximar las palmas y en realizar la hiperextensión voluntaria de los dedos, y la «prueba del tablero de la mesa», que evalúa la capacidad para que la palma se ponga en contacto con la superficie de una mesa, lo cual facilita el reconocimiento de las contracturas en las articulaciones metacarpofalángicas10,11. Algunos autores sostienen que los síntomas del SMAL pueden preceder a otras complicaciones crónicas de la diabetes. Este hecho podría ser utilizado como un indicador del riesgo de estas complicaciones12. Entre dichas complicaciones se encuentra el riesgo de caídas: varios estudios han demostrado que se producen más caídas en pacientes diabéticos que en los no diabéticos13,14. Estas caídas suponen una grave amenaza para la salud de estos pacientes, ya que frecuentemente derivan en lesiones que afectan negativamente la autonomía personal, la calidad de vida y la supervivencia15.
Aun siendo conocida la relación entre diabetes mellitus y SMAL1–3,7 y que la primera está relacionada con un mayor riesgo de caídas, no hemos encontrado estudios que midan la prevalencia de SMAL en nuestro ámbito, ni que relacionen el SMAL con un aumento en la incidencia de caídas de los pacientes diabéticos. Por lo tanto, nuestro objetivo principal fue: conocer la prevalencia de pacientes diabéticos con SMAL en nuestro medio. Como objetivos secundarios: 1) estudiar la posible asociación entre el SMAL y el grado de control glucémico, y 2) conocer si existe asociación entre el riesgo de caídas accidentales y el SMAL.
Material y métodoSe realizó un estudio observacional transversal en el Centro de Salud de San Fernando de Henares, del área Sureste de la Comunidad de Madrid (fig. 1).
Los criterios de inclusión fueron: todos aquellos pacientes mayores de 18 años con un diagnóstico de diabetes superior a 5 años. Los criterios de exclusión fueron los siguientes: presencia de enfermedades neurológicas que ocasionasen alteraciones en la marcha (excepto para la neuropatía diabética periférica) y/o deterioro cognitivo moderado-severo; deficiencias visuales que no fuesen subsidiarias de ser corregidas con lentes, y, en general, aquellas circunstancias clínicas que impidiesen la medición de las variables a estudio (amputación de dedos, inmovilizados, etc.).
Las variables recogidas fueron:
- 1)
El índice de masa corporal.
- 2)
Los años de diagnóstico de la diabetes.
- 3)
El SMAL asociado medido por el test de la oración. En caso de duda, se utilizó la prueba del tablero de la mesa. Al tratarse de un test subjetivo, se realizó por el mismo explorador para intentar minimizar los errores.
- 4)
La HbA1c en los últimos 6 meses. Si el paciente no tenía una HbA1c en los últimos 6 meses, se solicitó una nueva.
- 5)
El número de caídas accidentales en los últimos 6 meses.
- 6)
El riesgo de caídas, evaluado mediante el test Timed Up & Go, llevado a cabo según el método descrito por Podsiadlo y Richardson16. Se observa a la persona mientras se levantaba de una silla, camina 3m y vuelve a sentarse en la misma silla, contando en segundos el tiempo que tarda en hacer la tarea completa. Se considera que la persona tiene alto riesgo de caídas si tarda más de 20s, tiene riesgo de caídas moderado si tarda entre 10 y 20s, y normal si tarda menos de 10s.
Los datos se recogieron mediante una entrevista clínica de 5min de duración realizada en el centro de salud, donde se recogieron las variables previamente citadas y se les realizaba el test Timed Up & Go16. La prueba la llevaba a cabo un único examinador, y en todas las ocasiones se realizaba la misma estrategia: en primer lugar se explicaba al paciente lo que se iba a realizar; seguidamente se especificaba la prueba de manera teórica para, posteriormente, efectuar una demostración práctica; en caso de que existiesen errores en la realización de la prueba, fruto de una mala comprensión de esta, se realizaba una repetición.
Todos los pacientes otorgaron su consentimiento informado por escrito antes de su inclusión en el estudio.
Análisis estadísticoEl cálculo del tamaño muestral se realizó mediante el programa EPIDAT 4.0. Un total de 900 pacientes diabéticos de más de 5 años de duración fueron susceptibles de entrar en el estudio. Se estima que la prevalencia de SMAL varía entre el 30 y el 40%2,3, por lo que para una prevalencia de SMAL del 30%, un nivel de confianza del 95% y un error muestral máximo de ±5 se calculó una muestra de 210. Se realizó un muestreo consecutivo hasta alcanzar el tamaño muestral deseado.
El análisis estadístico de los datos se realizó mediante el paquete estadístico SPSS 20. Se efectuó un estudio descriptivo de las variables, usando porcentajes en variables ordinales y nominales, y media, mediana, moda, desviación estándar e IC en las cuantitativas. Se comprobó si las distintas variables seguían una distribución normal mediante el test de Kolmogorov-Smirnoff.
En primer lugar se realizó un análisis bivariado. Para el estudio de la asociación entre las variables cualitativas se aplicó la prueba de la chi-cuadrado (coeficiente de Pearson), estableciéndose como límite de la significación una p≤0,05. Se valora la fuerza de asociación con la odds ratio en las ocasiones en que puede ser aplicada. Para comparar medias se utilizó el test de la t para muestras independientes, o ANOVA si se precisaba.
A continuación se realizó un análisis multivariante para calcular el efecto de cada variable independientemente de las otras. Se incorporaron las variables cuya asociación había resultado significativa en el análisis bivariado y otras que pudieran actuar como variables de confusión.
De los 210 pacientes que componían la población de estudio, solo fueron incluidos 184 por diferentes motivos: 26 no acudieron a la cita y 8 de ellos prefirieron no participar. Cuando se comprobó que el ritmo de captación de los pacientes había descendido de forma muy importante pese a la búsqueda activa, se calculó la potencia/precisión alcanzada para el tamaño muestral obtenido (precisión del 6,4% y un IC del 95%), considerándose aceptable, por lo que se dio por terminada la fase de captación.
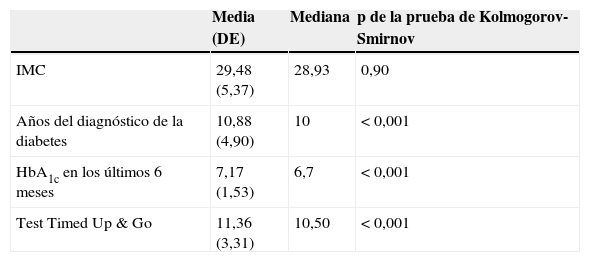
ResultadosDe los pacientes estudiados, 82 (44,6%) eran mujeres (IC 95% 37,42-51,78). La media de edad fue de 66 años, con una DE de 11,98. En la tabla 1 se muestran la media y la mediana del resto de las variables.
Media y mediana del resto de las variables estudiadas
| Media (DE) | Mediana | p de la prueba de Kolmogorov-Smirnov | |
|---|---|---|---|
| IMC | 29,48 (5,37) | 28,93 | 0,90 |
| Años del diagnóstico de la diabetes | 10,88 (4,90) | 10 | <0,001 |
| HbA1c en los últimos 6 meses | 7,17 (1,53) | 6,7 | <0,001 |
| Test Timed Up & Go | 11,36 (3,31) | 10,50 | <0,001 |
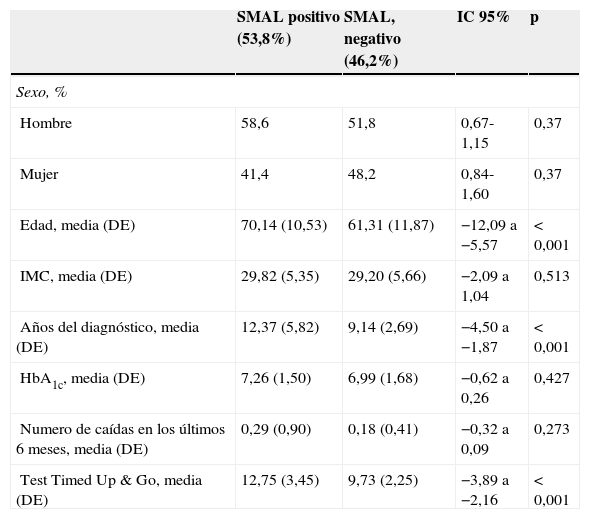
Un total de 99 pacientes (53,8%; IC 95% 46,6-61) presentaron un test de la oración positivo, y 85 (46,2%) lo presentaron negativo (IC 95% 39-53,4).
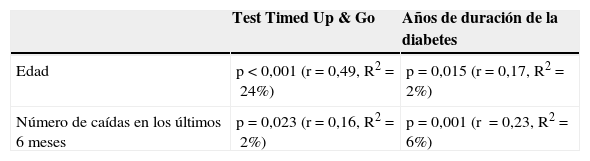
Al estudiar la asociación entre el SMAL y las variables cualitativas y cuantitativas, no se encontró relación entre el SMAL y el grado de control glucémico medido por la HbA1c, aunque sí se obtuvo una asociación estadísticamente significativa con el test Timed Up & Go (p<0,001), con la edad (p<0,001) y con la duración de la diabetes (p<0,001). Tampoco se encontró relación entre el número de caídas en los últimos 6 meses, el índice de masa corporal ni el sexo. En la tabla 2 se muestra la relación del SMAL y las variables asociadas.
Relación del síndrome de movilidad articular limitada y variables asociadas
| SMAL positivo (53,8%) | SMAL, negativo (46,2%) | IC 95% | p | |
|---|---|---|---|---|
| Sexo, % | ||||
| Hombre | 58,6 | 51,8 | 0,67-1,15 | 0,37 |
| Mujer | 41,4 | 48,2 | 0,84-1,60 | 0,37 |
| Edad, media (DE) | 70,14 (10,53) | 61,31 (11,87) | −12,09 a −5,57 | <0,001 |
| IMC, media (DE) | 29,82 (5,35) | 29,20 (5,66) | −2,09 a 1,04 | 0,513 |
| Años del diagnóstico, media (DE) | 12,37 (5,82) | 9,14 (2,69) | −4,50 a −1,87 | <0,001 |
| HbA1c, media (DE) | 7,26 (1,50) | 6,99 (1,68) | −0,62 a 0,26 | 0,427 |
| Numero de caídas en los últimos 6 meses, media (DE) | 0,29 (0,90) | 0,18 (0,41) | −0,32 a 0,09 | 0,273 |
| Test Timed Up & Go, media (DE) | 12,75 (3,45) | 9,73 (2,25) | −3,89 a −2,16 | <0,001 |
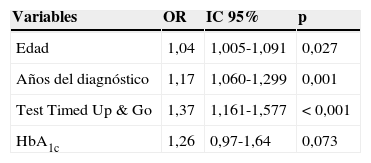
Se completó el estudio mediante un modelo multivariante, en el que no se pudo demostrar relación entre la HbA1c y el SMAL (p=0,073), aunque sí se encontró asociación en nuestro modelo entre el test Timed Up & Go y el SMAL (p<0,001; OR 1,37; IC 95% 1,161-1,577), así como entre la edad y el SMAL. Por cada año que aumenta la edad, aumenta 1,04 veces más el riesgo de desarrollar SMAL (p=0,0032; IC 95% 1,005-1,091). Lo mismo ocurre con los años de evolución de la diabetes (p=0,001; IC 95% 1,060-1,299), con una OR de 1,78 (tabla 3).
Entre las caídas, 150 personas refirieron no haber presentado ninguna caída casual (81,5%), otras 30 (16,3%) refirieron haber presentado una caída, y solo 3 pacientes (1,6%) tuvieron 2 caídas. Un paciente refirió haber sufrido 8 caídas en los últimos 6 meses (0,5%). El porcentaje total de caídas fue de un 18,5%. La media de caídas fue de 0,24 (DE 0,72). En la tabla 4 se reflejan el número y el porcentaje de pacientes que presentan riesgo de caídas medido por el test Timed Up & Go.
Se realizó una tabla de correlaciones, en la que se puso de manifiesto una relación estadísticamente significativa entre el número de caídas y el test Timed Up & Go (p=0,023), así como entre la edad y los segundos que tardaba el paciente en recorrer 3m (p<0,001), ambas con una correlación positiva (r=0,16 y r=0,49, respectivamente) y un coeficiente de determinación del 2 y 24% (tabla 5).
DiscusiónLos resultados de este estudio ponen de manifiesto una prevalencia alta de SMAL entre los pacientes diabéticos. Un total de 99 pacientes (53,8%) presentaron un test de la oración positivo frente a los 85 (46,2%) que lo presentaron negativo. Diferentes estudios han mostrado que la prevalencia de SMAL varía entre el 8 y el 50% entre EE. UU., Japón, Italia, Irlanda, Inglaterra, México, Etiopia y Hungría. Se ha concluido que la prevalencia varía en función de la edad de la población estudiada, la duración de la diabetes, así como la técnica del examinador8.
La edad y el tiempo de evolución de la diabetes son las variables más importantes que se han visto relacionadas con la expresión del SMAL. La media de edad en la que los pacientes acabaron desarrollando SMAL fue de 70,14 años, con una media de 12,37 años desde el diagnóstico. Varios autores propusieron que el tiempo mínimo para que un paciente diabético desarrollase SMAL era de al menos 5 años3,4. Rosenbloom et al. afirmaron que la edad era 2,5 veces más importante que la duración de la diabetes17, mientras que otros autores sostuvieron que la duración de la diabetes no estaba relacionada con el SMAL18. En nuestro estudio, los años del diagnóstico presentaron más peso que la edad (OR 1,78 frente a 1,04).
La importancia de detectar el SMAL mediante el test de la oración en pacientes diabéticos reside en la relación con el riesgo de desarrollar complicaciones típicas de la diabetes, tales como la retinopatía y la neuropatía12. Según diferentes autores, el mal control metabólico está claramente asociado con dichas complicaciones. En nuestro estudio, al igual que en el de Haitas y Jennings, no se encontró asociación estadísticamente significativa entre el SMAL y el control metabólico medido por la HbA1c en los últimos 6 meses19,20.
Tampoco se encontró una relación significativa entre la HbA1c y el tiempo que tardaban en recorrer 3m. La única relación desde el punto de vista estadístico fue con la edad del paciente.
Otra de las complicaciones de la diabetes es el riesgo de caídas. En nuestro estudio se estimó que, según el Test Timed Up & Go, los pacientes con SMAL presentaban un riesgo moderado de caídas (12,75s, p<0,001) frente a aquellos sin SMAL, que presentaban un riesgo bajo (9,732s, p<0,001). Dicho test fue elegido porque se trataba de una prueba rápida que no requirió equipamiento especial y que podía usarse de forma rutinaria en la exploración física de los pacientes; además, fue realizado por un único observador. Ha sido utilizado por otros autores en la detección del riesgo de caídas y ha sido recomendado por grupos de consenso en nuestro país21. No obstante, debe tenerse en cuenta que a pesar de que el test tiene utilidad clínica, no permite aportar información detallada en cuanto al área concreta de la discapacidad que está influyendo directamente sobre el riesgo y que parece ser más sensible a los cambios clínicos del paciente, ya que se trata de un instrumento que mide el tiempo21,22.
El número de caídas en los últimos 6 meses no se vio relacionado con el SMAL. Esto podría haber sido diferente si hubiésemos ampliado el tiempo de estudio a un año, ya que muchos de los pacientes estudiados referían haber presentado alguna caída casual durante los últimos 12 meses. Aun así, el objetivo de nuestro estudio era conocer el riesgo que tenían los pacientes diabéticos con SMAL de presentar alguna caída casual, y no conocer el número de caídas.
Por último, conviene recordar que el riesgo de caídas es multifactorial y que, por tanto, pueden existir otros factores de riesgo no detectables al explorar el equilibrio y la marcha con estas pruebas (por ejemplo, polifarmacia, hipotensión ortostática, arritmias, etc.). En este sentido, la normalidad del test no excluye totalmente el riesgo de caídas.
Entre las posibles limitaciones de nuestro estudio está el hecho de que dada la edad avanzada de una gran parte de los pacientes con los que hemos trabajado, enfermedades degenerativas articulares como la artrosis pueden afectar a las articulaciones que estudiamos, siendo en ocasiones difícil decidir dónde empieza la limitación ocasionada por el SMAL y dónde la secundaria a la artrosis. Tampoco existen datos concluyentes acerca de la fiabilidad del test de la oración. Al ser un signo clínico no se dispone de datos concluyentes acerca de su sensibilidad o especificidad. El examen histológico de una biopsia cutánea y de la fascia muscular de la cara ventral de los dedos afectos mostraría un engrosamiento anormal de la dermis y fibrosis del tejido celular subcutáneo23. Estos cambios se traducen en las restricciones observadas en el arco de movimiento de los dedos y, por lo tanto, en «la postura del orador».
Otra limitación de nuestro estudio es la falta de secuencia temporal entre las variables. Hemos identificado asociaciones entre la presencia de SMAL y determinadas variables estudiadas, pero al ser transversal, no podemos inferir relación causa-efecto en el caso del riesgo de caídas o las cifras de HbA1c. Sí es válido para plantear hipótesis de cara a estudios posteriores utilizando un diseño longitudinal analítico.
El SMAL es frecuente en nuestro medio. Al no producir síntomas, no llama la atención del paciente ni de sus familiares. Tal vez sea esta la razón por la cual esta anormalidad articular no es controlada por los médicos en la exploración básica de los diabéticos. Presentamos el primer estudio en donde se relaciona el SMAL con un aumento del riesgo de caídas en los pacientes diabéticos. Consideramos que el test de la oración podría ser incluido en el examen semiológico de rutina, con el fin de organizar una intervención que permita prevenir, y así disminuir, el riesgo de caídas.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de interés.
Agradecemos la colaboración al personal sanitario y a los pacientes participantes en el estudio del Centro de Salud de San Fernando de Henares.