Existe una alta prevalencia de malestar premenstrual en las mujeres españolas que conlleva efectos negativos como el detrimento de su calidad de vida. Adoptando el enfoque biopsicosocial, este estudio pretende conocer las vivencias y las experiencias de las mujeres, indagar en sus creencias y actitudes sobre el síndrome premenstrual y la eliminación de la menstruación e identificar sus propuestas para adecuar la respuesta sanitaria a sus necesidades y demandas.
Materiales y métodosEstudio cualitativo mediante entrevistas en profundidad individuales a 16 mujeres en la provincia de Granada (España). Muestreo intencionado según perfiles teóricos. Consentimiento informado. Análisis de contenido, triangulación de información entre investigadoras y con la literatura.
ResultadosEl malestar premenstrual conlleva síntomas físicos y psíquicos que interfieren en su vida y son motivo de automedicación. Consideran insuficiente la atención sanitaria que medicaliza y no indaga sobre el origen del malestar.
Se identificaron diversas creencias sobre «síndrome premenstrual»: que es inherente al ciclo menstrual, y por tanto inevitable, que es resultado de factores endógenos (genética, malformaciones, alteraciones hormonales y bioquímicas) o factores exógenos (estrés, alimentación, actividad física) y que la ciencia y la industria lo describen y convierten en enfermedad promoviendo la medicalización. La eliminación de la menstruación es valorada como opción en mujeres con hijos/as, aunque se identifican reticencias por posibles efectos secundarios. Proponen: abordaje integral, educación para la salud a mujeres y formación específica a profesionales.
ConclusionesEl enfoque biopsicosocial permite conocer la perspectiva, necesidades y expectativas de las mujeres para mejorar la atención sanitaria al malestar premenstrual.
The prevalence of premenstrual discomfort among Spanish women is very high, and has a negative impact on their quality of life. By adopting the biopsychosocial approach, this study aims to understand women's experiences and insights, delve further into their beliefs and attitudes towards premenstrual syndrome and menstrual suppression, and to identify their proposals in order to adapt healthcare professionals’ response to their needs and demands.
MethodsA qualitative study was conducted based on individual in-depth interviews with 16 women located in the Granada region. Purposive sampling was made using theoretical profiles. Informed consent was given. The study included data assessment, investigator triangulation, and a literature review.
ResultsPremenstrual discomfort has an impact on physical and psychological health, disrupting daily lives and resulting in self-medication. Healthcare is considered deficient, since remedies are limited to medicalisation, but the source of the discomfort is not investigated.
Different beliefs about the premenstrual syndrome (PMS) were found: PMS is inherent to menstrual cycle and cannot be avoided; PMS is the result of endogenous factors (such as genetics, defects or biochemical and hormonal disorders); exogenous factors (such as stress, eating habits, or exercise); the science and industry describe and treat PMS as a disease. Menstrual suppression is considered an option by women with children, though there is reticence due to the side effects found.
Health education programmes for women are proposed, as well as the appropriate training for health professionals in order to overcome the pharmacological approach.
ConclusionsThe biopsychosocial approach helps to determine the perspective of the women, their needs and expectations in order to provide better healthcare services to premenstrual discomfort patients.
El malestar premenstrual es un problema frecuente que aparece en las consultas médicas. La investigación en España apunta que «quienes consultan a profesionales sanitarios no obtienen una respuesta adecuada a sus demandas»1.
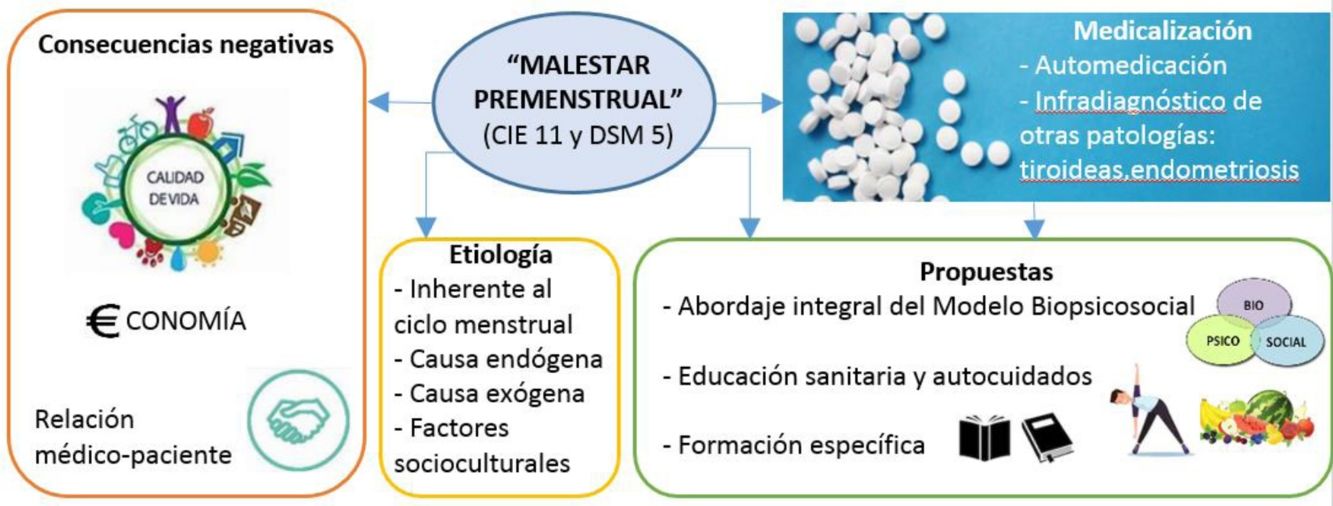
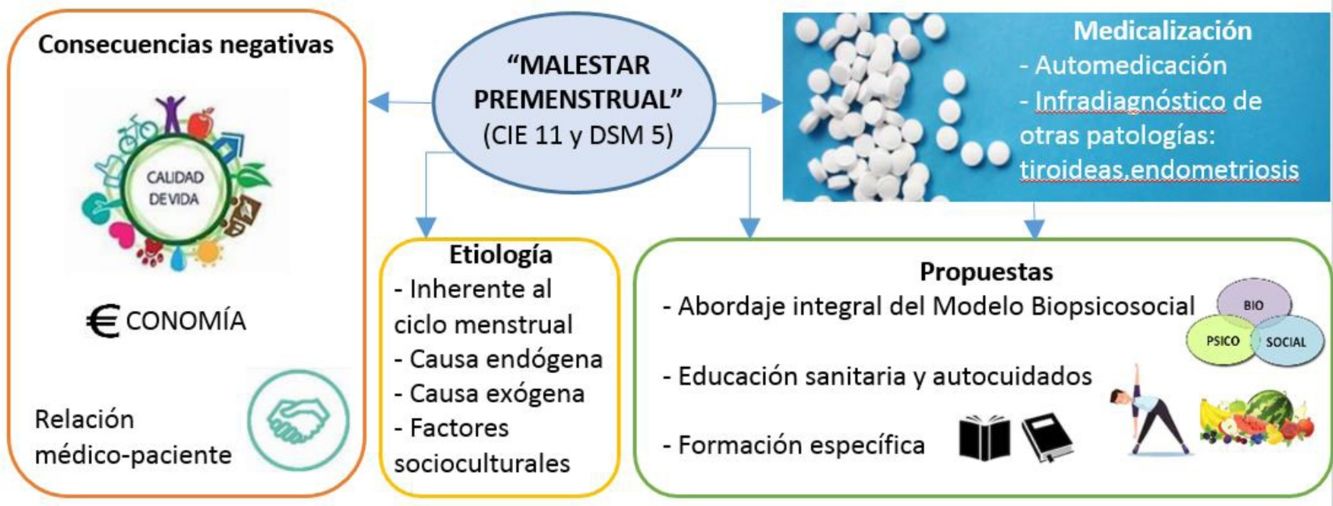
Para abordar esta cuestión es necesario, en primer lugar, definir «malestar premenstrual» ya que el término engloba tanto los síntomas premenstruales, como el síndrome premenstrual (SPM) y el trastorno disfórico premenstrual (TDPM).
Los síntomas premenstruales son síntomas recurrentes, surgen en la fase lútea del ciclo menstrual y desaparecen con la menstruación, son numerosos, casi 200, y variables en intensidad y cantidad2,3. Los más frecuentes son: dolor generalizado, tensión mamaria, abdominal o pélvica, retención de líquidos, cambios en el apetito y síntomas psicológicos como dificultad para concentrarse, alteraciones del sueño, agresividad, irritabilidad, depresión y ansiedad3. La etiología de estos síntomas es desconocida, aunque, según la evidencia científica actual, es multifactorial, es decir, factores psicológicos, sociales y ambientales causan alteraciones en el equilibrio hormonal y provocan los síntomas2.
El SPM es un conjunto de síntomas premenstruales que, en su forma moderada o severa, conllevan dificultades en el desarrollo de las actividades diarias2,4. Por último, el TDPM es una enfermedad mental que interfiere y limita el trabajo, los estudios y las actividades sociales5. Estas categorías diagnósticas se describen en la Clasificación Internacional de Enfermedades (CIE-11) y el Manual Diagnóstico y Estadístico de los Trastornos Mentales (DSM-5®).
Según datos epidemiológicos, en España el 73,3% de las mujeres entre 18 y 49 años padecen síntomas premenstruales, el 8,9% presenta SPM moderado/severo y al menos el 2,5% padecen TDPM1,5. Estudios internacionales demuestran que el malestar premenstrual es motivo de absentismo escolar y laboral, disminuye la productividad y la calidad de vida6,7.
En cuanto a la atención sanitaria en España, la respuesta habitual (60%) es la indicación de tratamiento farmacológico (píldoras anticonceptivas, analgésicos y antiinflamatorios). En otras ocasiones (20%) la respuesta es que los síntomas no son importantes o remitirán solos. En algunos casos (12%) se proponen cambios en el estilo de vida1.
La dificultad en el abordaje del malestar premenstrual y en concreto del SPM, es que se trata de un «síndrome somático funcional», para el que el modelo biomédico no parece tener respuesta ya que está limitado por un concepto biologicista de la salud8, que ignora la multicausalidad de los síntomas y supone un riesgo de medicalización del cuerpo de las mujeres8,9.
La eliminación de la menstruación mediante el uso continuado de píldoras anticonceptivas se postula como tratamiento a este problema10. Sin embargo, otros posicionamientos indican que el sesgo de género en el discurso científico y las prácticas médicas ignoran o medicalizan lo específico de las mujeres11, y proponen estudiar y entender el ciclo menstrual ya que eliminarlo, sin conocerlo, podría causar más daños que beneficios9.
El modelo biopsicosocial permite abordar el malestar premenstrual desde una perspectiva integral, sensible a la determinación social de la salud-enfermedad. Este modelo pone el énfasis en la interacción entre la situación social y la subjetividad, así como la escucha para encontrar el significado de la vivencia8,12.
Adoptando este modelo y poniendo en valor la perspectiva de las personas con malestar premenstrual, los objetivos de este estudio son: conocer sus vivencias y experiencias, indagar en sus creencias y actitudes sobre el SPM y la eliminación de la menstruación e identificar sus propuestas para adecuar la respuesta sanitaria a sus necesidades y demandas.
Material y métodosDiseñoCualitativo, desde una perspectiva fenomenológica sobre la teoría fundamentada, mediante entrevistas en profundidad individuales13.
Ámbito de estudioProvincia de Granada (Andalucía), zonas rurales y urbanas.
ParticipantesMujeres con síntomas premenstruales frecuentes, en más de la mitad de sus ciclos durante el último año, que interfieren en sus actividades cotidianas. El perfil teórico de las candidatas se segmentó por edad y maternidad14. Se buscó heterogeneidad en lugar de residencia y nivel de estudios. Participaron 16 mujeres, sus perfiles y código asignado se muestran en la tabla 1.
Criterios para la identificación de participantes, características de la muestra y códigos
| Criterios para la identificación de participantes |
|---|
| Personas menstruantes entre 18 y 52 años con síntomas premenstruales frecuentes (en más de la mitad de sus ciclos por año) que interfieren en sus actividades cotidianas sin necesidad de diagnóstico específico de trastornos menstruales. |
| - No haber menstruado durante el último año- Seguir tratamiento hormonal los 3 meses anteriores- No estar en condiciones (físicas y/o mentales) de mantener una conversación |
| Edad:- Jóvenes (18-34 años)- Mayores (35-52 años)Maternidad:- Sin hijos- Con hijos |
| Lugar de residencia:- Ámbito rural- Ámbito urbanoNivel de estudios:- Sin estudios universitarios- Con estudios universitarios |
| Características de las participantes | ||||||
|---|---|---|---|---|---|---|
| Criterios de segmentación | Características de heterogeneidad | |||||
| Edad | Maternidad | N.° | Lugar deresidencia | Estudiosuniversitarios | N.° | Código participante |
| Jóvenes | No | 4 | Rural | No | — | |
| Sí | 1 | JShRUni | ||||
| Urbano | No | — | ||||
| Sí | 3 | JShUUni | ||||
| Sí | 4 | Rural | No | 2 | JChRNoUni | |
| Sí | 1 | JChRUni | ||||
| Urbano | No | 1 | JChUNoUni | |||
| Sí | — | |||||
| Mayores | No | 3 | Rural | No | 1 | MShRNoUni |
| Sí | — | |||||
| Urbano | No | — | ||||
| Sí | 2 | MShUUni | ||||
| Sí | 5 | Rural | No | 2 | MChRNoUni | |
| Sí | 1 | MChRUni | ||||
| Urbano | No | 2 | MChUNoUni | |||
| Sí | — | |||||
| Total | 16 | |||||
El número total de personas que cumplirían los criterios de inclusión es desconocido ya que no existen registros, por tanto, se desconoce cuantitativamente la población de referencia, aunque según las estimaciones afectaría a un alto porcentaje de mujeres en edad fértil4. Por tanto, se probaron diversos métodos para seleccionar participantes como anuncios en lugares públicos, construcción de un blog, contactos a través de profesionales sanitarios y muestreo en «bola de nieve»15, esta última fue la única que prosperó. Se pidió a personas cercanas y a las entrevistadas que identificaran a otras que cumplieran los criterios de participación, les informaran y pidieran primer consentimiento. Posteriormente, se realizaba el contacto para concertar cita. Antes de la entrevista se hacía una lectura conjunta del documento de consentimiento informado en el que se explicaba el objetivo del estudio, en qué consistía su participación, que la entrevista sería grabada y que la información se trataría según la ley vigente. El documento era firmado por duplicado por la participante y la investigadora (tabla 2).
Formulario de consentimiento informado
| Formulario de consentimiento informadoMi nombre es Noelia García y estoy realizando una investigación en el marco del programa de doctorado «Ciencias de la Salud» (Universidad de Sevilla, Universidad de Jaén y Escuela Andaluza de Salud Pública) para la obtención del título de doctora.Uno de los objetivos de esta investigación es conocer la vivencia y experiencias de las mujeres con su ciclo menstrual. Para ello se realizarán entrevistas a mujeres en período fértil y de diferentes edades. Me gustaría contar con usted para realizar una de esas entrevistas.Se trata de una entrevista individual, en la que hablaremos de su vivencia del ciclo menstrual, por tanto, no hay información correcta ni incorrecta, se trata de hablar de su experiencia. La entrevista tendrá una duración aproximada de 45 min y será grabada en audio para facilitar el análisis de la información.En esta investigación se garantiza la confidencialidad sobre sus aportaciones. Se utilizará o publicará la información que proporcione, pero no sus datos identificativos, cumpliendo con la Ley Orgánica 15/1999 de 13 de diciembre de protección de datos de carácter personal.Agradezco muchísimo su colaboración. Es imprescindible.Por favor, firme más abajo si acepta ser entrevistada. Esta carta solo es una garantía ética de la investigación, significa que la información que proporcione será usada con responsabilidad y confidencialidad. |
| Fecha:Espacio para firma: |
Entrevista en profundidad individual. Esta técnica fue elegida porque es flexible, dinámica y no directiva, permite indagar en hechos no observables como significados, motivos, opiniones, valoraciones, emociones y no tiene limitaciones espacio-temporales, debido a que es posible preguntar por hechos pasados y también por situaciones planeadas para el futuro16.
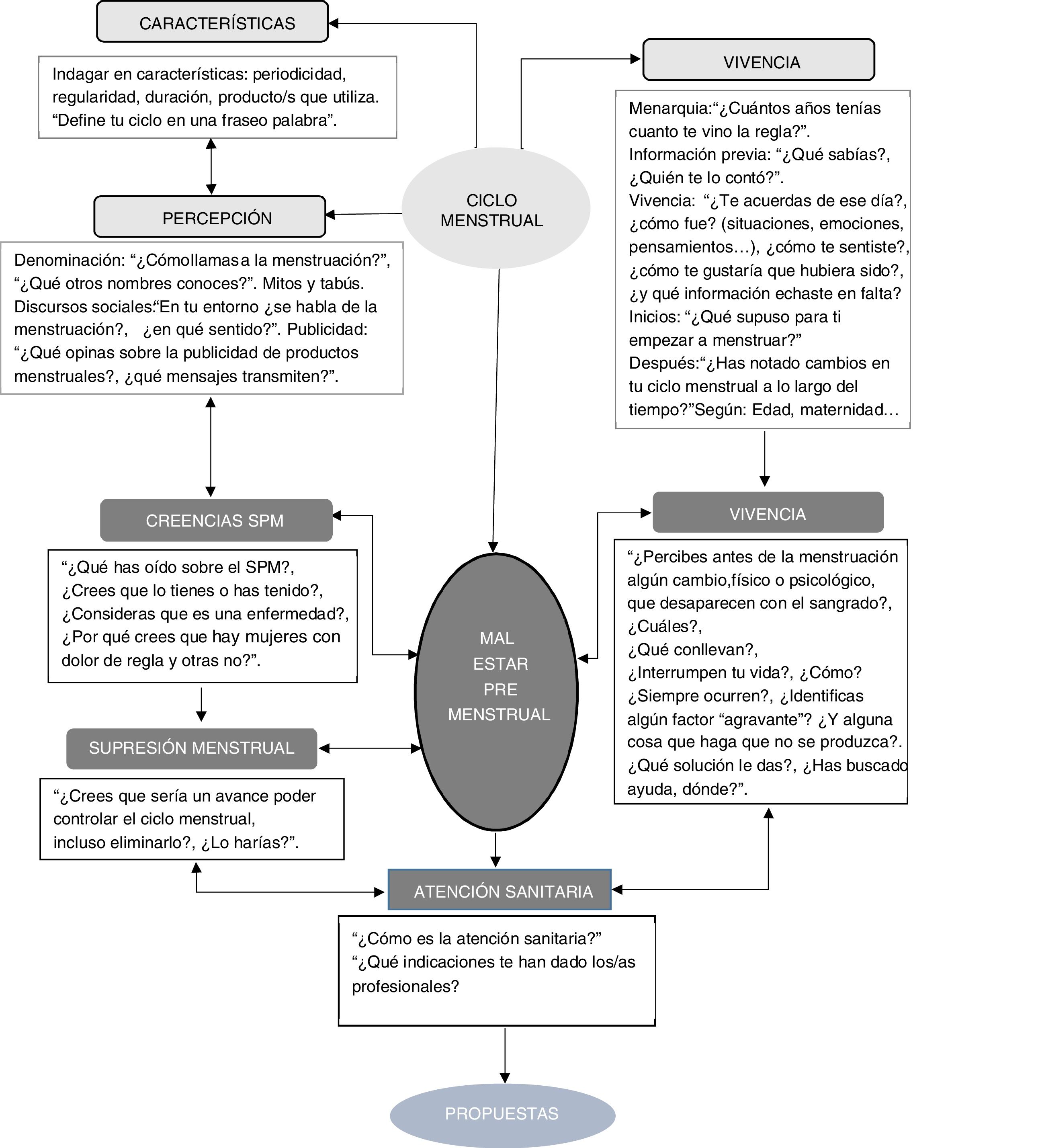
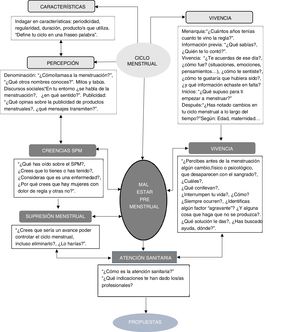
El equipo investigador diseñó un guion que fue probado con una persona experta en metodología cualitativa y también en el tema de este estudio para valorar su estructura, dimensiones, ritmo y comprensibilidad de las preguntas. Se sometió a toda la entrevista y finalmente analizó el guion junto con la investigadora principal (gráfico 1).
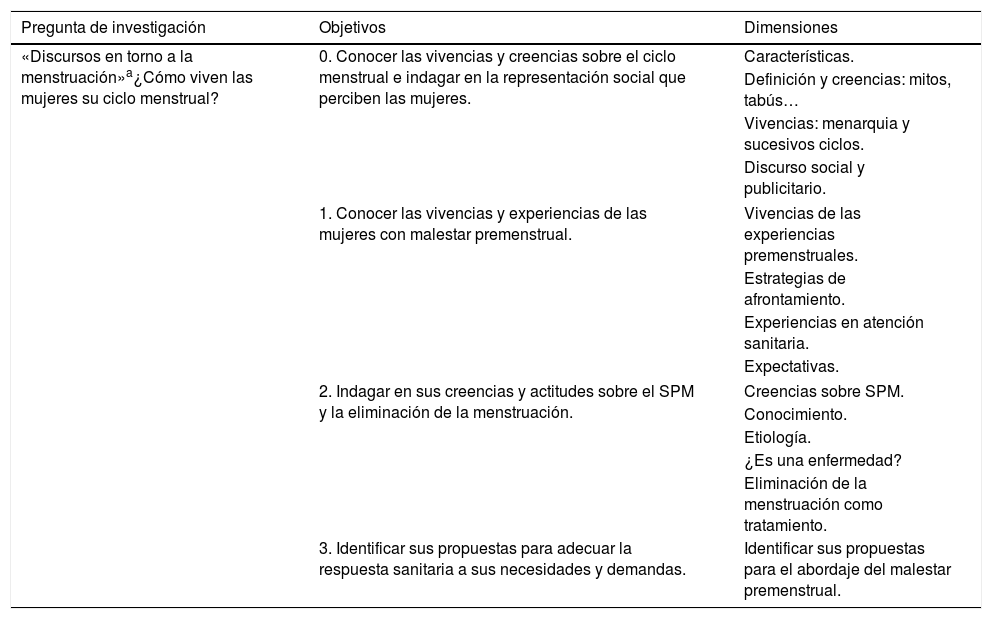
Las dimensiones exploradas para dar respuesta a cada uno de los objetivos y las preguntas de investigación se presentan en la tabla 3.
Pregunta de investigación, objetivos y dimensiones a explorar
| Pregunta de investigación | Objetivos | Dimensiones |
|---|---|---|
| «Discursos en torno a la menstruación»a¿Cómo viven las mujeres su ciclo menstrual? | 0. Conocer las vivencias y creencias sobre el ciclo menstrual e indagar en la representación social que perciben las mujeres. | Características. |
| Definición y creencias: mitos, tabús… | ||
| Vivencias: menarquia y sucesivos ciclos. | ||
| Discurso social y publicitario. | ||
| 1. Conocer las vivencias y experiencias de las mujeres con malestar premenstrual. | Vivencias de las experiencias premenstruales. | |
| Estrategias de afrontamiento. | ||
| Experiencias en atención sanitaria. | ||
| Expectativas. | ||
| 2. Indagar en sus creencias y actitudes sobre el SPM y la eliminación de la menstruación. | Creencias sobre SPM. | |
| Conocimiento. | ||
| Etiología. | ||
| ¿Es una enfermedad? | ||
| Eliminación de la menstruación como tratamiento. | ||
| 3. Identificar sus propuestas para adecuar la respuesta sanitaria a sus necesidades y demandas. | Identificar sus propuestas para el abordaje del malestar premenstrual. | |
El objetivo 0 no forma parte de los resultados expuestos y discutidos en este artículo.
SPM: síndrome premenstrual.
La duración de las entrevistas osciló entre 30 y 95min, y fueron grabadas en audio.
AnálisisAnálisis de contenido con ayuda del software ATLAS.ti que facilitó la asociación de códigos con fragmentos de texto, su identificación y clasificación.
Procedimiento1) Transcripción literal de entrevistas, 2) Lectura y elaboración de árbol de códigos, 3) Asignación de códigos a fragmentos de texto, 4) Análisis e interpretación, 5) Triangulación de resultados entre investigadoras y con la literatura y 6) Redacción de resultados.
Consideraciones éticasSe solicitó la aprobación del estudio al Comité de Ética de la Investigación de Andalucía. Se cuidó la selección de las participantes, su comodidad y privacidad durante el proceso investigador. Se contó con consentimiento informado verbal y escrito. Se garantizó la protección y confidencialidad de la información y datos personales según la Ley Orgánica 15/1999 y el Real Decreto 994/1999.
ResultadosParticiparon 16 mujeres de las que 8 eran jóvenes y 8 mayores. Respecto a la maternidad: 7 no eran madres y 9 sí tenían hijos/as. En cuanto a su domicilio, 8 estaban en zona rural y 8 en la capital. Por último, la mitad tenía estudios universitarios y la otra mitad otro tipo de formación.
Los resultados se presentan estructurados en: Vivencias, donde se expone la vivencia del malestar premenstrual, las estrategias de afrontamiento para sobrellevarlo, así como la vivencia y expectativas de la atención sanitaria. En Creencias se indaga sobre el conocimiento y la etiología del SPM, así como la eliminación de la menstruación como tratamiento. Por último, se exponen las Propuestas de mejora expresadas por las participantes. La tabla 4 expone los resultados en forma de verbatims recogidos en las entrevistas.
Resultados en forma de verbatims
| Tabla 4.1 Vivencias de experiencias premenstruales y estrategias de afrontamiento |
|---|
| VIVENCIAS DE EXPERIENCIAS PREMENSTRUALESSíntomas somáticos |
| «Pues un par de días antes ya me empieza a doler todo el cuerpo, un dolor horroroso» (MChRNoUni)«Tengo dolores bastante fuertes, dolor abdominal y sobretodo lumbar, de espalda, el lumbago» (JShUUni)«Las glándulas mamarias se me inflaman, me salen bultos cada vez que me va a venir» (JShRUni)«Empiezo a hincharme, retengo muchos más líquidos» (MShRNoUni)«Algo de diarrea y todo el abdomen descolocado» (MChUNoUni)«Cuando me va a venir la regla me mareo y empiezo a vomitar, siento un dolor intensísimo, sudor frío, casi pérdida de conocimiento durante 3 o 4h… y cuando vomito empiezo a mejorar» (MShUUni)«La migraña me molesta bastante, también a veces me dan vértigos» (MChRUni)«A lo mejor tengo antojo de dulce o saldado» (MShUUni) |
| Síntomas psíquicos |
| «Dos o tres días antes horrible, una mala ostia de la virgen» (JChRNoUni)«Más susceptible, más tristecilla, me falta un poquito más de energía» (MShRNoUni)«Malestares los habituales, estar así como triste o sensible por ponerme así, abrumada» (JShUUni)«Un día antes estoy absolutamente hipersensible, me dicen cualquier cosa y me puedo echar a llorar, muy baja de ánimos, que te afectan las cosas mucho más» (JShUUni) |
| Consecuencias |
| «Esos días me fastidian bastante, me siento muy mal, no vivo pensando en cuando me va a venir la regla,… es que te incapacita para tener vida normal» (MShRNoUni)«Es tal la evidencia de que estoy mal, que me va a venir, que me tengo que ir del trabajo» (MShUUni)«No puedo ir a trabajar, de hecho muchas veces lo que hago es pedirme los días libres» (MChRUni)«Yo recuerdo en el instituto hasta no ir a hacer un examen, de decir: no me puedo mover, me duele» (JChRUni)«Si tenía un dolor muy fuerte pues no salía o incluso alguna vez llegué a no ir al instituto por el dolor» (JShUUni)«Yo he dejado de hacer muchas cosas, quedar con mis amigas, salir, porque claro, no te apetece» (JChUNoUni) |
| ESTRATEGIAS DE AFRONTAMIENTO |
| Estrategias no farmacológicas |
| Parar«Yo lo que hago es reordenación de actividades, quiero decir, el primer día lo que hago es dejarlo. Si tengo clase, no voy. Si tengo piscina, la cambio. Si ese día íbamos a ir al cine, pues no salimos» (MShUUni)«Meterse en cama, hacerse bola, acurrucarse así» (JShUUni)«Una manta de calor o un saquito de estos que tengo cuando me acuesto me lo caliento en el microondas y lo pongo en los riñones, y así sí me duermo” (JShRUni) |
| Control de la alimentación y suplementos«Me empecé a dar cuenta que el mes que no comía absolutamente nada de carne, nada de proteína animal, solo huevos, me duraba muy poco y apenas me dolía» (JShUUni)«Ahora me he quitado los lácteos y todos los productos refinados, todo lo que sea blanco, pan planco, arroz blanco, llevo como 3 meses y me duele bastante menos» (MChRNoUni)«Ahora estoy con la onagra, empecé fuerte con ella el año pasado y me mantuvo bien» (JShUUni) |
| Terapias complementarias«Empecé con varias terapias naturales, homeopatía, reiki,… mientras iba a un endocrino» (JShRNoUni) |
| Medidas farmacológicas |
| «La finalidad es poder continuar con tu vida cotidiana sin que cambie, poder mitigar un poquito el dolor aunque tengas molestias, a mí se me para la vida si no estoy pendiente de las pastillas, y no puedo» (JShUUni)«Como mi madre ya tenía experiencia de mi hermana mayor, me decía pues tómate esto, empezamos con la Saldeva®, como ves que no funciona vas probando, ibuprofeno, Antangin®….» (MChRUni)«Si hay un día que esté así más molesta pues me tomo un ibuprofeno o un Espidifen®» (MChUNoUni)«He probado millones de tratamientos, ahora tomo ibuprofeno, Valium® y Primperan®» (MChRUni)«Ahora tomo Dolalgial®« (JShUUni), «Neobrufen® y a esperar» (JChRNoUni)«Antalgin® es mi pastillita mágica, y aun así, tarda como media hora-tres cuartos en hacer efecto» (MShUUni)«Los antiinflamatorios me provocaban fuertes dolores de estómago y al final tuve una úlcera» (MShUUni)«Me di cuenta que no podía dejar los medicamentos para la regla, ni plantas ni pollas (risas)» (JShUUni)«Empecé a tomar antiinflamatorios ¡eran mágicos! pero, al tiempo, ya no me hacían tanto efecto» (MShUUni) |
| Tabla 4.2. Vivencia y expectativas de la atención sanitaria |
|---|
| VIVENCIAS DE LA ATENCIÓN SANITARIADiagnóstico |
| «El mundo de los médicos, cuando tú dices que tienes unos dolores impresionantes de la regla lo normal es que te digan: venga, que eso es una cosa normal» (MShRNoUni)«Yo iba a diferentes médicos pero no me hacían caso» (MShUUni)«Me dolía tanto que me llevaron a un ginecólogo, tenía 12 o 13 años, y el ginecólogo me dijo: cuando dejes de ser virgen dejará de dolerte, ya una vez que tengas relaciones. Yo mi primera relación la tuve con 18 años, me seguía doliendo. Volví al ginecólogo y me dijeron: esto les pasa a algunas mujeres, esto cuando tengas un hijo dejará de dolerte. Me quedé embarazada, nació mi hijo, la cuarentena y a la siguiente regla, otra vez el dolorazo, y entonces ya no fui porque pensé me van a decir que cuando me llegue la menopausia dejará de dolerme» (MChRNoUni) |
| Tratamiento |
| «El médico ya te está diciendo que eso es normal, que no puedes hacer nada contra el dolor, sino opción solo tomar píldora, opción tomar analgésico antiinflamatorio» (JShUUni)«Fui a consultar porque yo estaba asustada con esto, al decir lo de mis reglas, me dijo el médico de cabecera que podía empezar a tomarme la píldora y eso me lo dijo cuándo tenía 14 años» (JShUUni)«Lo primero que hace el ginecólogo es darte una píldora, o sea, que pares de ovular. A partir de cierto momento tienes que dejar de tomar porque son nocivas, pero lo primero que hace es: ¡Ala, toma, tu píldora!» (JShRNoUni)«La solución que me dio la ginecóloga fue tomar anticonceptivos orales, me fue bien, aunque empezaba también a dolerme la cabeza porque los anticonceptivos uno de los problemas que tienen es que duele mucho la cabeza, pero ya para eso que aprenda a vivir con ello, me dicen» (MChRUni)«La ginecóloga me propuso: o quedarme embarazada o estar en reposo ovárico, con un tratamiento fantástico, super nuevo, que era con hormonas masculinas, que no iba a tener regla, pero que después de un año iba a estar fantástica. Yo dije que no, pero después de un año como no podía más con los dolores dije que sí. Compré el tratamiento y me lo tomé y fui feliz un año sin regla. Cuando ya lo dejé empezaron a venir los dolores, primero menos intensos y luego más. A los 2 años tenía unos dolores de huesos tremendos, total que tenía descalcificación con riesgo de fractura en la cadera y coxis con 25 años, que era un efecto secundario del tratamiento. Con el tiempo me acabaron diciendo que lo que pasaba es que tenía endometriosis» (MShUUni)«Cuando fui al ginecólogo fue bastante más tarde y me dijo lo mismo eso (tomar la píldora) o tener un tratamiento de antiinflamatorios 7 días antes de que me bajase la regla, y pensé: yo esto no puedo hacerlo, es una barbaridad meterte pastillaje la mitad del mes. No lo quita (el dolor) lo mitiga, pero luego se hace una úlcera en el estómago, así que tampoco tiene mucho sentido» (JShUUni)«Ahora yo pienso en meterme hormonas y digo: cómo voy a meterme mierda, ¿y si me pasa algo, que pasa con mis niños?, porque no es bueno para la circulación» (JChRUni) |
| EXPECTATIVAS SOBRE LA ATENCIÓN SANITARIA |
| «O yo he tenido mala suerte con los médicos que he hablado o no están formados para esto» (JShUUni)«Cuando fui con mi médico de cabecera pensé: es un hombre, no tiene ni idea, ¿sabes?, por mucho que esté rodeado de mujeres, como no lo padece,… pero cuando fui a una ginecóloga me dijo prácticamente lo mismo y con un trato bastante desagradable y muy distante» (JShUUni)«Hasta que no encontré la primera mujer ginecóloga, cuando tenía 20 años, no fui» (MShUUni)«La ginecóloga, que era una mujer, más antipática no podía ser, ni me miró a la cara en ningún momento y fui a contarle que siempre me duele, que tengo que tomar las pastillas, que llevo toda la vida así, y me dijo: sigue lo mismo, cuando te duela te tomas la pastilla, y se acabó, se me quitaron las ganas de volver» (MChRNoUni) |
| Tabla 4.3 Etiología de los síntomas premenstruales |
|---|
| 1. Síntomas inherentes al ciclo menstrual |
| «Sí, claro, claro, es que todo el mundo tiene, quien más quien menos, cuando te va a venir la regla las hormonas varían, son los cuerpos» (MChUNoUni)«El dolor hay gente que tiene más aguante y gente que no. Pues me imagino que la regla, pues será igual» (MChUNoUni)«Yo creo que eso, que depende también de la escala del dolor que tenga cada una» (JShRUni)«Yo creo que eso va un poco en la personalidad de cada una, unas lo comunican y otras no» (MShRNoUni) |
| 2. Factores endógenos |
| Genética |
| «A mí me dijo (su ginecóloga) que es algo así como genético» (JShUUni) |
| Fallos en estructuras biológicas |
| «Es físico porque los médicos te lo dicen» (MChUNoUni)«Alguna vez me ha dicho el ginecólogo que tenía los ovarios poliquísticos» (JChRUni)«La ginecóloga me dijo que al tener el útero pequeño y querer bajar mucha cantidad (de sangrado menstrual) hace presión y duele» (JShRNoUni) |
| Diferencia en componentes químicos |
| «Hay gente que tiene el pelo rizado y hay gente que lo tiene liso. Yo asimilo muy bien el hierro y otra persona no, o segrego más de una cosa, creo que es algo químico» (MShUUni)«Tiene que ver algo con la circulación» (MChUNoUni)«Tu cuerpo se está preparando para expulsar un deshecho, entonces, para tirarlo necesita de determinadas defensas,… igual es normal sentirse un poquito más baja» (JShUUni) |
| 3. Factores exógenos |
| Factores psicosociales |
| «Sí, hay gente que de estar con estrés o cierta preocupación pues eso le hace que el ciclo a lo mejor no vaya como normalmente va» (MChUNoUni)«Si es con estrés, con agobio por algo, pues peor, es súper molesto» (MShUUni)«Depende del estilo de vida porque hay meses que yo, a lo mejor, he comido más mal y en verano, por ejemplo, con el tema del trabajo, el calor, más estrés, se me ha retrasado,… pues ya te preocupa más» (JChRNoUni) |
| Estilos de vida: alimentación y actividad física |
| «Que la alimentación influye, sí, seguro, además el médico me lo dijo» (JShRUni)«Yo creo que el deporte, porque en los meses que estoy activa y hago más deponte me dura menos y me duele menos, yo creo que sobretodo eso: alimentación y deporte» (JShUUni) |
| 4. Construcción social |
| «Yo pienso que es más mito que otra cosa» (MChRUni)«Forma parte de tu ciclo, yo noto la ovulación, lo que me viene antes de la regla, que si quieres lo llamamos “SP” o como sea, pero yo a lo largo de todo el ciclo voy notando cosas» (JShRNoUni)«Mi estado de ánimo puede fluctuar a lo largo del mes y no tiene nada que ver con las hormonas» (JChRUni)«A cada persona le afecta de una manera, yo lo tengo siempre, pero hay unas veces que es de manera positiva porque estoy bien, porque estoy contenta y es super bonito, y hay otras veces que se me va la vida entonces depende de lo que esté pasando alrededor y conmigo» (JShUUni)«Yo creo que pueden excusarse en que les va a venir la regla para decir que tienen problemas que pueden venir de otras circunstancias de su vida» (JShUUni) |
| Tabla 4.4 Creencias sobre el SPM y la eliminación de la menstruación |
|---|
| CREENCIAS: SPMSíntomas previos a la menstruación |
| «Son los síntomas que tienes los días antes de que te baje la regla» (JShRNoUni)«Yo sé que hay un síndrome, yo me voy notando que me va a bajar la regla porque me empieza a doler la espalda, la cintura, estoy un poco más sensible de lo normal» (MChRNoUni)«Unos días antes de que me baje, pues en mi caso, estar más sensible, ansiosa» (JShUUni) |
| ¿Es una enfermedad? |
| No, porque es habitual |
| «Yo creo que todas las mujeres lo tienen que tener, eso va ahí dentro y es un toque de ya estoy aquí» (JShRUni)«No, es un estado, un estado físico, químico» (MChUNoUni)«Yo lo veo como algo normal, son procesos naturales, no creo que se vea como enfermedad, sí que cuando tienes la regla y tienes molestias te tomas tu pastilla, por ejemplo. Pero no es una enfermedad» (MChUNoUni) |
| No, aunque existe sensación de sentirse enferma |
| «Hay mujeres que se lo toman como una enfermedad y mujeres que no, que lo asumen como algo cotidiano de la vida de las mujeres, y ya está» (JShUUni)«Yo por mucha alegría que le pongo y por mucha mentalidad positiva, esos días estoy enferma» (MShRNoUni) |
| No, es un proceso medicalizado |
| «Creo que la ciencia o los laboratorios, los médicos nos ponen nombre ahora a todo» (JChRUni)«No, no es una enfermedad, nos lo tratan como enfermedad por lo de “síndrome”, hasta el nombre que tiene, pero no es ninguna enfermedad» (MChRNoUni)«Sí que nos convencen, nos hacen creer que realmente estamos enfermas» (JShRNoUni)«En el mundo en el que estamos, estamos desconectadas de nuestros cuerpos totalmente y esto lo tratan como una enfermedad, o sea, la regla es una enfermedad, el SP es una enfermedad» (MChRNoUni)«Yo estoy convencida de que quieren hacernos pasar por enfermas porque hay un filón de gasto brutal por parte de las mujeres, y dicen las farmacéuticas: vamos a darles de todo» (MChRNoUni) |
| CREENCIAS: ELIMINACIÓN DE LA MENSTRUACIÓN |
| Conocimiento |
| «Yo he leído que se estaban haciendo algunas investigaciones en EE. UU., que sacan una pastilla para decidir si quieres o no tener la regla» (MShRNoUni)«¡Ay, qué bien!, ¿Cuándo la sacan? ¡De puta madre!» (JChRNoUni)«Para nada, de hecho me parece un desfase» (MChRNoUni) |
| Argumentos a favor |
| «Sería maravilloso, una molestia menos, una cosa menos de la que preocuparte» (MChRUni)«Que guay, que gusto, no volver a manchar,… tenerla un mes y otro es un coñazo» (MChUNoUni)«Yo es que como me resulta molesta porque me duele, pues si no tuviese, yo ahora que no voy a criar más, pues que desaparezca sí, me encantaría» (Lola: JChRUni)«Controlar el ciclo menstrual sería un avance de los mejores, yo creo que al final no nos bajaría» (JShRUni)«La eliminaría porque es un coñazo, pero no tengo hijos aún y está directamente relacionado» (MShRNoUni) |
| Argumentos en contra |
| «Me parece una barbaridad vamos, eliminar la regla si causa dolor no es buena idea como no lo es eliminarte los ojos si tienes miopía» (JShUUni)«Creo que sí hay que tenerla, el cuerpo está preparado, y todo lo demás sería alterarlo muy mucho» (MShUUni)«Yo es que para tomar algo que luego los efectos secundarios sean peores, casi prefiero mejor tener el latazo este todos los meses, que como se dice: vaya a ser peor el remedio que la enfermedad» (MChUNoUni)«Es lo que nos falta para ser totalmente libres, o sea tengo mi sueldo, tengo mi trabajo, pero esto me sigue parando, creo que en el mundo occidental más que por salud es por libertad de tiempo» (MShUUni)«Estamos en un punto en que intentas eliminar la regla de tu vida, la sigues teniendo, te parece una barbaridad eliminarla físicamente pero la eliminas de tu vida: vas poniéndote tampones, tomando pastillas, no le echas cuentas,… es como que yo no puedo pararme a tener la regla» (JShUUni) |
| Tabla 4.5 Propuestas de las mujeres para el abordaje de las experiencias premenstruales |
|---|
| PROPUESTAS«Creo que sería mucho más sencillo el aprender a vivir con ella y el tener información, que haya otra manera de verla más positiva, que no sea estar mala» (JShUUni)«Hacer talleres para madres, para mujeres, en los coles,… de cómo enseñar a menstruar desde un punto de vista científico, no para vender, sino para aprender de verdad de nuestros cuerpos» (MChRNoUni)«Los ginecólogos lo único que saben hacer, pues darte la píldora, pues no me la tomo, yo quiero saber por qué es esto, esto pasa por algo» (JShRNoUni)«Y también creo que se podrían hacer, mira lo que te voy a decir: grupos, en los centros de salud están los de embarazo, pues no solo eso, que se hicieran talleres» (MShUUni)«El sistema sanitario no te conoce, te expende pastillas para remediar externamente cualquier cosa que te pase, con lo cual nunca, jamás, ataca el problema de raíz. Te elimina el síntoma y te lo elimina de manera que te crea otro síntoma, en este caso pues un pelotazo hormonal que puede traer otras consecuencias o con antiinflamatorios que te salga una úlcera» (JShUUni)«Pienso que tendrían que buscar otra manera que no nos afectara así, otras soluciones» (MShRNoUni)«Falta empatía, si va una chica de menos de 15 años y le dice al médico que su vida está siendo un sufrimiento, y vuelve al cabo de los años, algo falla, y te da la receta del ibuprofeno para que lo tomes,… no te da ningún tipo de información ¿no?, como: léete esto o prueba con la alimentación o prueba con el remedio de no sé qué,…» (JShUUni) |
SPM: síndrome premenstrual.
Todas las entrevistadas describieron malestar premenstrual en forma de síntomas físicos y psicológicos. Entre los primeros describen dolor generalizado que se califica «horroroso» o dolor localizado, «muy fuerte» en: «barriga», «bajo vientre», «riñones», «zona lumbar» y «piernas». También refieren sentirse hinchadas, retención de líquidos, diarrea, mareos, vómitos, migraña, vértigos y antojos. Los síntomas psicológicos de los que informan son: irritabilidad, agresividad, falta de energía y tristeza.
Como consecuencia algunas mujeres se sienten incapaces de desarrollar sus actividades habituales, llegando a ocasionar absentismo laboral y escolar e interrupción de la vida social. Literalmente: «Es que te incapacita para tener vida normal».
Estrategias de afrontamientoLas participantes informaron de medidas no farmacológicas y farmacológicas. Entre las primeras la más habitual es «parar», posponer las actividades programadas, descansar, meterse en la cama y aplicar calor local. Esta medida la refieren mujeres sin hijos/as. También nombran otras estrategias como el control de la dieta (reducción del consumo de proteína animal, lácteos o productos refinados) y suplementos alimenticios (aceite de onagra) y terapias complementarias como homeopatía y reiki.
Todas las participantes tomaron medidas farmacológicas, una entrevistada explica que la finalidad es mitigar el dolor para poder continuar su día a día.
El contacto con los medicamentos suele comenzar en el contexto familiar (madre o hermanas mayores). Todas las participantes probaron fármacos, que han usado o usan, solos o combinados, nombraron «Saldeva®», «ibuprofeno», «Espidifen®» «antiinflamatorios», «Enantyum®», «Valium®», «Nolotil®», «Primperan®», «Dolalgial®», «Antalgin®» y «Neobrufen®». En sus palabras «a mí se me para la vida si no estoy pendiente de las pastillas».
Sin embargo, algunas participantes expresan inconvenientes de esta medicación: tarda en hacer efecto y conlleva efectos adversos como problemas gastrointestinales, úlcera de estómago, dependencia y tolerancia (tabla 4.1).
Vivencia y expectativas de la atención sanitariaLa vivencia de las entrevistadas hace referencia a la consulta sobre la causa de sus síntomas y los tratamientos indicados. La respuesta más frecuente que reciben de profesionales es que la sintomatología es «normal», que puede remitir cuando se tengan «relaciones» o hijos/as. La mayoría, 13 participantes, no comprende que un dolor tan incapacitante se considere normal y no se investigue su causa, motivo por el cual muchas no vuelven a consultar.
Los tratamientos que se ofrecen son analgésicos, antiinflamatorios y principalmente píldoras anticonceptivas. Las experiencias con tratamientos hormonales son al inicio satisfactorias, posteriormente describen efectos secundarios como «dolor de cabeza» y «descalcificación ósea» o creen que «no es bueno para la circulación». Una entrevistada comenta «fui a consultar porque yo estaba asustada con esto, a decir lo de mis reglas, me dijo el médico de cabecera que podía empezar a tomarme la píldora y eso me lo dijo cuándo tenía 14 años».
Esperan que su médico/a de referencia tenga formación, también capacidad de escucha y empatía. Sin embargo, mujeres de los diversos perfiles, la mayoría sin hijos/as, expresaron no haberse sentido comprendidas (tabla 4.2).
CREENCIAS sobre el síndrome premenstrualEtiología de los síntomas premenstrualesLas respuestas sobre la etiología de los síntomas premenstruales se agrupan en 4 ideas:
- 1.
Los síntomas premenstruales son inherentes al ciclo, y aparecen a consecuencia de las fluctuaciones hormonales normales. Explican que quienes sufren más los síntomas tendrían baja tolerancia al dolor, poco «aguante» o se quejan más. Participantes de varios perfiles apoyan este argumento.
- 2.
Los síntomas premenstruales son provocados por factores endógenos, es decir, que proceden del interior del cuerpo, como la genética, problemas en la morfología de algún órgano (útero pequeño o quistes en ovarios) o alteraciones bioquímicas en los niveles hormonales o de defensas. Estos argumentos proceden de profesionales sanitarios/as.
- 3.
Los síntomas premenstruales aparecen por efecto de factores exógenos, es decir, del contexto. Las mujeres mayores nombran el estrés y las preocupaciones mientras que mujeres jóvenes mencionan alimentación y actividad física.
Los síntomas premenstruales son un mito o una construcción social, porque se viven diversas sensaciones a lo largo del ciclo, pero se pone el foco en las experiencias premenstruales negativas. Literalmente «Forma parte de tu ciclo, yo noto la ovulación, lo que me viene antes de la regla, que si quieres lo llamamos SPM o como sea, pero yo a lo largo de todo el ciclo voy notando cosas» (tabla 4.3).
¿Es el síndrome premenstrual una enfermedad?En las indagaciones sobre qué es el SPM todas las participantes afirman que se trata de síntomas que aparecen antes de la menstruación como dolor, inflamación, mayor sensibilidad y ansiedad. Ninguna de las participantes lo considera una enfermedad, aunque algunas mujeres puedan «sentirse enfermas» y necesiten medicación para sobrellevarlo.
Participantes de zonas rurales argumentan que existen varios condicionantes como la desconexión del propio cuerpo, el uso del término «síndrome» y la indicación de medicamentos que favorecen la medicalización de las experiencias premenstruales.
Actitudes hacia la eliminación de la menstruaciónLa mitad de las participantes, casi todas con hijos/as, estaría dispuesta a eliminar su menstruación, consideran esta posibilidad un «avance» porque prefieren: no volver a manchar, eliminar sus síntomas y despreocuparse.
Por el contrario, para otras entrevistadas supone «una barbaridad vamos, eliminar la regla si causa dolor no es buena idea como no lo es eliminarte los ojos si tienes miopía» y expresan sus miedos a los efectos secundarios como dificultades reproductivas, problemas óseos y sofocos. Además, algunas mujeres opinan que la ciencia y la industria investigan para eliminar la menstruación por su beneficio económico ya que las mujeres ahora tienen poder adquisitivo. Varias argumentan que las condiciones sociales y la presión de la economía capitalista no dejan espacio para «pararme a tener la regla» y medicalizan el cuerpo de las mujeres (tabla 4.4).
PropuestasLas propuestas que expresan las mujeres tienen como objetivo vivir la menstruación de forma positiva, y hacen referencia a:
- •
Fomentar el conocimiento del cuerpo y el ciclo menstrual, el autocuidado (consejos de alimentación, actividad física, lecturas, etc.).
- •
Formación en grupo a diferentes perfiles (mujeres, niñas) en diferentes ámbitos (sanitario, educativo).
- •
Evitar el abordaje farmacológico (especialmente píldoras anticonceptivas) y considerar aspectos psicoemocionales y contextuales.
- •
Formación a profesionales en habilidades de comunicación, empatía y actualización de conocimientos (tabla 4.5).
La metodología cualitativa y la teoría fundamentada resultaron útiles en la consecución del objetivo de este estudio. La elección de la entrevista individual como técnica permitió establecer un clima de confianza y abordar temas delicados, sensibles e íntimos16, a la par que obtener la información pertinente y suficiente para cubrir los objetivos del estudio. Durante las entrevistas se estableció un buen rapport y las participantes informaron en detalle sobre sus experiencias, opiniones y propuestas.
Hay que constatar también varias limitaciones en el estudio: 1) La variabilidad de la duración de las entrevistas, entre 30 y 95min. Algunas entrevistas fueron más breves debido a la poca disponibilidad de tiempo de la participante, aunque se compensó porque al saberse de antemano, se pudieron abordar todos los temas. En todo caso, las entrevistas realizadas saturaron con concordancia el discurso de los diversos perfiles16 y 2) Aunque se idearon diversas formas de contactar personas candidatas a participar en el estudio, finalmente solo funcionó la técnica de muestreo en bola de nieve. No obstante, esta técnica per se, es suficientemente consistente y adecuada para localizar poblaciones «ocultas» o no fácilmente identificables15, por lo que esta posible limitación no resta calidad a los resultados. Por último, el ámbito de investigación se circunscribe a la provincia de Granada. Esto podría ser una limitación, aunque consideramos que leve, puesto que se trata de un contexto cultural asimilable al de otras provincias españolas en cuanto al tema que nos ocupa.
Este estudio cumple con los criterios que garantizan la fiabilidad y la validez que dan rigor a la investigación cualitativa17. La coherencia teórico-epistemológica está avalada por el ajuste del diseño y los métodos ya que la metodología empleada permitió dar respuesta a los objetivos. La descripción detallada del proceso aporta consistencia. El muestreo teórico que ha contemplado diversos criterios: edad, maternidad, zona de residencia y nivel de estudios, y la recogida exhaustiva de datos, constituyen transferibilidad. Las transcripciones literales de las entrevistas evidencian la confirmabilidad. La credibilidad se establece en el proceso de triangulación continuo entre investigadoras. Y, por último, la relevancia, que conlleva la comprensión amplia del fenómeno y la configuración de nuevos planteamientos, como el abordaje de los aspectos psicosociales para comprender el malestar premenstrual y las propuestas específicas de las mujeres.
Sobre los resultados obtenidos cabe destacar, en consonancia con otras investigaciones, que las mujeres con malestar premenstrual se ven obligadas a parar, aplazar sus tareas habituales (laborales y sociales) y/o tomar medicación para sobrellevarlo6,7,18. El contacto con medicamentos comienza en la menarquia, dentro del contexto familiar, y supone el inicio de un patrón de automedicación que sería importante revisar18,19.
A pesar de la necesidad del consumo de fármacos, ninguna entrevistada considera que se trate de una enfermedad, de hecho, algunas piensan que los síntomas premenstruales son «normales» e ineludibles. Esta explicación también es dada por los/as médicos/as en consulta. Ante la respuesta de que los síntomas son «normales» las mujeres que consultan se sienten poco escuchadas e incomprendidas. Estudios similares demuestran que esta explicación añade estrés a quienes buscan ayuda19, y que es el motivo del infradiagnóstico de enfermedades con síntomas similares como alteraciones tiroideas o endometriosis18,20.
Otra de las explicaciones al malestar premenstrual que se identifica en profesionales y está basada en algunas investigaciones, es la etiología por «factores endógenos» como la genética, las alteraciones hormonales o morfológicas, sin que exista una coherencia entre ellas2,3. Por el contrario, otras mujeres, según su experiencia, y acorde con ciertos estudios, aportaban explicaciones desde «factores exógenos» como los estilos de vida, la influencia de estrés y las preocupaciones2.
El modelo biopsicosocial integra las diversas posturas y aborda el malestar premenstrual como un problema multifactorial, permite prestar atención a todos los elementos que pueden intervenir en su aparición y mantenimiento8. La investigación sobre los componentes de la menstruación desvela que productos químicos con actividad disruptiva endocrina comprobada, como las benzofenonas y los parabenos están presentes en la sangre menstrual21. Es decir, sustancias químicas ajenas al cuerpo humano y capaces de alterar el equilibrio hormonal podrían estar causando los síntomas premenstruales. Esto supone un nuevo abordaje de la sintomatología premenstrual y de otros problemas de salud que aboga por la calidad de medio ambiente22.
Por otra parte, aspectos psicosociales como el «tabú menstrual» referido a las normas sociales negativas sobre la menstruación, conlleva desconocimiento, ocultación y vergüenza, y mantiene el autoconcepto negativo de las mujeres23.
Además, algunas participantes, coincidiendo con la literatura, opinan que el discurso médico y la industria farmacéutica priorizan sus intereses sobre la salud de las mujeres24. El primero porque utiliza términos como «síndrome» para hacerlas pasar por enfermas. García (2006) argumenta que no es un término correcto ya que «síndrome» describe un «conjunto de síntomas con causa común» y en el caso del SPM la causa es multifactorial. También critica que se pone el foco en los síntomas (negativos) y propone el término «experiencias premenstruales» para dar cabida a todas las manifestaciones que pueden ocurrir en las mujeres25.
En cuanto a los intereses de la industria farmacéutica, muchas entrevistadas consideran que las píldoras anticonceptivas se sobreindican, cuando el tratamiento se alarga durante años o se realiza en edades tempranas, porque consideran que no se indaga en el origen del problema y tienen graves efectos secundarios1,18. Sin embargo, otras mujeres estarían dispuestas a eliminar su menstruación mediante el uso continuado de píldoras, especialmente si ya tienen hijos/as. Los motivos, coincidiendo con resultados de otras investigaciones, son evitar los síntomas y despreocuparse10. Para algunas autoras estos resultados «muestran cómo la menstruación es un claro ejemplo de la esencialización reproductiva de las mujeres, del reduccionismo biológico y de la medicalización de sus cuerpos»18.
Una propuesta alternativa es entender el ciclo menstrual como indicador de salud, de este modo, se fomenta su conocimiento, observación y análisis como fuente de información para el equilibrio personal de las mujeres26. En esta misma línea se encuentran las propuestas de las participantes para mejorar el abordaje del malestar premenstrual:
Fomentar el conocimiento del cuerpo y del ciclo menstrual, el autocuidado (consejos de alimentación, actividad física, lecturas, etc.)
Se trata de superar el «tabú menstrual»23 y otorgar nuevos significados a las experiencias premenstruales desde aspectos positivos25.
Formación en grupo a diferentes perfiles (mujeres, niñas) en diferentes ámbitos (sanitario, educativo)
El cambio de actitud hacia valoraciones positivas de la menstruación es posible con información de calidad en charlas de una hora27. El intercambio de conocimientos y autoaprendizaje en talleres vivenciales, tal como plantean las entrevistadas, ha demostrado gran eficacia en otros contextos28.
Evitar el abordaje farmacológico (especialmente píldoras anticonceptivas) y considerar aspectos psicoemocionales y contextuales
Supondría cambiar el enfoque biomédico por el biopsicosocial. Estudios recientes demuestran que la gravedad de los síntomas se explica por variables psicosociales como la insatisfacción corporal o el auto-silenciamiento y que las intervenciones como el entrenamiento en habilidades de afrontamiento son efectivas para reducir la gravedad de los síntomas29.
Formación a profesionales en habilidades de comunicación, empatía y actualización de conocimientos, como parte de la competencia médica de los/as profesionales de salud30.
Futuras investigaciones podrían describir con mayor detalle el efecto del «tabú menstrual» en las mujeres españolas, cómo repercute el malestar premenstrual a lo largo de la vida, así como analizar desde la perspectiva profesional las creencias, valoraciones y necesidades formativas en este campo.
ConclusionesEs necesario atender el malestar premenstrual por las consecuencias negativas en la calidad de vida y realizar un diagnóstico diferencial con otras enfermedades con síntomas similares (endometriosis o alteraciones tiroideas).
El modelo biopsicosocial es útil porque aúna las diversas posturas y permite abordar la problemática de manera multifactorial.
Mujeres con malestar premenstrual proponen: fomentar el autoconocimiento y autocuidados, considerar los aspectos psicoemocionales y contextuales y la formación a profesionales de la salud.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesTodas las personas autoras declaran que no existen conflicto de intereses.
A las participantes del estudio que aportaron información personal de manera altruista y a Cristina Llorente por su traducción al inglés.