Valorar la efectividad de un programa sociomotriz en la mejora de la calidad de vida relacionada con la salud de pacientes mayores de 65años con riesgo social.
Material y métodosEnsayo clínico aleatorizado. Ámbito: comunitario; atención primaria y centro educativo público. Sujetos: mayores de 65años con riesgo social que acudieron al centro de salud durante el período de estudio y cumplieron los criterios de inclusión, n=102. Intervenciones: los sujetos se aleatorizaron en dos grupos; el grupo de intervención realizó dos sesiones semanales de una hora de ejercicio físico durante 4meses, sesiones mensuales sobre hábitos saludables y tres jornadas de actividades sociales; el grupo control recibió los consejos habituales. Se evaluó la calidad de vida mediante el cuestionario SF-36, previamente y al finalizar el programa.
ResultadosCompletaron el estudio 80 sujetos (edad media 71,5±5 años; 91,3% mujeres). Basalmente no existieron diferencias significativas entre grupos y sus componentes sumarios estandarizados físico y mental del SF-36 estuvieron por debajo de los valores de referencia poblacionales (p<0,01). Tras el programa, el grupo de intervención mejoró significativamente respecto al grupo control en las 8 escalas del SF-36 y en los componentes sumarios, con un incremento mayor de 4puntos (p<0,01) en el componente físico y de 10 puntos en el mental (p<0,01).
ConclusionesEl programa comunitario de intervención sociomotriz mejora la calidad de vida relacionada con la salud de los mayores con riesgo social.
To assess the effectiveness of a social-physical activity program to improve the health-related quality of life of patients over 65years old with social risk.
Material and methodsRandomized clinical trial. Setting: Community; primary care and public schools. Subjects: patients over 65years old with social risk, who went to the health center during the study period and met the inclusion criteria, n=102. Interventions: Subjects were randomized into two groups. The intervention group conducted two weekly sessions of 1hour of physical exercise, for 4months; monthly sessions on healthy habits and three days of social activities. The control group received the usual advice. Quality of life was assessed using the SF-36 questionnaire; previously and at the end of the program.
ResultsThe study was completed by 80 subjects (mean age 71.5±5 years; 91.3% women). Baseline, there were no significant differences between groups, and their standardized physical and mental summary components of the SF-36 were below the population reference values (P<.01). After the program, the intervention group improved significantly, compared to the control group, in the 8 scales of the SF-36 and in the summary components, with a greater increase of 4points (P<.01) in the physical component, and 10 points in the mental component (p<0.01).
ConclusionsThe community program of social-physical activity intervention improves the health-related quality of life in older people at social risk.
El envejecimiento de la población en los países desarrollados es una realidad. En España la esperanza de vida es de 85,1años en mujeres y de 79,6 en hombres, con una proporción de mayores de 65años del 19,5%, cifra que irá en aumento en los próximos años y se espera que alcance el 26,5% en 20351.
El envejecimiento lleva asociado un aumento de la morbilidad debido al hecho de envejecer, y a los procesos crónicos de salud. Asimismo, en España, más del 50% de la población mayor de 65años es físicamente inactiva, siendo este porcentaje mayor en las mujeres2. La falta de ejercicio, junto con los problemas crónicos de salud, disminuye la capacidad funcional, que conduce a una situación de fragilidad, discapacidad y dependencia. Además, muchos mayores viven en una situación de aislamiento social que influye negativamente en su estado físico y mental, y por lo tanto en la calidad de vida y lo que se considera el envejecimiento saludable2-4.
La actividad física se considera uno de los determinantes de salud con mayor influencia sobre la morbilidad en todas las edades. En las personas mayores el incremento de la actividad física mejora la condición física en general, ayuda a mejorar la autoestima, la calidad de vida relacionada con la salud (CVRS) y la percepción de salud; en definitiva, favorece un envejecimiento satisfactorio, cuyo objetivo es mantener la autonomía y la independencia de los mayores3-9.
Entre los objetivos de la Comisión Europea y de la Organización Mundial de la Salud (OMS)10 está la promoción del envejecimiento activo, recomendando una estrategia comunitaria desde la Atención Primaria de Salud (APS). Sin embargo, las intervenciones comunitarias están poco desarrolladas desde la APS11. Intervenciones mediante el consejo sanitario para aumentar los niveles de actividad física han sido poco efectivas, y se recomienda pasar del consejo a la prescripción7,12,13. Se necesitan políticas preventivas, coordinando los recursos existentes, tanto en las consultas de atención primaria como a nivel comunitario. La APS, con equipos multidisciplinares, es el medio idóneo para detectar a los mayores en riesgo social y promover intervenciones para su abordaje. Entre las intervenciones, las grupales parecen ser las más efectivas, incorporando sesiones sociales, educativas (hábitos saludables, prevención de la malnutrición, entre otras) y de actividad física multicomponente5,6,14,15.
En línea con los criterios de la estrategia de la OMS de centros sanitarios «amigables con los mayores», tenemos en marcha en nuestro centro de salud (CS) un programa comunitario de intervención sociomotriz dirigido a mayores con riesgo de exclusión social. Nos hemos planteado evaluar la efectividad de nuestro programa mediante un estudio clínico controlado.
El objetivo principal del estudio es evaluar la efectividad de un programa sociomotriz multicomponente en la mejora de la CVRS de pacientes mayores de 65años con riesgo social.
Material y métodosDiseñoEnsayo clínico aleatorizado, sin enmascaramiento, en el que un grupo de pacientes de ambos sexos mayores de 65años con riesgo social se estudiaron antes y después de una intervención comunitaria multicomponente, coordinada entre el CS Puerta Blanca (de características urbanas, con un 10% de mayores de 65años) y el IES Fernando de los Ríos (Málaga).
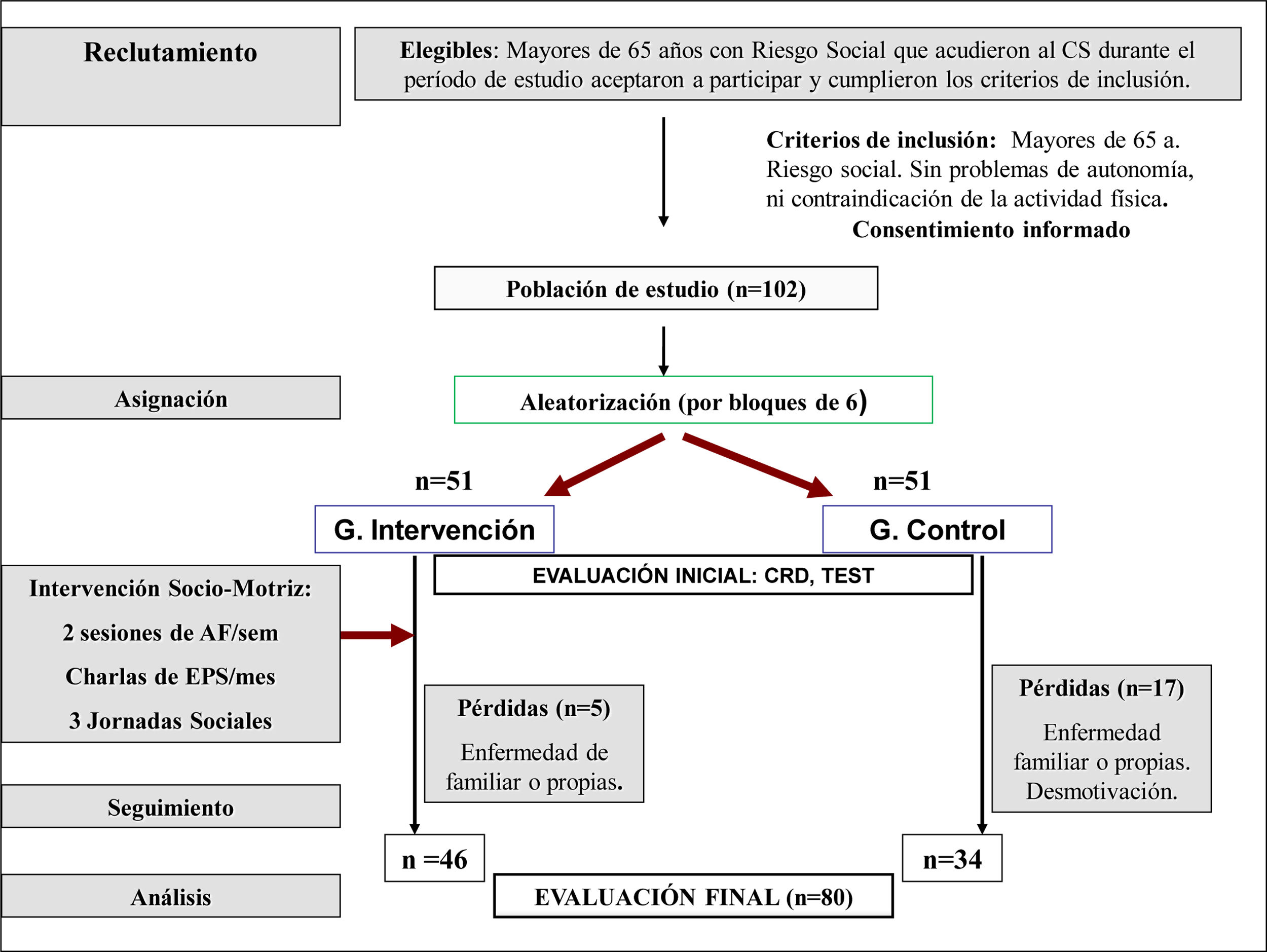
Sujetos de estudioSe seleccionó consecutivamente a todos los pacientes atendidos en la consulta médica del CS durante el primer trimestre del 2015 que cumplían los criterios de inclusión, hasta alcanzar el tamaño muestral. Posteriormente se remitieron a la trabajadora social, que comprobó los criterios de inclusión: mayores de 65años de ambos sexos, con criterios de riesgo o problema social (mediante valoración de la trabajadora social y/o escala de Gijón ≥10), que tras informar y aclarar las dudas, firmaron el consentimiento informado. Se excluyeron los pacientes con alteraciones de su nivel de autonomía (índice de Barthel ≤90); deterioro cognitivo (test de Pfeiffer >7); patologías graves que a criterio médico contraindicaban la actividad física (enfermedades agudas, cardiovasculares, respiratorias, entre otras); los que asistían a programas de ejercicio públicos o privados, y pacientes que no dieron su consentimiento.
Se calculó el tamaño muestral necesario para detectar cambios en la CVRS (cuestionario SF-36). Conociendo, mediante pilotaje previo, que la media del valor resumen en el plano físico es de 40 unidades y la desviación típica de 9 unidades, para detectar una diferencia ≥5 unidades, con riesgo alfa del 5%, riesgo beta del 20% y un 20% de posibles pérdidas, se precisaron 51 sujetos en cada grupo.
AleatorizaciónTras comprobar que los pacientes cumplieron los criterios de inclusión y no los de exclusión, y que firmaron el consentimiento informado, se aleatorizaron (1:1) al grupo control (GC) o de intervención (GI) mediante una asignación en bloques de 6 (17 bloques), generados por ordenador (Epidat v3.1). La asignación se mantuvo oculta mediante sobres cerrados que fueron abiertos tras firmar el consentimiento informado; el investigador desconocía a priori a qué grupo sería asignado el paciente.
IntervenciónEl GC recibió un decálogo de envejecimiento activo y los consejos habituales, y el GI se incluyó en el programa comunitario sociomotriz multicomponente de 4 meses, que incluyó:
- a)
Dos sesiones semanales de actividad física de una hora de duración (impartidas por la profesora de educación física en el centro educativo público), incluyendo gimnasia suave, taichí, juegos, danzas colectivas, circuitos al aire libre, expresión corporal y relajación. Estos contenidos combinaron ejercicios de resistencia, fuerza, flexibilidad, equilibrio y coordinación. Las sesiones se distribuyeron en una fase previa o toma de contacto, calentamiento (5-10 minutos), parte principal (30-40 minutos), vuelta a la calma (10 minutos) y parte final de intercambio de impresiones.
- b)
Sesiones de educación para la salud: una charla mensual en el CS, de una hora, sobre beneficios de la actividad física, nutrición, uso racional de medicamentos, autocuidados, prevención de caídas y abordaje de la soledad en los mayores (impartidas por médicos, enfermeras y trabajadora social).
- c)
Tres jornadas de actividades sociales, con visitas al centro histórico de la ciudad, asistencia a museos y otros eventos, de duración variable, de media jornada a jornada completa (acompañadas por la trabajadora social y la profesora de educación física).
Se diseñó un cuaderno de recogida de datos para recoger todas las variables del estudio.
Variables independientesSociodemográficas: edad, sexo, nivel de estudios, estado civil, tipo de convivencia e independencia económica. Nivel de actividad física (AF): sedentarios, en los que su actividad física no supera la basal; AF baja: menos de 30 minutos, 5 veces por semana de actividad moderada (como caminar); AF media/alta: 30 minutos o más, 5 veces por semana7.
Nivel de autonomía: mediante el índice de Barthel, que evalúa la capacidad para realizar actividades de la vida diaria; la puntuación oscila de 0 a 100 (0 indica la total dependencia y 100 la independencia en esas áreas).
Riesgo social: se realizó la valoración de la trabajadora social, en base a criterios sociales de riesgo (soledad, duelo reciente, aislamiento social, dificultades socioeconómicas y fragilidad, entre otras) y la escala de valoración sociofamiliar (escala de Gijón), que valora la situación familiar, económica, vivienda, relaciones sociales y apoyo de la red social. La puntuación de 5-9 se considera como situación buena o aceptable; de 10-14, riesgo social, y ≥15, problema social16.
Variable principal o resultadoCVRS medida con el cuestionario SF-3617,18: detecta estados positivos y negativos de salud, en 8 dimensiones, con recorrido desde 0 (peor estado de salud para esa dimensión) hasta 100 (mejor estado de salud). El cuestionario calcula dos puntuaciones resumen, combinando las puntuaciones de cada dimensión: componentes sumarios físico (CSF) y componente sumario mental (CSM); para facilitar su interpretación se estandarizan con los valores de referencia poblacionales, de forma que 50 (DE10) es la media de la población general y los valores superiores o inferiores a 50 deben interpretarse como mejores o peores, respectivamente, que la población de referencia. Para valorar y comparar la magnitud del cambio se utiliza el denominado tamaño del efecto (TE), que se calcula dividiendo la diferencia entre las medias (antes y después) por la desviación estándar antes de la intervención; se acepta que diferencias menores a 0,2 serían pequeñas; alrededor de 0,5, moderadas, y las iguales o superiores a 0,8, grandes17-19.
Seguimiento de los sujetosLos cuestionarios y test basales se administraron en el momento de la inclusión; y se repitieron al final de la intervención. Durante el desarrollo del estudio se produjeron 22 abandonos (5 en el GI y 17 en el GC) por diversos motivos (personales, enfermedad propia o en familiares, traslados de domicilio y desmotivación, entre otros). Véase el esquema general del estudio (fig. 1).
Análisis estadísticoAnálisis por intención de tratar. Se utilizó el paquete estadístico SPSSv.18. Primero un análisis descriptivo, para las variables cualitativas (distribución de frecuencias y porcentajes) y cuantitativas (medias y desviaciones estándar). Se comprobaron las condiciones de normalidad de las variables cuantitativas mediante la prueba de Shapiro-Wilks y la homogeneidad de varianzas mediante el test de Levene. La comparabilidad basal de los grupos se analizó mediante test de contraste de hipótesis. Para comparar las puntuaciones del cuestionario SF-36 con los valores de referencia poblacional se utilizó el test de la t de Student para una muestra. Para comparar los resultados del cuestionario SF-36 entre la situación basal y tras la intervención (intragrupo) se utilizó el test de la t de Student para datos pareados, y cuando no se cumplieron sus condiciones de aplicación, el test de Wilcoxon (equivalente no paramétrico). Para el análisis entre grupos (intergrupos: grupo de intervención y grupo control) se utilizó el test de la t de Student o el test de la U de Mann-Whitney (equivalente no paramétrico). El cambio de puntuación desde la situación basal se valoró en ambos grupos (intervención y control), y el TE se calculó mediante la d de Cohen. Se realizaron análisis multivariantes mediante regresión lineal múltiple; con los componentes resumen y la puntuación de cada escala del SF-36 como variables dependientes y ajustadas por las variables sociodemográficas (con p de inclusión de 0,05 y de exclusión de 0,1). Se consideró el nivel de significación p<0,05.
Aspectos ético-legalesSe siguieron las recomendaciones de la Declaración de Helsinki y de las demás normas de buena práctica clínica. Todos los sujetos firmaron el consentimiento informado. Los propietarios intelectuales del cuestionario SF-36 autorizaron su uso para esta investigación. El Comité de Ética de la Investigación (CEI) de Málaga aprobó el estudio.
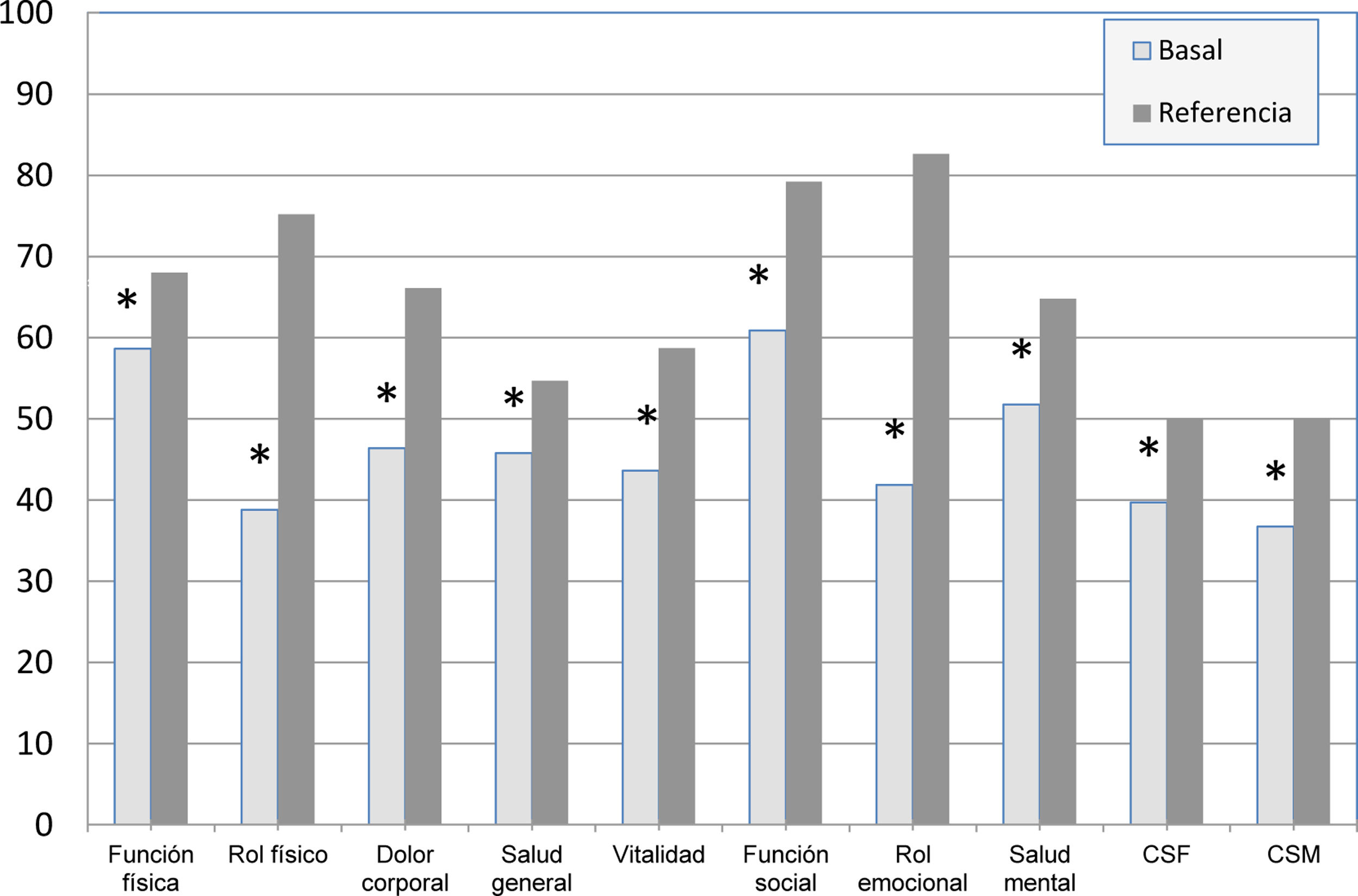
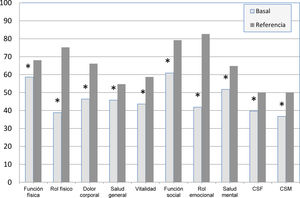
ResultadosCompletaron el estudio 80 pacientes de 71,5±5 años; 73 eran mujeres. Todos eran sedentarios o tenían una AF baja y cumplían algún criterio de riesgo de exclusión social. Ninguno presentaba dificultades para realizar las actividades de la vida diaria (índice de Barthel ≥90). En la tabla 1 se exponen las características basales de los sujetos; en la valoración basal no existieron diferencias significativas entre los grupos. Todas las escalas y los componentes resumen del cuestionario SF-36 estuvieron por debajo de los valores de referencia de la población española (p<0,01)9,18,19. Los valores más bajos fueron para las escalas rol emocional, rol físico, dolor corporal y función social (fig. 2).
Características basales de los sujetos de estudio
| Variables | Todos, n=80 | Grupo intervención, n=46 | Grupo control, n=34 | p |
|---|---|---|---|---|
| Edad (años)a | 71,5±5 | 72±5 | 71±5 | 0,4 (NS) |
| Sexo | 0,9 (NS) | |||
| Mujeres | 73 (91,3) | 42 (91,3) | 31 (91,2) | |
| Hombres | 7 (8,7) | 4 (8,7) | 3 (8,8) | |
| Estado civil | 0,7 (NS) | |||
| Viudos | 38 (50) | 20 (46,5) | 18 (52,9) | |
| Casados | 34 (44,7) | 20 (46,5) | 14 (41,1) | |
| Otros | 8 (5,3) | 6 (7) | 2 (6) | |
| Convivencia | 0,7 (NS) | |||
| Viven solos | 36 (45) | 21 (45,7) | 15 (44,1) | |
| Acompañados | 44 (55) | 25 (54,3) | 19 (55,9) | |
| Nivel de estudios | 0,5 (NS) | |||
| Sin estudios | 44 (55) | 27 (58,7) | 17 (50) | |
| Primarios | 36 (45) | 19 (41,3) | 17 (50) | |
| Independencia económica | 0,4 (NS) | |||
| No | 23 (28,7) | 12 (26,1) | 11 (32,4) | |
| Sí | 57 (71,3) | 34 (73,9) | 23 (67,6) | |
| Escala de riesgo social | ||||
| Puntuación de la escalaa | 11,1±2 | 11,1±2 | 11,3±2 | 0,7 (NS) |
| Problema Social | 9 (11,3) | 5 (10,9) | 4 (11,8) | 0,9 (NS) |
| Riesgo social | 62 (77,5) | 35 (76,1) | 27 (79,4) | |
| Aceptable | 9 (11,2) | 6 (13) | 3 (8,8) | |
| CSFa | 39,5±11,1 | 40,1±10,2 | 38,9±12,5 | NS |
| CSMa | 36,7±14 | 37,9±13,6 | 35±14,9 | NS |
Valores basales del SF-36 de los sujetos del estudio, comparados con los valores de referencia poblacionales.
* Significación estadística (p<0,05); CSF: componente sumario físico; CSM: componente sumario mental.
Fuente: López-García et al.19.
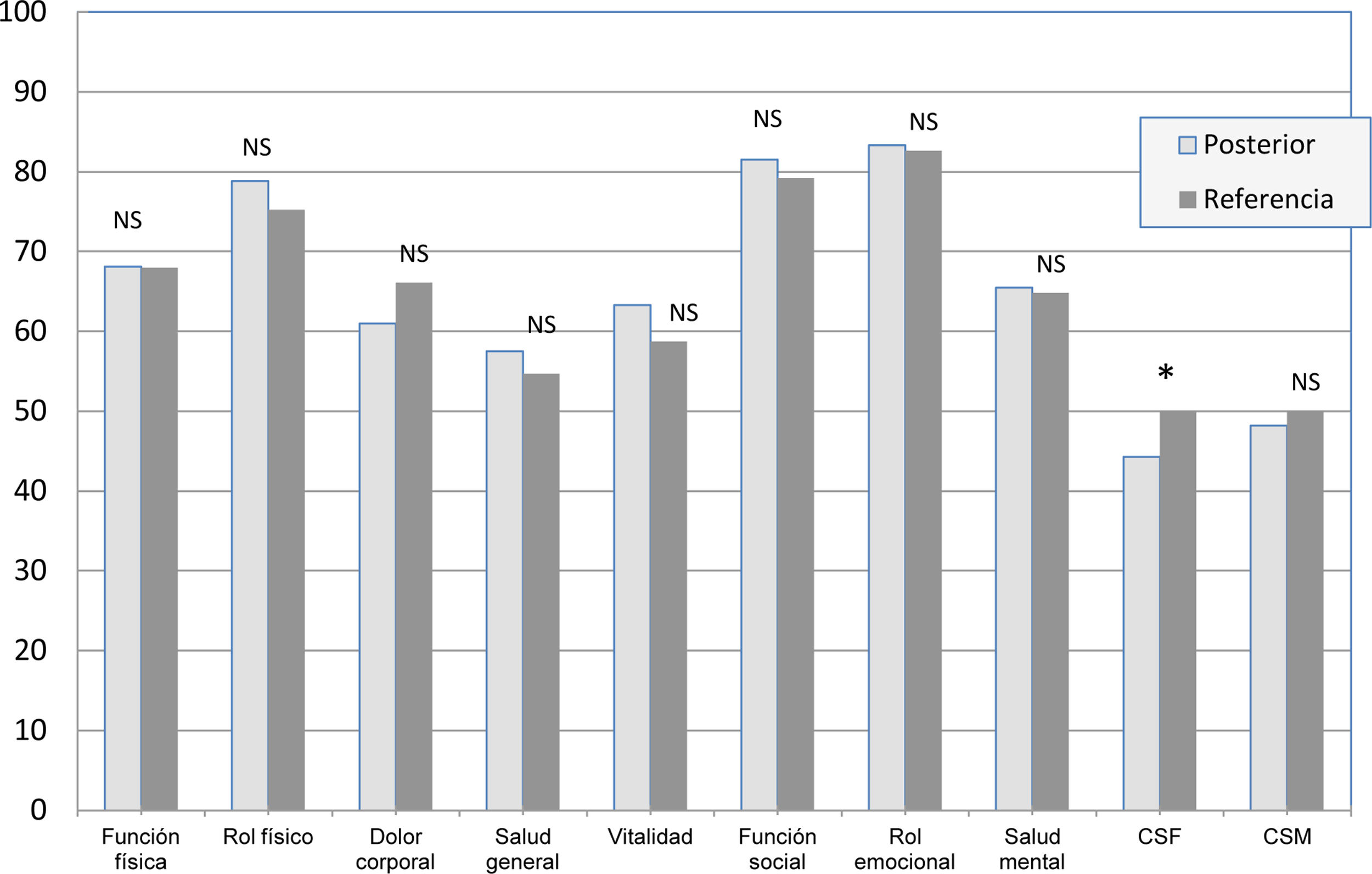
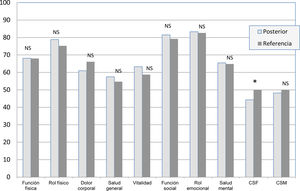
Tras el programa, en el GC mejoraron ligeramente algunas escalas del SF-36, pero no se encontró significación estadística en ninguna de ellas, ni en los componentes resumen (p>0,05). En el GI mejoraron significativamente las 8 escalas del SF-36, con incrementos entre 5 y 41 puntos (p<0,05). Los componentes resumen presentaron un incremento mayor de 4 puntos en el CSF y de 10 puntos en el CSM (p<0,05) (tabla 2). Además, las 8 escalas del SF-36 y el CSM se equipararon a los valores de referencia poblacional, no presentando diferencias significativas (p>0,05); en cambio, el CSF continuó por debajo del valor de referencia (p<0,05) (fig. 3). En la tabla 3 se presenta la magnitud del efecto de la intervención sobre las escalas y los componentes resumen del SF-36 en el GI; las escalas que mejoraron más fueron rol físico, vitalidad, rol emocional, función social y el CSM, con un TE=0,8.
Efecto de la intervención sobre la calidad de vida (cuestionario SF36)
| SF-36 | Grupo intervención, n=46 | Grupo control, n=34 | ||||
|---|---|---|---|---|---|---|
| Basal | Final | p | Basal | Final | p | |
| Función física | 63±19,3 | 68,1±21,2 | 0,019 | 52,1±23,1 | 50,1±26,1 | NS |
| Rol físico | 37,5±42,7 | 78,8±38,4 | 0,000 | 40,6±44,7 | 42,3±46,7 | NS |
| Dolor corporal | 48,3±25,9 | 61±20,9 | 0,000 | 43,5±28,5 | 44,9±28,5 | NS |
| Salud general | 46,4±16,8 | 57,5±19,1 | 0,000 | 44,8±20,9 | 43,6±18,5 | NS |
| Vitalidad | 46,4±19 | 63,3±21,3 | 0,000 | 39,5±17,7 | 39,7±20,7 | NS |
| Función social | 63,8±26,1 | 81,5±21,4 | 0,000 | 56,6±26,1 | 56,2±25,5 | NS |
| Rol emocional | 46,3±47,3 | 83,3±34 | 0,000 | 35,4±45,5 | 43,5±47,8 | NS |
| Salud mental | 53,3±19,3 | 65,5±20,5 | 0,000 | 49,3±20,2 | 47,3±22,4 | NS |
| CSF | 40,1±10,2 | 44,3±8,7 | 0,000 | 38,9±12,5 | 38±11,6 | NS |
| CSM | 37,9±13,6 | 48,2±10,3 | 0,000 | 35±14,9 | 36±14 | NS |
Se presentan los valores medios y las desviaciones estándares, previas y posteriores de ambos grupos, así como la significación estadística de las diferencias intragrupo.
CSF: componente sumario físico del cuestionario SF-36; CSM: componente sumario mental del cuestionario SF-36; NS: no significación estadística (p>0,05).
Puntuación de las escalas del cuestionario SF-36 previo y posterior del grupo de intervención. Magnitud del efecto
| SF-36 | Previo | Posterior | Diferencia pre-post | TE | p |
|---|---|---|---|---|---|
| Función física | 63±19,3 | 68,1±21,2 | 5,1 | 0,3 | 0,019 |
| Rol físico | 37,5±42,7 | 78,8±38,4 | 41,4 | 1 | 0,000 |
| Dolor corporal | 48,3±25,9 | 61±20,9 | 12,7 | 0,5 | 0,000 |
| Salud general | 46,4±16,8 | 57,5±19,1 | 11,1 | 0,7 | 0,000 |
| Vitalidad | 46,4±19 | 63,3±21,3 | 16,9 | 0,9 | 0,000 |
| Función social | 63,8±26,1 | 81,5±21,4 | 17,7 | 0,7 | 0,000 |
| Rol emocional | 46,3±47,3 | 83,3±34 | 37 | 0,8 | 0,000 |
| Salud mental | 53,3±19,3 | 65,5±20,5 | 12,1 | 0,6 | 0,000 |
| CSF | 40,1±10,2 | 44,3±8,7 | 4,2 | 0,4 | 0,000 |
| CSM | 37,9±13,6 | 48,2±10,3 | 10,3 | 0,8 | 0,000 |
Se presentan las medias y desviaciones estándares de las escalas del SF-36, así como las diferencias pretest-postest, con el nivel de significación p.
TE: tamaño del efecto: es un estimador de la magnitud del cambio; se acepta que diferencias menores a 0,2 serían pequeñas; alrededor de 0,5, moderadas, y las igual o superiores a 0,8, grandes.
CSF: componente sumario físico; CSM: componente sumario mental.
En los análisis bivariados y multivariantes no se encontró ninguna relación entre la mejora de las escalas, ni de los componentes resumen (CSM y CSF), con ninguna variable sociodemográfica; la única variable significativa fue haber realizado el programa.
DiscusiónHemos evaluado la efectividad de una intervención comunitaria sociomotriz coordinada entre un CS y un centro educativo público, y observamos una mejora significativa en la CVRS en los mayores con riesgo social. Todos los participantes presentaban algún grado de riesgo de exclusión social o problema social, así como puntuaciones en el cuestionario SF-36, en situación basal, por debajo de los valores de referencia de la población española18,19, lo que demuestra la pérdida de calidad de vida y la necesidad de intervenir. En el GC, que recibió un decálogo de envejecimiento activo, con recomendaciones sobre realización de actividad física y hábitos saludables, mejoraron ligeramente algunas de las escalas del SF-36, pero sin significación estadística. En el GI mejoraron significativamente las puntuaciones en las 8 escalas del SF-36 y en los componentes sumarios, con un TE relevante18,19 en las escalas de rol físico, vitalidad, rol emocional y el CSM.
Coincidimos con otros estudios en los beneficios de la prescripción de la actividad física sobre el envejecimiento satisfactorio y la CVRS, tanto en la esfera física como en la mental7,9,12,20. La prescripción de ejercicios basados en las actividades de la vida diaria, como los programas multicomponente, son efectivos para mejorar las capacidades de los mayores, porque trabajan componentes de la condición física funcional, como la marcha, la fuerza y el equilibrio5,12,15,21,22. La mejoría significativa del componente mental (CSM) del SF-36 confirma este efecto beneficioso de la actividad sociomotriz8 en la dimensión social y psicológica, con efecto positivo sobre la ansiedad, como encuentran Herring et al.23 en una revisión sistemática y Romero-Sanchis et al.24 en un ensayo clínico que demuestra que una intervención cognitiva-conductual mejora biomarcadores relacionados con la depresión.
En nuestro estudio no hemos encontrado relación significativa en la mejora en los componentes resumen del SF-36 con otras variables sociodemográficas, posiblemente por presentar los grupos características bastante similares tras la aleatorización, resultando como única variable determinante la inclusión en el programa. Este hecho nos indica que la mayoría de los sujetos mejoran su CVRS, independientemente de sus características sociodemográficas, coincidiendo con el estudio de Guallar-Castillón et al.9. En otro estudio, no limitado a mayores, Martín-Doménech et al.12 encuentran relación con el nivel educativo.
La mejora del CSF tuvo un incremento menor que otras escalas, posiblemente por la pérdida funcional debida al envejecimiento: a mayor edad peores puntuaciones, sobre todo en la escala de función física y rol físico, coincidiendo con otros estudios18,19. Se requiere un nivel mayor de ejercicio para mejorar el componente físico, y tal como indican otras revisiones, se debe enfatizar en la resistencia aeróbica y en el equilibrio dinámico, pero sin descuidar la importancia de la fuerza en los programas de ejercicio físico multicomponente21,25. Además, debemos considerar que las puntuaciones de los componentes sumarios se calculan a partir de las 8 dimensiones originales y suponen una simplificación de la información recogida por las escalas, aunque con validez y fiabilidad contrastadas18. Sin embargo, algunos autores han encontrado discrepancias entre las puntuaciones de los componentes sumarios y los resultados de las dimensiones, por lo que recomiendan que se interpreten conjuntamente para evitar errores18,26.
Entre las posibles limitaciones de nuestro estudio, por el tipo de intervención, al igual que otros estudios similares, no es posible su enmascaramiento. En cuanto a la selección de los sujetos, se realizó por criterios de accesibilidad (desde las consultas del CS), y la mayoría de los pacientes dispuestos a participar y que cumplían los criterios eran mujeres, entre otros factores porque la proporción de mujeres en la vejez es mayor que la de hombres2, lo que podría limitar la extrapolación de nuestros resultados; sin embargo, se trata de una muestra homogénea, de características similares a otros estudios, y que consideramos bastante representativa de los mayores en riesgo que atendemos de nuestra comunidad12,22,27. La aleatorización consiguió que, en las características basales, ambos grupos fueran bastante similares y permitió controlar las variables confundentes conocidas.
Respecto a la intervención sociomotriz, no podemos conocer la efectividad de cada componente por separado, al estar integrada en los contenidos; serían necesarios otros estudios para determinar el componente de la intervención más favorable5,11,21,28.
Por otra parte, la pérdida de seguimiento de 22 pacientes en nuestro estudio (17 en el GC y 5 en el GI) es frecuente en estos grupos poblacionales. Las causas son diversas: enfermedad propia o en familiares, cuidados de familiares, falta de autonomía para acudir solos, entre otras22,29. En el GC el mayor número de pérdidas se debió, además de a circunstancias personales (falta de autonomía, enfermedad o problemas familiares), a la falta de motivación o de interés en realizar las pruebas, al no entrar en el GI y participar en el programa; otros fueron por participar en actividades físicas municipales o privadas, al no incluirse en el GI. Para controlar las posibles interacciones, se recogió toda la información disponible (como la realización de otras actividades grupales o de actividad física en algún organismo público o privado). Estas limitaciones son comunes a la mayoría de los estudios en la comunidad con mayores, y esto no debe ser un impedimento para su realización6,12,22,27.
La población mayor con riesgo de exclusión social presenta numerosas circunstancias que le dificultan asistir a las actividades organizadas a nivel municipal, como el desplazamiento hasta las instalaciones, la falta de motivación, el miedo a las caídas y el no adaptarse por las limitaciones funcionales. Una característica fundamental de nuestro programa consiste en que, además del componente de promoción de la actividad física, tiene un componente social y recreativo, que contribuye a mejorar la adherencia, la motivación, la sociabilidad, la prevención del aislamiento social4,14 y el riesgo de caídas, tal como encuentran en otros estudios5,11,28.
Las características de la atención primaria nos permiten no solo aconsejar la práctica de actividad física a los mayores, sino prescribirla directamente, con la inclusión en un grupo de actividad sociomotriz organizado en la comunidad, en su barrio. Nuestros resultados aportan evidencias a favor de implantar actividades comunitarias, coordinadas entre los servicios de salud y los centros educativos, dirigidas a los mayores en riesgo de exclusión social, para mejorar su CVRS y promover un envejecimiento saludable.
Consideraciones éticasEl CEI provincial de Málaga aprobó la realización del estudio.
FinanciaciónEste proyecto recibió una ayuda de 2.000€, mediante oferta competitiva por el Distrito Sanitario Málaga, que permitió sufragar parcialmente los gastos del material utilizado. Este trabajo ha surgido por iniciativa propia de los autores; no existe ninguna otra financiación pública ni privada.
Conflicto de interesesNinguno.
A todos los participantes por su colaboración. Al personal del Centro de Salud Puerta Blanca por su ayuda en las actividades (charlas, y recogida de test y cuestionarios).
El resumen del presente trabajo fue presentado al 42 Congreso Nacional Semergen 2020.
Esta publicación es la continuación de un ensayo clínico más amplio, publicado en Semergen (DOI: 10.1016/j.semerg.2021.05.008), y en ella se aborda el aspecto de la calidad de vida relacionada con la salud tras una intervención sociomotriz.