La celulitis es una infección de la piel con algún grado de extensión al tejido celular subcutáneo.
La puerta de entrada fundamental suele ser una solución de continuidad en la piel de pacientes ancianos, diabéticos, inmunodeprimidos, individuos con estasis linfático y niños.
El interés del caso radica en la necesidad de una rápida orientación diagnóstica, así como el tratamiento precoz del proceso desde la atención primaria, ya que este tipo de infección puede evolucionar rápidamente con complicaciones locales y sistémicas que pueden llegar a comprometer la vida del paciente en las primeras horas.
Cellulitis is a skin infection with some degree of extension into the subcutaneous cellular tissue. It is usually caused by a cut on the skin of elderly, diabetic patients, with immunological disease, patients with lymph stasis and children. This case is of interest because of the need for a rapid diagnostic orientation as well as early treatment of the condition in primary health care. This is because this type of infection can evolve quickly with local and systemic complications that may become life-threatening to the patient in the first hours.
La celulitis se define como la infección e inflamación del tejido conjuntivo laxo, con una afectación limitada de la dermis y una epidermis relativamente respetada.
Una herida en la piel por un traumatismo previo, una intervención quirúrgica o una lesión cutánea subyacente suele ser la puerta de entrada del germen causal; habitualmente Streptococcus pyogenes y Staphylococcus aureus. Menos frecuentemente se muestran como agentes etiológicos Streptococcus del grupo B, C y G, Streptococcus pneumoniae, Haemophilus influenzae, Escherichia coli, Legionella, Pseudomonas aeruginosa e Hidrophila, Erysipelothrix rhusiopathiaea y enterobacterias Faecalis, Faecium y Durans.
Existe una especial predisposición para adquirir este tipo de infección del tejido celular subcutáneo en ancianos, niños menores de 3 años, inmunodeprimidos, diabéticos y pacientes con estasis linfático1.
Además de la característica tétrada de Celso (rubor y calor causados por la hiperemia, tumor por el edema resultante y el dolor principalmente por la irritación de las terminales nociceptivas), los bordes de la lesión suelen estar mal definidos y son frecuentes las adenopatías regionales, linfangitis y síntomas constitucionales, como fiebre, tiritona y malestar general.
Entre las complicaciones de la celulitis cabe citar los abscesos subcutáneos, bacteriemia, artritis séptica, endocarditis, tromboflebitis y fascitis necrotizante.
El diagnóstico de la celulitis es fundamentalmente clínico, diferenciándose de la erisipela, en que la primera afecta a la dermis profunda y grasa subcutánea, mientras que en esta última, el patrón de demarcación es claro y la afección compromete exclusivamente a la dermis superficial y linfáticos2.
Caso clínicoMujer de 82 años, con antecedentes de diabetes mellitus tipo 2, en tratamiento con metformina e insulina, mal controlada.
Deterioro cognitivo incipiente en estudio. Las 2 semanas previas presentó ideación delirante de infestación-parasitación en la cabeza, sin lesiones asociadas, salvo las derivadas del rascado, tratadas con mupirocina tópica.
Acudimos a su domicilio, tras el aviso por parte de un familiar, que notó en las últimas 12h cambio en la coloración e hinchazón notable en hemicara izquierda.
La noche anterior sólo presentaba discreta erosión en la región temporal del mismo lado.
Exploración físicaBuen estado general. Afebril. Normotensa. Auscultación cardiopulmonar normal.
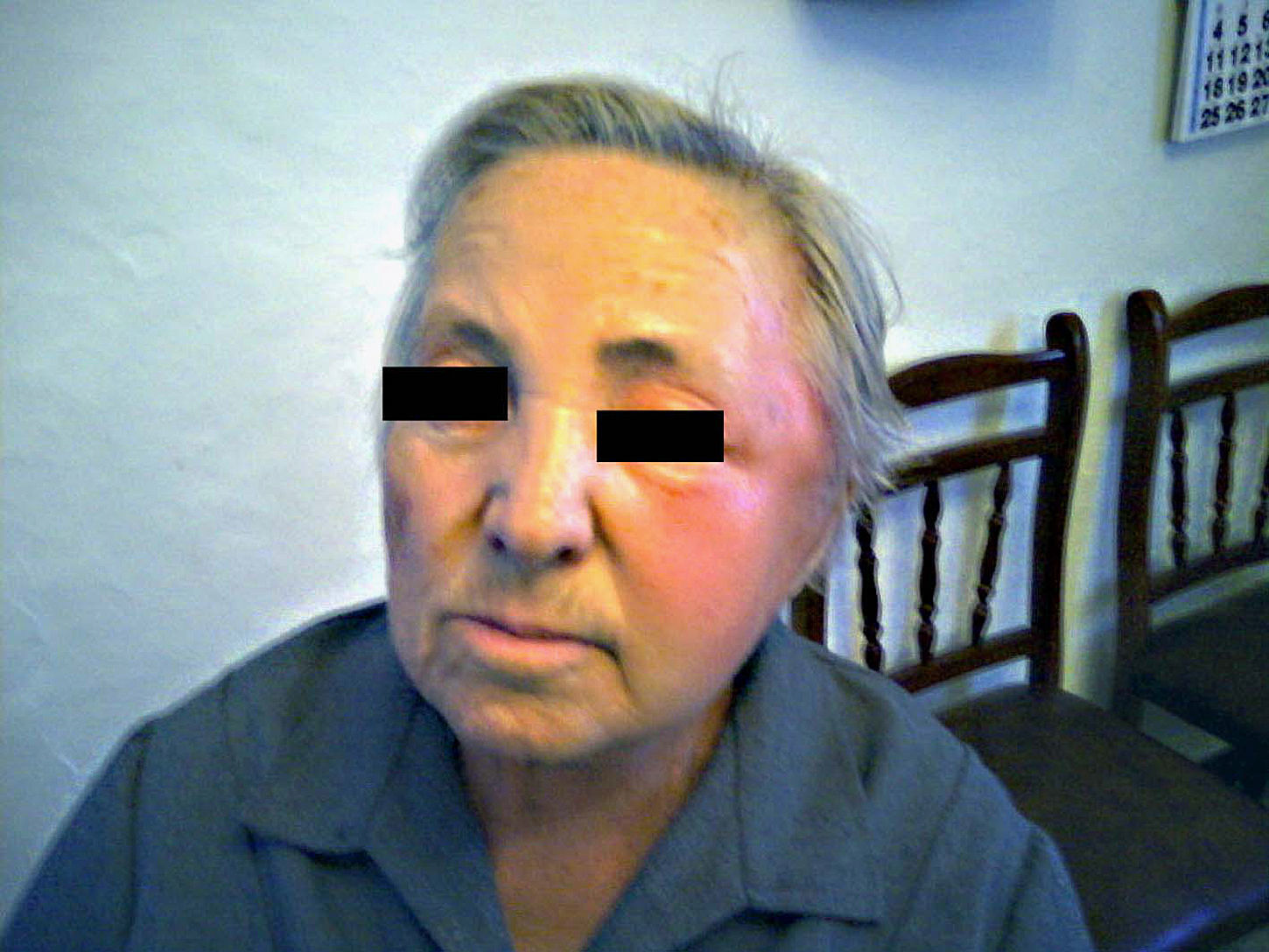
Abdomen blando, depresible y sin puntos dolorosos. No se palpaban masas ni visceromegalias. Extremidades normales. La valoración inicial mostraba llamativo eritema desde la región retroauricular hasta la periorbitaria y malar izquierda. Edema y engrosamiento fluctuante de tejidos blandos en la región temporomandibular izquierda y edema palpebral que provocaba ptosis discreta. Otoscopia no valorable por la oclusión que el edema realizaba sobre el trago y el conducto auditivo externo (fig. 1). Orofaringe normal.
Dada la coalescencia de fenómenos comórbidos en la paciente, así como la localización de las lesiones en el área circundante a la órbita, se decide iniciar en el domicilio un tratamiento con penicilina G Benzatina en dosis de 1.200.000UI i.m. y proceder al traslado hospitalario.
Pruebas complementariasHemograma. Leucocitosis 12,78ml/mm3 con neutrofilia 9,07ml/mm3. Coagulación normal.
Bioquímica. Glucemia 247mg/dl, proteínas 6,4g/dl. Función renal y hepática normal.
Proteína C reactiva: 142,4mg/l.
Hormonas tiroideas: normales.
Orosomucoide A1-glucoproteína ácida: 210mg/dl.
Radiografía posteroanterior de tórax: normal.
Exudado de herida; cultivo: positivo para S. aureus.
Tinción de Gram: muestra purulenta. Se observan cocos gram+.
Tomografía axial computarizada (TAC) de cráneo: tumefacción de partes blandas que afectaba a la hemicara izquierda y alcanzaba 17mm de espesor con más componente flemonoso que de absceso (TAC realizada una vez que se procedió a la evacuación del absceso), calcificaciones en su espesor, sin afectación cerebral ni de senos. En sentido craneocaudal, afecta desde la región temporoparietal hasta la supraauricular.
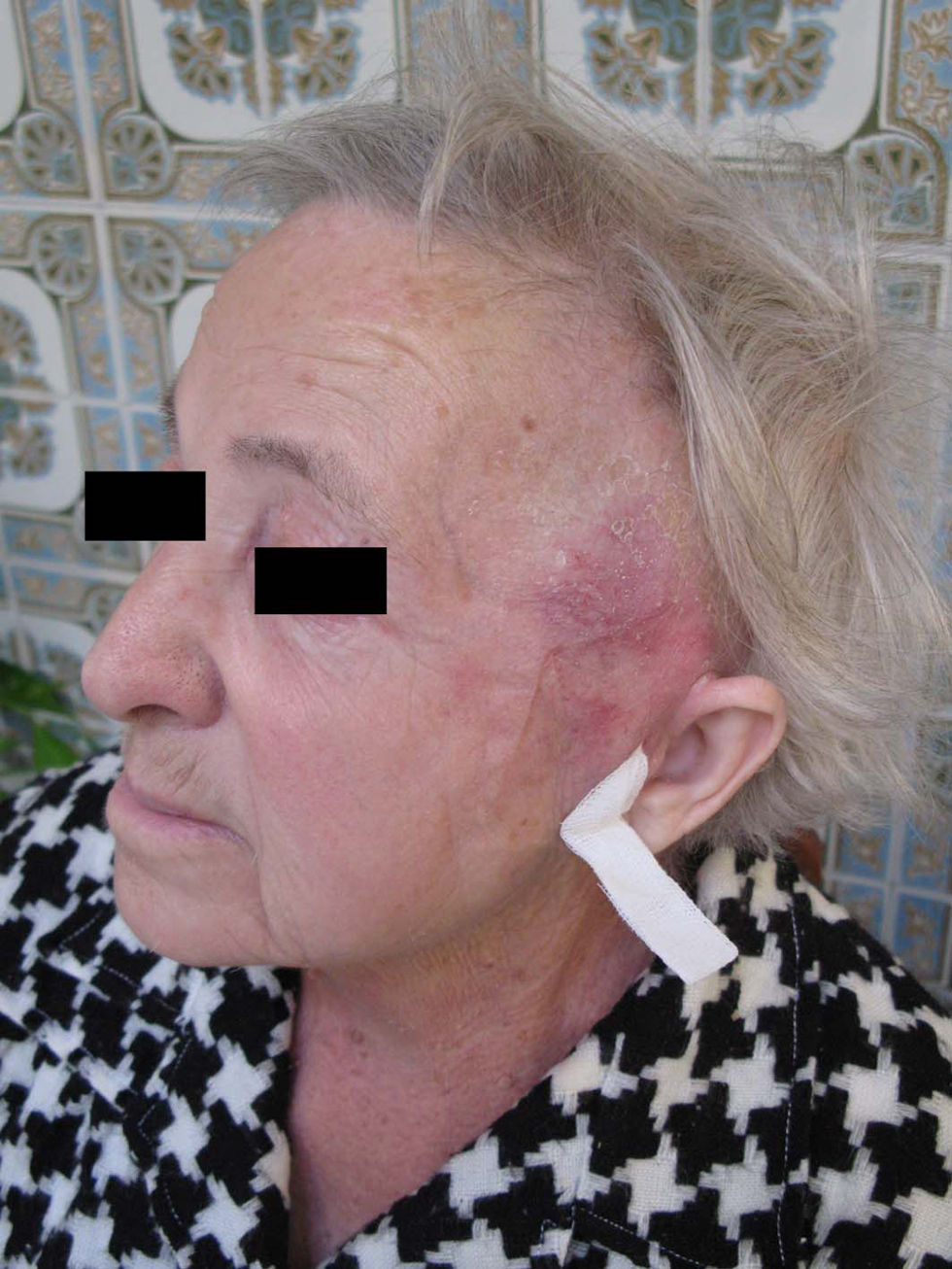
Evolución y diagnósticoLa paciente permaneció ingresada con el diagnóstico de celulitis en la hemicara izquierda en el servicio de medicina interna durante los seis días posteriores, con una evolución excelente y buenos controles glucémicos a pesar de que fue preciso el uso de corticoterapia en primera instancia por la alta intensidad inflamatoria. Se procedió a la evacuación del absceso supraauricular, además de terapia antibiótica intravenosa con cloxacilina los primeros tres días. Posteriormente permaneció en tratamiento con cloxacilina (500mg cada 6h) y levofloxacino (500mg cada 24h), ambos por vía oral, además de curas locales diarias en el domicilio (fig. 2).
ConclusiónLa celulitis se demuestra como una entidad relativamente frecuente en la consulta de atención primaria; aproximadamente 30 casos anuales3.
Si bien el diagnóstico diferencial entre celulitis y erisipela es fundamentalmente clínico, sobre la base del grado de compromiso de estructuras subdérmicas, el diagnóstico diferencial debe abarcar en nuestro medio el angioedema, la tromboflebitis y otras dermatitis4.
La bacteriemia es muy infrecuente (del 2 – 4% según las series), por lo que no es necesaria la toma de hemocultivos, salvo cuando hay linfedema, cuando se trate de una infección localizada en el territorio bucal o periorbitario, se acompañe de fiebre o tiritona o hubiese exposición al agua11. Lo que sí ha demostrado un mejor rendimiento es el cultivo de material supurante obtenido por punción de la lesión y la biopsia en sacabocados.
Las pruebas de imagen tampoco están indicadas de forma rutinaria. La radiografía convencional y la TAC son de utilidad para descartar una osteomielitis subyacente. A pesar de esto, nunca debe darse prioridad a la exploración radiológica frente a la quirúrgica ante la sospecha de necrosis5,6.
Estaría indicada la hospitalización por requerir antibioterapia intravenosa en los casos de mala evolución, como diseminación rápida de la lesión, afectación general importante y en pacientes con enfermedad de base, como ancianos encamados o con edema crónico en los miembros inferiores, diabetes mellitus, cirrosis hepática y otras causas de inmunosupresión. Asimismo, estaría indicada la derivación cuando afecta a localizaciones, como en el caso de la celulitis periorbitaria y facial o en el caso de que afecte a una extremidad con imposibilidad de mantenerla elevada en el domicilio10.
La correcta valoración inicial, el reconocimiento de signos clínicos de alarma, tales como el estado tóxico del paciente, la crepitación o la necrosis, la localización de la lesión en el área periorbitaria, así como las circunstancias que rodean al paciente y que pudieran entorpecer el buen cumplimiento terapéutico, son fundamentales a la hora de minimizar el riesgo de complicaciones iniciales severas en este tipo de enfermedades.
De igual manera, se entiende como fundamental el seguimiento domiciliario tras el alta hospitalaria por parte del equipo de atención primaria, con especial énfasis en el trabajo de enfermería, ya que es fundamental la vigilancia por su parte en cuanto a la aparición y/o detección de complicaciones.
El tratamiento inicial para los pacientes con celulitis debe incluir cloxacilina (1g cada 6h), cefazolina (1g cada 6 u 8h) o ceftriaxona (1g cada 24h). La vancomicina y el linezolid se deben reservar para aquellos pacientes con alergia a la penicilina, sospecha de meticilín resistencia o alta incidencia de infecciones por estafilococos meticilín resistentes en la comunidad. Para el tratamiento de las infecciones con organismos meticilín sensibles, la cloxacilina y las cefalosporinas por vía oral, así como las quinolonas, se han mostrado efectivas7–9.