Conocer el grado de control de la PA en una amplia muestra de pacientes hipertensos diabéticos atendidos en atención primaria, y determinar los factores asociados al mal control tensional.
Material y métodosEstudio transversal y multicéntrico que incluyó a hipertensos diabéticos de 18 años o más, reclutados mediante muestreo consecutivo por médicos de familia de toda España. La medida de PA se realizó siguiendo normas estandarizadas, calculándose la media aritmética de al menos 2 tomas sucesivas separadas entre sí 2 minutos. Se consideró buen control de la HTA al promedio de PA inferior a 140/90mmHg según recomienda la European Society Hypertension (ESH 2009). Se evaluó igualmente el porcentaje de pacientes con PA por debajo de 130/80mmHg (ESH 2007 y American Diabetes Association 2010). Se registraron datos sociodemográficos, clínicos, factores de riesgo cardiovascular, trastornos clínicos asociados y tratamientos farmacológicos.
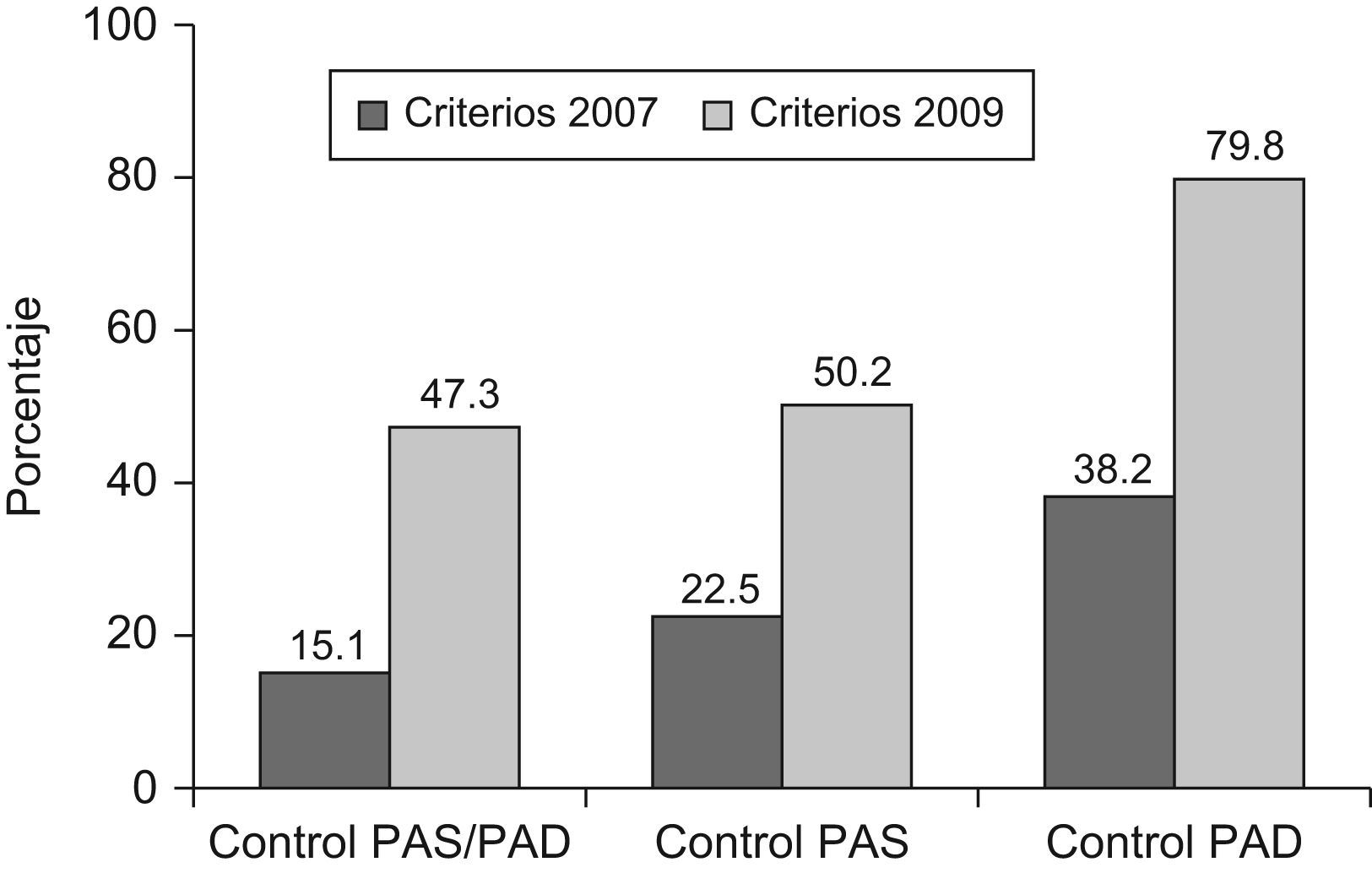
ResultadosSe incluyeron a 2.752 pacientes (55,6% mujeres) con una edad media de 67,1 (9,8) años. El 64,3% presentaba dislipemia, 61,8% sedentarismo, 46,5% obesidad, 41,2% antecedentes de ECV y el 16,0% tabaquismo. El 66,1% recibía terapia combinada (2 fármacos 43,5%, 3 fármacos17,9% y 4 fármacos o más 4,7%). Siguiendo las recomendaciones de 2009 el 47,3% (IC 95%: 45,4–49,2) presentó buen control de PAS y PAD, 50,2% (IC 95%: 48,3–52,1) solo de PAS y el 79,8% (IC 95%: 78,3–81,3) únicamente de PAD; considerando los criterios de 2007 el 15,1% (IC 95%: 13,8–16,4) mostró buen control de PAS y PAD, 22,5% (IC 95%: 20,9–24,1) de PAS y el 38,2% (IC 95%: 36,4–40,0) de PAD. La obesidad, el sedentarismo y no haber tomado la medicación el día de la visita fueron los factores que más se asociaron al mal control de la HTA (χ2 de Wald; p<0,01).
ConclusiónesLos resultados del estudio PRESCAP-Diabetes indican que casi la mitad de los hipertensos diabéticos asistidos en atención primaria tienen bien controlada la PA. Encontramos importantes diferencias en el grado de control según se consideren los objetivos recomendados en 2007 o 2009.
To know the grade of blood pressure (BP) control in a large sample of diabetic hypertensive patients attended in Primary Care (PC) and to determine the factors associated to poor blood pressure control.
Material and methodsA cross-sectional and multicenter study that included diabetic hypertensive subjects of 18 years or older, recruited by consecutive sampling by family doctors throughout Spain. The measurement of BP was performed following standardized guidelines, calculating the arithmetic mean of at least two successive measurements separated by two minutes. Good control of arterial hypertension (AHT) was considered to be the average of BP lower than 140/90mmHg as recommended by the European Society Hypertension (ESH 2009). The percentage of patients with BP below 130/80mmHg (ESH 2007 and American Diabetes Association 2010) was also evaluated. Socio-demographic, clinical data, cardiovascular risk factors, associated clinical disorders and drug treatments were also recorded.
ResultsA total of 2752 patients (55.6% women) with a mean (SD) age of 67.1 (9.8) years were included. Of these, 64.3% presented dyslipidemia, 61.8% sedentary life style, 46.5% obesity, 41.2% background of cardiovascular disease and 16.0% smoked. A total of 66.1% received combined therapy (two drugs 43.5%, three 17.9% and four or more 4.7%). Following the 2009 recommendations, 47.3% (95% CI: 45.4–49.2) had good control of the systolic BP (SBP) and diastolic BP (DBP), 50.2% (95% CI: 48.3–52.1) only of the SBP and 79.8% (95% CI: 78.3–81.3) only of DBP. Considering the 2007 criteria, 15.1% (95% CI: 13.8–16.4) showed good control of SBP and DBP, 22.5% (95% CI: 20.9–24.1) of SBP and 38.2% (95% CI: 36.4–40.0) of DBP. Obesity, sedentary life, and not having taken the medication on the day of the visit were the factors that were most associated to the poor control of AHT (Wald χ2; p<0.01).
ConclusionsThe results of the PRESCAP-Diabetes study indicate that BP is well-controlled in almost half of the diabetic hypertensive subjects attended in PC. We have found important differences in the grade of control according to the objectives recommended in 2007 or 2009.
La HTA es un importante factor de riesgo cardiovascular (FRCV) y un poderoso indicador para la supervivencia. En España, en la población mayor de 50 años, una de cada 2 muertes de causa cardiovascular está relacionada con la PA y el 90% de ellas son atribuibles a la HTA1. Por otra parte es bien conocido que la DM constituye en la actualidad un problema sociosanitario de primera magnitud debido al incremento de su incidencia y a la importante morbilidad que suele ocasionar en el individuo que la padece2. Las complicaciones originadas por la DM están relacionadas principalmente con su elevado valor predictivo aterogénico y con su frecuente asociación a otros FRCV, los cuales explicarían que la macroangiopatía, especialmente la cardiopatía isquémica (CI), sea la causa de la muerte en más del 65% de estos pacientes3.
El riesgo de que un paciente diabético desarrolle daño orgánico subclínico, especialmente hipertrofia ventricular izquierda, o padezca ECV, principalmente CI o AVC, es muy diferente en sujetos normotensos e hipertensos. Es conocido que la prevalencia de HTA es 1,5–2 veces superior en pacientes con DM que en individuos no diabéticos de iguales características3,4, que los hipertensos tienen un riesgo 2,5 veces superior de desarrollar DM tipo 2 que los no hipertensos4, y que la coexistencia en un mismo paciente de HTA y DM multiplica notablemente el riesgo de padecer enfermedad macrovascular (muerte cardiaca, CI, AVC, insuficiencia cardiaca congestiva y arteriopatía periférica) y microvascular (retinopatía, nefropatía y neuropatía)5,6.
En los individuos que padecen DM, el control más estricto de la PA disminuye la morbimortalidad por ECV, independientemente del grado de control glucémico7,8. Por estos motivos, diferentes guías de práctica clínica (GPC) sobre HTA9 y DM10 recomiendan que se deben mantener los valores de PAS y PAD por debajo de 130 y de 80mmHg. En ese sentido, la reevaluación de la Guía de la European Society of Hypertension (ESH), European Society of Cardiology (ESC) de 2007 publicada en 200911 recomienda mantener la PAS y PAD por debajo de 140 y 90mmHg, respectivamente, intentando conservar la PAS entre 130–139 y la PAD entre 85–89mmHg.
A pesar de las recomendaciones de las GPC, el porcentaje de hipertensos diabéticos tratados farmacológicamente con antihipertensivos que muestran buen tensional en España no suele superar el 15% cuando se consideran valores de control estrictos (<130/80mmHg)12. Las causas de este insuficiente control pueden ser múltiples y complejas; en unos casos dependen del propio paciente (incumplimiento terapéutico), de un insuficiente tratamiento farmacológico (ineficacia) o de una conducta poco rigurosa del médico (inercia terapéutica), aspecto este último reiteradamente observado en los estudios PRESCAP13,14. Del mismo modo, utilizar una metodología correcta de medición de la PA, con un mínimo de 2 lecturas, es un aspecto crucial en la estimación del grado de control de la HTA9. Otros aspectos a considerar y poco referidos en otros estudios son las diferencias previsibles en función del horario de la consulta (mañana o tarde) del médico de Atención Primaria (AP) y de que el paciente haya tomado o no la medicación antihipertensiva antes de acudir a la visita.
Por todo ello, parece necesario conocer mejor el grado de control de la PA de la población hipertensa diabética asistida en AP en condiciones reales de la práctica clínica considerando, entre otros factores, las nuevas recomendaciones, menos estrictas, de la ESH de 200911. El objetivo principal del estudio PRESCAP (PA en la Población Española en los Centros de AP)15 fue conocer el grado de control de la PA en una amplia población hipertensa tratada farmacológicamente; uno de los objetivos secundarios fue analizar las características de la PA, especialmente su control y los factores asociados al mal control en los pacientes diabéticos incluidos en el estudio, así como discutir su evolución respecto al estudio PRESCAP 200216.
Pacientes y métodoSe diseñó un estudio transversal y multicéntrico que analizó a pacientes diagnosticados de HTA asistidos en el ámbito de la AP del sistema sanitario español. El trabajo de campo se realizó los días 20, 21 y 22 de junio de 2006, como un proyecto de investigación del grupo de trabajo de HTA de la Sociedad Española de Médicos de Atención Primaria (Grupo HTA/SEMERGEN), participando en el mismo 2.850 médicos de familia que seleccionaron por muestreo consecutivo a un máximo de 4 pacientes cada uno. Se incluyeron en el estudio a pacientes de ambos sexos de 18 años o más diagnosticados de HTA y DM que recibían tratamiento farmacológico antihipertensivo desde al menos 3 meses antes, una vez que, habiendo sido informados de los objetivos, daban su consentimiento para participar. Eran excluidos del mismo aquellos en los que se había obtenido el diagnóstico de HTA recientemente, así como los que seguían tratamiento antihipertensivo farmacológico desde hacía menos de 3 meses. El protocolo del estudio fue aprobado por el comité ético de investigación clínica del Hospital Universitario La Paz de Madrid.
En un cuestionario cumplimentado por el médico a partir de los datos reseñados en la historia clínica, se registraron las siguientes variables:
Datos de los pacientesSe registró la edad en años, el sexo, hábitat rural (menos de 5.000 habitantes), semiurbano (5.000–19.999 habitantes y menos de 1.000 dedicados a la actividad agrícola) o urbano (20.000 o más habitantes y menos de 2.000 dedicados a la actividad agrícola)17, peso en kg, la talla en cm, el IMC en kg/m2, circunferencia abdominal en cm, los antecedentes familiares de ECV precoz (en mujeres menores de 65 u hombres menores de 55 años), FRCV asociados (hipercolesterolemia, hipertrigliceridemia, tabaquismo y obesidad), consumo elevado de alcohol, sedentarismo, antecedentes de hipertrofia ventricular izquierda, ECV asociadas (CI, insuficiencia cardíaca, AVC y arteriopatía periférica), y si existía un diagnóstico de nefropatía o retinopatía avanzada.
Se consideró que un paciente padecía obesidad en general cuando su IMC era igual o superior a 30 kg/m2, obesidad abdominal cuando su perímetro abdominal era mayor de 102 centímetros en varones y 88 en mujeres18, dislipemia si se tenía registrada en la historia clínica tal condición y nefropatía19 cuando se comprobaba en la misma el antecedente de microalbuminuria (30–299mg/24h), proteinuria (300mg o más/24h) o creatinina sérica elevada (superior a 1,2mg/dl en mujeres y 1,3mg/dl en varones). Se definió fumador a todo paciente que hubiera consumido durante el último mes al menos un cigarrillo al día20 y no sedentario a aquél que andaba activamente media hora al día o hacía deporte al menos 3 veces a la semana21. La detección del consumo elevado de alcohol se realizó por medio de la entrevista clínica, sospechándose este cuando la ingesta por día era igual o superior a 4 cervezas, 4 vasos de vino o 2 güisquis o bebidas similares22.
Datos de la PALa medida de la PA se realizó siguiendo las recomendaciones de la GPC de la Sociedad Española de Hipertensión–Liga Española para la Lucha contra la HTA23, practicando al paciente, después de permanecer 5 minutos en reposo, 2 mediciones separadas 2 minutos en posición de sentado, obteniéndose la media aritmética de ambas. En caso de encontrar diferencias iguales o superiores a 5mmHg entre las 2 mediciones se procedía a realizar una tercera. La medición de la PA se realizó con tensiómetros electrónicos o esfigmomanómetros de mercurio o aneroides calibrados. Se registró el tipo de aparato utilizado para medir la PA y si la medida se realizaba en horario matutino (8–14h) o vespertino (14–20h), anotándose igualmente la hora de la visita. Se consideró que el paciente tenía buen control de la HTA cuando la PAS y la PAD (media aritmética de las 2 medidas efectuadas en la visita) eran inferiores a 140 y 90mmHg, respectivamente (ESH 2009)11; se determinó igualmente el grado de control teniendo en cuenta los criterios más estrictos (PAS y PAD menor de 130 y 80mmHg, respectivamente) de la guía de la ESH–ESC de 200719 y de la Asociación Americana de Diabetes (ADA) de 201010. Se clasificaron los diferentes niveles de PA por categorías, según indica la Sociedad Española de Hipertensión–Liga Española para la Lucha contra la HTA23.
Datos del tratamiento antihipertensivoSe registraron la clase y número de subgrupos terapéuticos de antihipertensivos utilizados en el tratamiento de la HTA, así como la antigüedad del tratamiento (meses o años). Igualmente, se preguntó a los pacientes si habían tomado la medicación antihipertensiva el día de la visita y la hora aproximada de la toma.
Calidad de los datosSe realizaron revisiones manuales e informáticas de los datos clínicos, para determinar la coherencia y calidad de los datos registrados de acuerdo con el protocolo del estudio.
Análisis estadísticoEl análisis se realizó con el paquete estadístico SPSS (versión 15.0). Los resultados se expresaron como frecuencias y porcentajes para las variables cualitativas, y como medidas de centralización y dispersión (media, desviación estándar, mediana y rango) para las cuantitativas. Se calculó el IC del 95% para las variables de interés asumiendo normalidad y utilizando el método exacto para proporciones pequeñas24. Para la comparación de medias se utilizó la prueba t de Student para datos independientes, cuando se compararon datos cuantitativos que no seguían una distribución normal se empleó la prueba no paramétrica de Mann-Withney, y para la posible asociación entre variables cualitativas la prueba del Chi cuadrado, estableciéndose la significación estadística en p<0,05. Para determinar qué variables se asociaban con el mal control de la HTA (PAS igual o superior a 140 o PAD igual o superior a 90mmHg) se utilizó el método de regresión logística no condicional stepwise backward.
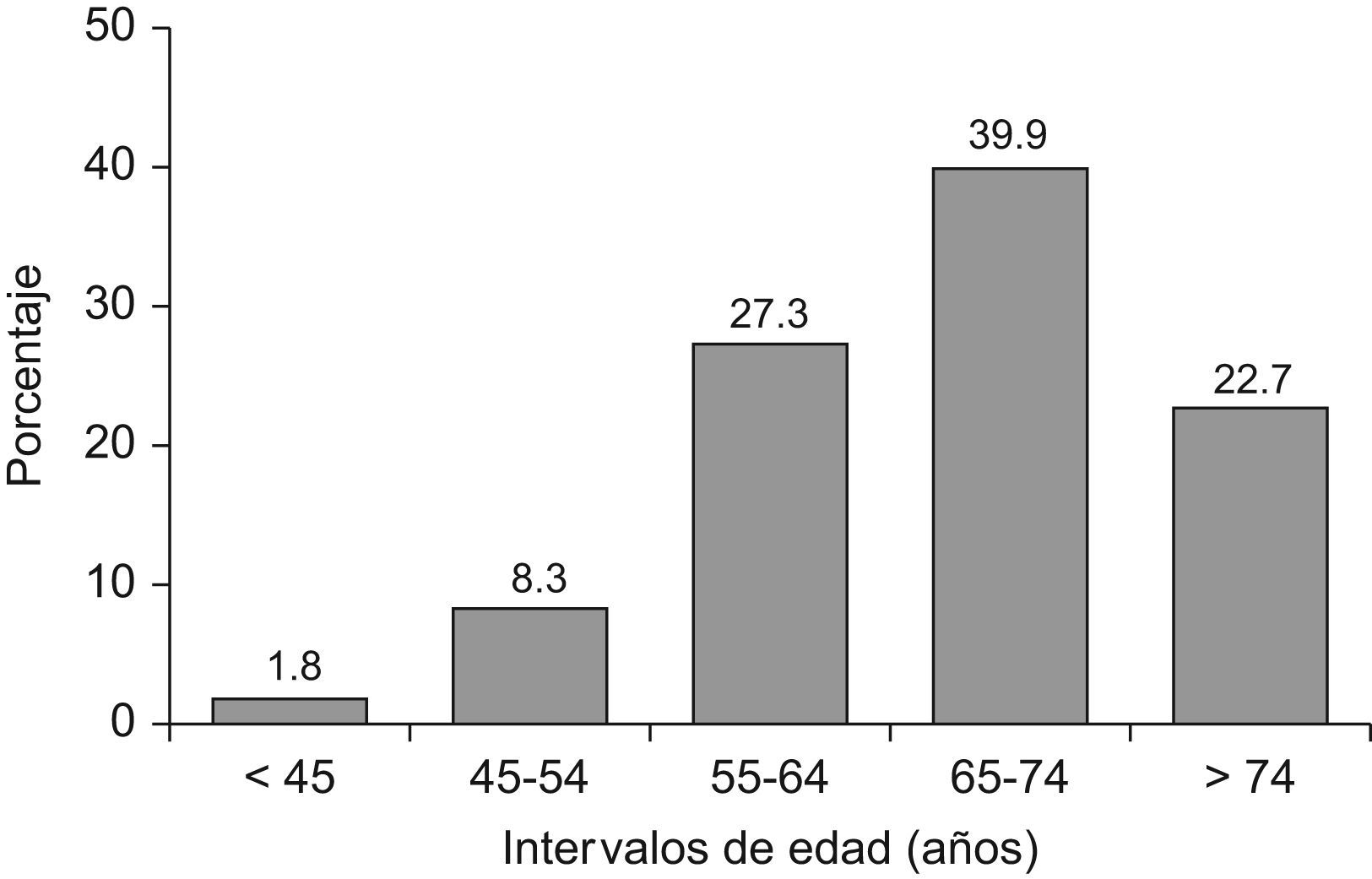
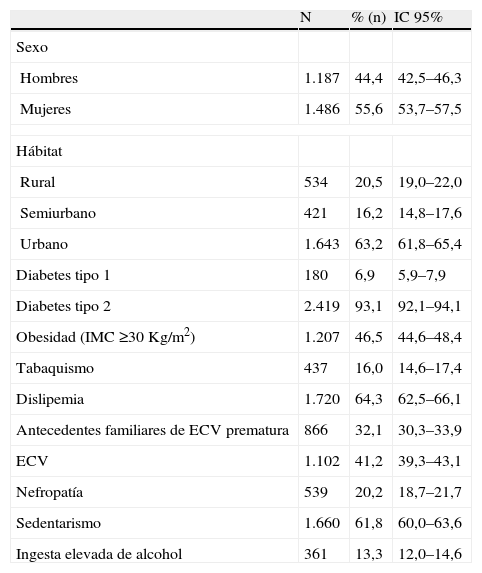
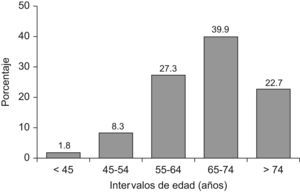
ResultadosDescripción de la muestraSe evaluaron un total de 3.064 encuestas, de las que se rechazaron 315 (10,3%) por incumplir el protocolo o presentar datos incoherentes o incompletos, resultando la muestra final de 2.752 pacientes (55,6% mujeres), los cuales tenían una edad media de 67,2 (9,8) años. En la tabla 1 se reflejan las características sociodemográficas y clínicas más relevantes de los pacientes incluidos. Los 3 FRCV más prevalentes fueron la dislipemia (64,3%), el sedentarismo (61,8%) y la obesidad (46,5%); los antecedentes personales de ECV más frecuentes fueron la CI (15,7%), la hipertrofia ventricular izquierda (11,3%), la insuficiencia cardiaca (9,5%) y el AVC (5,6%). En la figura 1 se expone la distribución por intervalos de edad del conjunto muestral, correspondiendo el mayor número de individuos al grupo que tenía una edad comprendida entre 65–74 años. Se encontraron diferencias estadísticamente significativas para todas las variables demográficas según el sexo del paciente, resultando la población femenina, en promedio, de mayor edad y más obesa (t de Student; p<0,0001), así como más sedentaria (χ2=47,4; p<0,0001); por el contrario, los hombres presentaron mayor frecuencia de tabaquismo y consumo elevado de alcohol, así como una superior incidencia de ECV (χ2; p<0,001).
Características sociodemográficas y clínicas de los pacientes¿
| N | % (n) | IC 95% | |
| Sexo | |||
| Hombres | 1.187 | 44,4 | 42,5–46,3 |
| Mujeres | 1.486 | 55,6 | 53,7–57,5 |
| Hábitat | |||
| Rural | 534 | 20,5 | 19,0–22,0 |
| Semiurbano | 421 | 16,2 | 14,8–17,6 |
| Urbano | 1.643 | 63,2 | 61,8–65,4 |
| Diabetes tipo 1 | 180 | 6,9 | 5,9–7,9 |
| Diabetes tipo 2 | 2.419 | 93,1 | 92,1–94,1 |
| Obesidad (IMC ≥30Kg/m2) | 1.207 | 46,5 | 44,6–48,4 |
| Tabaquismo | 437 | 16,0 | 14,6–17,4 |
| Dislipemia | 1.720 | 64,3 | 62,5–66,1 |
| Antecedentes familiares de ECV prematura | 866 | 32,1 | 30,3–33,9 |
| ECV | 1.102 | 41,2 | 39,3–43,1 |
| Nefropatía | 539 | 20,2 | 18,7–21,7 |
| Sedentarismo | 1.660 | 61,8 | 60,0–63,6 |
| Ingesta elevada de alcohol | 361 | 13,3 | 12,0–14,6 |
N: número total de encuestas en las que se recogía correctamente la variable; n: número total de pacientes que presentaron criterios de definición de la variable.
Los aparatos más utilizados para medir la PA fueron los esfigmomanómetros de mercurio (55,6%), seguidos de los tensiómetros electrónicos (32,4%) y esfigmomanómetros aneroides (12,0%).
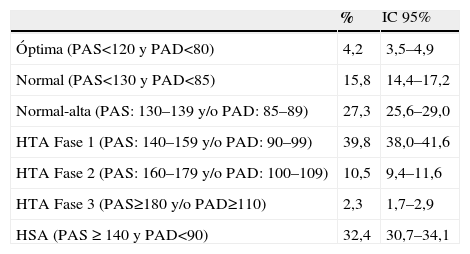
La PAS media fue 139,8 (15,7) y la PAD media 80,6 (10,1)mmHg. Los pacientes que no habían tomado la medicación antihipertensiva el día de la visita (11,8%) mostraron un promedio de PAS/PAD de 143,6/82,8mmHg, y los que la habían tomado (88,2%) de 138,8/80,0 (t de Student; p<0,001). Un 84,9% (n=2.337) de las encuestas especificaron la hora de la consulta; en los pacientes que acudieron a consulta por las mañanas (83,7%) el promedio de PAS/PAD fue 140,0/80,5 y en los que acudieron por las tardes (16,3%) 136,9/79,6mmHg (t de Student; p<0,001). En la tabla 2 se observan las diferentes categorías de PA (ESH 2007)19.
Clasificación de los niveles de PA según la Guía de las Sociedades Europeas de Hipertensión y Cardiología de 2007¿
| % | IC 95% | |
| Óptima (PAS<120 y PAD<80) | 4,2 | 3,5–4,9 |
| Normal (PAS<130 y PAD<85) | 15,8 | 14,4–17,2 |
| Normal-alta (PAS: 130–139 y/o PAD: 85–89) | 27,3 | 25,6–29,0 |
| HTA Fase 1 (PAS: 140–159 y/o PAD: 90–99) | 39,8 | 38,0–41,6 |
| HTA Fase 2 (PAS: 160–179 y/o PAD: 100–109) | 10,5 | 9,4–11,6 |
| HTA Fase 3 (PAS≥180 y/o PAD≥110) | 2,3 | 1,7–2,9 |
| HSA (PAS ≥ 140 y PAD<90) | 32,4 | 30,7–34,1 |
Fuente: Mancia G, De Backer G, Dominiczak A, Cifkova R, Fagard R, Germano G, et al. 2007 Guidelines for the Management of Arterial Hypertension: The Task Force for the Management of Arterial Hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC). J Hypertens. 2007;25:1105–87. Los datos se expresan como porcentajes con IC del 95% (IC 95%).
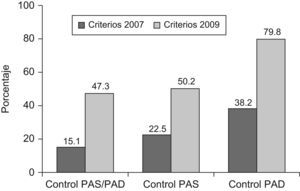
El 47,3% (IC 95%: 45,4–49,2) presentó buen control de PAS y PAD, el 50,2% (IC 95%: 48,3–52,1) solo de la PAS, y el 79,8% (IC 95%: 78,3–81,3) únicamente de la PAD. Considerando criterios de 200719, el 15,1% (IC 95%: 13,8–16,4) mostró buen control de PAS y PAD, el 22,5% (IC 95%: 20,9–24,1) de la PAS y el 38,2% (IC 95%: 36,4–40,0) de la PAD. En la figura 2 se pueden observar las diferencias en el grado de control según los criterios recomendados en 2007 y 2009.
Porcentaje de pacientes hipertensos diabéticos que muestran buen control de la PAS y PAD, y únicamente de la PAS y PAD según los criterios recomendados por la Guía Europea Hipertensión de 2007 (PAS inferior a 130 y PAD inferior a 80mmHg), y la European Society of Hypertension de 2009 (PAS inferior a 140 y PAD inferior a 90mmHg). N=2.752 pacientes.
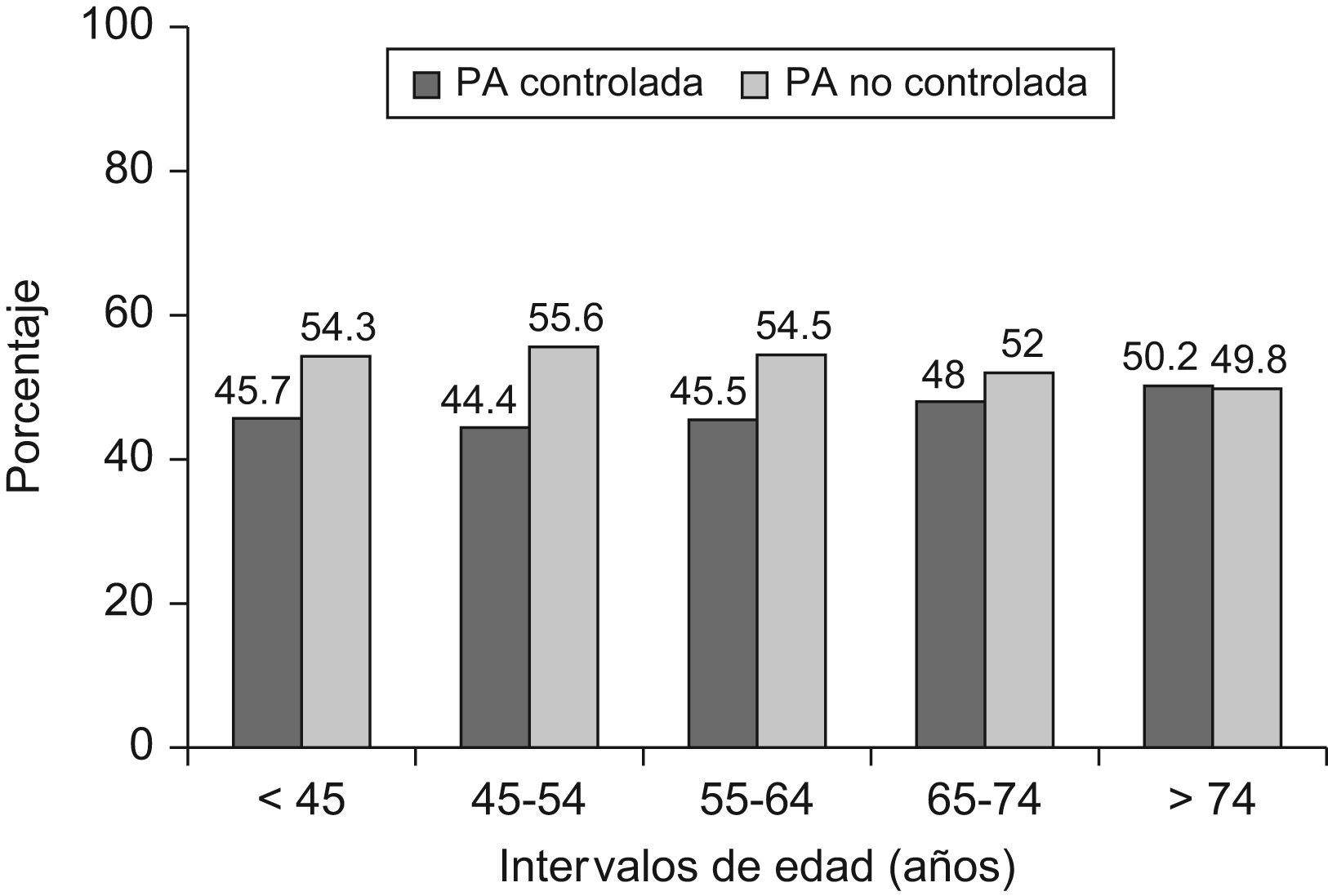
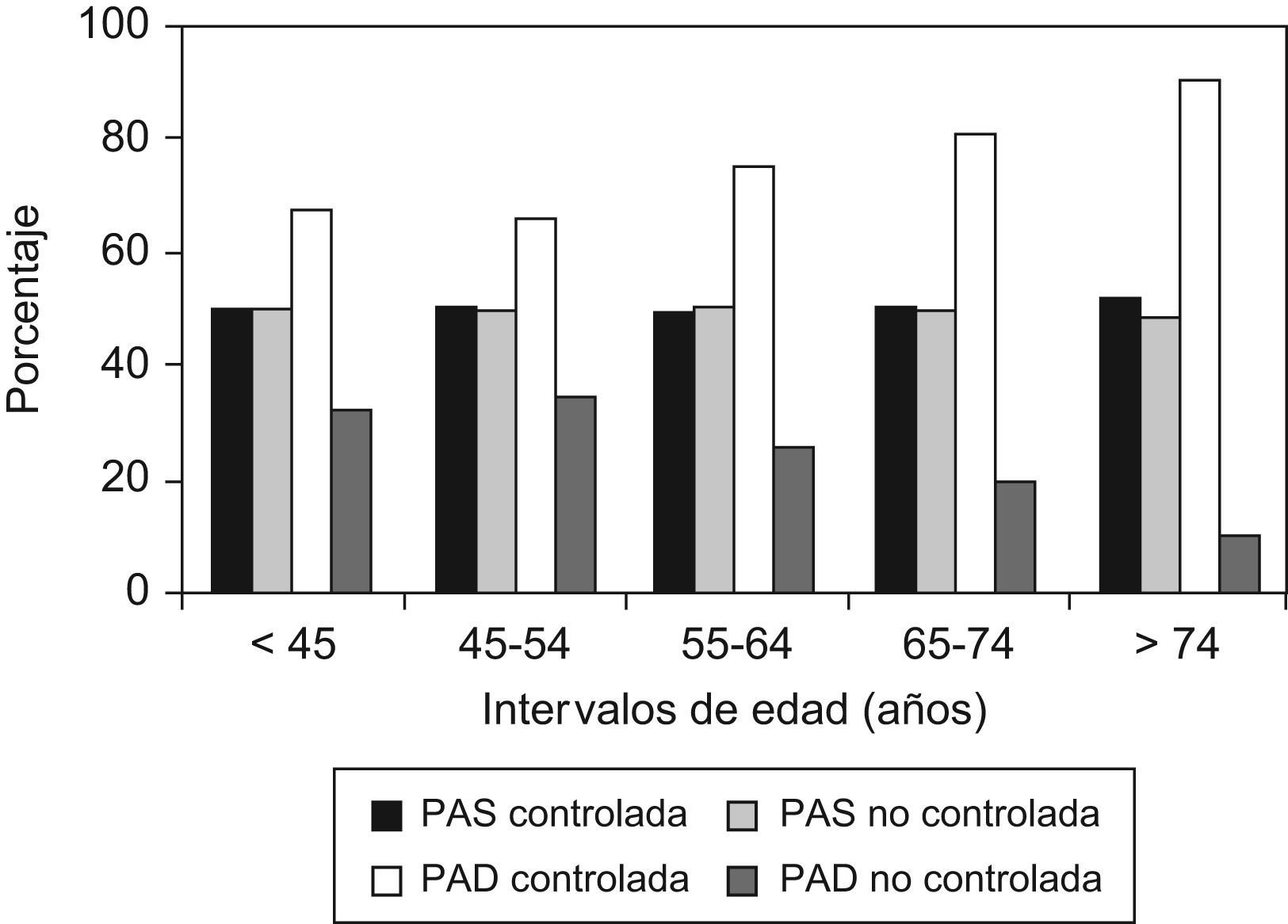
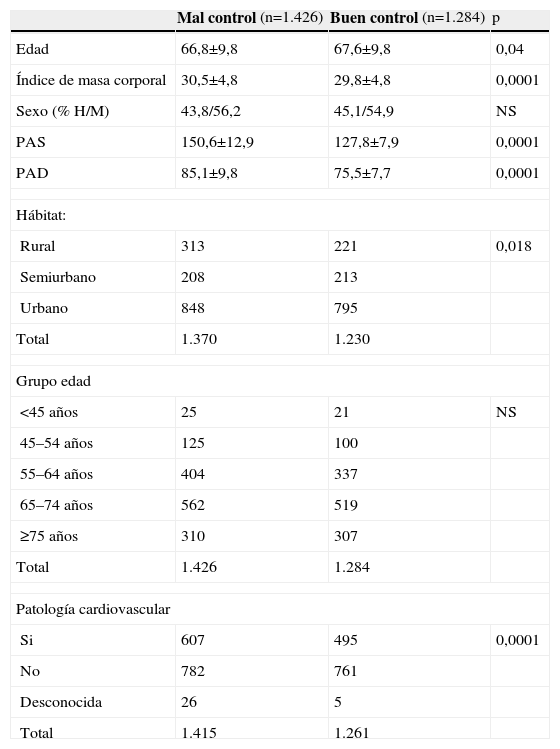
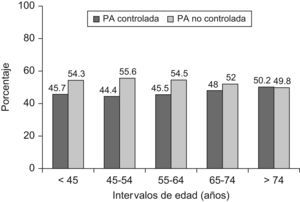
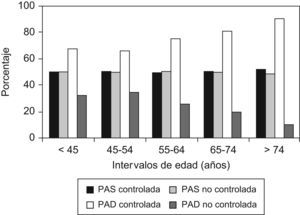
Las características clínicas de los pacientes bien controlados comparadas con las de los no controlados se describen en la tabla 3. Se encontraron diferencias significativas entre la edad media de los pacientes bien y mal controlados (p=0,04) y entre los porcentajes de pacientes con PAS/PAD controlada según intervalos de edad (fig. 3). Al analizar por separado ambos componentes de la PA (fig. 4), se observó que el porcentaje de pacientes con PAD controlada se incrementaba con la edad (χ2:78,5; p<0,0001). El buen control de la PA fue ligeramente superior en los hombres (48,0%) que en las mujeres (46,8%), sin que se hallaran diferencias estadísticamente significativas entre ambos. Con la primera medición de la PA se observó buen control de la HTA en el 40,6% de los pacientes y con la segunda en el 46,9% (p<0,05).
Características clínicas de los pacientes que presentan mal y buen control de la HTA¿
| Mal control (n=1.426) | Buen control (n=1.284) | p | |
| Edad | 66,8±9,8 | 67,6±9,8 | 0,04 |
| Índice de masa corporal | 30,5±4,8 | 29,8±4,8 | 0,0001 |
| Sexo (% H/M) | 43,8/56,2 | 45,1/54,9 | NS |
| PAS | 150,6±12,9 | 127,8±7,9 | 0,0001 |
| PAD | 85,1±9,8 | 75,5±7,7 | 0,0001 |
| Hábitat: | |||
| Rural | 313 | 221 | 0,018 |
| Semiurbano | 208 | 213 | |
| Urbano | 848 | 795 | |
| Total | 1.370 | 1.230 | |
| Grupo edad | |||
| <45 años | 25 | 21 | NS |
| 45–54 años | 125 | 100 | |
| 55–64 años | 404 | 337 | |
| 65–74 años | 562 | 519 | |
| ≥75 años | 310 | 307 | |
| Total | 1.426 | 1.284 | |
| Patología cardiovascular | |||
| Si | 607 | 495 | 0,0001 |
| No | 782 | 761 | |
| Desconocida | 26 | 5 | |
| Total | 1.415 | 1.261 | |
H: hombre; M: mujer; n: número de hipertensos incluidos; NS: no significativo; %: porcentaje; p: significación; Mal control: PAS igual o superior a 140 o PAD igual o superior a 90 mmHg; buen control: PAS inferior a 140mmHg y PAD inferior a 90mmHg.
El porcentaje de pacientes bien controlados fue significativamente mayor (χ2=7,6; p=0,006) en aquellos que acudieron a la consulta por las tardes (54,5%) que en los que lo hicieron por las mañanas (46,8%). Los pacientes que no habían tomado la medicación antihipertensiva el día de la visita presentaron un significativo (χ2=15,8; p=0,0001) peor control (39,7%) que los que la habían tomado (49,4%). El tiempo medio transcurrido, en horas, entre la toma de la medicación antihipertensiva por el paciente y la lectura de PA fue mayor en los individuos que mostraron buen control de la HTA que en los que presentaron mal control (t de Student; p<0,01).
No se encontraron diferencias significativas según los diferentes métodos de medición empleados (49,2% con el esfigmomanómetro de mercurio, 49,8% con el esfigmomanómetro aneroide y 46,6% con tensiómetros electrónicos).
Variables asociadas al mal control de la PASe efectuó un ajuste simultáneo de las distintas variables incluidas en el estudio asociadas al mal control de la PA mediante un modelo de regresión logística binaria, con un nivel de significación bilateral del 0,01 para todos los test estadísticos. Las variables candidatas fueron: sexo, edad, obesidad, obesidad abdominal, FRCV (antecedentes familiares de ECV, tabaquismo, consumo de alcohol y sedentarismo), componentes de riesgo cardiovascular (dislipemia, patología cardiovascular), duración del tratamiento de la HTA, horario de toma de PA y toma/no toma del tratamiento farmacológico antihipertensivo el día de la visita. En la tabla 4 se exponen las variables resultantes del modelo final. Se observó que la probabilidad de presentar mal control era 1,4 veces mayor en los pacientes que no habían tomado la medicación el día de la visita que en los que sí la habían tomado, 1,4 veces mayor en los sedentarios que en los no sedentarios y 1,3 veces mayor en los obesos que en aquellos que no presentaban esta condición.
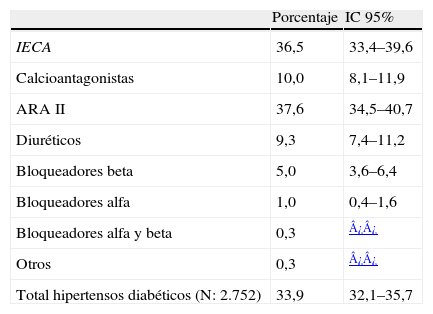
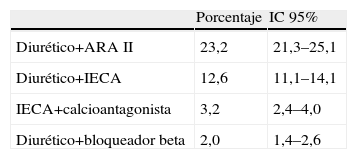
Tratamiento antihipertensivoLos pacientes incluidos en el estudio tenían indicado tratamiento para la HTA desde hacía una media de 8,8 ± 5,9 años y tomaban una mediana de 2 fármacos (rango: 1–7 fármacos). El 33,9% recibía monoterapia, 43,5% 2 fármacos, 17,9% 3 fármacos y el 4,7% 4 o más. Los fármacos más prescritos en monoterapia fueron los antagonistas de los receptores AT1 de la angiotensina II (ARA II), seguidos de los inhibidores del enzima convertidor de la angiotensina (IECA) y los calcioantagonistas (CA); las asociaciones fijas más utilizadas fueron ARA II diurético e IECA diurético. En la tabla 5 se describen los tratamientos farmacológicos utilizados en monoterapia y en la tabla 6 las combinaciones de 2 fármacos más frecuentes. El porcentaje de pacientes controlados con monoterapia fue del 34,4%, con terapia combinada de 2 fármacos del 42,7% y con terapia de 3 o más fármacos del 22,9% (sin diferencias significativas). En los pacientes no controlados (n=1.449) el 33,4% recibía monoterapia, 44,2% 2 fármacos y el 22,4% 3 o más fármacos.
Fármacos antihipertensivos más frecuentemente utilizados en monoterapia¿
Combinaciones de dos fármacos más frecuentemente utilizadas¿
| Porcentaje | IC 95% | |
| Diurético+ARA II | 23,2 | 21,3–25,1 |
| Diurético+IECA | 12,6 | 11,1–14,1 |
| IECA+calcioantagonista | 3,2 | 2,4–4,0 |
| Diurético+bloqueador beta | 2,0 | 1,4–2,6 |
ARA II: antagonista de los receptores AT1 de la angiotensina II; IECA: inhibidor del enzima convertidor de la angiotensina.
Los resultados del estudio PRESCAP diabetes, realizado en una amplia muestra de hipertensos diabéticos asistidos en AP que recibían tratamiento farmacológico antihipertensivo, muestran que el buen control de la HTA (PA<140/90mmHg) se alcanza en el 47,3% de los pacientes. Considerando los objetivos recomendados por las GPC de la ESH/ESC de 200719 y la ADA de 201010 tan solo el 15,1% de los pacientes mantiene valores de PA por debajo de 130/80mmHg.
Nuestro estudio analiza una muestra homogénea de pacientes que presumiblemente refleja a la población hipertensa que acude a los centros de salud de AP, dado que la edad media y el predominio de mujeres, en las que se observa una elevada incidencia de sobrepeso y obesidad, son similares a los hallados en otros estudios realizados en España25,26.
Son posibles limitaciones de este estudio que la muestra no sea representativa de la población general, que la medida de la PA en una visita puntual al azar puede no representar el control tensional habitual de un individuo concreto y que algunas variables (peso, talla, perímetro abdominal, PA) han sido evaluadas por cada investigador una única vez con el sistema que disponía en la consulta, sin utilizar un mismo modelo calibrado para todos ellos. Aunque estas limitaciones no permiten generalizar estrictamente los resultados a la población hipertensa diabética española, dado que el objetivo principal del estudio es analizar el control de PA de hipertensos que padecen DM en la práctica clínica habitual y que el tamaño muestral es amplio, seleccionándose consecutivamente un máximo de 4 pacientes por médico, consideramos que los resultados pueden ser razonablemente representativos de este grupo de hipertensos asistidos en AP.
En la actualidad no disponemos de información en España acerca del control de la HTA en pacientes diabéticos valorando el buen control con cifras de PA inferiores a 140/90mmHg. Esta nueva recomendación de la ESH11 surge por la ausencia de evidencias consistentes que sustenten que se deben alcanzar y mantener valores de PA inferiores a 130/80mmHg en la DM, puesto que los estudios que avalaban esta recomendación habían aportado resultados controvertidos y en la mayoría de ellos no se habían alcanzado los objetivos recomendados. Asi pues, parece lógico recomendar una reducción razonable de la PA, pero sin indicar un objetivo que no está suficientemente demostrado11. En cualquier caso, partiendo de la base de que el porcentaje de pacientes controlados se incrementa significativamente con los nuevos criterios, parece razonable comparar nuestros resultados con encuestas previas que utilizan una metodología similar y los mismos objetivos de control. Con esta premisa, nuestros resultados confirman el hallazgo repetidamente señalado en España de un porcentaje muy reducido de buen control de la PA en población diabética. En este sentido, en el estudio PRESCOT27 se observó que tan solo el 6,5% de los pacientes incluidos estaban adecuadamente controlados, y en los estudios DIAPA26, CONTROLPRES28 y PRESCAP 200229 los porcentajes de buen control fueron del 13,5%, 14,3% y 13,2%, respectivamente.
Un hallazgo repetido en la bibliografía26–30, observado también en nuestro estudio, es que el bajo porcentaje de control obtenido se debe a la dificultad para descender las cifras de PAS. Así, mientras que tan solo el 22,5% de los pacientes tiene una PAS por debajo de 130mmHg, considerando los nuevos criterios de la ESH de 2009 (PAS<140mmHg)11 este control se incrementa hasta el 50,2%, aspecto que puede resultar decisivo en la mejoría del control observado siguiendo las recomendaciones de la ESH de 200719 y de la ADA de 201010. Por otro lado, cuando analizamos la relación entre la edad y el grado de control observamos que el control de la PAD aumenta con la edad, mientras que el de la PAS no se modifica, lo cual pone de manifiesto una vez más la dificultad de alcanzar y mantener la PAS en los objetivos recomendados por las GPC9–11.
En nuestro estudio, el mal control de la HTA se relacionó con la obesidad, el sedentarismo y el tiempo transcurrido desde la toma de la medicación, factores suficientemente conocidos como generadores de mal control9,23, aunque, con el diseño del presente estudio, no pueden establecerse relaciones concluyentes con los mismos. Por otra parte, como es sabido, la DM se asocia frecuentemente a otros FRCV, aumentando la probabilidad de sufrir ECV en los individuos que la padecen; en nuestro estudio el 64,3% presentaba dislipemia, 61,8% sedentarismo, 46,5% obesidad y el 41,2% había padecido algún tipo de ECV, porcentajes muy similares a los observados en el estudio PRESCAP 200229 y en otros estudios realizados en AP en los que se ha comprobado la elevada frecuencia de estos FRCV y su tendencia a asociarse tanto en población hipertensa31,32 como en individuos de alto riesgo vascular33.
La metodología y el protocolo del estudio PRESCAP 2006 son sustancialmente diferentes a los de otros estudios referidos anteriormente, pero son idénticos a los del PRESCAP 200229. Es conocido que el efecto del redondeo puede penalizar la evaluación del grado de control hasta en un 10% de los pacientes tratados23; por ello, en nuestro estudio, con el fin de evaluar la influencia de errores debidos al observador o a este posible efecto de redondeo, comparamos el control de la HTA según el método de medición empleado, resultando ser del 49,2% con esfigmomanómetros de mercurio, 49,8% con esfigmomanómetros aneroides y del 46,6% con tensiómetros electrónicos, sin que observáramos diferencias significativas entre ellos.
Por otra parte, en los 2 estudios PRESCAP diabetes hemos analizado las diferencias en el grado de control en función del horario de la consulta y de la toma previa de los fármacos antihipertensivos, variables que han sido poco estudiadas en AP. Como recomiendan las GPC9,19,23 la medida de la PA debe efectuarse en condiciones estandarizadas y sin haber ingerido fármacos que pudieran influir en dicha medición; sin embargo, estas circunstancias resultan muy difícil de llevar a cabo en la práctica clínica de la AP porque los hipertensos acuden a las consultas en horarios muy flexibles, propiciando que la inmensa mayoría de ellos hayan tomado el tratamiento antihipertensivo prescrito por su médico cuando son evaluados por el personal sanitario. En el estudio PRESCAP 2006 el 88,2% de los pacientes manifestaron haber tomado la medicación cuando acudieron a la consulta, encontrando importantes diferencias entre los valores medios de PA cuando los comparamos con los que no la habían tomado, y el 16,3% acudieron a las consultas en horarios de tarde, presentando estos un grado de control significativamente superior que los evaluados por la mañana; consideramos que en estos hallazgos puede haber influido la toma previa de la medicación, dado que observamos que en los pacientes bien controlados el tiempo transcurrido desde la toma de la medicación antihipertensiva es superior al de los mal controlados. Estos resultados coinciden con los proporcionados por el estudio PRESCAP 200229, en el que también se analizaron estos aspectos.
El análisis del tratamiento farmacológico muestra que la monoterapia está presente en el 33,9% de los pacientes, siendo los fármacos más prescritos los ARA II (37,6%), IECA (36,5%) y CA (10%), mientras que en el estudio PRESCAP Diabetes 200229 la monoterapia era el tratamiento prescrito al 47% de los pacientes, resultando entonces los antihipertensivos más utilizados los IECA (24,3%), seguidos de CA (19,3%) y ARA II (16,4%). Estas diferencias obedecen, sin duda, a la mayor presencia de los ARA II en el mercado desde el año 2002 y a su excelente tolerabilidad, la cual ha sido demostrada en diferentes ensayos clínicos llevados a cabo en la práctica clínica. En nuestro estudio la proporción de pacientes a los que se les había prescrito una combinación de fármacos es del 66,1% (43,5% 2 fármacos), mientras que en el PRESCAP 200229 era del 53% (39,1% 2 fármacos); este incremento del 13% en la utilización de asociaciones farmacológicas entre ambos estudios, aún siendo notoria, revela un aspecto trascendental que podría haber influido en el escaso grado de control que observamos al evaluar indirectamente el «rigor terapéutico» de los médicos de familia españoles, ya que confirma la baja utilización de terapia combinada, condición fundamental para alcanzar objetivos de control adecuados en población hipertensa diabética9–11. Por otro lado, como era de esperar, encontramos que el control de la HTA es menor conforme más fármacos antihipertensivos requiere el paciente para intentar lograr el control tensional.
Para finalizar, consideramos que, aunque el estudio PRESCAP Diabetes 2006 es un estudio observacional transversal, los datos que aporta y la magnitud de la población analizada sugieren que se ha producido una importante mejora en el grado de control de los hipertensos diabéticos españoles asistidos en AP que siguen tratamiento farmacológico antihipertensivo, y que con las nuevas recomendaciones de control11, menos estrictas, el porcentaje de hipertensos diabéticos que presentan buen control de la PA en España (47,5%) puede aproximarse al observado en otros países de nuestro entorno, como el Reino Unido, en el cual, considerando como objetivos de buen control valores iguales o inferiores a 145/85mmHg, alcanza al 78% de los diabéticos asistidos en AP34. Por último, consideramos que nuestros resultados indican una mejoría del grado de control de los hipertensos diabéticos asistidos en AP que siguen tratamiento farmacológico, pero continúan siendo todavía insuficientes, por lo cual nos parece necesario seguir investigando en esta línea para conocer mejor el estado de la cuestión y poder tomar las medidas correctoras necesarias; en este sentido, dado que existen evidencias científicas concluyentes acerca de que la reducción de la PA disminuye las complicaciones cardiovasculares, pensamos que en la población diabética se debería recomendar un tratamiento antihipertensivo más riguroso, con mayor utilización de combinaciones farmacológicas, para intentar conseguir y mantener los objetivos de control de PAS y PAD que recomiendan las GPC.
En conclusión, el grado de control de la PA de la población hipertensa diabética española ha mejorado en el periodo 2002–2006. Nuestros resultados indican que en la actualidad casi 5 de cada 10 hipertensos diabéticos tratados farmacológicamente que reciben asistencia sanitaria en AP tienen bien controlada la PA. Los factores que han influido en esta mejora del control tensional son las nuevas recomendaciones de la ESH11 y el incremento de la prescripción de combinaciones farmacológicas de antihipertensivos por parte de los médicos de AP.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecemos su colaboración a los médicos de AP que han participado en el estudio PRESCAP 2006 por proporcionar la información necesaria para su realización, y a Laboratorios Almirall, S.A. por patrocinar su infraestructura.
JL Llisterri Caro (Valencia), GC Rodríguez Roca (La Puebla de Montalbán, Toledo), FJ Alonso Moreno (Toledo), T Sánchez Ruiz (Valencia), S Lou Arnal (Utebo, Zaragoza), JA Divisón Garrote (Casas Ibáñez, Albacete), JA Santos Rodríguez (Rianxo, A Coruña), O García Vallejo (Madrid), LM Artigao Rodenas (Albacete), R Durá Belinchón (Burjassot, Valencia), M Ferreiro Madueño (Sevilla), E Carrasco Carrasco (Abarán, Murcia), T Rama Martínez (Badalona, Barcelona), P Beato Fernández (Badalona, Barcelona), JJ Mediavilla Bravo (Pampliega, Burgos), MA Pérez Llamas (Boiro, A Coruña), I Mabe Angulo (Getxo, Bizkaia), JL Carrasco Martín (Estepona, Málaga), JM Fernández Toro (Cáceres), L García Matarín (Vícar, Almería), MA Prieto Díaz (Oviedo, Asturias), JL Górriz Teruel (Valencia), V Barrios Alonso (Madrid), A Calderón Montero (Madrid), A González Sánchez (Teguise, Las Palmas de Gran Canaria), JC Martí Canales (Motril, Granada), V Pallarés Carratalá (Castellón), J Polo García (Cáceres), F Valls Roca (Benigànim, Valencia), C Santos Altozano (Guadalajara), A Galgo Nafría (Madrid), Roberto Genique Martínez (Zaragoza), A García Lerín (Madrid), I Gil Gil (Lleida), EI García Criado (Córdoba), JL Cañada Merino (Getxo, Bizkaia), C Escobar Cervantes (Madrid).