Sr. Director: en una reciente revisión sobre el tratamiento hormonal sustitutivo en la prevención de cardiopatía isquémica en la menopausia Caballero et al señalan al raloxifeno como una alternativa al tratamiento habitual con estrógenos con o sin progestágenos1. A pesar de que comentan que son necesarios más estudios que confirmen el posible efecto beneficioso, nos parece que es conveniente hacer algunas matizaciones sobre este supuesto efecto protector.
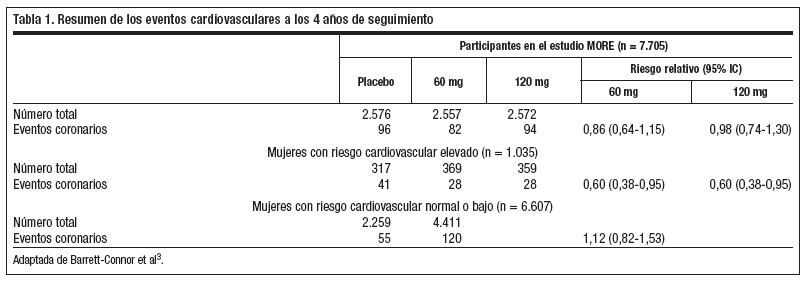
El estudio MORE fue diseñado para evaluar la eficacia del raloxifeno en el tratamiento de las mujeres con osteoporosis. Los eventos cardiovasculares no fueron una variable de interés del estudio ni el tamaño muestral calculado capaz de detectar diferencias significativas al respecto2. Posteriormente, en un artículo al margen de la publicación principal se analizaron con detalle los resultados de los eventos cardiovasculares destacando un potencial beneficio para el subgrupo de mujeres con un riesgo cardiovascular alto3.
En la tabla 1 del estudio los resultados están divididos en dos poblaciones. Por un lado se describe una ausencia de beneficio o de perjuicio del raloxifeno sobre los eventos cardiovasculares en la población total del estudio (N: 7.705, RR: 0,86 IC 95% 0,64-1,15 para 60 mg/d y RR: 0,98 IC 95% 0,74-1,30 para 120 mg/d). Por otro lado se objetiva un efecto protector en un subgrupo de mujeres del estudio con un mayor riesgo cardiovascular (N: 1035, RR: 0,60 IC 95% 0,38-0,95 para ambas dosis)3. Los resultados sobre las mujeres que no presentan un alto riesgo cardiovascular no están disponibles. Estos datos serían los que deberían de habernos proporcionado ya que su hipótesis nula es que el RR es similar en las mujeres de alto riesgo y en las que no lo presentan elevado. Si echamos números, e invitamos a los lectores a este didáctico ejercicio, si en el grupo de alto riesgo el efecto es protector y en la cohorte completa el efecto no es significativo es porque en el resto de las mujeres del estudio (6.607 mujeres) el efecto es justamente el contrario, mostrándose perjudicial, aunque sin alcanzar significación estadística (RR: 1,12 IC 95% 0,82-1,53).
A la hora de abordar un análisis de subgrupos es necesario preguntarnos sobre determinados aspectos para evaluar hasta qué punto es creíble. Un listado de utilidad es el elaborado por Oxman y Guyatt el cual incluye las siguientes preguntas4: 1) ¿es la diferencia sugerida un resultado dentro de un mismo estudio o entre diferentes estudios?; 2) ¿una hipótesis precedió el análisis del subgrupo?; 3) ¿los autores evaluaron un numero limitado de hipótesis?; 4) ¿es la magnitud del efecto importante?; 5) ¿es el efecto estadísticamente significativo?; 6) ¿es el efecto consistente en diferentes estudios?; y 7) ¿existe evidencia indirecta que apoye el efecto observado? En el estudio MORE la hipótesis no precedió, ni fue una de entre unas pocas, al inicio del estudio. A pesar de que el efecto ha sido observado dentro de un mismo estudio y que la magnitud del efecto es importante y significativa (z-test, p: 0,0144) no se dispone de datos indirectos que apoyen esta hipótesis ni que señalen que se trata de un efecto consistente. El análisis de subgrupos se puede convertir en lo que los anglosajones denominan "ir de pesca" (fishing expedition) en busca de un resultado favorable. Es nuestra tarea el estar atentos y ser, cuando menos escépticos, visto lo visto, ante este tipo de análisis.
El raloxifeno en el estudio MORE mostró que triplica el riesgo de tromboembolismo (RR: 3,1; IC 95% 1,5-6,2) y aumenta el riesgo de sofocos. A pesar de todo esto el estudio RUTH ha sido diseñado con la intención de evaluar esta hipótesis y está llevándose a cabo en mujeres con antecedentes de enfermedad coronaria o con un riesgo cardiovascular alto5. Es la mayor cohorte de mujeres postmenopáusicas con alto riesgo cardiovascular reclutada hasta el momento. La búsqueda de resultados positivos y el ampliar la cuota de mercado es un objetivo evidente y previsible de la industria farmacéutica. Conociendo la existencia del riesgo aumentado de tromboembolismo, las múltiples intervenciones que ya han mostrado un beneficio y el incierto efecto señalado en mujeres de menor riesgo podríamos preguntarnos incluso si es ético llevar a cabo un estudio así.
Los resultados del estudio WHI6, en relación con la terapia hormonal, contradicen lo que hasta hace poco tiempo constituía una verdad inmutable: el claro beneficio cardiovascular que el tratamiento con estrógenos, solos o asociados a gestágenos, producía en la mujer que los tomaba. El estudio WHI ha demostrado que el tratamiento hormonal no sólo no reduce el riesgo cardiovascular (relacionado tanto con la enfermedad cardiovascular como cerebrovascular) sino que lo aumenta. Debemos aprender del error y ser muy cautos a la hora de atribuir determinados efectos a tratamientos no suficientemente avalados por estudios de calidad. El sugerir posibles efectos por los resultados de estudios post-hoc es persistir en el error.
El mensaje, aunque incierto, ha calado en algunos profesionales sanitarios e instituciones, y el potencial beneficio cardiovascular del raloxifeno es esgrimido como una razón para prescribirlo7.
Actualmente no creemos que sea adecuado señalar al raloxifeno como una alternativa, aunque sea con reservas, al tratamiento hormonal para la cardiopatía isquémica.