INTRODUCCIÓN
Ante todo paciente con estreñimiento debemos realizar un estudio para descartar trastornos funcionales, ingesta de fármacos, enfermedades digestivas y extradigestivas.
En el caso que presentamos se trata de un pseudomixoma peritoneal, en el contexto de un estreñimiento crónico, motivo poco frecuente pero a tener en cuenta.
El pseudomixoma peritoneal es una neoplasia infrecuente, que se caracteriza por la ocupación de la cavidad peritoneal por grandes colecciones de contenido mucinoso y ascitis que envuelve la superficie peritoneal y el omento1.
Es más frecuente en mujeres que en hombres en una proporción 2-3/1. Su origen es incierto, pero recientes pruebas moleculares y de inmunohistoquímica sugieren el apéndice como lugar de origen2. Tiene una supervivencia a 1, 5 y 10 años del 98%, 53%, y 32% respectivamente1, aunque estos porcentajes tienen una gran variabilidad según la malignidad de los distintos subgrupos: pseudomixoma peritoneal, cistoadenocarcinoma, cistoadenoma y mucocele simple apendicular3.
Normalmente se diagnostica como hallazgo incidental de una laparotomía.
Su presentación clínica más frecuente es el dolor abdominal, siendo el tiempo medio de duración de unos meses, junto a distensión abdominal4. Otros síntomas acompañantes son anorexia, pérdida de peso, náuseas, vómitos, síntomas urinarios y alteraciones del tránsito intestinal.
Los marcadores tumorales de antígeno carcinoembrionario (CEA) y Ca 19-9 dan información acerca de la progresión de la enfermedad y se usan como marcadores pronósticos: unos niveles normales se asocian a mejor evolución5. La proliferación focal es también un factor pronóstico6.
Además de por la sospecha clínica, el diagnóstico preoperatorio se realiza fundamentalmente por técnicas de imagen como la ecografía y tomografía axial computarizada (TAC) abdominales, pero sólo como diagnóstico de presunción, ya que el diagnóstico definitivo se obtiene durante el acto quirúrgico y con el estudio anatomopatológico7.
El tratamiento fundamental consiste en la resección tumoral extensa, incluyendo apendicectomía, ooforectomía y omentectomía en un primer momento8. El papel de la quimioterapia intraperitoneal y sistémica aún no está claramente definida2.
EXPOSICIÓN DEL CASO CLÍNICO
Se trata de J.N.A., mujer de 71 años, hipertensa, colecistectomizada hace 16 años, histerectomizada hace 10, con episodio previo de trombosis venosa profunda en miembro inferior izquierdo. Se encuentra en tratamiento con diltiazem, captopril e hidroclorotiazida junto con antiinflamatorios no esteroideos (AINE) del tipo indometacina de manera eventual.
Acude a consulta por presentar meteorismo, estreñimiento más acentuado de lo habitual, sin síntomas constitucionales.
En la exploración se objetivó una buena hidratación de piel y mucosas, con buen estado general y una tensión arterial de 100/65 mmHg. La auscultación cardiopulmonar se encontraba dentro de la normalidad; en cuanto a la inspección del abdomen éste se presentaba blando, depresible, con distensión abdominal y meteorización sin masas ni visceromegalias palpables. En el tacto rectal se detectó un discreto aumento del tono anal, con la ampolla rectal vacía.
Se le pautó plantago ovata en sobres cada 8 horas y dieta rica en fibra.
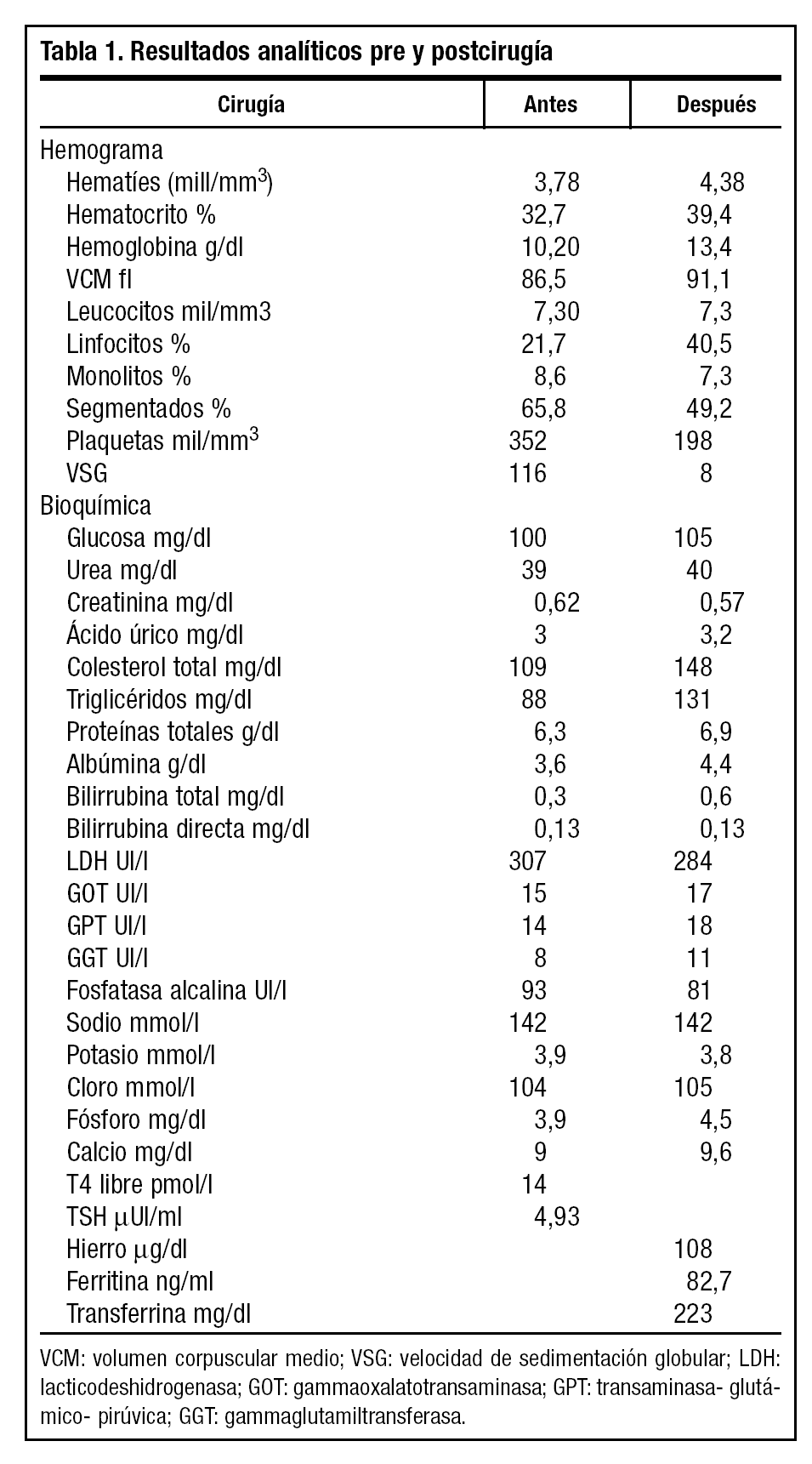
A las dos semanas persistía el estreñimiento y el perímetro abdominal había aumentado, por lo que se solicitó ecografía abdominal y una analítica de control rutinario donde se detectó una anemia hipocrómica normocítica (tabla 1) y se derivó a interconsulta de digestivo.
En la ecografía abdominal se aprecia una imagen ecogénica nodular en lóbulo hepático izquierdo (LHI), sugestiva de angioma o lesión metastásica; una marcada infiltración peritoneal, estando la grasa ecogénica y observando una gran masa hipoecogénica predominante, con pseudotabiques en su interior, que ocupa toda la pelvis y el hemiabdomen inferior.
Se realiza tomografía axial computarizada (TC) sin/con contraste intravenoso (iv) y con contraste oral, observando una gran masa peritoneal, hipodensa, con valores de atenuación predominantemente líquidas, apreciando unos finos tabiques que se realzan con el contraste iv. La masa se extiende hacia el Douglas y comprime el colon recto-sigmoideo con un pequeño polo sólido en su porción inferior, que realza con el contraste, comprime y desplaza cranealmente las asas hacia niveles superiores, observando una marcada infiltración de la grasa peritoneal y omento, estando éste hipervascularizado e irregular, sugestivo de infiltración peritoneal neoplásica.
Estos hallazgos sugieren que pudiera corresponder con cistoadenocarcinoma mucinoso de ovario o apendicular o pseudomixoma peritoneal, como primeras posibilidades, sin descartar que se trate de angiosarcoma del omento o mesotelioma peritoneal.
En el servicio de Digestivo se completa el estudio con la petición de marcadores tumorales como Ca 19,9: 17,55 UI/ml (10-40) y el CEA: 117 ng/ml (0-5).
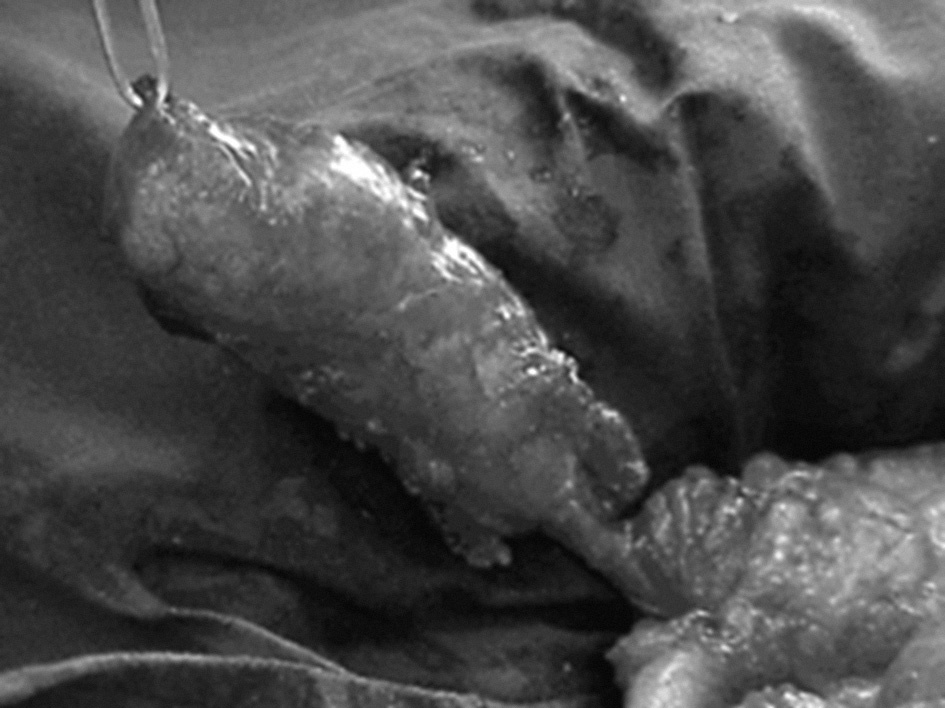
A los pocos días fue intervenida por el Servicio de Cirugía General objetivándose la tumoración mucoide que ocupaba la totalidad de la cavidad abdominal y se extendía desde el mesocolon transverso hasta la pelvis que fue extirpada. Se le realiza ooforectomía, apendicectomía (fig. 1), omentectomía y exéresis de mesenterio, asas del intestino delgado y transcavidad de ambos subfrénicos, extirpándose un volumen total de 15 litros.
Figura 1. Pseudomixoma apendicular9
La anatomía patológica fue informada como tumor mucinoso: cistoadenoma mucinoso de origen apendicular de malignidad intermedia.
Actualmente se encuentra con buen estado general y calidad de vida, en tratamiento quimioterápico por vía oral durante 6 meses con posterior control de recidivas, para lo que se le realizan nuevos controles analíticos (tabla 1) y de imagen, encontrándose éstos dentro de la normalidad
DISCUSIÓN
En la mayoría de los casos de estreñimiento, probablemente en más del 90%, no hay causa subyacente (cáncer, depresión, hipotiroidismo, etc.), mejorando éste con hidratación generosa, ligero ejercicio físico y añadiendo fibra a la dieta (15-20 g al día). En el caso revisado la paciente fue tratada mediante técnicas higienicodietéticas, sin presentar mejoría alguna y sin embargo, agravamiento de la clínica sin síntomas constitucionales asociados, por lo que sospechamos que pudiese existir una causa orgánica subyacente.
Definimos estreñimiento como síntoma caracterizado por defecación difícil, infrecuente o aparentemente incompleta; hay que analizar con detalle los síntomas de cada paciente para averiguar lo que quieren decir con "estreñimiento" o "dificultades para la defecación". La mayoría de las personas realizan deposiciones con una frecuencia de 3 semanales, pero esto no podría considerarse por sí sólo como estreñimiento, ya que aunque la frecuencia sea normal, pueden presentar esfuerzos excesivos, plenitud en la parte baja del abdomen, sensación de evacuación incompleta o la expulsión de heces duras. El hecho de que aparezcan dichos síntomas guarda estrecha relación con un enlentecimiento del tránsito intestinal, como en el caso de nuestra paciente, en el cual se objetivó una gran masa que se extendía hasta el Douglas y que comprimía el recto-sigma.
Nuestra actitud en Atención Primaria ante este tipo de paciente debe ser fundamentalmente la distinción entre un origen orgánico y funcional. Para ello, en primer lugar, debemos realizar primero una buena anamnesis, valorando hábitos dietéticos, actividad física, consumo previo y actual de fármacos, así como la existencia de enfermedades que se asocien a estreñimiento o cirugía abdominal previa y en segundo lugar, antecedentes familiares como poliposis colónica, neoplasias, etc. Continuaremos con la enfermedad actual, investigando sobre los síntomas que presenta, desde cuándo los padece y si están o no asociados al aparato digestivo o fuera de éste, tanto como trastornos del comportamiento alimentario.
Posteriormente haremos una exploración física con una buena valoración abdominal (para detectar masas, ruidos hidroaéreos, cicatrices de intervenciones quirúrgicas) y un tacto rectal (sensibilidad y tono del esfínter anal tanto basal como tras contracción); la presencia o no de heces, impactación fecal, mocos, pus, sangre, patología anal o perianal. Finalmente, las pruebas complementarias que la mayoría de las veces no son necesarias estarían indicadas ante la presencia de signos o síntomas de alarma, como el estreñimiento de reciente aparición, su asociación con síntomas constitucionales, la presencia de rectorragia y un estreñimiento de inicio en mayores de 40-50 años o en ausencia de respuesta al tratamiento pueden ser síntomas de un proceso orgánico importante como tumor o estenosis. La intensificación del estreñimiento crónico en nuestra paciente fue la clave que nos orientó al diagnóstico de causa orgánica. Ante esta clínica nos plantearíamos realizar una sigmoidoscopia, un enema opaco o una colonoscopia, especialmente en mayores de 40 años10, sin embargo, en esta paciente se llegó a la sospecha del diagnóstico a través de ecografía abdominal, sin colonoscopia previa debido a las quejas continuas por un aumento de su perímetro abdominal.
El diagnóstico de pseudomixoma realizado en el caso clínico requirió una actuación rápida que exigió la coordinación del médico de familia con el Servicio de Digestivo, Cirugía y Oncología. Otros diagnósticos a tener en cuenta serían (tabla 2): trastornos funcionales, fármacos, enfermedades digestivas y enfermedades sistémicas.
Correspondencia:
A. Caballero Carrasco
C/ Julio Cienfuegos Linares 10, 2.oA derecha.
06006 Badajoz. España.
Recibido el 26-04-05; aceptado para su publicación el 25-11-05.