INTRODUCCIÓN
La patología osteoarticular (principalmente la de evolución crónica) supone un muy frecuente motivo de consulta en nuestros centros de Atención Primaria, especialmente en pacientes de edad avanzada. Ante esta dolencia parece existir una tendencia por nuestra parte a "etiquetar" todos los casos como artrósicos, sin realizar prueba diagnóstica alguna.
Sin embargo, en algunos casos especialmente sintomáticos o de muy larga evolución, quizá convendría reevaluar al paciente y solicitar alguna prueba diagnóstica muy accesible como es la radiología simple para confirmar o realizar el diagnóstico diferencial de espondiloartrosis con otras patologías como la espondilitis anquilosante o la hiperostosis esquelética difusa idiopática, que describiremos seguidamente y cuya prevalencia aumenta con la edad. Probablemente, la actitud terapéutica a seguir apenas variará, al ser todas enfermedades de naturaleza benigna, pero el precisar este diagnóstico implicará un seguimiento de ese paciente que puede permitir al médico de familia una adecuada actuación o derivación ante la posible aparición de complicaciones, no tan esperables en el caso de patología degenerativa.
EXPOSICIÓN DE LOS CASOS
En el transcurso de un mes acudieron a consulta dos pacientes varones de 58 y 84 años de edad, respectivamente. En ambos casos su motivo de consulta era el de lumbalgia y ninguno presentaba antecedentes de interés en cuanto al cuadro actual. En el primer caso (caso A) el dolor era de larga evolución (meses), con períodos de reagudización importante como el que ocasionó la consulta, en relación con situaciones de mayor carga laboral. Localizaba el dolor a nivel dorsal bajo-lumbar alto y se acompañaba de discreta contractura muscular, así como de cierta rigidez al intentar flexionar la zona.
El segundo paciente (caso B), mayor en cuanto a edad, refería un cuadro más agudo, de localización algo más caudal (lumbar bajo) y en su exploración no se encontraron signos de interés. Ante la respuesta parcial de ambos al tratamiento pautado con analgésicos, antiinflamatorios y miorrelajantes, se decidió la solicitud de pruebas radiológicas.
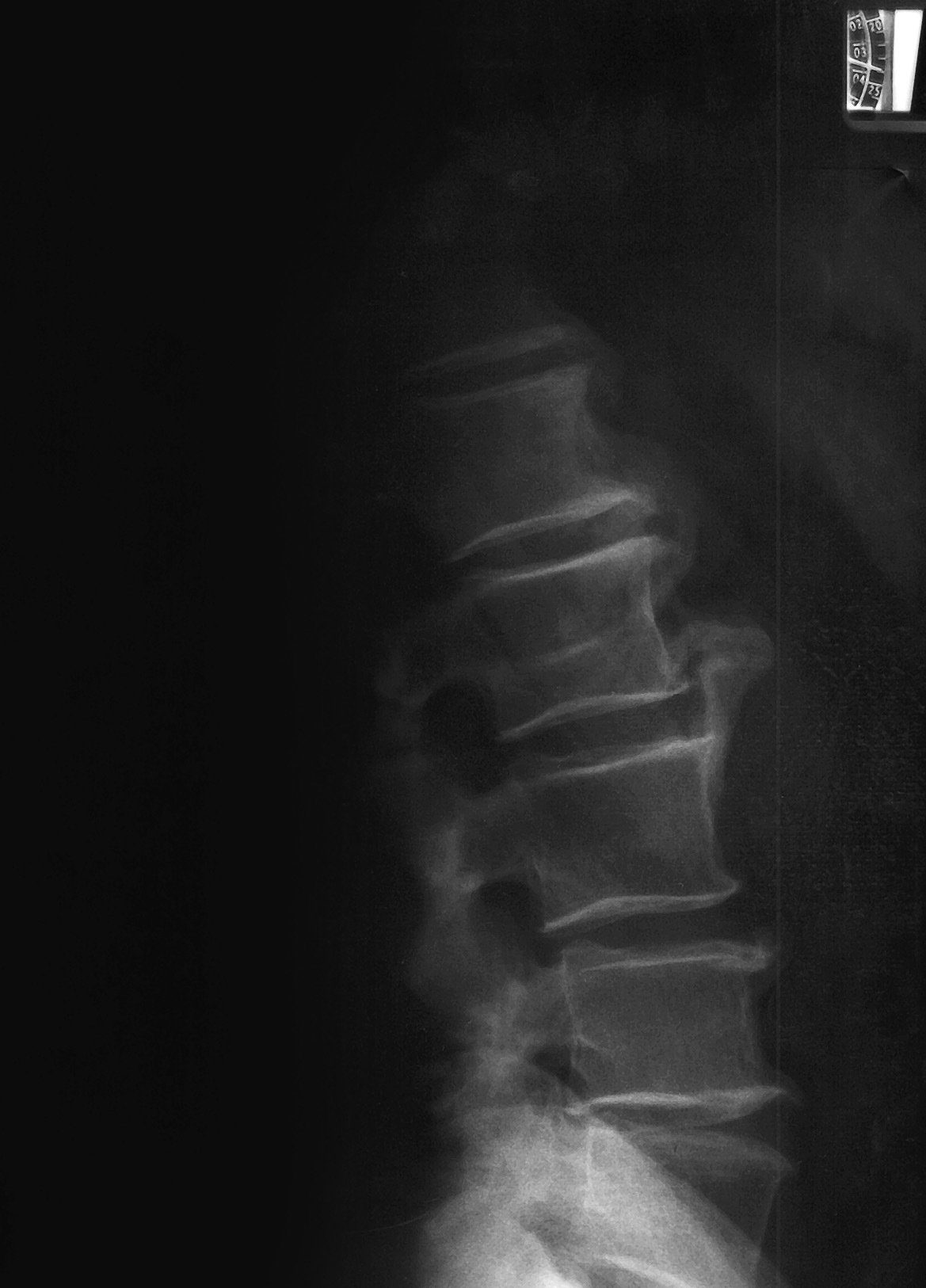
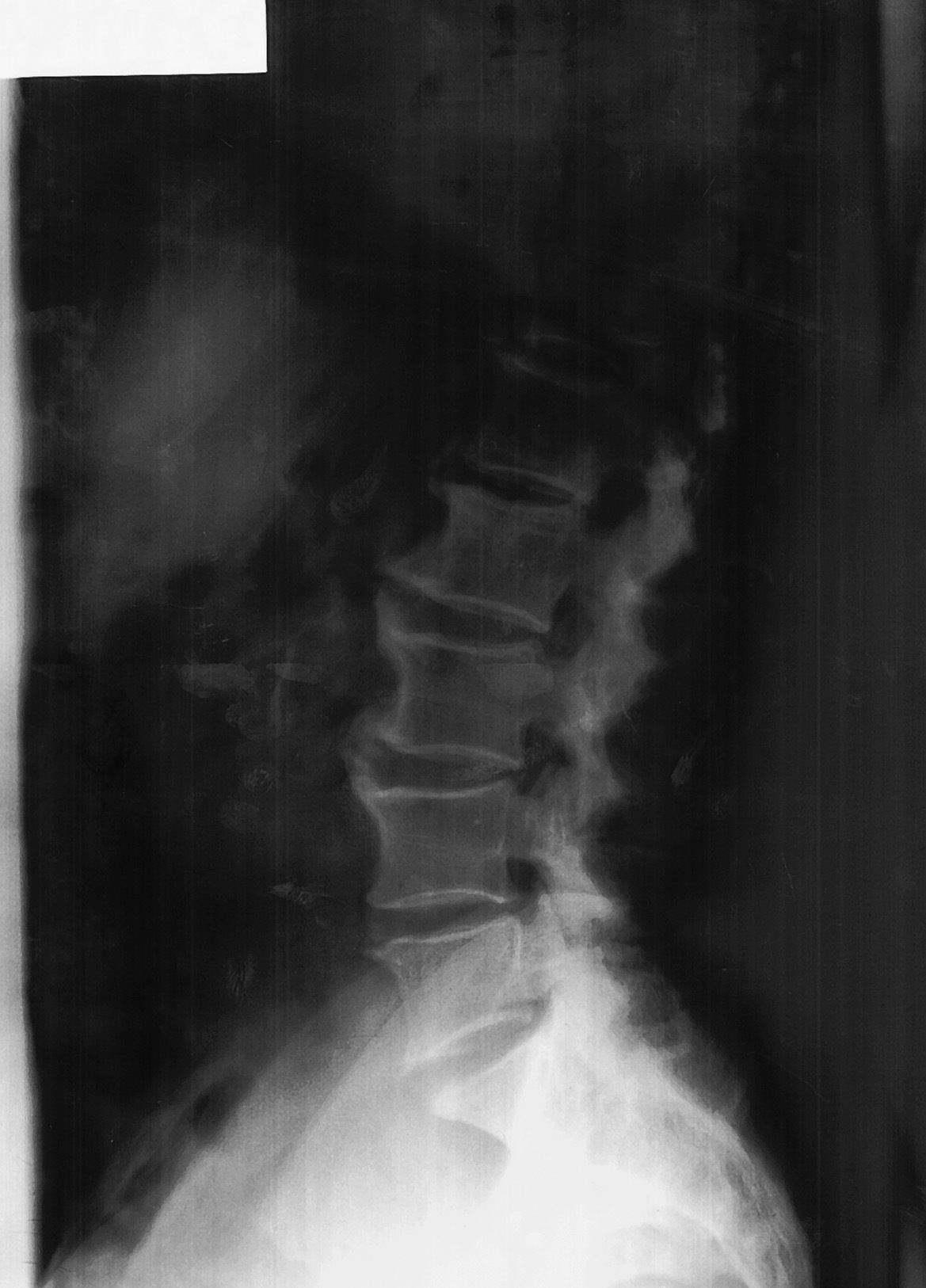
En la radiología lumbar del caso A (fig. 1) observamos osificación notable en el borde anterior de los cuerpos vertebrales desde D12 a L4, con osteofitos marcados, destacando por su tamaño el que parte del ángulo anterosuperior de L3 ("en llama de bujía"). Los espacios intervertebrales parecen conservados. En cuanto al caso B (fig. 2), en sus placas lumbares se aprecian, igualmente, calcificaciones y osificaciones prominentes entre los cuerpos vertebrales desde D12 a L5 (más acusados de L2 a L4). Los cuerpos vertebrales y los espacios entre éstos no muestran grandes alteraciones. En ambos casos se amplió el estudio radiológico, presentando normalidad a nivel de articulaciones sacroilíacas. En el caso A se apreció alteración similar, aunque mínima, a nivel medio de columna dorsal, con calcificaciones en cara anterior de cuerpos vertebrales y entre éstos.
Figura 1. Radiografía lateral de columna lumbar caso A. Osteofito en "llama de bujía" a la altura de L3.
Figura 2. Radiografía lateral de columna lumbar caso B. Osificaciones y calcificaciones prominentes, más acusadas de L2 a L4.
DISCUSIÓN
La hiperostosis esquelética difusa idiopática (diffuse idiophatic skeletal hyperostosis [DISH]) es una enfermedad caracterizada por una tendencia a la osificación de ligamentos, tendones, región perióstica y cápsulas articulares. La localización más frecuente y la más característica radiológicamente es la columna vertebral, aunque habremos de estar atentos a sus manifestaciones extraespinales. Predomina en varones (2:1), pudiendo encontrarse en el 12% de varones mayores de 70 años y en el 6% de mayores de 401. Se denomina también enfermedad de Forestier y Rotes Querol, al ser éstos quienes, en 1950, describieron la "hiperostosis anquilosante vertebral senil" (9 casos), presentándola como una entidad patológica diferenciada de la espondiloartrosis y la espondilitis anquilosante. En 1956, Forestier habló de las localizaciones periféricas, describiéndose después casos en menores de 50 años. En 1975, Resnick propone la denominación DISH y 3 criterios radiológicos para su diagnóstico2,3:
1) Presencia de calcificaciones ondulantes y osificaciones a lo largo de la parte anterolateral de, al menos 4 vértebras contiguas, con o sin excrecencias asociadas a nivel de las uniones intervertebrales.
2) Preservación, al menos relativa, de la altura del disco intervertebral en los elementos afectados y ausencia de cambios importantes de enfermedad discal degenerativa, incluyendo el fenómeno de vacío y la esclerosis marginal de los cuerpos vertebrales.
3) Ausencia de anquilosis ósea de las articulaciones apofisarias, así como la alteración de las sacroilíacas, bien por erosión, esclerosis o fusión intraarticular.
Suele tratarse de un hallazgo radiológico casual, aunque puede presentar patología, además de por la rigidez del segmento afectado, por fenómeno de compresión tanto a nivel medular (raro) como esofágico en caso de afectación cervical (más frecuente), pudiendo aparecer disfagia hasta en un 15-28% de casos. Hasta un 25-50% de los pacientes presentan diabetes o curva de glucemia patológica y en series de diabéticos aparecen hasta un 30% de hiperostosis. Este hecho podría explicarse por la constitución obesa y edad avanzada que suelen coexistir en estos pacientes2,3.
Correspondencia:
J.M. Pinar Manzanet.
Centro de Salud Canal de Panamá. Área 4.
C/ Mirabel, 1, 7.o A. 28044 Madrid. España.
Correo electrónico: juanmapinar@inicia.es
Recibido el 31-08-05; aceptado para su publicación el 31-01-06.