El objetivo del estudio es medir los resultados de un programa de recambio de sondas de gastrostomías en domicilio, realizado por atención primaria.
Material y métodosEstudio descriptivo retrospectivo. Incluyó a todos los pacientes (n=44) del Sector III de Zaragoza portadores de gastrostomía endoscópica percutánea (GEP) a los que se les realizó el recambio de la misma en su domicilio, por el equipo de soporte de atención domiciliaria (ESAD), desde septiembre de 2008 hasta diciembre de 2010.
Se recogieron datos sociodemográficos, número de recambios de GEP que se realizaron a cada paciente, si existió alguna incidencia en cada uno de los recambios, tanto en el servicio de endoscopias digestivas como en el domicilio y el tiempo que transcurrió hasta el siguiente recambio.
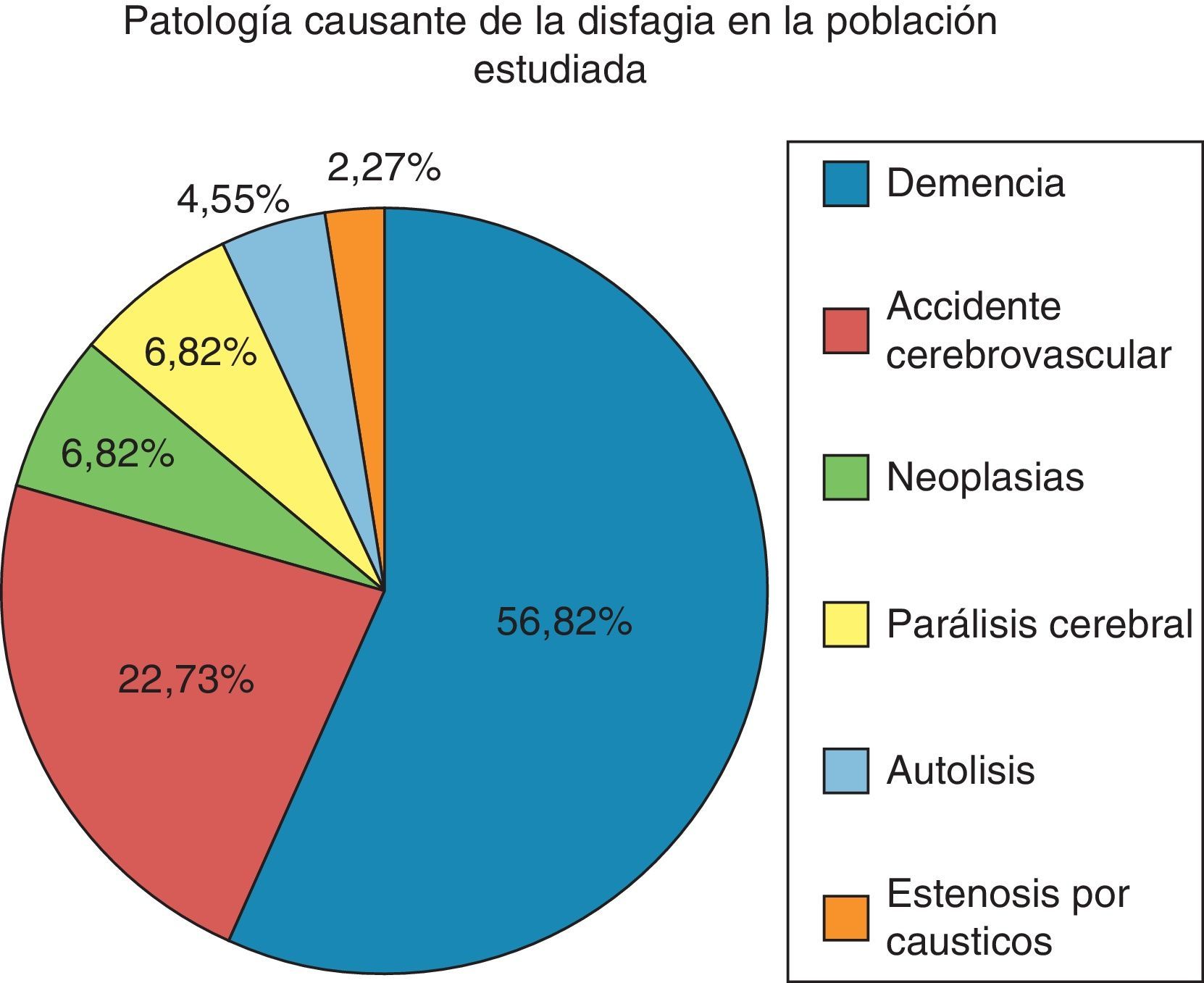
ResultadosLa edad media de los pacientes fue de 74,02 años; el 65% residían en zona rural. La causa principal de disfagia fueron las demencias (56,82%). El ESAD realizó 136 cambios de GEP (media de 3,09; DE: 2,37). Surgieron 17 complicaciones leves, resolviéndose en el domicilio del paciente, y una complicación grave, una peritonitis, que se solucionó en el hospital. Se realizaron 138 viajes (53,62% en medio rural). A cada paciente se le evitó viajar una media de 43,13 km en total, en medio rural 75,24.
ConclusionesEl cambio de GEP es un método sencillo que puede realizarse en domicilio, con un riesgo de complicación bajo si precede una eficaz selección del paciente. Esto conlleva un aumento del bienestar de los pacientes y familiares y una reducción de gasto sanitario.
The objective of the study is to assess the outcome of a Primary Care programme of replacing the Percutaneous Endoscopy Gastrostomy at home.
Material and methodsA retrospective descriptive study was conducted on all patients (n=44), of Zaragoza Health Sector III, carriers of a percutaneous endoscopy gastrostomy (PEG), who had a replacement at home by the Home Care Service (HCS), during the period from September 2008 to December 2010.
Socio-demographic data, the number of PEG replacements performed on each patient, any incidents occurring with each replacement either by the Endoscopy Department or the HCS, as well as the time elapsed until the next replacement, were all recorded.
ResultsThe mean age of the patients was 74.02 years, and up to a 65% lived in rural areas. The main causes of dysphagia were dementia (56.82%). A total of 136 PEG replacements were performed by the HCS (mean 3.09, SD: 2.37). There were 18 cases in which complications arose. Of these, 17 were minor complications and resolved in the patients’ homes. The only major complication, a peritonitis, was resolved in the hospital. The HCS made 138 trips (53.62% of them in rural areas). Each patient avoided travelling a total mean of 43.13km, and 75.24km in rural areas.
ConclusionsThe replacement of PEG is a simple method that can be performed at home with a low risk of complications, provided there is an effective selection of patients. This leads to increased patient and family comfort, and reduces health care costs without detriment of performance.
La disfagia permanente es un síntoma frecuente en pacientes en situación paliativa. Cuando aparece, independientemente del proceso causante, se hace necesaria la búsqueda de una vía alternativa a la oral para asegurar una correcta nutrición e hidratación1,2.
La indicación de la colocación de la gastrostomía endoscópica percutánea (GEP) es la disfagia de cualquier origen, en pacientes en los que el aparato digestivo continúa manteniendo su funcionalidad, y en los que la necesidad de una vía alternativa de nutrición sea superior a un mes y la esperanza de vida mayor a 2 meses3,4. Además de asegurar una correcta hidratación y nutrición, permite la administración de fármacos1, evitando así vías de administración más invasivas como la parenteral.
En los años 1980, Gauderer et al.5 introdujeron la utilización de la GEP como vía alternativa al resto de técnicas de nutrición artificial. En la actualidad sustituye, en la mayoría de los casos, a las sondas nasogástricas que presentan múltiples inconvenientes6, entre los que destacan: mala aceptación psicológica de paciente y cuidador, extracción por el propio paciente o de forma accidental y numerosas complicaciones como aspiración, esofagitis, decúbito u obstrucción del dispositivo7–9.
La colocación de la GEP en nuestro medio se realiza intrahospitalariamente mediante control endoscópico. El primer recambio de la sonda se realiza de forma hospitalaria a los 6 meses, colocándose entonces una sonda de gastrostomía con globo. La técnica de recambio de estas últimas sondas es sencilla y puede ser realizada tanto en domicilio como en las consultas de atención primaria10.
El objetivo de este estudio fue evaluar los beneficios y posibles complicaciones de realizar los recambios de GEP en el domicilio del paciente, en un área de salud de componente urbano y rural.
Material y métodosSe trata de un estudio descriptivo retrospectivo de los pacientes portadores de GEP atendidos por el Equipo de Soporte de Atención Domiciliaria (ESAD) del Sector III de Zaragoza.
El Sector III de salud abarca una población total de 305.662 habitantes, siendo casi una quinta parte personas mayores de 65 años y más de la mitad de la población (52,8%) reside en medio rural11.
En el verano de 2008 se inició de forma conjunta con el Servicio de Endoscopias Digestivas del Hospital Clínico Universitario Lozano Blesa (HCU) un proyecto de mejora de calidad en el recambio de GEP, en el cual se instruyó a los profesionales del ESAD del Sector III en la técnica del recambio de sonda de gastrostomía para poder realizarla en el domicilio de aquellos pacientes susceptibles. Los únicos criterios de exclusión fueron: pacientes en los que hubiese riesgo de sangrado abundante, tumor gástrico o en aquellos casos en que el paciente y/o su familia así lo decidiesen. En el momento del inicio del proyecto los recambios se realizaban cada 6 meses y posteriormente fueron las características clínicas individuales de los pacientes incluidos en el programa las que marcaron la cronología del recambio.
En dicho proyecto se acordó que el ESAD no asumiría las urgencias, ni las complicaciones que ocurriesen en el recambio de la sonda en el domicilio del paciente; en ambos casos el paciente sería derivado al HCU para ser evaluado por el servicio de endoscopias.
La población en estudio fue la totalidad de los pacientes atendidos por el equipo de soporte incluidos en el programa de sondas de gastrostomías desde que se inició esta actividad en septiembre de 2008 hasta diciembre de 2010.
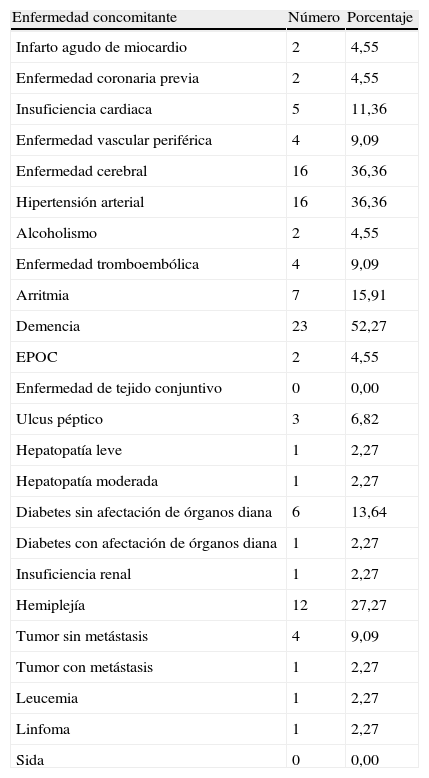
Se recogieron antecedentes médicos, variables sociodemográficas como edad y sexo, y la causa de la disfagia. Así mismo, se recogió el servicio donde tuvo lugar la implantación de la GEP y si los recambios posteriores fueron realizados por el servicio de digestivo ó por el equipo del ESAD, y en qué casos se seguiría haciendo cargo el equipo de atención primaria (EAP) de los recambios de sonda. De la misma forma se obtuvieron los datos necesarios para calcular el índice de comorbilidad de Charlson, que predice la mortalidad a un año para un paciente en función de unas condiciones comórbidas determinadas (recogidas en la tabla 1). A cada condición se le asigna una puntuación (1, 2, 3 o 6), dependiendo del riesgo de fallecer asociado a dicha condición. Después se suman las puntuaciones y se da una puntuación total que predice la mortalidad.
Enfermedades presentes con las que se calcula el índice de Charlson
| Enfermedad concomitante | Número | Porcentaje |
| Infarto agudo de miocardio | 2 | 4,55 |
| Enfermedad coronaria previa | 2 | 4,55 |
| Insuficiencia cardiaca | 5 | 11,36 |
| Enfermedad vascular periférica | 4 | 9,09 |
| Enfermedad cerebral | 16 | 36,36 |
| Hipertensión arterial | 16 | 36,36 |
| Alcoholismo | 2 | 4,55 |
| Enfermedad tromboembólica | 4 | 9,09 |
| Arritmia | 7 | 15,91 |
| Demencia | 23 | 52,27 |
| EPOC | 2 | 4,55 |
| Enfermedad de tejido conjuntivo | 0 | 0,00 |
| Ulcus péptico | 3 | 6,82 |
| Hepatopatía leve | 1 | 2,27 |
| Hepatopatía moderada | 1 | 2,27 |
| Diabetes sin afectación de órganos diana | 6 | 13,64 |
| Diabetes con afectación de órganos diana | 1 | 2,27 |
| Insuficiencia renal | 1 | 2,27 |
| Hemiplejía | 12 | 27,27 |
| Tumor sin metástasis | 4 | 9,09 |
| Tumor con metástasis | 1 | 2,27 |
| Leucemia | 1 | 2,27 |
| Linfoma | 1 | 2,27 |
| Sida | 0 | 0,00 |
Mediante el programa STATA 9SE se realizó un análisis estadístico descriptivo básico para variables cualitativas (proporciones) y cuantitativas (medias, desviaciones estándar y percentiles).
Toda la información recogida es tratada como confidencial y será transmitida y custodiada siguiendo las normas habituales (Ley Orgánica 15/1999, de 13 de diciembre de Protección de datos de carácter personal).
ResultadosSe atendió a un total de 44 pacientes, con una media de edad de 74,02 años (desviación estándar 14,52) y con un rango de edad de 24-96 años. De ellos, el 43,18% (n=19) eran varones y el 56,82% (n=25) mujeres. El 65% residían en zona rural, el resto en la ciudad de Zaragoza.
Un 34,09% (n=15) de los pacientes fallecieron durante el período del estudio. Se calculó el índice de Charlson obteniendo los siguientes resultados: 0 a 1 puntos el 29,55% (n = 13) de los pacientes, 2 puntos, el 18,18% (n = 8 pacientes), y el 52,27% (n=23) obtuvieron una puntuación mayor o igual a 3 puntos. La afección con la que se calcula dicho índice se muestra en la tabla 1; como enfermedades más prevalentes caben destacar demencia, enfermedad cerebral, hemiplejía e HTA.
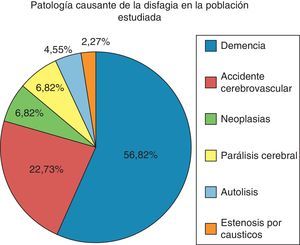
Los diagnósticos principales que motivaron la indicación de GEP en nuestros pacientes se observan en la figura 1, siendo mayoritariamente las demencias. La totalidad de las sondas de gastrostomías fueron implantadas por el servicio de digestivo.
La estancia media hospitalaria tras la inserción de la sonda fue de 5,18 días (DE=7,93; rango=0-36). No obstante, es importante reseñar que más del 50% de los pacientes estuvieron ingresados 3 días o menos una vez colocada.
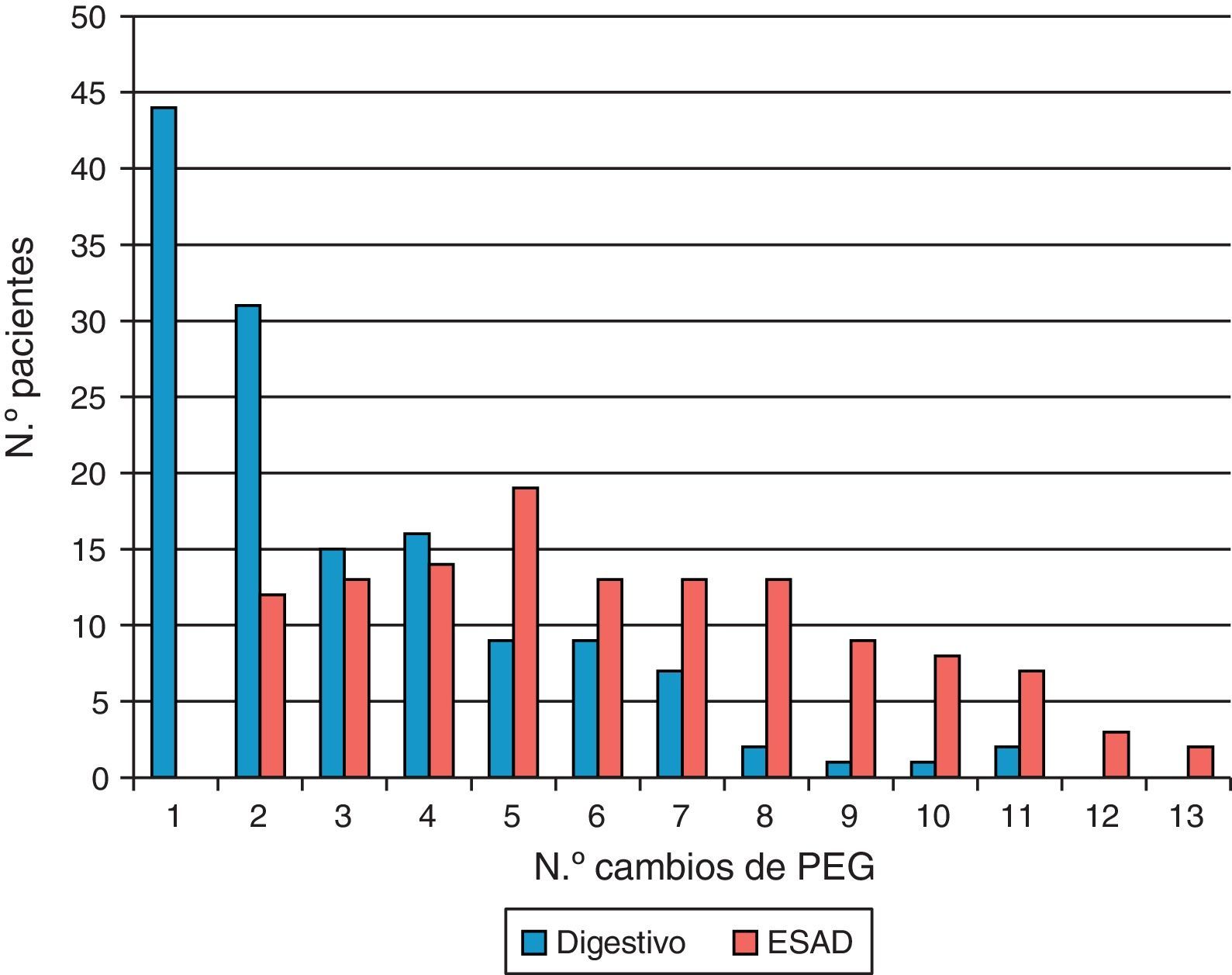
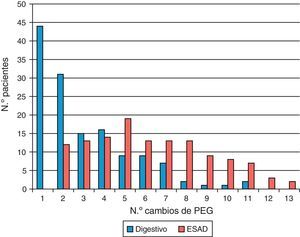
El número total de recambios realizados en los pacientes que formaron parte del programa fue de 273 (fig. 2). La media de recambios por paciente fue de 6,20 (DE=3,43). Al principio del programa (cambio 1), los cambios eran asumidos en la totalidad por el servicio de endoscopias digestivas, sin embargo a medida que se consolidó la implantación del programa los recambios pasaron a realizarse mayoritariamente por el ESAD, derivándose únicamente al hospital aquellos casos que a priori pudiesen esperar la aparición de complicaciones. Así, por ejemplo, de las 30 personas que precisaron de la realización de un cuarto recambio, el 53% (n=15) fueron hechos por digestivo y el 47% (n=14) fueron hechos por el ESAD. La tendencia es que a medida que un paciente requiere un mayor número de recambios estos sean asumidos o realizados salvo complicación en su domicilio.
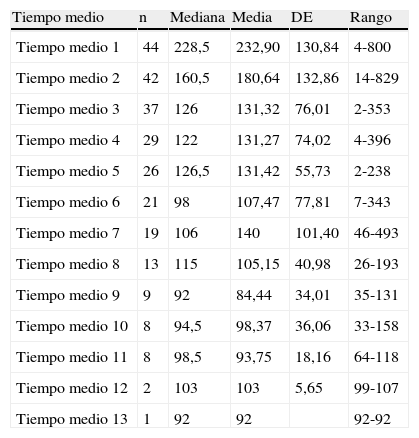
Los días que pasaron entre recambios de sondas fue una media de 153, 82 días (DE=58,08; rango=39,92-318). En la tabla 2 se muestra cómo a partir del tercer recambio se ha ido disminuyendo el tiempo de recambio entre sonda y sonda.
Tiempo medio entre recambio y recambio de gastrostomía endoscópica percutánea
| Tiempo medio | n | Mediana | Media | DE | Rango |
| Tiempo medio 1 | 44 | 228,5 | 232,90 | 130,84 | 4-800 |
| Tiempo medio 2 | 42 | 160,5 | 180,64 | 132,86 | 14-829 |
| Tiempo medio 3 | 37 | 126 | 131,32 | 76,01 | 2-353 |
| Tiempo medio 4 | 29 | 122 | 131,27 | 74,02 | 4-396 |
| Tiempo medio 5 | 26 | 126,5 | 131,42 | 55,73 | 2-238 |
| Tiempo medio 6 | 21 | 98 | 107,47 | 77,81 | 7-343 |
| Tiempo medio 7 | 19 | 106 | 140 | 101,40 | 46-493 |
| Tiempo medio 8 | 13 | 115 | 105,15 | 40,98 | 26-193 |
| Tiempo medio 9 | 9 | 92 | 84,44 | 34,01 | 35-131 |
| Tiempo medio 10 | 8 | 94,5 | 98,37 | 36,06 | 33-158 |
| Tiempo medio 11 | 8 | 98,5 | 93,75 | 18,16 | 64-118 |
| Tiempo medio 12 | 2 | 103 | 103 | 5,65 | 99-107 |
| Tiempo medio 13 | 1 | 92 | 92 | 92-92 |
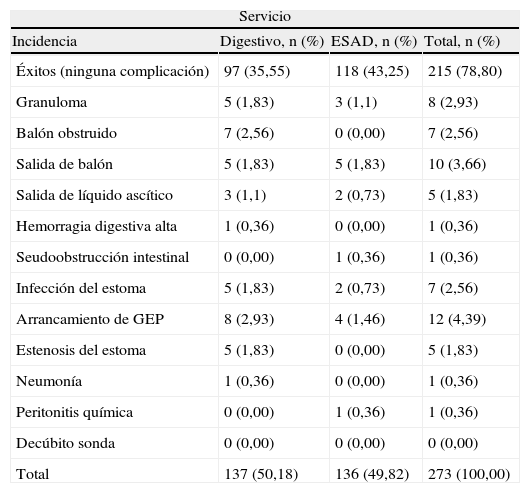
Las complicaciones que surgieron con el recambio de la sonda fueron un total de 58 (media total por paciente=1,31; DE=1,71), existiendo un total de 40 complicaciones en los recambios realizados por el servicio de digestivo (media 2, DE 1,41) y de 18 por el servicio del ESAD (media 1,28, DE=0,61). Las complicaciones más frecuentes, aunque fueron escasas, cómo muestra la tabla 3, fueron: arrancamiento de la PEG (4,39%), salida del balón de la sonda de gastrostomía (3,66%), granuloma (2,93%), balón obstruido (2,56%) e infección del estoma (2,56%). Complicaciones más graves, que pudiesen poner en peligro la vida del paciente, como seudobstrucción intestinal, peritonitis química o hemorragia digestiva alta, ocurrieron cada una de ellas solo en una ocasión, suponiendo cada una de ellas un 0,36% del total de las complicaciones.
Complicaciones en el recambio de la gastrostomía endoscópica percutánea
| Servicio | |||
| Incidencia | Digestivo, n (%) | ESAD, n (%) | Total, n (%) |
| Éxitos (ninguna complicación) | 97 (35,55) | 118 (43,25) | 215 (78,80) |
| Granuloma | 5 (1,83) | 3 (1,1) | 8 (2,93) |
| Balón obstruido | 7 (2,56) | 0 (0,00) | 7 (2,56) |
| Salida de balón | 5 (1,83) | 5 (1,83) | 10 (3,66) |
| Salida de líquido ascítico | 3 (1,1) | 2 (0,73) | 5 (1,83) |
| Hemorragia digestiva alta | 1 (0,36) | 0 (0,00) | 1 (0,36) |
| Seudoobstrucción intestinal | 0 (0,00) | 1 (0,36) | 1 (0,36) |
| Infección del estoma | 5 (1,83) | 2 (0,73) | 7 (2,56) |
| Arrancamiento de GEP | 8 (2,93) | 4 (1,46) | 12 (4,39) |
| Estenosis del estoma | 5 (1,83) | 0 (0,00) | 5 (1,83) |
| Neumonía | 1 (0,36) | 0 (0,00) | 1 (0,36) |
| Peritonitis química | 0 (0,00) | 1 (0,36) | 1 (0,36) |
| Decúbito sonda | 0 (0,00) | 0 (0,00) | 0 (0,00) |
| Total | 137 (50,18) | 136 (49,82) | 273 (100,00) |
En el momento en el que se terminó el estudio solo se le había retirado la sonda a un paciente (2,27%), permaneciendo el 97,73% (n=43) restante con la sonda de gastrostomía. La media de días que portaron los pacientes la sonda de gastrostomía, período de tiempo considerado desde su introducción hasta su retirada, finalización del estudio y/o fallecimiento del paciente, fue de 929,5 días (DE=458,28 días; rango=172-2.291).
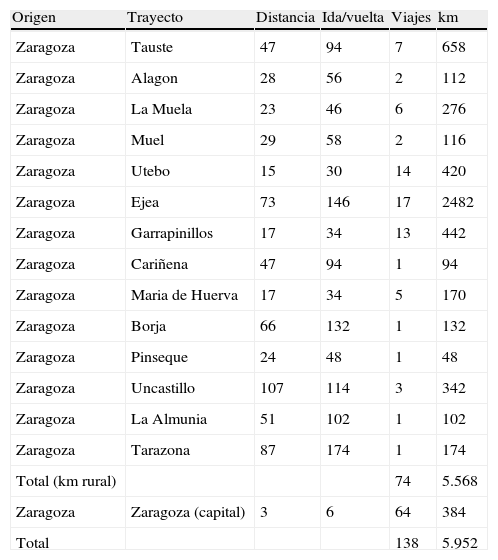
Las visitas domiciliarias realizadas por el ESAD fueron 138, de las cuáles el 53,62% se produjeron en medio rural. En total se realizaron 5952Km, el 93,54% en medio rural, y a cada paciente se le evitó viajar una media de 43,13km en total (solo en el medio rural esta cifra es de 75,24km) (tabla 4).
Distancia desde Zaragoza capital a zonas rurales (en km)
| Origen | Trayecto | Distancia | Ida/vuelta | Viajes | km |
| Zaragoza | Tauste | 47 | 94 | 7 | 658 |
| Zaragoza | Alagon | 28 | 56 | 2 | 112 |
| Zaragoza | La Muela | 23 | 46 | 6 | 276 |
| Zaragoza | Muel | 29 | 58 | 2 | 116 |
| Zaragoza | Utebo | 15 | 30 | 14 | 420 |
| Zaragoza | Ejea | 73 | 146 | 17 | 2482 |
| Zaragoza | Garrapinillos | 17 | 34 | 13 | 442 |
| Zaragoza | Cariñena | 47 | 94 | 1 | 94 |
| Zaragoza | Maria de Huerva | 17 | 34 | 5 | 170 |
| Zaragoza | Borja | 66 | 132 | 1 | 132 |
| Zaragoza | Pinseque | 24 | 48 | 1 | 48 |
| Zaragoza | Uncastillo | 107 | 114 | 3 | 342 |
| Zaragoza | La Almunia | 51 | 102 | 1 | 102 |
| Zaragoza | Tarazona | 87 | 174 | 1 | 174 |
| Total (km rural) | 74 | 5.568 | |||
| Zaragoza | Zaragoza (capital) | 3 | 6 | 64 | 384 |
| Total | 138 | 5.952 |
Actualmente los equipos de atención primaria están asumiendo un 22,72% de los pacientes, tras ofrecerles un programa de formación de recambio de gastrostomías.
DiscusiónResulta difícil la comparabilidad de nuestros resultados con otros trabajos realizados en pacientes portadores de gastrostomías, ya que son pocos los estudios fundamentados en el recambio de la sonda12, y son prácticamente inexistentes los estudios que aportan datos a este respecto enfocados desde el ámbito de la atención extrahospitalaria.
Por otro lado, la mayoría de las series publicadas aportan datos de pacientes cuyas enfermedades que conducen a la puesta de sonda son tan diferentes como una demencia1,9 o una neoplasia6, lo cual motiva que el número de comorbilidades o la propia edad media de los pacientes incluidos en los mismos estén sujetos a una amplia variabilidad de resultados. En los pocos estudios encontrados sobre cuidados de la gastrostomía desde primaria, en ninguno de ellos el objetivo central fue el estudio de la realización de recambio de sonda en medio extrahospitalario.
Este estudio pone de manifiesto que el recambio de la GEP es una técnica que se puede realizar en el ámbito de atención primaria. Si observamos como resultado final en salud la mortalidad observada en los pacientes incluidos en el estudio, se observa cómo nuestros resultados son comparables (34%) a los obtenidos por Blomberg et al.13, cuyos fallecimientos a los 6 meses de seguimiento eran del 37%, siendo una mortalidad aceptable teniendo en cuenta la edad media de los pacientes incluidos (74 años) similar a las series de casos de otros estudios1,14, y ligeramente superior a las series presentadas por Blomberg13, así como el hecho de que más del 50% de los pacientes tienen un índice de Charlson que indica una alta comorbilidad y un factor predictor de mortalidad tardía15,16.
Por otra parte, cabría destacar como resultados intermedios en salud que las complicaciones detectadas a lo largo de año y medio de seguimiento de todos los pacientes con gastrostomías han sido pocas (58). En el 78,80% de los recambios realizados no se ha producido ninguna complicación.
Centrándonos en los recambios efectuados por el ESAD en el domicilio del paciente, es importante remarcar que solo en un 13% existió algún tipo de complicación, siendo cifras similares a las obtenidas en el medio hospitalario.
Las complicaciones más frecuentes detectadas fueron los arrancamientos (en 12 ocasiones de todos los recambios realizados), la salida de balón (10 ocasiones) y la aparición de granuloma (8 ocasiones). El balón obstruido y las infecciones del estoma se han observado únicamente en 7 de todos los recambios realizados.
Dichas complicaciones menores también son las más frecuentes en otros estudios que se han realizado en el ámbito hospitalario6,9,12 y que pueden ser debidas, más que al propio recambio de la GEP, al hecho de portar la sonda durante demasiado tiempo1 y/o al incorrecto cuidado de la misma. En cuanto a este tipo de complicaciones, no existe unanimidad de presentación, hablando en algunos trabajos publicados de una frecuencia en torno al 17%8,17 y en otros puede llegar hasta un 50%13 de las personas con sonda.
Respecto a la gravedad de las complicaciones encontradas en el conjunto de recambios del ESAD, solo una ha sido considerada como grave (peritonitis), aconteciendo en una paciente de avanzada edad con demencia tras más de 3 años de ser portadora de sonda, y siendo su resolución con curación a pesar de requerir ingreso hospitalario, cifra que siendo comparada con los estudios en el ámbito hospitalario es similar, ya que las diferentes series hablan de una frecuencia de complicaciones graves que oscila entre el 2 y el 7%12,17.
El recambio de sonda a domicilio en nuestro medio se ha realizado en un plazo de tiempo razonable, siendo la media de días entre un recambio y otro de 153, 82 días, las recomendaciones de buena praxis recogen que se debe realizar en un plazo máximo de 180 días6–8,10,18, incluso afirman que si la sonda está muy bien cuidada este recambio podría prolongarse entre 365-547 días (12-18 meses)18.
Las estancias medias en las que se procede a la colocación de una GEP están en torno a los 5 días de hospitalización, estando más del 50% ingresados menos de 3 días. En nuestro medio, los recambios realizados en el hospital, de forma programada, no precisan de ingreso, pero sí de traslado al hospital mediante transporte secundario, espera en el servicio de endoscopias digestivas hasta la realización de la misma y retorno al domicilio del paciente. En caso de que el recambio sea por una urgencia o complicación el paciente acude a urgencias del hospital y se ingresa en la unidad de corta estancia hasta la realización del recambio al día siguiente (ya que el endoscopista permanece de guardia localizada y no presencial).
Los recambios realizados en el domicilio del paciente disminuyen los desplazamientos de pacientes especialmente frágiles. Dichos desplazamientos conllevan unos altos costes tanto indirectos, asumidos por familiares y el propio sistema sanitario, como directos, de transporte sanitario y hospitalización. Así, la media de kilómetros evitados a cada paciente ha sido de 43, ascendiendo a 75 km en los pacientes que provienen del medio rural.
Evitar el traslado de estos pacientes y disminuir las horas de ayuno supone no solo un ahorro económico, sino también un aumento de su bienestar. Esta mayor comodidad se pone de manifiesto mediante feedback recibido por los profesionales del ESAD, telefónica y, presencialmente, de pacientes y familiares en sucesivas visitas.
ConclusionesCon este estudio se objetiva que la frecuencia de las complicaciones en los recambios de GEP en domicilio es similar a las que ocurren cuando se realiza esta técnica a nivel hospitalario, tanto en nuestro medio como en la literatura científica.
El recambio en el propio domicilio también supone un aumento de la comodidad del paciente, evitándole desplazamientos al hospital, lo que le suele generar un aumento de ansiedad basal. Además, se reduce considerablemente el tiempo de ayuno cuando la asistencia se realiza en el domicilio.
Finalmente, es importante resaltar que estas ventajas para el paciente también son beneficiosas para los familiares cuidadores o acompañantes y para el propio sistema sanitario, al suponer un importante ahorro en costes.
Como líneas de actuación a seguir consideramos interesante continuar con el seguimiento de recambios domiciliarios de sondas a pacientes incluidos en el programa del ESAD, así como fomentar la formación de profesionales de los equipos de atención primaria del centro de salud de referencia de cada paciente, siempre en coordinación con atención especializada, valorando los resultados en posteriores estudios.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.