Al igual que los demás signos vitales, la presión arterial es una manifestación del estado de salud. Cualquier alteración de los signos vitales indica anormalidad. La falta de identificación de la hipertensión arterial (HTA) puede permitir la evolución de múltiples alteraciones sistémicas en los denominados órganos diana, como corazón, cerebro, riñón y retina y aumentar la morbimortalidad de los pacientes hipertensos. La HTA es fácilmente identificable, y tratable en estadios iniciales, aunque a menudo es clínicamente silente en esta fase, de tal manera que es el personal sanitario (médico de familia, enfermera), el responsable de diagnosticarla a tiempo y reducir los numerosos efectos secundarios que implica la falta de detección temprana y la repercusión desde el punto de vista, médico, socioeconómico y psicológico que tiene subestimarla.
Blood pressure, as with other vital signs, is an expression of health status. Any change in those vital signs indicates an abnormality. The lack of identification of high blood pressure can lead to many systemic changes progressing to the so called “end-organs”, such as heart, brain, kidney and retina, and also increase morbidity and mortality in hypertensive patients. High blood pressure can be easily identified and treated at primary level although is very often silent in this phase. Due to this fact, medical staff (medical practitioners and nurses) are responsible for a rapid diagnosis in order to reduce the numerous secondary effects may take place without an early detection. There are also repercussions from a sociological, economical, medical and psychological point of view if this diagnosis is not seriously taken into account.
Varón de 20 años, con antecedentes personales de amigdalectomía en la infancia, fumador de un paquete de cigarrillos al día, consumidor ocasional de marihuana, bebedor moderado de fin de semana. Sin historia de cólicos nefríticos, hematuria, edemas, ni molestias digestivas. Antecedentes familiares: madre hipertensa y diabética, padre hipertenso.
Desde hace un mes se encuentra cansado y con menos apetito. Generalmente tras el fin de semana, presenta vómitos y cefalea, motivo por el que acude a la consulta de atención primaria.
Presión arterial 170/110mm Hg (promedio de 2 determinaciones). Temperatura 36°C. Peso 76kg, talla 167cm. Buen estado general. Coloración normal de piel y mucosas. Cabeza y cuello normales. Sin ingurgitación yugular. Tonos cardiacos rítmicos a 76 lat./min, sin soplos. Auscultación pulmonar normal. Abdomen blando, depresible, no se palpa hígado ni bazo, ni se auscultan soplos renales. Puñopercusión renal negativa. Ausencia de edemas. Pulsos normales. En este momento se le solicita una analítica, practicándole un extracción sanguínea para realizar de forma urgente hemograma y bioquímica así como analítica de orina con bioquímica y sedimento.
Por presentar cefalea se inicia tratamiento con enalapril 20mg/día, amlodipino 10mg/día y paracetamol 650mg (cada 6h si persiste la cefalea).
A los 2 días se vuelve a ver en consulta, tiene una presión arterial de 140/85mm Hg. Y el resultado de analíticas solicitadas es el siguiente:
Se relizaron los exámenes complementarios siguientes: hemograma: hemoglobina 14,1g/dl, hematocrito 40,9%, con fórmula normal. Plaquetas 245.000 U; VSG 17mm. Bioquímica: glucosa 91mg/dl, urea 102mg/dl, creatinina 5,90mg/dl, proteínas totales 6,3g/dl, sodio 142 mEq/l, potasio 6,1 mEq/l, calcio 9,4mg/dl. Orina: densidad 1.015 miliosmoles/l, pH 6, proteínas 500mg/dl, sedimento 5-8 hematíes/c, cilindros granulosos y eritrocitarios aislados.
Con estos datos se deriva al centro hospitalario para completar estudio de insuficiencia renal con hipertensión arterial secundaria.
El resultado de los estudios practicados en el hospital fue el siguiente:
- •
Hemograma: normal.
- •
IgA 110, IgG 458, IgM 166, C3 118, C4 41mg/l.
- •
ANA negativo, Anticuerpos antimitocondriales negativo, antimúsculo liso negativos.
- •
Ag HBs negativo, Ac HVC, VIH negativo, pH 7,27, HCO3 24, EB-2,9 mEq/l.
- •
Perfil bioquímico: glucemia 89mg/dl, urea 150mg/dl, creatinina sérica 6.6mg/dl, ácido úrico 9.5mg/dl, potasio 5.5 meq/l, fósforo 5.2mg/dl, calcio 9.3mg/dl. Proteínas totales, albúmina, transaminasas y fosfatasas alcalinas normales.
- •
Paratormona: 103 pg/ml.
- •
Orina: proteinuria 1g/l. Hematuria. Cilindros granulosos y eritrocitarios aislados.
- •
Función renal estimada: MDRD 12ml/min. COCKROFT 20,2ml/min.
- •
Ecografía y tomografía computarizada (TC) abdominal: riñón único derecho disminuido de tamaño con cortical hiperecogénica. Ausencia de riñón izquierdo y vesículas seminales izquierdas.
- •
No se realizó biopsia renal por tratarse de un riñón único.
Por exclusión de otras etiologías (infecciosa, obstructiva, medicamentosa, nefropatía por IgA, lupus, etc.), se diagnostica de insuficiencia renal crónica estadio 4-5, en relación con glomerulonefritis focal y segmentaria primaria en riñón único. Hipertensión arterial secundaria.
Se instaura el siguiente tratamiento: dieta pobre en proteínas sin sal; furosemida 40mg/día, enalapril 20mg/día, amlodipino 10mg/día, omeprazol 20mg/día, sevelamer 800mg/2 comprimidos en almuerzo y cena.
El paciente se mantiene asintomático con presión arterial controlada. Recibe diálisis y posterior trasplante renal.
DiscusiónCon los datos clínicos y las exploraciones complementarias se llega al diagnóstico de HTA secundaria a afectación parenquimatosa renal.
Para el diagnóstico de HTA se requiere realizar correctamente la medición de la presión arterial. La toma correcta se practica con el sujeto en reposo físico y mental y se deben realizar como mínimo 2 mediciones separadas al menos un minuto, debiendo repetir una tercera si se detecta una diferencia de presión arterial entre ambas mayor de 5mm Hg1.
La HTA según su etiología puede clasificarse en esencial o primaria y secundaria. La primaria, con mucho la más frecuente, pues representa de un 90 a un 95% de todos los casos de HTA, es de causa desconocida.
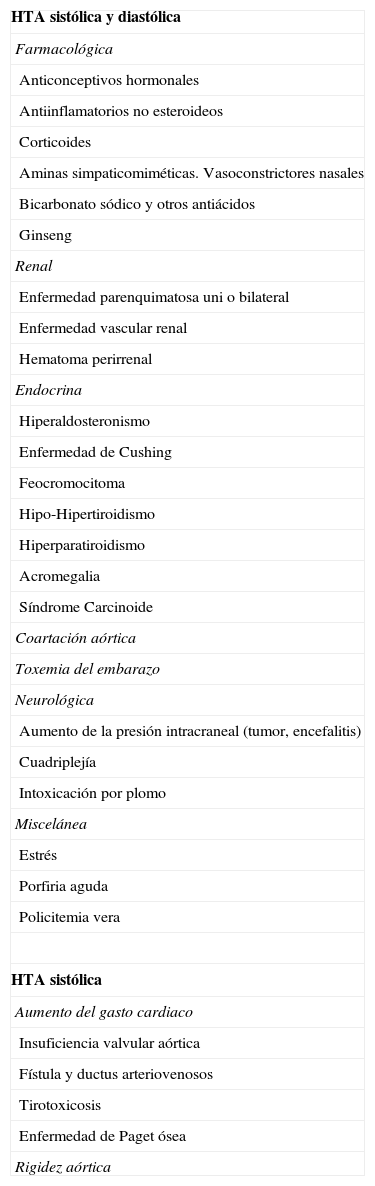
La HTA secundaria es debida a un factor etiológico conocido (tabla 1). En atención primaria la causa más frecuente de HTA secundaria es la ingesta de anticonceptivos hormonales, seguida de la HTA producida por alteración renal2.
Clasificación etiológica de la hipertensión arterial secundaria
| HTA sistólica y diastólica |
| Farmacológica |
| Anticonceptivos hormonales |
| Antiinflamatorios no esteroideos |
| Corticoides |
| Aminas simpaticomiméticas. Vasoconstrictores nasales |
| Bicarbonato sódico y otros antiácidos |
| Ginseng |
| Renal |
| Enfermedad parenquimatosa uni o bilateral |
| Enfermedad vascular renal |
| Hematoma perirrenal |
| Endocrina |
| Hiperaldosteronismo |
| Enfermedad de Cushing |
| Feocromocitoma |
| Hipo-Hipertiroidismo |
| Hiperparatiroidismo |
| Acromegalia |
| Síndrome Carcinoide |
| Coartación aórtica |
| Toxemia del embarazo |
| Neurológica |
| Aumento de la presión intracraneal (tumor, encefalitis) |
| Cuadriplejía |
| Intoxicación por plomo |
| Miscelánea |
| Estrés |
| Porfiria aguda |
| Policitemia vera |
| HTA sistólica |
| Aumento del gasto cardiaco |
| Insuficiencia valvular aórtica |
| Fístula y ductus arteriovenosos |
| Tirotoxicosis |
| Enfermedad de Paget ósea |
| Rigidez aórtica |
Modificada de Martín Zurro.
La sospecha de HTA secundaria suele surgir del hallazgo de los signos o síntomas específicos de la enfermedad que la origina, o de los datos del laboratorio característicos de cada trastorno, como por ejemplo la elevación de la creatinina en plasma o las alteraciones en el sedimento urinario y la proteinuria en las enfermedades renales (como ocurrió en nuestro caso). En otras ocasiones, es la presencia de una HTA resistente al tratamiento (no logra controlarse con el empleo de una asociación lógica de 3 fármacos antihipertensivos), lo que hace pensar en que la HTA no sea primaria.
Existen formas secundarias de HTA que pueden ser sospechadas por la historia clínica y no precisan pruebas especiales para demostrarlo; entre ellas destacan las relacionadas con el consumo excesivo de alcohol o con determinados fármacos. Quiere ello decir que el derivar a un paciente hipertenso al segundo nivel, por sospecha de HTA secundaria, debería ir siempre apoyado en datos de la historia clínica o de las exploraciones efectuadas o en la ausencia de respuesta al tratamiento3.
Dentro de las formas secundarias de HTA que requieren ser estudiadas en el hospital de referencia, debido principalmente a las características de las exploraciones complementarias que precisan, destacan 3 situaciones clínicas:
- •
La hipertensión que acompaña a las enfermedades renales parenquimatosas con o sin alteración de la función renal (tabla 2).
Tabla 2.Datos que hacen sospechar hipertensión arterial secundaria a afectación parenquimatosa renal
¿ Disminución del filtrado glomerular o elevación de la urea y la creatinina ¿ Proteinuria ¿ Hematuria ¿ Disminución del tamaño renal en la ecografía o presencia de quistes renales bilaterales ¿ Palpación de quistes renales ¿ Historia de infecciones urinarias ¿ Litiasis renal ¿ Litotripsia por ondas de choque Fuente: Figuera M et al3.
- •
La hipertensión asociada a enfermedad vascular renal, bien se trate de verdaderas formas de hipertensión vasculorrenal o bien de hipertensiones esenciales en las que se ha desarrollado una estenosis ateromatosa de una o más arterias renales, lo que puede dar lugar a un control más difícil de la hipertensión o al desarrollo de la enfermedad renal isquémica (tabla 3).
Tabla 3.Criterios de sospecha de hipertensión arterial secundaria vasculorrenal por isquemia renal3
¿ Ausencia de historia familiar de HTA ¿ Comienzo de la HTA antes de los 30 años o después de los 50 años ¿ Comienzo brusco de la HTA en los ancianos ¿ HTA grave y resistente ¿ Episodios repetidos de edema agudo de pulmón ¿ Manifestación de enfermedad arterial en otros territorios ¿ Diabético tipo 2 y fumador ¿ Asimetría radiológica o ecográfica del tamaño renal ¿ Insuficiencia renal postratamiento con inhibidores de la enzima de conversión o antagonistas de los receptores de la angiotensina ¿ Auscultación de soplos abdominales ¿ Hipopotasemia ¿ Valores altos de renina plasmática Fuente: Figuera M et al3.
- •
Algunas formas de hipertensión arterial de origen endocrino que precisan determinaciones analíticas especiales (ver tabla 1, HTA secundaria endocrina).
Referente a la glomerulonefritis focal y segmentaria primaria de nuestro caso, hay que saber que en la clínica el dato fundamental lo constituye la proteinuria, asociado a la hematuria y HTA. La evolución la marca el grado de proteinuria y la respuesta al tratamiento (esteroides e inmunosupresores). Los casos resistentes evolucionan hasta en un 50% a la enfermedad renal terminal en 10 años y en algunas formas la evolución es más rápida: 2-3 años4.
En nuestro caso es de suponer que si el diagnóstico se hubiese hecho más precozmente se hubiera podido retrasar la evolución hacia la insuficiencia renal terminal.
ConclusionesEl estado actual del manejo de la HTA es insatisfactorio. Para mejorar este panorama deberían hacerse esfuerzos en dos frentes: mejorar la detección y optimizar el tratamiento y control. Para ello es importante identificar y actuar sobre los determinantes de la escasa detección y control de la HTA5.
La toma casual de la presión arterial, por su facilidad, bajo coste y alto rendimiento debería ser una práctica obligatoria en todas las consultas de atención primaria.
La HTA secundaria debida a una causa identificable y potencialmente curable, afecta hasta al 5% de la población hipertensa.
La incapacidad de reconocer la HTA secundaria origina un tratamiento antihipertensivo innecesario, mientras que los esfuerzos diagnósticos desmesurados dan lugar a costes e inconvenientes adicionales.
Es importante realizar un estudio sistemático en busca de una HTA secundaria en pacientes que poseen:
- •
Antecedentes, examen físico compatible y resultados de laboratorio, que sugieran una etiología secundaria.
- •
Resistencia al tratamiento farmacológico triple.
- •
Presión arterial que empeora después de un periodo de controles aceptables.
- •
HTA acelerada o maligna.
- •
Ausencia de antecedentes familiares e HTA diastólica mayor de 110mm Hg6.