El foramen oval permeable (FOP) es un hallazgo común en el adulto sano, con una prevalencia estimada del 25% en la población general. Aunque se ha señalado su posible relación con diversos cuadros clínicos como la migraña, y otros potencialmente graves, como los accidentes cerebrovasculares o la embolia paradójica a otros niveles, habitualmente es un hallazgo casual. Como consecuencia, su identificación en la población general no implica necesidad de tratamiento. Incluso en pacientes con accidente cerebrovascular isquémico la necesidad de su cierre es controvertido, siendo el tipo de tratamiento objeto de debate.
En pacientes con tromboembolismo pulmonar y embolia paradójica a través de un FOP, el tratamiento adecuado puede ser aún más complejo, puesto que la utilización de agentes anticoagulantes o fibrinolíticos podría asociarse a fragmentación del trombo, con la consecuente nueva embolización sistémica. La asociación de tromboembolismo pulmonar masivo con inestabilidad hemodinámica y evidencia de trombo a través del FOP constituye en cualquier caso una urgencia médica para la que algunos autores abogan por embolectomía y cierre directo del defecto septal durante el mismo acto quirúrgico. Sin embargo, dicha intervención no es accesible de forma inmediata en la mayoría de los medios hospitalarios.
Presentamos el caso de un paciente con infarto agudo de miocardio por embolismo coronario secundario a tromboembolismo pulmonar y FOP.
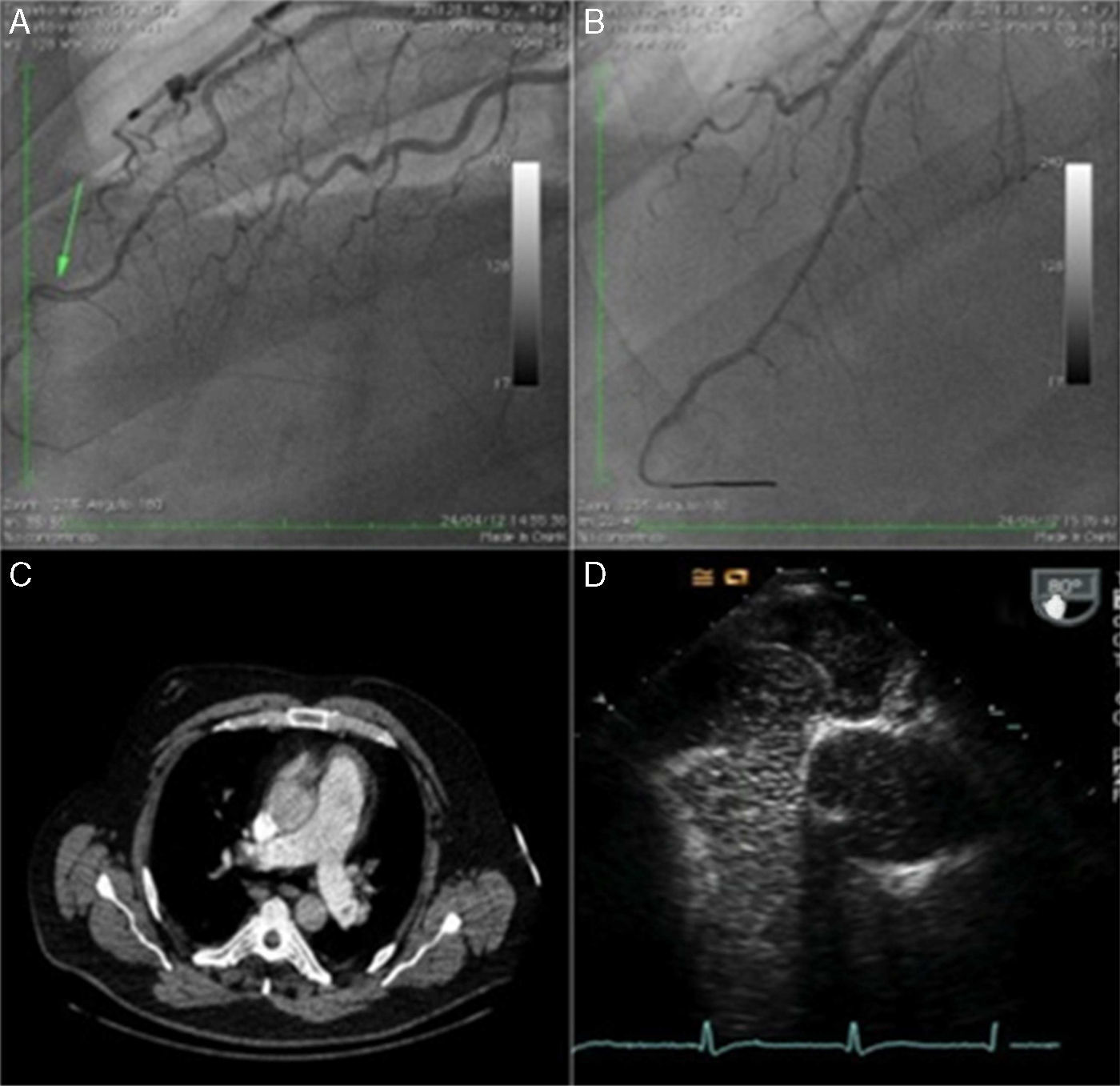
Se trata de un varón de 47 años con antecedentes de hipertensión arterial, diabetes mellitus, dislipidemia y obesidad. También está diagnosticado de trastorno distímico y coeficiente intelectual límite, en seguimiento por Psiquiatría, que condiciona una movilidad reducida. Acude al Servicio de Urgencias Hospitalarias por un cuadro de 3 días de evolución consistente en dolor intermitente en ambos miembros superiores asociado a sudoración y disnea. En el electrocardiograma presenta alteración de la corriente de repolarización en V3-V5 y elevación de marcadores cardiacos compatible con infarto agudo de miocardio no transmural. Ante tales hallazgos es trasladado al Servicio de Hemodinámica, donde se realiza coronariografía urgente y se observa obstrucción parcial de la arteria descendente anterior distal por componente trombótico, sin hallazgos de placa subyacente. Se aspira material trombótico y se resuelve mediante aspiración, obteniendo buen resultado angiográfico final. En la ventriculografía, realizada en el mismo acto, se observa hipocinesia apical con función sistólica conservada (fig. 1A y B).
A. Coronariografía con la imagen del trombo (flecha). B. Coronariografía sin trombo, en la que se observa la anatomía arterial sin irregularidades tras la aspiración del trombo. C. Imagen de la angio-TAC torácica, en la que se observa un defecto de repleción en ambas venas pulmonares. D. En el ecocardiograma se observa el foramen oval permeable.
A pesar de una buena evolución eléctrica y enzimática, el paciente presenta signos de inestabilidad hemodinámica e hipoxemia que requieren soporte con fármacos vasoactivos y oxígeno suplementario con reservorio; en el ecocardiograma transtorácico se evidencia función ventricular izquierda conservada, ventrículo derecho dilatado y signos de hipertensión pulmonar severa con probable cortocircuito a nivel del septo interauricular. Se solicita angio-TAC urgente (fig. 1C), que revela signos de tromboembolismo pulmonar agudo lobosegmentario bilateral masivo con afectación de múltiples segmentos vasculares a diferentes niveles. Se decide realizar fibrinólisis con rTPA, con adecuada repuesta clínica y hemodinámica.
Posteriormente se completa el estudio con bioquímica, hemograma y estudio de coagulabilidad, que resultaron normales. En el ecodoppler de extremidades inferiores muestra signos de trombosis subaguda parcialmente recanalizada del sistema venoso poplíteo y del tronco común tibioperoneo derechos. Ante los hallazgos descritos se solicita ecocardiograma transesofágico (fig. 1D), que evidencia septo interauricular fino con FOP.
El paciente evoluciona bien, quedando al alta en tratamiento con acenocumarol, ácido acetil salicílico, clopidogrel, atorvastatina, bisoprolol, torasemida e ivabradina. Tres meses más tarde el paciente está clínicamente asintomático y el ecocardiograma de control muestra cavidades derechas normales, con función ventricular derecha conservada y vena cava no dilatada, aunque no se pudo estimar la presión arterial pulmonar. Se retiró el betabloqueante y la ivabradina por bradicardia sinusal.
El embolismo paradójico es una entidad rara, y para que esta se desencadene, la presión en la aurícula derecha tiene que aumentar hasta superar la presión de la aurícula izquierda1,2. Se debe sospechar esta enfermedad si evidenciamos una embolización arterial en ausencia de una fuente embolígena en el corazón izquierdo, la existencia de una comunicación anormal entre el sistema venoso y el arterial y la presencia de una fuente embolígena en el territorio venoso3.
Según la literatura, el territorio arterial cerebral es el más afectado, lo que origina accidentes cerebrovasculares4. La afectación del árbol coronario es infrecuente, alcanzando entre el 5 y el 10% de los casos5.
El tratamiento de la prevención secundaria de embolismo paradójico en pacientes con FOP es en la actualidad objeto de debate, y va desde la antiagregación al cierre del defecto, pasando por la anticoagulación6.
La mayoría de los autores recomiendan el tratamiento quirúrgico (trombectomía) y cierre del FOP porque el riesgo de embolización sistémica durante la trombolisis o anticoagulación es demasiado alto6,7.
Myers et al.7 realizan una revisión de la literatura sobre tratamiento del embolismo pulmonar cuando se produce un embolismo paradójico, y para ello incluyen a 174 pacientes y comparan los 3 tipos de tratamiento que se han aplicado, que son: la cirugía (trombectomía), la trombolisis y la anticoagulación. Según los autores, la trombectomía disminuye el riesgo de recurrencia comparada con la anticoagulación, y de los pacientes tratados con trombolisis, el 23,5% sufrían un nuevo embolismo sistémico. Sin embargo, ni trombectomía ni trombolisis demostraron mejorar la supervivencia frente a anticoagulación; además, los pacientes de este último grupo eran mayores y presentaban una mayor comorbilidad.
Por lo tanto, es muy dificultoso establecer una buena evidencia a la hora de intentar elegir el mejor tratamiento para aquellos pacientes que presentan esta enfermedad, porque la mayoría de los trabajos publicados en la literatura son series de casos clínicos que no evalúan las diferentes opciones terapéuticas.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.